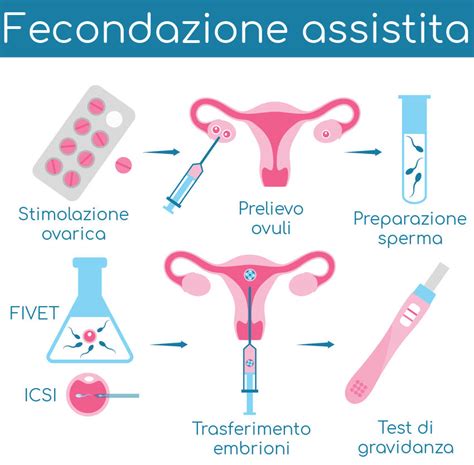
L'infertilità sta diventando un problema sempre più attuale, affrontato da molte coppie che, nonostante una vita sessuale regolare e non protetta, non riescono a concepire per un lungo periodo. Spesso, dopo diagnosi approfondite e cicli di trattamento senza successo, molte si rivolgono alle tecnologie di riproduzione assistita, come la Fecondazione in Vitro (FIV) o l'Iniezione Intracitoplasmatica di Spermatozoi (ICSI). Queste tecniche, che consistono nella fertilizzazione artificiale dell’ovulo prelevato dal corpo di una donna e nel successivo sviluppo dell’embrione in incubatrice per 5 giorni, rappresentano per la maggior parte delle coppie l'unica via per diventare genitori. Tuttavia, non tutti i casi si concludono con una gravidanza. Di norma, due donne su tre non riescono a rimanere incinte al primo tentativo di fecondazione in vitro. È in questi momenti di sconforto che l'idea di una gravidanza naturale può sembrare remota, eppure, in modo sorprendente, si tratta di un fenomeno che non è affatto raro, come testimoniano sia le esperienze personali che recenti studi scientifici.

Le Sfide della Procreazione Medicalmente Assistita e il Mancato Attecchimento Embrionale
Le tecniche di procreazione medicalmente assistita, purtroppo, anche nei centri di PMA migliori, ottengono dei risultati positivi intorno al 30-50%, a seconda dell’età e di molti altri fattori. Questa percentuale, sebbene significativa, implica che una parte considerevole dei tentativi non porta al successo sperato. Di fronte al fallimento di un ciclo, molte coppie si interrogano: "Perché l’embrione non si è attaccato all’endometrio?", "Perché non abbiamo avuto la gravidanza pur trasferendo degli embrioni di grado A?", oppure "Perché non si è verificata una gravidanza pur trasferendo una blastocisti sana nel trattamento di transfer?".
Per comprendere queste complesse dinamiche, bisognerebbe innanzitutto poter trasferire lo stesso embrione almeno su tre uteri diversi. Questo ci permetterebbe di poter capire, intanto, se la causa del mancato attecchimento è embrionale o uterina. È chiaro che questo non si può fare e, quindi, bisogna sempre ragionare in termini di probabilità. Allo stato attuale delle nostre conoscenze, sembra che il 70% delle cause di mancato attecchimento siano di origine embrionale, mentre il 30% siano di causa uterina. Non tutti gli embrioni si impiantano e il risultato negativo non ci obbliga a cercarne la causa. Un primo risultato negativo non significa necessariamente un fallimento dell’impianto.
Le ragioni del mancato attecchimento embrionale sono molteplici e spesso interconnesse. Una buona parte dei fallimenti è probabilmente dovuta a una cattiva qualità degli ovociti, che sappiamo essere correlata soprattutto con l’età materna. Anche lo spermatozoo gioca una buona parte del risultato, poiché la sua qualità può essere compromessa dalla frammentazione del DNA, un fattore che incide sulla salute dell'embrione.
Un'altra causa cruciale risiede nelle condizioni dell'endometrio, la mucosa uterina dove si dovrebbe impiantare l'embrione. Fattori come un aumento del progesterone nella fase immediatamente precedente al pick-up possono compromettere la sua ricettività. Inoltre, una valutazione del vostro caso da parte del team medico (ginecologi, andrologi ed embriologi) permetterà di capire se è necessario eseguire ulteriori test specifici per ampliare la diagnosi della mancata implantazione. A inquadrare una causa certa di infertilità è estremamente complicato, vista anche la forte eterogeneità della patologia; pertanto, sarà altrettanto difficile stabilire come mai il trattamento FIV attuato abbia fallito.

Strategie per Ottimizzare l'Impianto Embrionale
Le strategie per ottenere un attecchimento migliore sono molto ampie e comprendono tutta la procedura fin dall’inizio di un ciclo di fecondazione in provetta per giungere alla fase post transfer.Per quanto riguarda la qualità degli ovociti, una stimolazione ormonale ben modulata, che unisca sia gonadotropine ricombinanti che di origine urinaria, permette probabilmente di avere ovociti della migliore qualità possibile. Per la selezione accurata degli spermatozoi, tecniche come il MACS ci permettono probabilmente di ottenere spermatozoi migliori, spermatozoi cioè nei quali non sia già cominciata la frammentazione del DNA. Questo dovrebbe permetterci di ottenere un embrione migliore.
Ottenere un buon endometrio è fondamentale e può essere raggiunto in molti modi. Primo, controllando che non vi sia un aumento del progesterone nella fase immediatamente precedente al pick-up. In caso si verifichi questa evenienza, vi sono varie possibilità terapeutiche, ma la più semplice probabilmente è quella di congelare e non trasferire gli embrioni stessi. Questo permette di ottenere in una prima fase l’ottimizzazione degli embrioni e in una successiva l’ottimizzazione del solo endometrio. Per esempio, nella preparazione dell’endometrio, la scelta di usare estrogeni transdermici può evitare un’interferenza con altri farmaci assunti per via orale, come gli antibiotici che potrebbero ridurre l’assorbimento degli estrogeni.
Anche lo studio della cavità uterina può essere una cosa opportuna da effettuare. Sebbene le linee guida non consiglino l’esecuzione routinaria di un’isteroscopia o di una sonoisterosalpingografia prima di una fecondazione in vitro, spesso si consiglia l’esecuzione di un’isteroscopia prima di una fecondazione eterologa. La si consiglia spessissimo anche nei mancati impianti di embrioni di ottima qualità. Questo studio dell’endometrio ha lo scopo di individuare la presenza o meno di una endometrite, cioè di un’infiammazione dell’endometrio, la mucosa dove si impianterà l’embrione. La presenza di una endometrite può essere accertata con una isteroscopia, un esame visivo che individua alterazioni quali arrossamenti o micropolipi, e studiando l’ambiente uterino per individuare la presenza di batteri patogeni ed eventualmente eliminarli.
Questa è, infatti, l’ultima frontiera della PMA per quanto riguarda le difficoltà di impianto. Fino a qualche anno fa, si riteneva che l’utero fosse sterile. Ciò era dovuto al fatto che presenta una concentrazione molto bassa di batteri, che non si riesce a far crescere in coltura. Adesso, però, abbiamo delle tecniche che permettono di individuare direttamente la presenza di DNA batterico, anche se i batteri sono così pochi che non si riescono a coltivare. In questo modo siamo riusciti a individuare molte specie batteriche presenti a livello dell’utero normale.
Un’alterazione di questo ambiente è probabilmente, anche se non con certezza, una causa di mancato impianto degli embrioni. Abbiamo quindi sviluppato, in collaborazione con altri colleghi, un’analisi in tre fasi dell’endometrio: un’analisi istologica, per vedere se vi sono cellule infiammatorie all’interno dell’endometrio; un’analisi coltura dei batteri; e la ricerca diretta del DNA batterico. In questo modo abbiamo la possibilità di trovare con precisione la presenza batterica all’interno dell’utero ed eventualmente di poterla correggere. Per quanto non sia ancora certo che questa endometrite possa influenzare l’impianto degli embrioni, questa sembra essere una strada promettente. Rinforzare la flora batterica normale uterina potrebbe quindi aiutare l’impianto degli embrioni in un ambiente normale. Per quanto questo non sia certo, molti studi in questo momento sembrano dimostrare questo. In conclusione, aumentare le chance di impianto non è assolutamente facile. È solo stando attenti ai particolari che probabilmente si possono recuperare percentuali di gravidanza, e queste percentuali, sommate l’una all’altra, ci portano ad avere i migliori risultati possibili.
L'impianto dell'embrione - Animazione
Il Fenomeno della Gravidanza Naturale Post-ICSI Fallita
La notizia di una gravidanza naturale dopo il fallimento di cicli di fecondazione assistita è spesso accolta con un misto di incredulità e speranza. Molte donne si ritrovano a pensare: "Sarebbe impossibile tentare di concepire naturalmente questo mese?" o "È ovvio che sarebbe un miracolo, ma mi chiedevo come sarebbe stata l’ovulazione… e soprattutto se ci sarà".
La realtà è che questi "miracoli" esistono e sono più diffusi di quanto si possa pensare. Molte testimonianze dirette confermano questa possibilità: "Una mia cara amica è rimasta incinta naturalmente il ciclo post-ICSI fallita. E non sono storielle di borgata, credetemi." Un'altra esperienza narra: "Ho concepito due mesi dopo aver fallito una FIVET. Ho 40 anni. Sono fermamente convinta che la stimolazione (che disastroooooooo!) che ho eseguito per la PMA abbia 'risvegliato' il mio corpo… della serie 'Ao, bellaaaaaa? Che volemo fà?'" Si racconta anche di spotting confuso con le rosse post-FIVET, che invece si rivelano perdite da impianto. Queste storie "non sono storielle", come si sottolinea, e infondono una grande speranza.
Esistono casi di donne che, dopo anni di tentativi e molteplici ICSI fallite o gravidanze chimiche, si ritrovano incredibilmente incinte naturalmente. Una donna, ad esempio, a 38 anni e dopo 10 anni di tentativi e 5 ICSI fallite, racconta di essersi ritrovata "incredibilmente INCINTA!" a distanza di un mese dall'ultimo tentativo, con le beta che confermano la gravidanza e il battito cardiaco visibile all'ecografia. Nonostante i medici le avessero detto che senza ICSI le possibilità erano pari a zero, la natura ha dimostrato il contrario.
Questi racconti non sono aneddoti isolati, ma trovano riscontro in studi scientifici. Uno studio condotto dagli scienziati del Greenwich NHS Trust, dell'Imperial College e del King's College di Londra, pubblicato sulla rivista 'Human Reproduction', ha seguito 403 aspiranti mamme e papà per un periodo di 6 anni dopo i tentativi di procreazione medicalmente assistita. I risultati sono stati impressionanti: all'interno del campione, il 96% delle coppie non aveva ottenuto una gravidanza con la fecondazione in vitro, eppure è emerso che 3 su 10 hanno avuto un bebè naturalmente negli anni successivi. "Abbiamo calcolato circa un 30% di possibilità di concepimento naturale nei 6 anni che seguono i cicli di terapie per l'infertilità," dicono gli autori, "su questo però non abbiamo una spiegazione facile." Una possibilità è forse che ormai la procreazione medicalmente assistita viene offerta anche a coppie con problemi di sterilità non così gravi, per cui anche se i cicli di PMA falliscono per le motivazioni più varie, poi si riesce comunque a ottenere una gravidanza spontanea. Nello studio, gli autori hanno rilevato che l'87% dei concepimenti naturali è avvenuto entro due anni dal termine dei trattamenti per l'infertilità.
Un'altra recente ricerca suggerisce che restare incinta in modo naturale dopo essere state sottoposte a dei cicli di fecondazione assistita è possibile e non così raro, interessando almeno una donna su cinque. Questo fenomeno sembra dovuto a una sorta di risveglio che riguarda il funzionamento del corpo femminile e, in particolare, di "rinascita" della funzione naturale delle ovaie. "In questo modo siamo riusciti a individuare molte specie batteriche presente a livello dell’utero normale."
Molte si chiedono se il mese successivo alla FIVET/ICSI si sia ancora un po' stimolate, o se i farmaci presi il mese scorso abbiano ancora un po' di effetto, sperando in una possibilità maggiore del solito. Altre, invece, si interrogano sulla possibilità di ovulazione subito dopo la ICSI, considerando che la menopausa farmacologica indotta dalla soppressione può far dormire l'ipofisi e quindi le ovaie anche fino a 60 giorni dopo. Tuttavia, le esperienze personali dimostrano che l'ovulazione può avvenire, anche se la lunghezza del ciclo può variare. Ad esempio, una donna racconta di aver concepito naturalmente dopo 3 IUI, 1 FIVET e 2 ICSI, al ciclo successivo all'ultima ICSI, avendo ovulato (monitorato con TB e muco) anche se la lunghezza variava. "Non riuscire a rimanere incinta trasferendo 3 blastocisti di cui una bella e riuscire concepire naturalmente. I misteri della natura."
Un primario di ginecologia ha affermato che circa il 20% delle donne che si sottopongono a FIVET o ICSI, il cui tentativo fallisce, facilmente rimane incinta in modo naturale nell'immediato. Secondo alcuni, non si tratta di nulla di straordinario o miracoloso. Le gravidanze biochimiche avute dopo concepimenti naturali con rapporti mirati, spesso 1 o 2 mesi dopo aver fallito le PMA, suggeriscono un'attinenza tra i due eventi. Dopo l'esito negativo dell'ultima ICSI, a volte, i medici consigliano di prendersi una pausa, ed è proprio in questi periodi di "stop" che i concepimenti naturali possono verificarsi.
Fattori che Influenzano la Fertilità e Decisioni Post-Fallimento
Il percorso della procreazione assistita è spesso lungo e stressante, e un fallimento può generare sconforto e depressione. Tuttavia, è importante non farsi prendere dal panico e non smettere di provare a concepire un bambino. "Se è il vostro caso, è normale sentirsi giù di morale, ma anche se i trattamenti di procreazione assistita hanno un alto tasso di successo, spesso è necessario fare più di un tentativo per ottenere una gravidanza." Gli specialisti lo sanno e, infatti, un risultato negativo è considerato “normale” perché il tasso di gravidanza è solo un dato statistico. Pertanto, di fronte a un fallimento di un trattamento di procreazione assistita, le équipe mediche multidisciplinari cercano sempre di raccogliere il maggior numero di informazioni per evitare che il problema si ripeta in un nuovo tentativo.
Molti fattori possono influenzare la fertilità, sia in modo positivo che negativo, e assumono un ruolo ancora più rilevante dopo un tentativo di PMA. Un'attenta preparazione del corpo per la gravidanza è fondamentale. L'intero periodo di inseminazione artificiale è la preparazione di una donna per portare un bambino. Ciò include il benessere generale, con entrambi i partner sessuali che vengono completamente esaminati prima di questa procedura.
Un cambiamento dello stile di vita è spesso consigliato: durante questo periodo, la coppia dovrebbe migliorare la propria alimentazione e il proprio stile di vita. Un rifiuto completo delle cattive abitudini, incluso l’alcol, è essenziale. Il fumo, in ogni caso, ha un effetto negativo su tutti i processi del corpo. È necessario sbarazzarsi di tutte le cattive abitudini, iniziare a mangiare bene, neutralizzare gli effetti dello stress con lo yoga e lo sport e monitorare il proprio ciclo.
Anche il peso in eccesso, o al contrario un peso troppo basso, possono influire. L'indice di massa corporea (BMI) nelle donne dovrebbe avere valori compresi tra 19 e 30. Loro deviazioni, in eccesso quanto in difetto, portano ad una riduzione del tasso di fecondità della donna. In questo caso, si tendono ad avere problemi ovulatori e maggior rischio di aborti. La mancanza di sonno e un eccessivo consumo di caffeina possono anch'essi avere un impatto negativo.
Il fattore emotivo gioca un ruolo non indifferente. Un atteggiamento esplicito nei confronti di una gravidanza genera impulsi speciali nel corpo. Molto spesso la fecondazione in vitro è l’ultima possibilità per una coppia di diventare genitori, e dopo un tentativo fallito, le persone possono sentirsi depresse e sconvolte. Tuttavia, un rinnovato senso di "libertà" dopo il fallimento di un ciclo di PMA, come nel caso di un marito che "si sente più 'libero' e quindi fa lui gli assalti", può portare a un approccio più rilassato e inaspettatamente fruttuoso.
Dopo un fallimento, la decisione su come procedere è cruciale. "In generale, se l’équipe medica ritiene che non sia necessario effettuare esami complementari e la paziente dispone di embrioni congelati di qualità, si può organizzare immediatamente un nuovo trasferimento di embrioni." Questo è diverso se si è verificato un aborto dopo una tecnica di riproduzione assistita; in tal caso, si può ricominciare il trattamento dopo tre mesi. Ovviamente, se è necessario effettuare qualche esame complementare per determinare la possibile causa dell’aborto, questo periodo potrebbe essere prolungato. Quando il primo tentativo è fallito e si opterà per una seconda stimolazione ovarica, è consigliato attendere almeno 2-3 mesi. Al contrario, non è necessario aspettare questi mesi, qualora il piano preveda un criotransfer, in quanto non è necessario stimolare le ovaie e con le mestruazioni l’endometrio sarà già rigenerato.
L'unico test realmente affidabile per riconoscere il successo o il fallimento di un trattamento di fecondazione assistita è il test di gravidanza con beta hCG. Un altro possibile sintomo che potrebbe essere percepito come allarmante è il sanguinamento vaginale, ma è importante non confonderlo con le perdite da impianto, come accaduto in alcune delle storie condivise. Quando vengono somministrati farmaci di natura ormonale, il ciclo tende a tornare due o tre giorni dopo la sospensione del farmaco.
In sintesi, anche se la possibilità di una gravidanza naturale dopo la fecondazione in vitro potrebbe essere ridotta, come si afferma, le numerose testimonianze e gli studi indicano che non è affatto impossibile. È fondamentale mantenere la speranza, affidarsi a professionisti competenti che lavorano per donarci la vita e, se l'età lo consente, non escludere la possibilità che la natura, alla fine, possa avere sempre ragione. Queste storie ci ricordano che "mai disperare!" e che i miracoli, a volte, esistono.
