La gravidanza rappresenta un periodo di profonde trasformazioni fisiologiche nel corpo femminile, e tra queste, la funzione tiroidea gioca un ruolo di importanza capitale. Molte future mamme, in particolare quelle che già assumono farmaci come l'Eutirox per ipotiroidismo, si interrogano sulla sicurezza e sull'efficacia di tale terapia durante la gestazione. È fondamentale comprendere che la levotiroxina, il principio attivo dell'Eutirox, non solo è sicura, ma è assolutamente necessaria in queste circostanze per garantire il corretto sviluppo del bambino e la salute della madre.
La Sicurezza dell'Eutirox (Levotiroxina) Durante la Gestazione
Una delle domande più frequenti riguarda la sicurezza dell'Eutirox in gravidanza. Il farmaco è l'analogo sintetico dell’ormone tiroideo (tiroxina) e l'esperienza ha mostrato che non c’è evidenza di teratogenicità indotta da farmaco e/o tossicità per il feto nella specie umana ai dosaggi terapeutici raccomandati. La levotiroxina attraversa la placenta, ma in quantità controllate e necessarie, a differenza di altri farmaci che potrebbero avere effetti indesiderati sul feto. È un trattamento che deve essere praticato costantemente, specialmente durante la gravidanza e l’allattamento. Non deve esserci alcun timore nell'assumere questo farmaco vitale, come sottolineato anche da specialisti che rassicurano le pazienti ansiosi riguardo alla prima gravidanza. È un farmaco assolutamente sicuro in gravidanza e anzi, rimandandone l’assunzione, si metterebbe realmente in pericolo la salute del bambino.
Il Ruolo Cruciale degli Ormoni Tiroidei per lo Sviluppo Fetale
Gli ormoni tiroidei giocano un ruolo cruciale sia per la fertilità che nel consentire di portare a termine una gravidanza normale e soprattutto per il normale sviluppo del sistema nervoso del bambino. Durante la gravidanza gli ormoni tiroidei svolgono un ruolo fondamentale nello sviluppo neuro-cognitivo e muscoloscheletrico del feto. È importante sottolineare che la produzione di ormoni tiroidei da parte della tiroide fetale diviene significativa solo tra la 10a e la 12a settimana di vita intrauterina, con piena maturazione funzionale solo tra la 18a e la 20a settimana di gestazione. Nelle settimane precedenti, pertanto, il feto dipende completamente dall’apporto di ormoni tiroidei materni. Questo significa che nella prima metà della gravidanza l’ammontare di ormone tiroideo che è necessario per lo sviluppo fetale proviene esclusivamente dalla tiroide materna, raggiungendo il feto attraverso il passaggio trans-placentare. L’ormone tiroideo è fondamentale per lo sviluppo del cervello nel nascituro.
L'Ipotiroidismo in Gravidanza: Una Condizione da Non Sottovalutare
L'ipotiroidismo è una condizione comune che colpisce le donne in età fertile. Si stima infatti che il 2-6% delle donne in età fertile sia affetta da ipotiroidismo. Si parla di ipotiroidismo in gravidanza quando il TSH è superiore a 4 mUI/L e l'FT4 è sotto il range di riferimento. Le patologie della tiroide rappresentano la problematica endocrinologica in gravidanza più comune dopo il diabete. Per chi soffre di ipotiroidismo e programma una gravidanza è utile che rivaluti prima, durante e dopo di essa il quadro tiroideo.
Ormoni tiroidei e gravidanza: l'importanza del controllo
Le Dinamiche Fisiologiche della Gravidanza e il Fabbisogno Tiroideo Aumentato
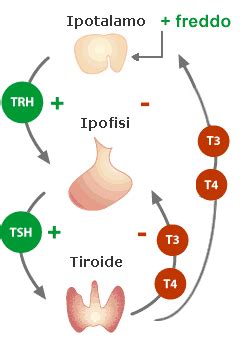
La gravidanza induce significativi cambiamenti fisiologici che influenzano la funzione tiroidea materna. Durante la gravidanza il fabbisogno di ormone tiroideo aumenta del 30-50%. Questa maggiore richiesta è dovuta a diversi fattori. Il conseguente consumo fetale dell’ormone tiroideo materno, contestualmente all’aumento delle concentrazioni di TBG (thyroxin binding globulin) dovuto all’azione degli estrogeni placentari sul fegato, all’aumento della clearance urinaria dello ioduro e all’aumento della degradazione dell’ormone tiroideo da parte delle deiodinasi placentari di tipo 3, rende necessario un aumento della produzione materna di ormone tiroideo per garantire un’adeguata disponibilità sia materna sia fetale di ormoni tiroidei. Parallelamente a tali modificazioni, nel primo trimestre l’hCG placentare stimola direttamente il recettore del TSH della tiroide materna, aumentando la produzione endogena di ormone tiroideo. Inoltre, la gonadotropina corionica umana (hCG) e gli estrogeni sono due ormoni che giocano un ruolo importante nella variazione dei livelli di TSH. Poiché l’hCG può stimolare debolmente la tiroide, gli alti livelli circolanti di hCG nel primo trimestre possono comportare un TSH basso che ritorna normale durante nella fase più avanzata della gravidanza. Gli estrogeni aumentano la quantità delle proteine leganti gli ormoni tiroidei, e questo aumenta i livelli totali di ormone tiroideo, ma l’ormone “libero” (la quota non vincolata e attiva) di solito rimane normale; tuttavia, se vi è una tendenza all’ipotiroidismo questo meccanismo può aumentare il TSH.
Mentre una tiroide sana è in grado di far fronte all’aumentato fabbisogno di ormone tiroideo richiesto in gravidanza, nelle donne in cui la capacità della tiroide di aumentare la propria produzione ormonale è compromessa (come nella tiroidite cronica autoimmune o nell’ipotiroidismo subclinico/conclamato) la tiroide materna potrebbe non riuscire a soddisfare le aumentate esigenze di ormone tiroideo, il che può condurre dunque all’esordio - o a un aggravamento - di uno stato di ipotiroidismo. Questo comporta che le donne ipotiroidee hanno bisogno di dosi maggiori di ormone tiroideo (levo-tiroxina - LT4). Il dosaggio della levotiroxina dipende anche dall’attività di un ormone prodotto dalla placenta, che aumenta il fabbisogno di ormoni tiroidei.
Conseguenze dell'Ipotiroidismo Materno non Trattato o Inadeguato
L’ipotiroidismo materno, presente o insorto durante la gestazione, può portare a gravi conseguenze per la madre e per il feto. In particolare, può causare aborto e parto pre-termine e compromettere lo sviluppo cerebrale del nascituro, causando significative alterazioni del suo quoziente intellettivo. L’ipotiroidismo non trattato o trattato in modo inadeguato aumenta il rischio di aborto spontaneo ed è associato con anemia materna, miopatia (dolore muscolare, debolezza), insufficienza cardiaca congestizia, preeclampsia, anomalie placentari ed emorragia postpartum. Anche nel secondo e terzo trimestre, un ipotiroidismo materno può aumentare il rischio di sofferenza fetale e di basso peso alla nascita o provocare un parto prematuro. Questo è molto importante perché una condizione di ipotiroidismo nel primo trimestre di gravidanza, può avere serie ripercussioni sullo sviluppo neurologico del bambino e sul suo quoziente intellettivo.
La Necessità di Adeguare la Terapia con Levotiroxina: Dosi e Monitoraggio Costante
Data l'importanza cruciale che gli ormoni tiroidei hanno sulla crescita e sullo sviluppo neurologico del feto (oltre che sull’andamento della gravidanza stessa), è estremamente importante che in tali donne a rischio la funzione tiroidea venga monitorata regolarmente durante la gestazione, in modo da intervenire aumentando - o introducendo ex novo - la terapia con levotiroxina in modo appropriato, se e quando necessario. Le donne ipotiroidee che assumono ormone tiroideo dovrebbero aumentare in modo indipendente la dose del 20%-30% non appena viene diagnosticata la gravidanza e dovrebbero informare il proprio medico per test tempestivi e ulteriori valutazioni. Poiché il dosaggio della levotiroxina dipende dal peso corporeo, che aumenta in gravidanza, e anche dall’attività di un ormone prodotto dalla placenta, che aumenta il fabbisogno di ormoni tiroidei, è quasi certo che dovrà aumentare la dose. I dosaggi necessari possono anche aumentare durante la gravidanza. Un livello elevato di TSH sierico deve essere corretto con un aumento della dose di levotiroxina. Dosi eccessivamente alte di levotiroxina durante la gravidanza possono avere un effetto negativo sullo sviluppo fetale e postnatale, per questo il monitoraggio è essenziale per trovare il giusto equilibrio.
Linee Guida per la Gestione Pre-Concezionale e Durante la Gravidanza
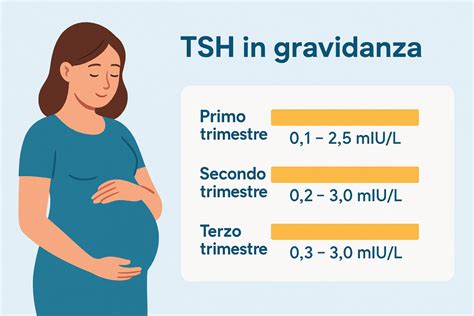
Per le donne con ipotiroidismo già in terapia, che programmino una gravidanza, è utile mantenere il TSH pre-concepimento al di sotto di 2.5 mU/L. Prima di affrontare una gravidanza, oltre agli esami di routine consigliati dal ginecologo, è importante dosare il TSH, per essere certi di affrontare la gravidanza con una tiroide che funziona correttamente, soprattutto se si è over 30 o se si ha familiarità per patologie autoimmuni o malattie tiroidee. Se dagli esami emerge un ipotiroidismo, è quindi necessario regolarizzare la funzione tiroidea, prima di affrontare la gravidanza.Per quanto riguarda la gestione durante la gestazione, le donne con livelli di TSH superiori a 10 mIU/L nel primo trimestre di gravidanza dovrebbero essere trattate per l’ipotiroidismo. Al contrario, le donne con un TSH pari o inferiore a 2,5 non necessitano del trattamento con levotiroxina. Per le donne con TSH misurato tra questi valori (2,5-10), le raccomandazioni ATA per il trattamento variano e possono dipendere dal fatto che la madre abbia o meno positività degli anticorpi anti-TPO. Quando gli anticorpi TPO sono positivi, il trattamento è raccomandato quando il TSH è superiore a 4 e deve essere preso in considerazione quando il TSH è compreso tra 2,5 e 4,0. Tuttavia, quando non sono presenti anticorpi anti-TPO, le attuali raccomandazioni ATA sono meno forti e suggeriscono che il trattamento “può essere preso in considerazione” quando il TSH è compreso tra 2,5 e 10,0 mIU/L. Le donne già in terapia sostitutiva con L-tiroxina devono aumentare del 30-50% il dosaggio abituale del farmaco, per far fronte a questa maggiore richiesta di ormoni tiroidei materni.
Il Monitoraggio Attento della Funzione Tiroidea: Quando e Perché
Il monitoraggio della funzione tiroidea è un pilastro fondamentale nella gestione dell'ipotiroidismo in gravidanza. Poiché gli aumenti di TSH sierico possono avvenire già dalla 4a settimana di gravidanza, le donne in gravidanza che assumono levotiroxina dovrebbero dosare il loro TSH in ogni trimestre, al fine di confermare che tali valori si trovino entro l’intervallo di riferimento specifico per quel trimestre di gravidanza. In particolare, il TSH andrebbe misurato ogni 4 settimane nel primo trimestre e ogni 2 mesi nei due trimestri successivi, con una misurazione aggiuntiva alla 28esima settimana, quando solitamente si fa anche la curva glicemica. Ad ogni cambio di terapia poi, gli esami vanno ripetuti a distanza di due settimane. Dopo una variazione di dosaggio, TSH e FT4 andrebbero nuovamente misurati dopo 4-6 settimane. È bene sottolineare che i risultati di questi esami vanno sempre interpretati dall’endocrinologo perché i livelli di riferimento del TSH sono diversi durante la gravidanza e il range di normalità varia a seconda del trimestre.
Alla 32esima settimana vanno dosati gli anticorpi anti-recettore del TSH che possono essere presenti nei soggetti ipertiroidei; trattandosi di immunoglobuline della classe IgG, questi possono attraversare la placenta e andare a stimolare la tiroide del feto, esponendolo al rischio di ipertiroidismo fetale/neonatale che è una condizione seria. Questi anticorpi vanno misurati anche nelle donne ipotiroidee per tiroidite cronica autoimmune, perché ne esiste una variante che può essere ‘bloccante’, cioè inibire il TSH. Gli anticorpi bloccanti possono permanere nel sangue del neonato per alcuni mesi dopo la nascita e bloccare la sua tiroide che invece deve funzionare alla perfezione perché altrimenti si possono determinare importanti alterazioni dello sviluppo cerebrale e della mielinogenesi, realizzando una condizione analoga a quella dell’ipotiroidismo congenito. Il dosaggio degli anticorpi anti-TSH è consigliabile anche per le donne che sono state trattate con radioiodio o chirurgicamente per un ipertiroidismo da malattia di Graves-Basedow, perché gli anticorpi che causano la malattia possono permanere in circolo per alcuni anni, anche dopo la rimozione della tiroide.
Il Ruolo della Tiroidite Autoimmune (Hashimoto) nella Gravidanza
La tiroidite cronica autoimmune, nota anche come tiroidite di Hashimoto, è la causa principale di ipotiroidismo in una donna in età fertile. Si tratta di una condizione che si associa ad un rischio aumentato di poliabortività, non solo per la cattiva funzionalità della tiroide, ma anche per la presenza di un sistema immunitario iperattivo, che può determinare aborti precocissimi nelle prime settimane di gravidanza. Anche nelle donne ipotiroidee per tiroidite cronica autoimmune, una variante degli anticorpi anti-TSH può essere bloccante, inibendo il TSH.
L'Importanza dello Screening e della Diagnosi Precoce
Per prevenire un quadro di ipotiroidismo materno che può determinare un cattivo sviluppo del sistema nervoso del feto, i ginecologi si sono sensibilizzati e fanno eseguire come screening al primo controllo degli esami ematochimici anche la funzionalità tiroidea. È possibile effettuare una diagnosi sicura di ipotiroidismo congenito grazie al semplice prelievo del TSH al neonato. Dalla metà degli anni ’90 la totalità dei nati in Italia viene sottoposta a screening gratuito grazie all’esistenza di 25 Centri di Screening per la diagnosi precoce di una serie di patologie, incluso l’ipotiroidismo, dislocati su tutto il territorio nazionale. Gli ipotiroidismi neonatali da anticorpi anti-TSH bloccanti sono forme transitorie ma vanno gestiti con attenzione insieme al neonatologo.
Il Caso Clinico: Un Esempio Pratico di Gestione Complessa
Un esempio pratico dell'importanza di un'attenta gestione dell'ipotiroidismo in gravidanza è rappresentato dal caso di una donna di 38 anni affetta da ipotiroidismo primitivo autoimmune, in terapia sostitutiva con levotiroxina fin dall’adolescenza, che ha affrontato un percorso di procreazione medicalmente assistita (PMA). Nonostante un incremento preventivo del dosaggio di Eutirox una volta accertata la gravidanza, i valori di TSH salivano fino a 7,6 mU/L. Per tale ragione, la dose di levotiroxina veniva immediatamente aumentata, e dopo altre due settimane, un nuovo prelievo mostrava il ritorno del TSH a livelli appropriati per lo stato di gravidanza (<2,5 mU/L). Il regolare monitoraggio della funzione tiroidea è stato quindi proseguito per tutto il resto della gestazione, un atteggiamento raccomandato dalle linee guida ATA del 2017 nelle donne ipotiroidee in gravidanza. Il dosaggio di levotiroxina è stato progressivamente ridotto e aggiustato sulla base dei valori di TSH, senza che si verificassero più grossi sbalzi nei suoi livelli fino alla fine della gravidanza. Questo caso clinico evidenzia come, nonostante tutte le accortezze, l’ipotiroidismo possa rapidamente scompensarsi, specialmente in una paziente con tiroide atrofica, rendendo necessario un’ulteriore e rapido incremento della posologia di Eutirox. Un incremento significativo della levotiroxina, anche di 75 mcg/die, è stato pienamente efficace nel riportare la paziente a valori di TSH adeguati per lo stato di gravidanza.
Questo caso dimostra come il punto più critico sembri essere la valutazione precoce, che conviene fare in epoca pre-concezionale, poiché nel primo trimestre (periodo più delicato) potrebbe risultare un poco tardiva l’identificazione di forme cliniche manifeste. Il fatto che la paziente stesse per iniziare ad assumere estradiolo valerato per preparare l’endometrio al transfer, avrebbe sicuramente contribuito a incrementare i livelli di TBG e - dunque - quelli di TSH, motivo per cui si decideva di non ridurre ma di mantenere invariato il dosaggio di Eutirox.
Fattori Interferenti e Consigli Alimentari: Iodio e Integratori
Durante la gravidanza, alla tiroide materna viene richiesto un superlavoro perché deve fornire gli ormoni tiroidei anche al feto, soprattutto nei primi tre mesi. Questo comporta tra l’altro un maggior fabbisogno di iodio, che durante la gravidanza passa da 150 a circa 250 microgrammi al giorno; il consiglio dunque è di usare sempre sale iodato, a partire già da diversi mesi prima del concepimento o di assumere supplementi se si è in carenza di iodio. Il bambino, tuttavia, rimane dipendente dalla madre per l’ingestione di quantità adeguate di iodio, essenziale da produrre gli ormoni tiroidei.
È anche importante sapere che le vitamine prenatali contengono ferro e calcio, che possono compromettere l’assorbimento dell’ormone tiroideo nel tratto gastrointestinale. Anche l’utilizzo di alcuni integratori che si assumono comunemente in gravidanza può interferire con l’assorbimento della levotiroxina. È cruciale informare il proprio medico e assumere la levotiroxina lontano da altri farmaci o integratori.
Distinzione tra Levotiroxina e Farmaci Antitiroidei nell'Attraversamento Placentare
È fondamentale distinguere tra la levotiroxina e i farmaci antitiroidei, che vengono usati per trattare l'ipertiroidismo. Durante la gravidanza, la levotiroxina non deve essere somministrata in associazione con farmaci per l’ipertiroidismo (farmaci antitiroidei), poiché l’aggiunta di levotiroxina può rendere necessaria una dose più elevata di farmaco antitiroideo, che come è noto passa attraverso la placenta inducendo ipotiroidismo nel neonato. Poiché i farmaci antitiroidei, contrariamente alla levotiroxina, possono attraversare la placenta in quantità sufficienti per esplicare effetti farmacologici, una terapia concomitante con levotiroxina che richieda un dosaggio superiore di farmaco antitiroideo potrebbe indurre ipotiroidismo nel feto. Questo aspetto sottolinea l'importanza di una gestione specialistica e mirata. Se una donna sviluppa ipertiroidismo in gravidanza, il farmaco di scelta nei primi tre mesi è il propiltiouracile, mentre negli ultimi due trimestri si può sostituire con il metimazolo.
La Gestione Post-Partum: Ritorno alla Normalità e Sorveglianza
Non appena si verifica il parto, la donna può tornare alla dose abituale di levotiroxina pre-gravidanza. Poiché i livelli post-parto di TSH sono simili ai valori preconcezionali, il dosaggio di levotiroxina dovrebbe ritornare a quello precedente la gravidanza immediatamente dopo il parto. È bene fare un controllo della tiroide a 6-8 settimane dal parto, perché nel post-partum c’è il rischio di una recidiva di ipertiroidismo (in caso di malattia di Graves-Basedow), o del peggioramento di una tiroidite di Hashimoto o della comparsa di una tiroidite del post-partum, che può verificarsi nell’8% delle donne. Quest’ultima può esordire con una fase di aumento degli ormoni tiroidei circolanti della durata di alcune settimane, che non va trattata con farmaci tireostatici, ma solo con farmaci per il controllo dei sintomi (ad esempio beta bloccanti se c’è tachicardia); dopo qualche settimana, queste forme virano in genere verso un ipotiroidismo subclinico, che può perdurare fino a 6-9 mesi, finché poi la tiroide non torna ad una funzione normale. Solo nel 10% dei casi la tiroidite del post-partum può cronicizzare. Il ‘marker’ di questa condizione è la positivizzazione degli anticorpi anti-tiroidei (anticorpi anti-TPO e anti-tireoglobulina). È importante sapere che le pazienti che hanno avuto una tiroidite post-partum, la potranno ripresentare ad una successiva gravidanza. È importante non sottovalutare il problema e farsi guidare dall’endocrinologo per un’adeguata gestione, perché la tiroidite post-partum può contribuire o peggiorare la depressione del post-partum. La levotiroxina è secreta nel latte materno durante l’allattamento ma le concentrazioni raggiunte alle dosi terapeutiche raccomandate non sono sufficienti per causare lo sviluppo di ipertiroidismo o la soppressione della secrezione di TSH nel neonato.
Approccio Multidisciplinare e Valutazione Continua
Pur essendo codificati una serie di controlli sulla tiroide, soprattutto in relazione all’età più avanzata delle gestanti italiane, occorre dare un messaggio complessivamente tranquillizzante sulla gestione di queste gravidanze. È giusto in tal senso attuare, laddove possibile, un colloquio multidisciplinare, ai fini dell’ottimizzazione della salute materno-fetale. Questo approccio integrato, che coinvolge ginecologi, endocrinologi e, se necessario, altri specialisti, garantisce la migliore cura possibile per la madre e il bambino. Presso alcune strutture ospedaliere, come l'U.O.C. Ostetricia e Patologia Ostetrica, è attivo un Ambulatorio di disordini tiroidei in gravidanza gestito in collaborazione con la U.O.C. di Endocrinologia, a testimonianza dell'importanza di un'assistenza coordinata.