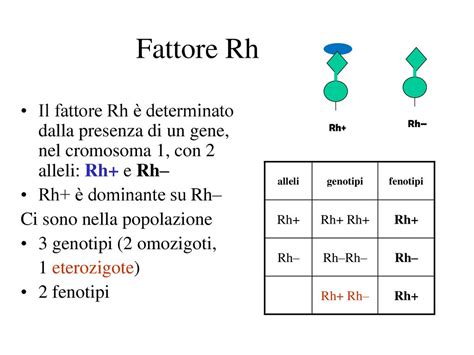
La malattia emolitica del feto e del neonato (precedentemente nota come eritroblastosi fetale) rappresenta una condizione clinica complessa, caratterizzata da un’anemia emolitica fetale causata dalla trasmissione transplacentare di anticorpi materni diretti contro i globuli rossi del feto. Questa patologia deriva classicamente dall'incompatibilità del fattore Rho(D), una condizione che si sviluppa quando una donna con sangue Rh-negativo viene fecondata da un uomo con sangue Rh-positivo, concependo un feto Rh-positivo.
Fisiopatologia e Meccanismi di Immunizzazione
I globuli rossi fetali si muovono normalmente attraverso la placenta verso la circolazione materna durante tutta la gravidanza. Il movimento è massimo al momento del parto o verso la fine della gestazione. La movimentazione di grandi volumi, compresi tra 10 e 150 mL, è definita come emorragia feto-materna significativa e può verificarsi a seguito di traumi, dopo il parto o dopo l’interruzione della gravidanza.
Nelle donne Rh-negative che portano in grembo un feto Rh-positivo, tali globuli rossi fetali stimolano la produzione materna di anticorpi contro gli antigeni Rh. È fondamentale comprendere che, durante la prima gravidanza sensibilizzante, raramente si sviluppano complicanze cliniche. Tuttavia, nelle gravidanze successive, gli anticorpi materni attraversano la placenta ed emolizzano i globuli rossi fetali, determinando una cascata di eventi avversi: anemia, ipoalbuminemia e una possibile insufficienza cardiaca a elevata gittata che può condurre al decesso fetale o all'idrope fetale.
L’anemia induce il midollo osseo a produrre e rilasciare globuli rossi immaturi, definiti eritroblasti, nella circolazione periferica fetale, da cui il nome eritroblastosi fetale. Inoltre, l’emolisi provoca nei neonati l'accumulo di elevati livelli di bilirubina indiretta, responsabile dell'ittero nucleare, una condizione che può causare danni cerebrali irreversibili.
Oltre al sistema Rh, altre incompatibilità materno-fetali possono causare la malattia, coinvolgendo antigeni come Kell, Duffy, Kidd, MNSs, Lutheran, Diego, Xg, P, Ee e Cc. È importante notare che, sebbene le incompatibilità dei gruppi sanguigni ABO possano causare forme di malattia emolitica, queste sono generalmente meno gravi e meno frequenti rispetto a quelle legate al fattore Rh.
Approcci Diagnostici Avanzati
La strategia diagnostica inizia con lo studio del sangue materno già alla prima visita prenatale, includendo la tipizzazione Rh e lo screening anticorpale (test di Coombs indiretto). Se la madre presenta sangue Rh-negativo e risulta positiva agli anticorpi anti-Rho(D) o ad altri anticorpi implicati, è necessario procedere con lo screening paterno per determinarne la zigosità.
Se il padre è Rh-positivo o portatore dell'antigene, si procede con il monitoraggio dei titoli anticorpali materni. Quando il titolo supera il valore critico (solitamente compreso tra 1:8 e 1:32), si esegue la misurazione del flusso ematico dell'arteria cerebrale media fetale tramite ecografia Doppler a intervalli settimanali o bisettimanali. Un picco di velocità sistolica elevato per l'età gestazionale indica un alto rischio di anemia, rendendo necessario considerare il prelievo percutaneo di sangue ombelicale (cordocentesi) e la trasfusione intrauterina.
Nei casi in cui lo stato Rh(D) paterno sia incerto, è possibile ricorrere allo screening del DNA fetale senza cellule (NIPT) sul sangue materno per identificare il gene RHD. Questa tecnologia rappresenta un progresso significativo nella gestione non invasiva della gravidanza a rischio.
Strategie di Trattamento e Gestione Clinica
Se il sangue fetale è Rh-negativo o se il flusso dell'arteria cerebrale media rimane nei parametri di normalità, la gravidanza può essere portata a termine senza interventi invasivi. Al contrario, quando l'anemia fetale è probabile o confermata, l'intervento d'elezione consiste nella trasfusione intravascolare uterina di sangue, eseguita da specialisti in centri di riferimento per gravidanze ad alto rischio.
Le trasfusioni vengono solitamente ripetute ogni 1-2 settimane fino al raggiungimento della 32a-35a settimana di gestazione. In questa fase, qualora persistano prove di grave anemia fetale, può essere raccomandato il parto anticipato. Per le gravidanze oltre le 23 settimane, si prevede la somministrazione di corticosteroidi per favorire la maturazione polmonare fetale prima della prima procedura trasfusionale.
Dopo la nascita, i neonati affetti vengono immediatamente valutati dal neonatologo. L’exsanguinotrasfusione, procedura che prevede la sostituzione del sangue del neonato con sangue donato privo degli anticorpi specifici, rimane una risorsa terapeutica in casi di grave iperbilirubinemia, sebbene sia diventata più rara grazie all'efficacia della profilassi prenatale.
Immunoprofilassi e Prevenzione
La prevenzione della malattia emolitica da incompatibilità Rh è uno dei successi più significativi della medicina moderna. Essa si basa sulla somministrazione di immunoglobuline anti-Rho(D), che contengono alti titoli di anticorpi anti-Rh in grado di neutralizzare i globuli rossi fetali Rh-positivi prima che il sistema immunitario materno possa sensibilizzarsi.
Comprensione dello stato Rh e dell'anti-D in gravidanza
Il protocollo standard prevede la somministrazione alle donne Rh-negative in diversi momenti chiave:
- A 28 settimane di gestazione (o, a seconda delle linee guida locali, a 28 e 34 settimane).
- Entro 72 ore dal parto di un neonato Rh-positivo.
- Dopo ogni episodio di potenziale emorragia feto-materna: aborto spontaneo o interrotto, gravidanza ectopica, trauma addominale, amniocentesi o prelievo di villi coriali, e sanguinamenti vaginali nel secondo o terzo trimestre.
In caso di emorragia feto-materna massiva, valutata tramite test come quello di Kleihauer-Betke o la citometria a flusso, possono essere necessarie dosi supplementari per garantire una neutralizzazione completa. L'adozione rigorosa di tali linee guida permette di prevenire l'isoimmunizzazione nel 99,9% dei casi, eliminando quasi del tutto l'incidenza di eritroblastosi fetale da incompatibilità D nelle popolazioni che accedono regolarmente ai controlli prenatali.
Considerazioni Cliniche sul Fattore Rh e Monitoraggio
Il fattore Rh è una proteina di membrana. La distinzione tra Rh-positivo (presente nel 85% della popolazione) e Rh-negativo (presente nel 15%) è alla base del rischio di alloimmunizzazione. È vitale ricordare che l'ingresso di cellule ematiche fetali nel circolo materno innesca la produzione di IgG che, essendo in grado di attraversare la barriera placentare, determinano la distruzione eritrocitaria nel feto.
La gravità del quadro clinico varia in base alla tempistica dell'immunizzazione. Mentre l'ittero da incompatibilità ABO può manifestarsi precocemente dopo la nascita, l'eritroblastosi da Rh tende a essere progressivamente più grave nelle gravidanze successive, a causa della memoria immunologica materna che accelera e amplifica la risposta anticorpale. La gestione multidisciplinare, che coinvolge ostetrici, genetisti e neonatologi, assicura che il monitoraggio costante, mediante ecografie seriate e dosaggi ematici, riduca al minimo l'esposizione del feto a livelli critici di anemia, preservando lo sviluppo neurologico e sistemico del bambino.
tags: #eritroblastosi #fetale #mamma #coombs #positivo