Il dolore cronico, in particolare quello che colpisce la colonna vertebrale nella regione lombare, può compromettere significativamente la qualità della vita. La spondilosi lombare, una condizione degenerativa comune della colonna vertebrale, è spesso una causa sottostante di tale sofferenza. In questi contesti, le tecniche antalgiche interventistiche, come le infiltrazioni epidurali, rappresentano un'opzione terapeutica valida, mirata a fornire sollievo e a migliorare la funzionalità. Questa tecnica consiste nell’iniettare un farmaco in stretta vicinanza di una struttura nervosa a livello della colonna vertebrale, precisamente nello spazio che circonda la "Dura Madre", uno degli involucri protettivi del sistema nervoso centrale.
Comprensione della Spondilosi Lombare e del Dolore Neurogeno Radicolare
La spondilosi lombare è un termine generale che descrive l'usura legata all'età che interessa la colonna vertebrale, in particolare nella regione lombare. Questa condizione può manifestarsi con diverse alterazioni strutturali, come la formazione di osteofiti (escrescenze ossee), l'artrosi delle articolazioni zigoapofisarie (o faccettarie) e la degenerazione dei dischi intervertebrali. Tali modificazioni possono portare al restringimento del canale vertebrale, una condizione nota come stenosi del canale, o dei forami di coniugazione, da cui emergono le radici nervose.
Il problema per cui comunemente si esegue un ciclo di infiltrazioni peridurali è il dolore neurogeno di origine radicolare, causato dall'irritazione di una o più radici nervose. Le cause sono principalmente due: la compressione della radice nervosa da parte di un’ernia discale o il suo intrappolamento nella regione osteo-ligamentosa da cui fuoriesce dalla colonna vertebrale. Nel contesto della spondilosi, la protrusione o l’ernia dei dischi, combinata con gli osteofiti e con l’artrosi delle articolazioni zigoapofisarie, possono causare il restringimento del canale vertebrale, l'intrappolamento del contenuto del sacco durale o stenosi foraminali localizzate. Il dolore derivante da queste condizioni può irradiarsi lungo il percorso del nervo, causando sintomi come la sciatalgia o la lombosciatalgia.
I sintomi della stenosi del canale possono dipendere da un meccanismo neurovascolare, come il flusso arterioso a livello della cauda equina, la congestione venosa e l’aumento della pressione epidurale, dall’irritazione delle radici nervose ad opera di un meccanismo infiammatorio locale o dalla compressione diretta all’interno del canale vertebrale. È fondamentale distinguere il dolore radicolare, che si manifesta con un'irradiazione specifica lungo un nervo, dal dolore somatico riferito, che è localizzato soprattutto a livello della natica e della parte prossimale dell’arto inferiore e può essere generato da qualsiasi struttura anatomica della colonna lombare senza coinvolgimento diretto di una radice nervosa.
Le Infiltrazioni Epidurali: Cosa Sono e Come Funzionano
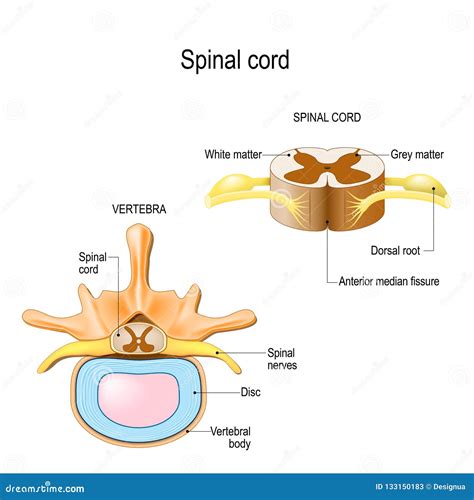
L’infiltrazione peridurale, nota anche come peridurale antalgica o “blocco epidurale”, è una tecnica largamente utilizzata dal 1952 per controllare diverse forme di dolore lombare e sciatica. Per comprendere appieno la procedura, è essenziale familiarizzare con l'anatomia della colonna vertebrale. Le strutture nervose, inclusi il midollo spinale e le radici nervose, sono contenute e protette da tre involucri concentrici chiamate “Meningi”. La più esterna di queste è la Dura Madre, quindi il termine “Madre” è sinonimo di “Meninge”. Lo spazio peridurale, o epidurale, è lo spazio che si trova all’esterno di questi involucri del midollo, all'interno del canale vertebrale, e contiene grasso, vasi sanguigni e le radici nervose.
La finalità di un’infiltrazione peridurale è l’iniezione del farmaco direttamente sulla radice nervosa irritata, che è la causa del dolore. Comunemente si utilizza una miscela di steroide e anestetico locale, i quali hanno rispettivamente attività antiinfiammatoria e analgesica. Questa somministrazione mirata consente ai farmaci di agire direttamente sulla fonte del problema, riducendo l'infiammazione e alleviando il dolore in modo più efficace rispetto ai farmaci assunti per bocca o con iniezioni intramuscolo. Infatti, i farmaci assunti per via sistemica vengono dispersi in tutto l’organismo, hanno un effetto localizzato molto inferiore e possono presentare effetti collaterali più importanti. Inoltre, l’iniezione peridurale permette di “lavare” via dalla zona dolente tutte le sostanze infiammatorie (proteine ed altre sostanze chimiche) che causano il dolore.
Tecniche Infiltrative della Colonna Vertebrale: Una Panoramica Diagnostica e Terapeutica
La buona riuscita terapeutica delle infiltrazioni dipende assolutamente dal corretto target identificato, dunque da una corretta diagnosi neurochirurgico-algologica. Una volta eseguita una corretta diagnosi clinica, rafforzata poi dal supporto morfologico (TC e/o RM) e neurofisiologico (EMG), si possono proporre al paziente diverse alternative di terapia infiltrativa. Queste procedure vengono rigorosamente eseguite sotto guida ecografica o Rx guidata per garantire la massima accuratezza e minimizzare i rischi.
La classificazione delle tipologie di infiltrazioni ecoguidate sulla colonna vertebrale, in base al target da raggiungere, è la seguente:
- Infiltrazioni faccettarie
- Infiltrazioni peri-radicolari (o foraminali)
- Infiltrazioni epidurali
Ognuna di queste infiltrazioni può essere eseguita in guida ecografica e/o Rx/TC e può essere condotta in modalità diverse a seconda dei tre distretti della colonna vertebrale (cervicale, dorsale/toracico e lombo-sacrale).
Infiltrazione Rx guidata faccette articolari lombari
Le Infiltrazioni Faccettarie
Le infiltrazioni delle faccette articolari mirano a iniettare in modo ecoguidato o Rx guidato una miscela antiinfiammatoria costituita da cortisone particolato, anestetico locale e ossigeno-ozono. Questa infiltrazione, condotta in modo differente a seconda che ci si trovi a livello cervicale, dorsale o lombo-sacrale, viene utilizzata nel caso venga diagnosticata una sindrome faccettaria. Le articolazioni zigoapofisarie lombari, dette anche meno propriamente articolazioni faccettarie, sono delle articolazioni pari che stabilizzano la colonna vertebrale e al contempo ne consentono il movimento. Nella spondilosi, il sovraccarico e l'artrosi di queste articolazioni possono provocare dolore persistente attraverso un meccanismo di tipo infiammatorio.
La sonda ecografica viene posizionata in corrispondenza delle faccette articolari del tratto interessato, ad esempio a livello lombo-sacrale, e un ago molto sottile viene fatto avanzare, dopo anestesia locale, per raggiungere il target. Il target, la faccetta articolare, può trovarsi a circa 6 cm di profondità dal piano della cute, rendendo indispensabile una guida strumentale precisa per una somministrazione efficace e sicura.
L'Infiltrazione Foraminale/Periradicolare
L’infiltrazione foraminale o periradicolare è una metodica infiltrativa durante la quale, sempre sotto ausilio radiologico o ecografico, si dirige l’ago nei pressi del forame di coniugazione, ovvero il punto da cui fuoriesce il nervo infiammato che causa il dolore. Questo tipo di infiltrazione è particolarmente indicato nel caso di stenosi foraminali e/o ernie del disco che comprimono le radici nervose all’emergenza dal forame. I farmaci somministrati sono i cortisonici, l’anestetico locale e/o l’ossigeno-ozono.
Anche questo tipo di infiltrazione può essere condotta a livello cervicale, lombo-sacrale e più raramente a livello toracico. È cruciale che questa infiltrazione sia eseguita da professionisti esperti, in quanto, soprattutto a livello cervicale, l’ago viene inserito sotto guida ecografica in una regione anatomica estremamente complessa, ricca di importanti strutture vascolari arteriose, venose e linfatiche. La guida in tempo reale permette al neurochirurgo-algologo di monitorare l'avanzamento dell'ago verso la radice nervosa emergente dal forame di coniugazione, attraversando strutture anatomiche ricche di elementi vascolonervosi. I blocchi radicolari selettivi sono infiltrazioni epidurali foraminali utilizzate per la diagnosi e il trattamento di diverse patologie che provocano dolore alla colonna lombare e agli arti inferiori. Il razionale di queste procedure è che, se una data radice nervosa è responsabile della sintomatologia dolorosa, il blocco anestetico di tale radice dovrebbe procurare un sollievo almeno transitorio dei sintomi, confermando così la diagnosi.
Infiltrazioni Epidurali Approfondite: Translaminare e Caudale
L'infiltrazione peridurale (o epidurale) ha come scopo il deposito di farmaci direttamente nello spazio epidurale, un'area che circonda il sacco durale e contiene grasso e vasi sanguigni. Il sacco durale a sua volta contiene il midollo spinale, le radici nervose e il liquido cefalorachidiano, in cui sono immerse le radici nervose e il midollo. Esistono due tipi principali di infiltrazioni peridurali: l'infiltrazione peridurale translaminare e l'infiltrazione peridurale caudale (o trans iato sacrale).
Infiltrazione Peridurale Translaminare
Questa è la più antica modalità di infiltrazione esistente a livello della colonna vertebrale. In passato, ormai più di 40 anni fa, veniva condotta in modo non ecoguidato o Rx guidato. Tuttavia, le tecniche infiltrative hanno subito un progressivo aggiornamento nel corso degli scorsi decenni, per cui oggi si è in grado di condurre con precisa accuratezza questa infiltrazione in eco/Rx guida, riducendo al minimo le complicanze ad essa correlate.
È un’infiltrazione che può essere condotta a livello cervicale, dorsale o lombo-sacrale in tutti quei casi sia presente un insulto patologico al midollo spinale o al sacco durale. Esempi comuni, particolarmente rilevanti nel contesto della spondilosi, sono le stenosi del canale vertebrale oppure le ernie del disco. Di solito viene iniettata nello spazio peridurale una soluzione contenente cortisonici (steroidi non particolati), anestetico locale in piccolissime quantità (lidocaina o bupivacaina) e soluzione fisiologica. La traiettoria dell’ago permette di raggiungere lo spazio epidurale passando a livello translaminare, cioè tra le lamine vertebrali dei segmenti interessati. Si consiglia vivamente di eseguire questo tipo di infiltrazione in modo RX guidato, in quanto è il più accurato ad oggi esistente. Si sconsiglia categoricamente di eseguire questo tipo di infiltrazione in modo non guidato, poiché altamente rischioso e con esiti nettamente peggiori.
Infiltrazione Peridurale Caudale (Trans Iato Sacrale)
Questa modalità infiltrativa rappresenta la più comune nella pratica clinica ed è una procedura essenzialmente scevra da franche complicanze maggiori. Essa consiste nel raggiungere lo spazio peridurale attraverso un “foro” di accesso al canale spinale denominato iato sacrale. Questa infiltrazione consiste nell’iniettare cortisonici non particolati, anestetico e soluzione fisiologica, con il paziente in posizione prona e sotto anestesia locale, guidati dall’ecografo.
L'infiltrazione caudale è indicata in tutte le situazioni di affezione del sacco durale dei segmenti lombari bassi e sacrali (L3-L4-L5-S1), come ad esempio ernie del disco o stenosi del canale lombare, condizioni frequentemente associate alla spondilosi.
Differenze tra Infiltrazioni Selettive e Non Selettive
Esistono differenze sostanziali tra l’infiltrazione peridurale translaminare e quella epidurale caudale. Mentre l’infiltrazione peridurale translaminare, come la periradicolare/foraminale, sono infiltrazioni selettive, quella epidurale caudale è una infiltrazione non selettiva. Questo significa che l’infiltrazione epidurale translaminare, come la periradicolare, può essere utilizzata quando viene diagnosticato un determinato target infiltrativo, cioè una specifica radice nervosa o un'area ristretta. La epidurale caudale, invece, può essere utilizzata quando i target sono molteplici o quando l'infiammazione è più diffusa.
Un esempio pratico chiarisce questa distinzione: un paziente con un’ernia L4-L5 destra e sintomi di radicolopatia L4-L5 destra può essere trattato con un’infiltrazione periradicolare L4 destra oppure un’infiltrazione translaminare L4-L5 destra, entrambe selettive. Se lo stesso paziente avesse, oltre all’ernia L4-L5 destra, anche una protrusione L5-S1 che determina una radicolopatia S1, allora si può utilizzare l’infiltrazione epidurale trans iato sacrale, poiché la sua azione non selettiva consente di raggiungere più livelli nervosi contemporaneamente.
L'Epidurolisi (Peridurolisi): Oltre la Semplice Infiltrazione
La peridurolisi, o epidurolisi, è una procedura più complessa della semplice iniezione epidurale di steroidi. Si definisce una procedura antalgica che consiste nell’introduzione, attraverso lo Hiatus sacralis (una piccola apertura nella parete ossea del sacro), di un catetere flessibile e direzionabile. Questo catetere, progettato dal Prof. Jin Woo Shin e importato in Italia dal Dott. Gilberto Pari, offre la possibilità di eseguire una lisi meccanica delle aderenze epidurali grazie alla dilatazione di un palloncino gonfiabile posto sulla punta della sonda, in associazione alla somministrazione di farmaci quali ialuronidasi, cortisonici, anestetico locale e soluzione fisiologica, come avviene con la tecnica di Racz.
Questa procedura permette di ottenere la riduzione dell’infiammazione locale ed uno “sbrigliamento” funzionale delle radici nervose compresse o stirate. Tali compressioni possono essere la conseguenza di un precedente intervento chirurgico sul rachide (ad esempio per ernia discale) o di aderenze insorte a causa di patologie infiammatorie o degenerative del rachide, come l'ernia discale o la stenosi del canale, spesso aggravate dalla spondilosi. Queste aderenze cicatriziali, stirando o comprimendo le radici nervose, contribuiscono a mantenere l’infiammazione ed il dolore, anche a lungo termine.
L’epidurolisi è indicata nei seguenti quadri dolorosi, molti dei quali sono strettamente legati alla spondilosi e alle sue complicanze:
- Dolore persistente post-intervento di chirurgia vertebrale, definito Persistent Spinal Pain Syndrome Tipo 2 (quadro precedentemente noto come Failed Back Surgery Syndrome, FBSS).
- Stenosi lombare.
- Dolore persistente lombare da spondiloartrosi.
- Lombosciatalgia ricorrente.
Come Avviene la Procedura di Epidurolisi
La procedura di epidurolisi viene effettuata solo su pazienti in regime di ricovero. Il paziente viene preparato secondo le procedure specifiche per gli interventi chirurgici maggiori, comprendenti la valutazione preoperatoria degli esami ematici e di laboratorio e la raccolta del consenso informato. Poiché la procedura è un atto chirurgico, anche se non prevede incisioni con bisturi, si pone grande cura alla sterilità e alla disinfezione, con la preparazione di un campo operatorio.
All’ingresso in sala operatoria, viene posizionato un ago sul braccio del paziente per un accesso venoso (una flebo), per l’eventuale somministrazione di farmaci in caso di necessità. Durante tutto l’intervento vengono inoltre eseguiti il monitoraggio della frequenza cardiaca e della saturazione dell’ossigeno ed il controllo della pressione arteriosa. Il paziente viene quindi posizionato sul letto chirurgico in decubito prono (a pancia sotto), su un particolare letto curvo radiotrasparente che consente l’impiego dell’apparecchio radiologico durante la procedura. Questa posizione ha lo scopo di far “aprire” gli spazi vertebrali facendo flettere leggermente la colonna e di porre in posizione corretta il sacro per facilitare l’introduzione dell’ago.
Si pratica quindi nel punto di ingresso dell’ago un’anestesia locale. Una volta che il corretto posizionamento dell’ago viene confermato, si introduce il catetere sotto controllo radiologico. L’individuazione del punto esatto dove eseguire il trattamento è ottenuta controllando la posizione del catetere con l’apparecchio radiologico. Viene quindi somministrato il mezzo di contrasto, che permette di visualizzare eventuali fibrosi e/o aderenze conseguenti all’infiammazione cronica. Il catetere dovrà essere posizionato il più vicino possibile a queste aderenze. Una volta individuate le radici nervose interessate, si procede a guidare il catetere nella zona selezionata, liberando le radici nervose dalle aderenze e fibrosi utilizzando ripetuti gonfiaggi e sgonfiaggi del palloncino.

Al termine della procedura viene nuovamente eseguita la somministrazione di mezzo di contrasto, allo scopo di evidenziare una migliore diffusione del liquido iniettato, che testimonia la liberazione del nervo dalle aderenze in cui era imprigionato. A questo punto viene somministrata la soluzione di ialuronidasi e cortisone a lento rilascio, previa anestesia locale e/o soluzione fisiologica, che ridurrà ulteriormente l’infiammazione e la fibrosi, riducendo anche la possibilità che le stesse vengano a riformarsi. Al termine della procedura, il catetere a palloncino viene sostituito con un catetere epidurale di più piccolo diametro, per proseguire nei due giorni successivi la somministrazione della miscela di farmaci per la peridurolisi.
Cosa Avviene Dopo la Procedura di Epidurolisi
Il paziente viene trasferito dal letto curvo alla barella e, verificata l’assenza di effetti avversi, viene riportato in reparto. Il catetere lasciato in sede viene utilizzato per le successive somministrazioni di ialuronidasi e cortisonico. In terza giornata il catetere viene rimosso ed il paziente viene reinviato a domicilio. Solitamente il beneficio può essere percepito gradualmente dal primo giorno postoperatorio al trentesimo e permane per diversi mesi (da 3 a 6 o più) in base alla gravità del quadro clinico. La metodica può eventualmente essere ripetuta, ma non prima di 3 mesi, per evitare eccessiva esposizione ai farmaci e per valutare l'effettivo mantenimento del beneficio.
Preparazione, Esecuzione e Gestione Post-Infiltrazione
Per le infiltrazioni epidurali, non vi è necessità che il paziente sia digiuno. Su un lettino idoneo lo si pone sul fianco dal lato del dolore con le gambe raccolte al petto, oppure seduto con il petto appoggiato alle ginocchia. Questa posizione facilita l'apertura degli spazi vertebrali. Identificato e segnato lo spazio vertebrale su cui eseguire l’infiltrazione, si disinfetta la cute e si prepara un campo sterile con la teleria del set monouso per minimizzare il rischio di infezioni.
Dopo l’iniezione il paziente viene tenuto sul fianco per alcuni minuti, quindi ancora sotto controllo in ambulatorio per circa 30 minuti per scongiurare o trattare l’eventuale insorgenza di complicanze. Una volta terminata l’infiltrazione, e dopo essersi accertati che il paziente stia bene e non abbia formicolii o deficit di forza (possibili effetti transitori dell’anestetico locale che scompaiono in pochi minuti), questi può alzarsi e tornare a casa, dove riprenderà le sue normali abitudini evitando magari di eccedere con l’attività fisica.
Nelle ore successive e per qualche giorno dopo l’infiltrazione è possibile, anche se non frequente, avvertire un dolore nel sito dell’iniezione dovuto al traumatismo dell’ago attraverso i tessuti e presentare un piccolo ematoma. Subito dopo l’infiltrazione non è raro che si avverta una immediata attenuazione del dolore: questo effetto è transitorio e dovuto all’anestetico locale, mentre il beneficio vero e proprio è possibile sopraggiunga anche dopo 24-48 ore, nel caso si sia utilizzato un cortisone a lento rilascio, che richiede tempo per esercitare la sua piena azione antinfiammatoria.
Controindicazioni e Precauzioni
Certamente un’infiltrazione peridurale è una tecnica invasiva, e come tale richiede l'adozione di precauzioni specifiche. Innanzitutto, il paziente che deve essere sottoposto ad una terapia peridurale non deve avere problemi di coagulazione. Se assume anticoagulanti e antiaggreganti deve sospenderli entro un tempo ragionevole, secondo le indicazioni mediche, per non porlo a rischio di ematomi nella sede di iniezione.
Esistono anche controindicazioni relative, come le gravi deformità della colonna vertebrale (ad esempio, severe scoliosi o cifosi) che possono rendere estremamente difficile o rischiosa l'esecuzione della procedura, o un deficit neurologico preesistente. È VITALE che l’infiltrazione peridurale sia effettuata da un medico che abbia esperienza in chirurgia vertebrale o anestesia spinale, in un ambiente asettico e con l'ausilio di tecniche di guida strumentale per assicurare la massima sicurezza ed efficacia.
Rischi e Potenziali Complicanze delle Infiltrazioni Epidurali
Le complicanze dell'anestesia epidurale e delle infiltrazioni possono riguardare il sistema nervoso centrale, quello periferico o altri organi ed apparati. In relazione al periodo in cui si manifestano, tali complicanze vengono distinte in precoci e tardive, mentre sono indicate come maggiori o minori a seconda dell'entità del danno neurologico determinatosi. Nonostante l'accuratezza delle tecniche moderne, è importante essere consapevoli dei potenziali rischi.
Tra gli inconvenienti più frequenti durante l'esecuzione di una anestesia epidurale, soprattutto in caso di preparazione al parto ma applicabili anche alle infiltrazioni antalgiche, si possono annoverare l'aspirazione di sangue. Le parestesie (alterata percezione della sensibilità) sono anch'esse comuni e possono comparire alla penetrazione dell'ago o del catetere nello spazio peridurale. La difficoltà all'avanzamento del catetere nello spazio peridurale può essere dovuta alla penetrazione dell'ago in uno spazio diverso da quello peridurale. La comparsa di senso di "ebbrezza", tinniti, sapore metallico, diplopia e vertigini sono chiari segni del passaggio in circolo (nel sangue) dell'anestetico locale; questo incidente può verificarsi nonostante le manovre mediche siano state eseguite correttamente. Un brivido è un evento frequente, così come un blocco lateralizzato, che è espressione dello scorretto posizionamento del catetere e porta ad un effetto anestetico solo su una parte dell’area interessata.
Le complicanze neurologiche maggiori, sebbene temute, sono fortunatamente molto rare. Tuttavia, la paura di possibili complicanze neurologiche successive all'utilizzazione delle tecniche anestesiologiche rachidee ha avuto in passato un'azione frenante sulla diffusione di queste tecniche. L'epidurale può provocare un calo della pressione sanguigna accompagnato, a volte, da una sensazione di debolezza e malessere. Nel caso in cui l'epidurale coinvolga anche i nervi responsabili del controllo della vescica, la persona potrebbe non avvertire la necessità di urinare; questo inconveniente viene risolto mediante l'inserimento di un catetere vescicale per lo smaltimento dell'urina prodotta. Il prurito cutaneo può essere provocato dagli antidolorifici infusi con l'epidurale.
La comparsa di mal di testa dopo il parto o dopo un intervento chirurgico è un evento piuttosto comune. Tuttavia, nel caso dell'anestesia epidurale, un forte mal di testa potrebbe essere causato dalla perforazione accidentale del sacco o del fluido che circondano il midollo spinale. In alcuni casi, sarà necessario iniziare un trattamento specifico, chiamato "blood patch", per sigillare il foro creato. Questo consiste nell'iniezione al suo interno di una piccola quantità di sangue, prelevato dalla stessa persona, per favorire la formazione di un coagulo. Il tappo di sangue riparerà il danno provocato dalla puntura iniziale, determinando la scomparsa del mal di testa. Nonostante l'accurata pulizia e disinfezione della zona di inserzione del catetere epidurale, a volte può svilupparsi un'infezione che, in genere, rimane circoscritta nella zona dell’iniezione. L'ago o il catetere epidurale possono, in casi estremamente rari, danneggiare i nervi, manifestandosi con la perdita della sensibilità o della capacità motoria in alcune aree della parte inferiore del corpo. Ancora più raramente, l'epidurale può provocare la perdita permanente della sensibilità o del movimento di una regione del corpo come, ad esempio, di una o entrambe le gambe. Fortunatamente, si tratta di eventualità rarissime, grazie allo scrupoloso programma di addestramento cui sono sottoposti gli anestesisti per ridurre al minimo il rischio che insorgano queste complicazioni.
Efficacia Terapeutica e Aspettative
Il timing di questa procedura non può essere stabilito a priori. L’andamento della situazione clinica detta il numero e la tempistica delle infiltrazioni da eseguire. Viceversa, un buon risultato clinico può incoraggiare il proseguimento della terapia. Non esiste una regola fissa riguardo al numero e alla frequenza, anche se in generale esiste accordo sul non eseguire più di tre infiltrazioni epidurali all’anno. Solitamente, se il paziente ha dolore acuto, viene proposto un ciclo al massimo di tre infiltrazioni, da eseguirsi a 2 settimane di distanza l’una dall’altra. Se il paziente non riferisce alcun miglioramento dopo le prime due infiltrazioni epidurali, è molto probabile che ulteriori tentativi continuino a non dare beneficio. In tal caso, il medico proporrà alternative terapeutiche al paziente.
Anche se molti studi documentano i benefici immediati dell’infiltrazione peridurale con cortisonici, i dati disponibili sul beneficio a lungo termine sono meno convincenti; infatti, l’efficacia della peridurale continua ad essere argomento di dibattito scientifico. Questo è accentuato dalla mancanza di studi effettuati correttamente. Per esempio, molti studi non utilizzano il controllo radiologico per verificare il corretto posizionamento dell’ago e della diffusione della soluzione iniettata, come invece può avvenire oggi nel caso in cui il medico ritenga necessario l’utilizzo di tale guida. Inoltre, molti studi non classificano i pazienti a seconda della diagnosi, cioè della patologia che causa il dolore, associando molte cause di dolore insieme e quindi rendendo impossibile capire in quali pazienti le infiltrazioni peridurali hanno una maggior possibilità di successo. Questi errori nella metodologia delle ricerche rendono difficile la loro interpretazione e riducono l’utilità dei risultati ottenuti.
Nonostante queste limitazioni metodologiche negli studi, si osserva che, sebbene gli effetti di una epidurale tendano ad essere temporanei (durando fra una settimana fino ad un anno), ci possono essere sostanziali benefici per molti pazienti sofferenti per lombosciatalgia. I migliori risultati si ottengono quando il dolore è radicolare, cioè quello localizzato sulla gamba (sciatico), mentre sono più variabili gli effetti sul dolore lombare puro. Almeno il 50% dei pazienti riferisce un sostanziale beneficio e riduzione del dolore dopo le infiltrazioni epidurali. Recenti studi riportano un successo delle epidurali pari all’80% nel caso di sciatica da ernia del disco. Nel caso di una sciatica provocata da stenosi spinale, circa il 75% dei pazienti riferisce una riduzione del dolore pari al 50% fino ad un anno dopo l’iniezione.
Diagnosi Differenziale del Dolore Spinale e Indicazioni al Trattamento
La diagnosi accurata è il pilastro fondamentale per un trattamento efficace. Il dolore discogenico, da ernia discale, stenosi del canale, radicolite o sindrome post-chirurgica possono essere trattati con vari tipi di procedure interventistiche, tra cui le infiltrazioni epidurali e l’adesiolisi percutanea, o peridurolisi. È cruciale ricordare che il semplice rilievo radiologico alla risonanza magnetica di un’ernia discale o di una stenosi del canale non si accompagna necessariamente a dei sintomi clinici di dolore lombare o irradiato all’arto inferiore. La prevalenza di un’ernia discale sintomatica è tra l’1% e il 3%, con la massima frequenza nella fascia di età tra i 30 e i 50 anni. La prevalenza stimata di radicolopatia lombare o sciatica è stimata a 9,8 per mille casi. La stenosi del canale vertebrale, invece, può essere definita come un restringimento del canale che provoca segni e sintomi causati dall’intrappolamento e dalla compressione delle strutture nervose e vascolari intracanalari.
Per quanto riguarda il ruolo della fibrosi epidurale come causa del dolore dopo chirurgia vertebrale, il dibattito scientifico è ancora aperto, dal momento che, mentre alcuni autori descrivono la mancanza di associazione, uno studio ha mostrato che i pazienti con ampia fibrosi epidurale hanno 3,2 volte più probabilità di sviluppare dolore radicolare ricorrente rispetto a quelli con meno esiti cicatriziali. Inoltre, studi sperimentali hanno evidenziato segni elettrofisiologici di danno neurologico causato dalla fibrosi cicatriziale epidurale. Sono state descritte anche molte altre anomalie, come l’intrappolamento meccanico delle radici nervose a opera del tessuto fibroso epidurale nel canale vertebrale, alterazioni del flusso ematico, espressione di citochine pro-infiammatorie con irritazione dei gangli delle radici dorsali e conseguente stimolo doloroso.
La presenza di sciatica è un criterio molto sensibile per la presenza di ernia discale, così come l’età avanzata lo è per la presenza di stenosi del canale o di fratture da compressione. La presenza di segni obiettivi di ipoestesia è ragionevolmente sensibile, mentre la sensazione soggettiva di intorpidimento non è un segno specifico di radicolopatia. L’irradiazione del dolore deve essere attentamente interpretata. Un dolore radicolare può essere osservato non soltanto in caso di ernia del disco, ma anche di stenosi centrale, foraminale o del recesso laterale, o da altre patologie come spondilolistesi, cisti sinoviale, fibrosi epidurale o discopatia. Nei casi più difficili, in assenza di chiari segni radicolari, le procedure diagnostiche possibili comprendono anche i blocchi nervosi selettivi.
Il trattamento del dolore alla schiena, cervicale, dorsale o lombare può influenzare pesantemente la qualità della vita di chi ne soffre. La causa più comune e più nota di tale dolore è una disfunzione o una alterazione del disco. Le indicazioni chirurgiche assolute e tassative al trattamento chirurgico sono molto rare, e comprendono i disturbi sfinterici e l’ipostenia progressiva. Abitualmente viene proposto il trattamento chirurgico per ottenere una rapida regressione del dolore e per migliorare il recupero nei pazienti in cui la risposta al trattamento conservativo non è soddisfacente. Tuttavia, mentre sembra che la chirurgia fornisca un buon sollievo dal dolore con miglioramento dello stato funzionale, soprattutto nel follow-up a lungo termine, il ruolo del trattamento chirurgico nelle ernie del disco contenute è limitato. Il trattamento dell’ernia del disco sintomatica, della stenosi del canale, del dolore discogenico e della sindrome post-chirurgica si basa prevalentemente su una terapia conservativa che combini fisioterapia, programmi strutturati di esercizi e farmaci analgesici e antiinfiammatori. Le procedure mininvasive, come le infiltrazioni epidurali, si inseriscono in questo contesto, offrendo un’alternativa efficace per ridurre il dolore e, in alcuni casi, aiutare i pazienti a evitare il ricorso all’intervento chirurgico.