La fertilità umana è un fenomeno straordinariamente complesso, un equilibrio dinamico che non dipende solo da una somma di ormoni o dalla genetica, ma rappresenta il risultato di una moltitudine di fattori che interagiscono costantemente. Nel ritmo serrato della vita contemporanea, la fertilità è spesso percepita come un tema distante, qualcosa che riguarda il futuro, da affrontare solo quando arriva “il momento giusto”. Eppure, la nostra capacità di generare vita inizia a modellarsi molto prima di quando iniziamo a desiderarla. Il nostro corpo agisce come una memoria vivente: osserva, registra e reagisce a ciò che facciamo e a come viviamo. Comprendere gli elementi che influenzano la nostra fertilità significa, in ultima analisi, prendersi cura della propria salute globale.
Il corpo come memoria: lo stile di vita e l'impronta sulla riproduzione
Ogni gesto quotidiano, ogni esposizione ambientale e ogni abitudine consolidata può avere un effetto diretto sul nostro sistema riproduttivo. La ricerca scientifica ha ormai chiarito che comportamenti come il fumo, l’abuso di alcol, un’alimentazione scorretta, la sedentarietà e uno stato di stress cronico influiscono profondamente sulla qualità degli ovociti e degli spermatozoi, sull’equilibrio ormonale e persino sulla capacità dell’utero di accogliere una nuova vita.
Mangiare non significa solo nutrirsi: il cibo che scegliamo ogni giorno costruisce letteralmente il nostro corpo, influendo sull’infiammazione, sul metabolismo e sulla qualità dei nostri tessuti. Quando l’alimentazione è squilibrata, in eccesso o in difetto, si crea un ambiente interno sfavorevole alla riproduzione. Il sovrappeso e l’obesità, per esempio, sono legati a un’infiammazione cronica di basso grado, nota come inflammaging, che può compromettere sia l’ovulazione che la ricettività dell’endometrio. Allo stesso modo, il sottopeso, spesso legato a restrizioni alimentari severe o disturbi del comportamento alimentare, può alterare il ciclo mestruale e ridurre drasticamente la probabilità di concepimento.
Anche le abitudini voluttuarie giocano un ruolo critico. Fumare non è solo una cattiva abitudine; è un atto che lascia un’impronta negativa precisa sulla fertilità. Le sostanze contenute nel fumo di sigaretta, come il benzopirene e la nicotina, danneggiano direttamente le cellule ovariche e modificano le condizioni fisiologiche degli ovociti, rendendoli meno vitali e meno fertili. L’impatto del fumo sulla fertilità femminile è, secondo alcuni studi, paragonabile a quello dell’invecchiamento di oltre dieci anni.
L’alcol, agendo sul sistema ormonale, riduce la secrezione dell’FSH e altera l’ovulazione. Inoltre, può interferire con la maturazione dell’ovocita, ridurre la qualità della blastocisti e compromettere l’impianto dell’embrione. Anche lo stress psicofisico non è da sottovalutare: quando siamo sottoposti a pressioni emotive, lavorative o relazionali costanti, il nostro sistema neuroendocrino reagisce producendo ormoni che possono inibire o disturbare l’ovulazione e la produzione di spermatozoi. L’asse ipotalamo-ipofisi-gonadi, che regola la funzione riproduttiva, è estremamente sensibile agli stati psicologici.
L'impatto dell'ambiente e delle professioni
Viviamo immersi in un mondo in cui l’esposizione a sostanze chimiche è costante. Alcuni inquinanti ambientali, detti interferenti endocrini, riescono a mimare o bloccare gli ormoni naturali, alterando il funzionamento del sistema riproduttivo. Sono presenti nei pesticidi, nei contenitori in plastica (come il BPA e i ftalati), nei cosmetici e perfino nella polvere domestica. Anche le nanoplastiche, sempre più presenti nel nostro organismo, possono causare infiammazione e alterazioni cellulari che minacciano la fertilità.
Anche il contesto lavorativo può incidere sulla fertilità, spesso in modi poco evidenti. Turni stressanti, esposizione a calore, radiazioni o sostanze chimiche (solventi, metalli pesanti) sono condizioni comuni in molti settori professionali. Le donne che lavorano in ambito sanitario, ad esempio, possono essere esposte a vapori nocivi come il protossido di azoto o la formaldeide. Negli uomini, professioni come camionisti, operai, agricoltori o lavoratori dell’industria chimica sono associate a una maggiore incidenza di infertilità.
Interferenti endocrini, ambiente e salute: evidenze scientifiche ed azione medica
La biologia della riproduzione maschile e femminile
La fecondazione è il momento fondamentale della riproduzione sessuale e consiste nell'unione di due gameti di sesso diverso, allo scopo di produrre un uovo fecondato, o zigote. Nella specie umana, la fecondazione è tipicamente interna e implica una serie di processi in cui i gameti subiscono trasformazioni atte a permetterne la fusione.
La fertilità maschile è costante e continua, poiché la produzione, la maturazione, la conservazione e il ricambio degli spermatozoi avvengono senza sosta. Gli spermatozoi sono prodotti dalla parete dei tubuli seminiferi nei testicoli, i quali sono situati all’esterno del corpo nella borsa scrotale per mantenere una temperatura inferiore di un decimo di grado rispetto all'interno del corpo. La loro motilità è il parametro fondamentale: secondo l’OMS, per considerare fertile un liquido seminale, gli spermatozoi devono essere almeno 15 milioni/ml, con almeno il 25% di motilità progressiva.
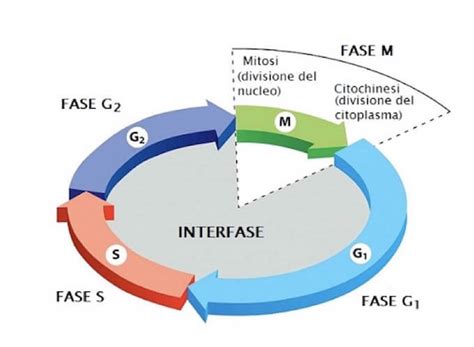
Dal lato femminile, le ovaie producono ciclicamente i gameti ogni 28 giorni circa. Quasi due milioni di ovociti sono presenti già al momento della nascita. A causa degli effetti ormonali (estradiolo, LH e FSH), le cellule germinali subiscono la meiosi per limitare la dotazione di cromosomi a 23. La rottura del follicolo, o ovulazione, avviene solitamente 38-40 ore dopo il picco di LH, liberando l’ovulo che sarà fecondabile solo per circa 24 ore. L’embrione inizia il suo sviluppo nella tuba di Falloppio e, intorno al sesto giorno, si impianta nell’endometrio allo stadio di blastocisti.
Storia e complessità del concepimento
Il fenomeno biologico della fecondazione è stato osservato solo nel 19° secolo, ma la sua funzione vitale era stata ipotizzata in tempi remoti. Storicamente, le teorie sono variate drasticamente: Ippocrate riteneva che l'unione di semi fosse necessaria, mentre Aristotele considerava la donna solo un ricettacolo. Nel 17° secolo, le teorie preformiste, come l'ovismo e l'animalculismo, cercarono di dare un ruolo predominante ora alla donna, ora all'uomo. Solo nel 1875 la fecondazione fu compiutamente descritta, permettendo di comprendere che il genoma paterno e quello materno si uniscono in un unico nuovo essere vivente.
La specie umana si distingue per la scarsa efficienza della sua procreazione. Soltanto una volta su quattro il ciclo ovarico dà origine a una nascita. Molti concepimenti non si concretizzano in una gravidanza diagnosticata a causa di anomalie genetiche (circa il 10% degli spermatozoi e il 25% delle cellule uovo presentano un'anomalia cromosomica). Spesso la sterilità o l'ipofertilità affliggono quasi altrettanto frequentemente l'uomo e la donna. Tra le anomalie femminili, si segnalano disordini dell'ovulazione (32%) o danni alle tube (26%), mentre i problemi maschili riguardano soprattutto le alterazioni dello sperma (48%).
Innovazione tecnologica e prospettive future
La medicina moderna ha sviluppato la Procreazione Medicalmente Assistita (PMA) per affrontare le criticità della sterilità. Tecniche come l'inseminazione artificiale e la FIVET (fecondazione in vitro con trasferimento d'embrione) hanno aperto nuove prospettive, permettendo il concepimento anche in presenza di patologie severe. La FIVET, iniziata nel 1978, rimane il metodo di concepimento non naturale più efficace, consentendo anche la scelta genetica degli embrioni prima del loro trasferimento.
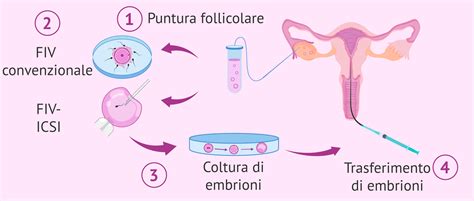
Oggi, la ricerca sta compiendo passi da gigante nel campo della "gametogenesi in vitro". Recentemente, ricercatori hanno annunciato la possibilità di generare ovociti funzionali a partire dal Dna di cellule della pelle umana, riprogrammate in cellule staminali pluripotenti. Sebbene questa tecnologia sia ancora in fase sperimentale e sol