L'inseminazione artificiale è una tecnica di fertilità meno invasiva e indolore che introduce spermatozoi selezionati nell'utero della donna al momento opportuno. Questa tecnica di procreazione medicalmente assistita, utilizzata nel trattamento dell'infertilità, prevede l'introduzione artificiale del seme maschile nell'apparato riproduttore della donna. È una metodica di primo livello che rispetta le normali tappe dei processi della riproduzione. L'inseminazione artificiale può essere attuata su ciclo spontaneo o con la stimolazione dell'ovulazione attraverso la somministrazione di farmaci, a partire dal secondo o terzo giorno dall'inizio del ciclo mestruale. L'obiettivo è indurre le ovaie a produrre più di un follicolo e ottenere la contemporanea maturazione di 2-3 cellule uovo, per aumentare le possibilità che almeno una di queste venga fecondata. Il monitoraggio ecografico dell'ovulazione, effettuato nel corso della terapia, permette di modificare la dose dei farmaci per ottimizzare la risposta ovarica. Sulla base delle dimensioni dei follicoli e dello spessore della mucosa uterina, è possibile prevedere il momento dell'ovulazione del ciclo in corso. Generalmente, non appena due o tre follicoli hanno raggiunto determinate dimensioni (circa 18 mm), l'ovulazione viene indotta con l'iniezione della gonadotropina corionica umana (hCG), in modo da poter sfruttare il momento più adatto per l'inseminazione. Il giorno dell'inseminazione artificiale è fissato dopo 36 ore dalla somministrazione di hCG. Si tratta di un processo semplice, indolore e molto simile a qualsiasi visita ginecologica.
Le probabilità di intraprendere una gravidanza variano dal 10% al 15% per tentativo, a seconda della patologia di base e dell'età della paziente. La percentuale di gravidanza dopo un'inseminazione artificiale con seme del partner è del 20%, il che significa che la probabilità cumulativa in 3 cicli è del 60% nelle inseminazioni con seme del coniuge e ancora più alta nelle inseminazioni con seme di donatore. Se dopo 3-4 cicli di inseminazione artificiale non avviene il concepimento, è opportuno rivalutare il caso e passare ad eventuali altre procedure più sofisticate, come la fecondazione in vitro.
Quando è indicata l'Inseminazione Artificiale?
L'inseminazione artificiale viene indicata dai medici nell'ambito di un percorso di trattamento, nei casi in cui sia accertata l'infertilità di almeno uno dei due partner e non esistano altri metodi terapeutici efficaci a risolvere tale condizione. Non è una tecnica valida per tutti i casi, si raccomanda solo quando vi sono specifici problemi di infertilità e se si soddisfano determinati requisiti.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
Tra le indicazioni più comuni per l'inseminazione artificiale coniugale (IAC) troviamo:
- Donne con disturbi del ciclo mestruale, come problemi di anovulazione nella sindrome dell'ovaio policistico (PCOS).
- Endometriosi lieve o moderata.
- Sterilità femminile dovuta al fattore cervicale.
- Impossibilità di depositare sperma nella vagina: vaginismo, disfunzione erettile, eiaculazione retrograda, ecc.
- Fattore maschile lieve: oligozoospermia, astenozoospermia, ecc. L'inseminazione artificiale può compensare le anomalie del seme maschile, poiché la preparazione del campione prima della procedura aiuta a separare gli spermatozoi vitali e con motilità conservata da quelli di qualità inferiore.
- Sterilità immunitaria: anticorpi anti sperma, allergia allo sperma, ecc.
- Sterilità di origine sconosciuta.
- Coppie serodiscordanti.
Tipologie di Inseminazione Artificiale
Esistono diverse modalità di inseminazione artificiale, classificate in base alla provenienza del seme e al sito di deposizione:
Inseminazione Artificiale Coniugale (IAC) o Omologa
L'inseminazione artificiale coniugale (IAC) o omologa prevede il ricorso a gameti omologhi, cioè provenienti dai componenti della coppia. È una delle tecniche di riproduzione assistita più semplici e meno invasive disponibili.
Fasi del Processo IAC:
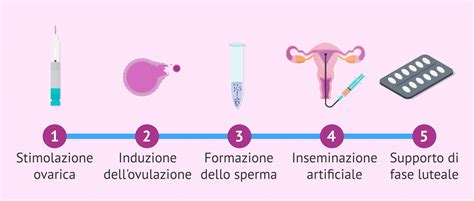
Stimolazione Ovarica Controllata: Viene eseguita una leggera stimolazione affinché si sviluppino solo uno o due follicoli ovarici. Questa richiede dosi ormonali più basse rispetto alla FIV e può anche essere eseguita senza farmaci per la stimolazione ovarica, effettuando un'inseminazione nel ciclo naturale. Nel 2º o 3º giorno dall'inizio del ciclo mestruale, si effettua un'ecografia vaginale per contare i follicoli antrali e personalizzare il trattamento con una lieve stimolazione ormonale in base al numero di follicoli rilevati in quel ciclo. Durante questo periodo, come nel ciclo naturale, ogni due/tre giorni si controlla lo sviluppo dei follicoli mediante ecografie. Quando si vede che sono pronti per ovulare, si somministra un farmaco per indurre l'ovulazione.
Capacitazione dello Sperma: L'uomo fornisce un campione di sperma ottenuto con la masturbazione il giorno dell'inseminazione artificiale. Questo campione viene elaborato in laboratorio per rimuovere il plasma seminale e mantenere solo lo sperma mobile progressivo.
Inseminazione Artificiale: Circa 36 ore prima dell'inseminazione, alla donna viene somministrato un farmaco per indurre l'ovulazione. Poi, il giorno dell'inseminazione, lo sperma condensato della coppia viene introdotto nell'utero della donna con una cannula per l'inseminazione. La paziente attende per circa un'ora nella stanza del centro di riproduzione assistita dopo l'inseminazione.
Requisiti e Indicazioni per IAC:
In generale, l'inseminazione artificiale tramite matrimonio è raccomandata per le giovani coppie con una lieve causa di infertilità che, dopo un anno di sesso non protetto, non hanno ancora raggiunto la gravidanza. Affinché il trattamento abbia successo, si raccomanda che la donna non abbia più di 36 anni e che la sua riserva ovarica sia buona. Inoltre, è essenziale che le tube di Falloppio siano permeabili e che lo sperma del maschio sia di qualità accettabile. È fondamentale verificare la pervietà delle tube di Falloppio della donna, poiché la fecondazione avviene al loro interno, ed escludere eventuali malformazioni uterine che potrebbero influenzare l'impianto e lo sviluppo della gravidanza mediante un'ecografia.
Inseminazione Artificiale da Donatore (IAD) o Eterologa
L'inseminazione artificiale da donatore (IAD) o eterologa prevede l'uso dello sperma proveniente da una banca del seme. Questa metodica risulta adatta quando le caratteristiche del liquido seminale del partner sono tali da compromettere del tutto la funzionalità riproduttiva. Il seme proviene da un donatore anonimo della banca del seme, selezionato in base alle caratteristiche fisiche e al gruppo sanguigno. Questa tecnica permette di introdurre gli spermatozoi di un donatore direttamente nell'utero, proprio al momento dell'ovulazione.

Altre Modalità di Inseminazione
- Inseminazione intracervicale (ICI): Gli spermatozoi vengono immessi nel canale cervicale.
- Inseminazione intraperitoneale (IPI): Consiste nell'inoculazione del liquido seminale nel cavo di Douglas (tra il retto e la parete posteriore dell'utero).
- Inseminazione in tube (ITI): Viene eseguita se la tuba della donna è in perfette condizioni e quando altre tecniche non hanno avuto un buon esito. Attraverso un catetere e sotto la guida costante dell'ecografia, il liquido seminale viene introdotto nelle tube, sede naturale dell'incontro tra spermatozoi ed ovociti.
Tassi di Successo e Costi
Essendo uno dei più semplici trattamenti di riproduzione assistita, anche i tassi di successo dell'inseminazione artificiale non sono molto elevati. Secondo l'ultimo rapporto pubblicato dalla Società Spagnola di Fertilità (SEF) con i risultati dei centri spagnoli di riproduzione assistita per il 2016, i tassi di successo della IAC sono stati: un tasso di gravidanza del 13% (gravidanze da inseminazione) e un tasso di parto del 10% (nascite da inseminazione). Il tasso di natalità unica è del 90.5% (nascite singole per numero di nascite totali), mentre il tasso di natalità multipla è del 9.5% (nascite multiple per numero totale di nascite). Il tasso di aborto è del 18.5% (aborti per numero di gravidanze).
Uno dei fattori più importanti che determinano il successo dell'inseminazione artificiale è l'età della donna. Più giovane è la donna, più alto è il tasso di gravidanza e il tasso di parto. Se si ottiene un risultato negativo con il primo ciclo di IAC, è consigliabile eseguire un altro ciclo per aumentare la probabilità di successo, poiché gli IAC hanno un tasso di gravidanza cumulativo del 50-60% dopo 4 tentativi. Nelle inseminazioni artificiali c'è un tasso di successo cumulativo, che può essere del 60% nelle inseminazioni coniugali e dell'80% nelle inseminazioni di sperma di donatori, dopo 4 o 6 tentativi. Logicamente, il tasso cumulativo è l'informazione che deve essere data alla donna quando inizia un trattamento di inseminazione. Per il caso della IAC, un quinto ciclo di inseminazione non è raccomandato perché i tassi di gravidanza non aumentano più. Queste coppie dovranno ricorrere alla fecondazione in vitro (FIVET) per avere maggiori possibilità di diventare genitori.
Rispetto al resto delle tecniche di riproduzione assistita, la IAC è la più economica. Il suo prezzo varia tra i 700 e i 1.100 euro, anche se questo dipende dalla clinica e dalla città in particolare. Va inoltre notato che il prezzo dei farmaci per la stimolazione ovarica e la preparazione dell'endometrio di solito non è incluso nel budget dell'IAC. Ciò può comportare un costo aggiuntivo di circa 100-600€. Pertanto, è molto importante confrontare diverse citazioni tra le cliniche e risolvere tutti i possibili dubbi prima di iniziare qualsiasi trattamento. Alcune cliniche offrono sconti per le seconde prove o altre promozioni.
Inseminazione Artificiale in Caso di Menopausa e Perimenopausa
La menopausa è un processo naturale che si verifica (di solito tra i 45 e i 55 anni, anche se l'età esatta può variare) quando il corpo non produce più abbastanza ormoni per mantenere il ciclo mestruale. Dalla nascita, le donne hanno un numero limitato di ovuli nelle ovaie. Con l'avanzare dell'età, la riserva ovarica (il numero di ovociti) diminuisce, così come la produzione di ormoni riproduttivi. Questa progressiva diminuzione porta a cicli mestruali irregolari fino alla loro completa cessazione, con conseguente menopausa.

Sintomi e Fasi della Menopausa:
La menopausa si divide in tre fasi principali:
Perimenopausa: È la fase precedente alla menopausa e può durare diversi anni. Durante questo periodo, le donne possono avvertire sintomi come cicli mestruali irregolari, vampate di calore, sudorazione notturna, sbalzi d'umore, affaticamento e difficoltà a dormire. Sebbene la fertilità diminuisca durante la perimenopausa, è ancora possibile che l'ovulazione avvenga in modo irregolare e, quindi, che si possa rimanere incinta naturalmente. La perimenopausa è la fase di transizione prima della menopausa. Può iniziare diversi anni prima che i periodi mestruali si interrompano completamente. Durante questa fase, i livelli ormonali iniziano a fluttuare e le donne possono manifestare sintomi come cicli mestruali irregolari, vampate di calore, sbalzi d'umore e sudorazione notturna. Sebbene la fertilità diminuisca durante la perimenopausa, le donne possono comunque rimanere incinte. Durante la premenopausa, i cicli mestruali diventano irregolari ma le donne possono comunque ovulare occasionalmente. Pertanto, anche se la fertilità diminuisce notevolmente, esiste ancora la possibilità di una gravidanza naturale. Tuttavia, a causa della diminuzione della qualità e della quantità degli ovuli, potrebbe essere più difficile concepire senza aiuto. Se una donna desidera rimanere incinta in questa fase, può prendere in considerazione trattamenti come la fecondazione in vitro (FIVET) per aumentare le sue possibilità.
Menopausa: La menopausa è confermata quando una donna ha trascorso 12 mesi consecutivi senza mestruazioni. Le ovaie smettono di rilasciare ovuli e la produzione di ormoni riproduttivi viene alterata o notevolmente ridotta. In questa fase, purtroppo, è improbabile che si possa rimanere incinta in modo naturale perché il corpo non produce più ovociti. Sfortunatamente, le possibilità di rimanere incinta naturalmente durante la menopausa sono pari a zero, poiché le ovaie smettono di rilasciare ovociti.
Postmenopausa: È la fase successiva alla menopausa. I sintomi possono continuare per diversi anni, ma solitamente diminuiscono nel tempo. La fertilità è scesa a zero, ma in molte donne il desiderio di diventare madre potrebbe persistere.
Sebbene la menopausa segni la fine naturale della fertilità, esistono opzioni nella medicina riproduttiva che possono rendere possibile la gravidanza per le donne in questa fase. Se una donna è in perimenopausa e continua a ovulare occasionalmente, ci sono possibilità di una gravidanza naturale, anche se sono piuttosto basse. Tuttavia, per le donne in menopausa o postmenopausa è necessario ricorrere a tecniche di riproduzione assistita.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
Tecnologie e Trattamenti Disponibili per la Gravidanza in Menopausa:
Donazione di ovuli o FIV con donazione di ovociti: Questa è l'opzione più comune per le donne che hanno raggiunto la menopausa e desiderano avere un figlio. Il processo consiste nel ricevere gli ovociti di una donatrice giovane e sana, che vengono poi fecondati con lo sperma del partner o di un donatore di sperma. Gli embrioni risultanti vengono trasferiti nell'utero della madre, che porterà avanti la gravidanza. La donazione di ovuli ha un alto tasso di successo, anche per le donne che hanno attraversato la menopausa, poiché l'utero è ancora in grado di ospitare e sviluppare una gravidanza se adeguatamente preparato. I trattamenti di fertilità per le donne in menopausa comportano generalmente l'uso di ovuli di donatori, poiché le ovaie hanno smesso di produrre i propri ovociti. Per ricevere l'embrione, le pazienti devono sottoporsi ad una preparazione ormonale per condizionare l'utero e renderlo ricettivo all'embrione. Questa preparazione ormonale comprende solitamente estrogeni e progesterone, che aiutano a preparare l'endometrio per l'impianto dell'embrione. Anche se le donne in menopausa non ovulano, il loro utero può essere ancora idoneo a portare avanti una gravidanza con l'aiuto di trattamenti appropriati.
Fecondazione in vitro (FIVET) con i propri ovuli: Per le donne in perimenopausa che stanno ancora ovulando è possibile provare il trattamento di fecondazione in vitro con i propri ovociti. In questo caso si effettua la stimolazione ovarica per ottenere ovuli maturi che, dopo essere stati fecondati in laboratorio, vengono trasferiti nell'utero. Sebbene le percentuali di successo siano inferiori a causa della qualità e quantità limitate degli ovuli, potrebbe essere un'opzione praticabile per alcune donne.
FIVET con PGT-A: È una tecnica avanzata di riproduzione assistita che migliora le possibilità di successo della fecondazione in vitro (FIVET), soprattutto per le donne in perimenopausa. Durante questo processo, viene eseguita una biopsia embrionale per analizzare il numero di cromosomi degli embrioni creati dalla fecondazione in vitro, consentendo di selezionare quelli geneticamente normali prima di trasferirli nell'utero.
Vitrificazione di embrioni: Questo trattamento è particolarmente utile per le donne che, prima dei 35 anni, hanno deciso di preservare la propria fertilità congelando i propri ovociti o embrioni. Grazie a questa tecnica, le donne possono optare per una futura gravidanza utilizzando i propri ovuli fecondati, nonostante abbiano raggiunto la menopausa. La vitrificazione garantisce che gli embrioni siano mantenuti in condizioni ottimali fino al momento del trasferimento nell'utero, garantendo così maggiori percentuali di successo nel trattamento della fertilità.
Rischi e Limiti dell'Età per la Gravidanza in Menopausa
Rimanere incinta durante la menopausa può comportare alcuni rischi sia per la madre che per il bambino. Con l'invecchiamento della donna, aumentano le possibilità di complicazioni durante la gravidanza, come ipertensione, diabete gestazionale, preeclampsia e parto prematuro. Esiste anche un aumento del rischio di anomalie cromosomiche nel bambino. Tuttavia, con una buona valutazione preventiva e un follow-up rigoroso, gli attuali progressi della medicina permettono di ridurre al minimo questi rischi, soprattutto se si tratta di una gravidanza ottenuta attraverso tecniche di riproduzione assistita. Una valutazione approfondita di ogni paziente è fondamentale per garantire che la gravidanza si svolga nel modo più sicuro possibile.
Anche se in Spagna non esiste un limite di età stabilito dalla legge per effettuare trattamenti di fertilità, la maggior parte delle cliniche, inclusa Vida Fertility, di solito hanno un limite di età di 50 anni, principalmente per ragioni di sicurezza e benessere sia della madre che del bambino. Questo limite, raccomandato anche dalla SEF (Società spagnola della fertilità), è stabilito per evitare possibili complicazioni legate alla gravidanza in età avanzata e lo stato di salute generale della paziente viene sempre preso in considerazione prima di iniziare qualsiasi trattamento.
Inseminazione Artificiale per Madri Single
Sono sempre di più le donne che decidono di fare il grande passo e diventare madri single attraverso la procreazione assistita come scelta. Un trattamento di fertilità su cinque è destinato a donne che non hanno un partner. Ogni caso è unico e viene studiato individualmente per offrire il trattamento più adatto a ciascun paziente. L'inseminazione artificiale è indicata per le donne con una buona qualità ovocitaria, generalmente di età inferiore ai 38 anni. La fecondazione in vitro, invece, è indicata per le donne che hanno bisogno di un aiuto in più rispetto all'inseminazione. Oltre all'inseminazione artificiale e alla FIV, esiste una terza possibilità per le donne che desiderano affrontare la maternità da sole: l'embrio-ricezione. Questo è un trattamento molto semplice, che richiede solo una stimolazione minima per preparare l'endometrio al trasferimento degli embrioni. Entro un periodo massimo di due mesi dalla prima visita, è possibile effettuare il trattamento.
Considerazioni Legali e Etiche
La procreazione medicalmente assistita (PMA) post mortem non è consentita in Italia, anche se c'è un accordo tra le parti. La fecondazione medicalmente assistita è possibile solo se entrambi i partner sono in vita e l'uomo è a rischio infertilità. Nel caso specifico, un campione di seme maschile umano crio-conservato era stato depositato per consentire la procreazione nell'eventualità di futura sterilità del depositante e la stessa disposizione testamentaria aveva fatto esplicito riferimento al concepimento di un figlio dopo la sua morte. Proprio questo esplicito riferimento alla morte porterebbe alla possibilità di aggirare il divieto di procreazione assistita post mortem della legge italiana. Sarebbe troppo alto il rischio che la donna, se le fosse consegnato il seme congelato, andasse all'estero. Un esempio noto in questo senso è un bambino nato nel 2023 dal seme del padre morto nel 2019, grazie a una legge del 2021. Se la donna è sposata, è necessario il consenso suo e del marito per poter effettuare il trattamento di riproduzione assistita, sia che si tratti di inseminazione artificiale che di fecondazione in vitro. L'unico caso in cui il consenso dell'uomo non sarebbe richiesto sarebbe se fossero separati e lei utilizzasse lo sperma del donatore, poiché egli non sarebbe considerato il padre legale del bambino e non avrebbe alcuna responsabilità nei confronti del bambino.
Ricerca di Agenti Infettivi
Prima di procedere con l'inseminazione artificiale, è fondamentale la ricerca di agenti infettivi (es. HIV, epatite, ecc.) nel campione di seme e nella donna. Se le condizioni riscontrate non possono essere gestite con interventi farmacologici e/o chirurgici, quindi se la procreazione è impossibile o comunque la probabilità di iniziare una gravidanza è remota, può essere indicato il ricorso alla procreazione medicalmente assistita. Se uno dei partner è affetto da HIV, è necessario adottare una serie di misure preventive. Per questo motivo, le tecniche di riproduzione assistita devono essere eseguite in un centro specializzato che dispone di un laboratorio separato per i campioni infettivi. Se l'uomo è il portatore dell'HIV, lo sperma deve essere lavato per garantire che non ci sia pericolo di infezione della malattia durante la gravidanza, sia per la madre che per il bambino. Se è la donna che ha l'HIV, è necessario fare un esame del sangue per vedere la carica virale e il numero di linfociti CD4 disponibili. Se la carica virale è bassa o non rilevabile e i linfociti sono elevati, allora l'inseminazione artificiale può essere fatta. La donna dovrà assumere farmaci antiretrovirali e avere un follow-up attento e specializzato per tutta la gravidanza.
