Il termine "ovulo" evoca immagini diverse a seconda del contesto in cui viene utilizzato. Nel campo della biologia riproduttiva, gli ovuli rappresentano le cellule germinali femminili, essenziali per la procreazione. Nel regno della micologia, invece, gli "ovolli" si riferiscono a uno dei funghi più pregiati e ricercati, apprezzato per il suo sapore delicato e le sue caratteristiche uniche. Questa ambivalenza semantica ci invita a un viaggio che esplora sia le profondità della biologia umana, indagando dove e come nascono le cellule che danno origine a una nuova vita, sia le meraviglie della natura che ci offre delizie culinarie. Entrambi gli aspetti, seppur distinti, condividono un'origine profonda e un'importanza inestimabile nei rispettivi ambiti.
Le Origini della Vita Umana: Gli Ovuli Femminili
Definizione e Funzione degli Ovuli Umani
Gli ovuli, noti anche come cellule uovo o ovociti, sono i gameti del corpo femminile, cellule riproduttive fondamentali per la fecondazione e lo sviluppo di un nuovo organismo. La loro funzione primaria è quella di trasportare il corredo genetico materno e, una volta fecondati da uno spermatozoo, di dare inizio al processo di sviluppo embrionale. Sono cellule di grandi dimensioni rispetto ad altre cellule del corpo, specializzate per il loro ruolo cruciale.
La Nascita con un Tesoro Limitato
Un aspetto fondamentale e distintivo della biologia riproduttiva femminile è la finitezza della riserva di ovuli. Questo principio fondamentale della biologia riproduttiva femminile stabilisce che le donne nascono con tutti gli ovuli che verranno rilasciati. A differenza di altre cellule del corpo o dei gameti maschili, che vengono prodotti continuamente, durante la vita non viene prodotto alcun nuovo ovulo. Questa dotazione iniziale, fissa e non rinnovabile, definisce l'intera riserva riproduttiva femminile, influenzando direttamente la fertilità di una donna dalla nascita fino alla menopausa. Questo concetto è cruciale per comprendere l'inevitabile declino della fertilità con l'avanzare dell'età e l'importanza di quello che viene comunemente chiamato "orologio biologico".
Il Picco nel Periodo Fetale
La quantità massima di ovuli che una donna possiederà nel corso della sua vita si raggiunge in una fase sorprendentemente precoce dello sviluppo. In effetti, la donna possiede il numero più elevato di ovuli mentre si trova ancora nell'utero materno: un feto femmina di 20 settimane ha circa sette milioni di ovuli. Questa fase di intensa proliferazione e differenziazione cellulare, che avviene ben prima della nascita, è un periodo critico in cui si stabilisce la base della futura capacità riproduttiva femminile. La straordinaria abbondanza di ovuli in questo stadio sottolinea l'efficienza dei meccanismi di sviluppo embrionale.
Declino Numerico Dalla Nascita alla Pubertà
Dopo il picco raggiunto durante la vita fetale, il numero di ovuli inizia un processo di riduzione naturale e continuo, un fenomeno noto come atresia. Questo processo di degenerazione e morte cellulare è fisiologico e inevitabile. Quando nasci, il numero si è ridotto a circa due milioni. Questa drastica diminuzione riflette la selezione naturale e l'eliminazione degli ovuli non ottimali. Il calo prosegue in maniera costante anche negli anni dell'infanzia, ben prima dell'inizio della funzione riproduttiva. Al raggiungimento della pubertà, quando iniziano le mestruazioni (inizio dei cicli) avrai un numero di ovuli compreso fra 300.000 e 500.000 circa. Questa riserva, seppur significativamente inferiore al numero iniziale, è sufficiente per garantire decenni di potenziale fertilità.
Verso la Menopausa
Il declino della riserva ovarica continua ininterrottamente per tutta la vita riproduttiva della donna. Anche se ogni mese solo pochi ovuli vengono selezionati per tentare la maturazione, e tipicamente solo uno viene rilasciato, molti altri degenerano nel processo. Questo esaurimento progressivo porta inevitabilmente alla menopausa. Alla menopausa, rimangono 1000-2000 ovuli. Questa piccola frazione residua non è più sufficiente a sostenere cicli mestruali regolari o a garantire la fertilità, segnando la fine della capacità riproduttiva. Il numero finale di ovuli è un indicatore della fine di un lungo e complesso percorso biologico.

Il Processo di Formazione e Maturazione degli Ovuli: La Meiosi
Il processo attraverso il quale gli ovuli si formano e maturano è chiamato ovogenesi e coinvolge una serie di complesse divisioni cellulari note come meiosi. Questa è una forma speciale di divisione cellulare che riduce il numero di cromosomi di una cellula alla metà, da diploide a aploide, essenziale per la riproduzione sessuale.
Il Punto di Partenza: Le Cellule Germinali
Tutto ha inizio dalle cellule germinali primordiali, le progenitrici di tutti i gameti. Le cellule germinali sono i precursori dei gameti femminili (ovuli) e contengono il materiale genetico che verrà trasmesso alla generazione successiva. Queste cellule sono un ponte biologico tra le generazioni, custodi dell'eredità genetica. La loro integrità e il loro corretto sviluppo sono cruciali per la salute riproduttiva.
Meiosi In Utero: Un Processo Unico
A differenza della spermatogenesi maschile, che inizia alla pubertà, l'ovogenesi ha un inizio molto più precoce e si svolge in gran parte prima della nascita. A differenza dell’uomo, il processo di meiosi delle cellule germinali femminili inizia tra la 10ª e la 13ª settimana di sviluppo fetale, cioè all’interno dell’utero materno. Questa tempistica precoce è una caratteristica distintiva della riproduzione femminile e sottolinea l'importanza della programmazione genetica e ormonale fin dai primi stadi di vita.
La meiosi di queste cellule consiste in due divisioni cellulari successive, a partire da una singola cellula diploide (chiamata anche cellula staminale del gamete o anche ovogonio). Gli ovogoni si moltiplicano per mitosi e poi entrano nella meiosi, trasformandosi in ovociti primari. La prima divisione meiotica di tutti gli ovogoni si completa intorno al 7° o 8° mese di gestazione, cosicché al momento della nascita l’ovaio contiene ovociti primari che si trovano nell’ultimo stadio della profase I (diplotene). In questo stadio, la meiosi si arresta, e gli ovociti primari rimangono in uno stato di quiescenza, pronti a riprendere il processo molti anni dopo. Ciascuno di questi ovociti è circondato da cellule della granulosa, che costituiscono i follicoli primordiali. Questi follicoli primordiali sono le unità funzionali fondamentali dell'ovaio e rappresentano la riserva di ovuli di una donna.
L'Ovocita Secondario e il Corpo Polare
Quando la meiosi I si completa, tipicamente poco prima dell'ovulazione, si verifica una divisione ineguale del citoplasma. Il processo meiotico produce, dividendo la cellula in due, un grande ovulo, o oocita secondario, ed un piccolo primo corpo polare, contenenti ciascuna 23 cromosomi duplicati. L'ovocita secondario riceve la maggior parte del citoplasma, delle riserve nutritive e degli organelli, essenziali per supportare un potenziale sviluppo embrionale, mentre il corpo polare è una piccola cellula che essenzialmente si decompone, svolgendo il ruolo di eliminare il surplus di cromosomi senza sprecare risorse cellulari. Il primo corpo polare degenera, mentre l'oocita secondario inizia la seconda divisione meiotica, che si blocca subito dopo la separazione dei cromatidi fratelli (nella metafase II).
Il Ruolo della Fecondazione
La seconda divisione meiotica dell'ovocita secondario non si completa a meno che non avvenga la fecondazione. La fecondazione completa la meiosi II nell'ovocita, permettendo la formazione del corredo cromosomico diploide tipico degli organismi adulti. Quando uno spermatozoo penetra l'ovulo, scatena il completamento della meiosi II, con il rilascio di un secondo corpo polare e la fusione del materiale genetico dei due gameti, ripristinando il numero diploide di cromosomi e formando lo zigote, la prima cellula di un nuovo individuo.
La GAMETOGENESI - spermatogenesi, ovogenesi e fecondazione
Il Ciclo Ovarico e il Rilascio dell'Ovulo
Il ciclo riproduttivo femminile è un processo complesso e finemente regolato, che ha lo scopo di preparare il corpo alla gravidanza. Il fulcro di questo ciclo è la maturazione e il rilascio di un ovulo dall'ovaio.
Dai Follicoli Primordiali all'Ovulazione
La riserva di ovuli, contenuta nei follicoli primordiali, rimane in uno stato di quiescenza per anni. Fino alla pubertà i follicoli rimangono quiescenti e in gran parte addirittura degenerano (atrèsia follicolare). Con l'arrivo della pubertà, l'attivazione dell'asse ipotalamo-ipofisi-gonadi innesca la ripresa del processo. A partire da questa età, ogni 4 settimane un follicolo viene portato a completa maturazione, insieme all'ovocita in esso contenuto. Questo ciclo mensile di maturazione follicolare è guidato da un complesso concerto ormonale. Durante la maggior parte dei cicli mestruali, uno degli ovuli si sviluppa, raggiunge la maturazione e viene rilasciato dall'ovaio (ovulazione) per prepararsi alla fecondazione.
La Selezione del Follicolo Dominante
Nonostante numerosi follicoli inizino a svilupparsi all'inizio di ogni ciclo, di solito solo uno raggiunge la piena maturità e viene ovulato. All'inizio del ciclo ovarico, il processo di maturazione interessa diversi follicoli, ma di norma soltanto uno raggiunge il completo sviluppo e viene espulso dall'ovaio per essere, eventualmente, fecondato. Questo follicolo è chiamato "dominante". I meccanismi esatti che determinano quale follicolo diventerà dominante sono complessi e coinvolgono una delicata interazione di ormoni e fattori di crescita locali. I rimanenti follicoli regrediscono rapidamente, secondo un processo degenerativo che interessa dapprima l'ovocita ed in seguito le cellule follicolari che lo circondano. Questo processo di regressione è un altro esempio di atresia. Anche se centinaia di ovuli iniziano insieme il processo, solo uno vince la gara dell'ovulazione. Gli altri ovuli muoiono. Questo significa che la stragrande maggioranza degli ovuli di una donna non verrà mai rilasciata in forma matura.
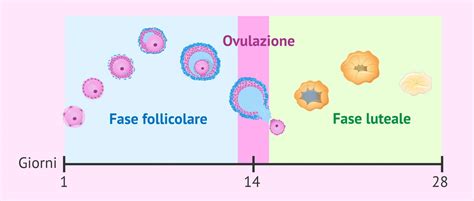
Dinamiche del Ciclo Mestruale
Il ciclo mestruale è un processo orchestrato da ormoni che prepara il corpo femminile alla possibilità di una gravidanza. Ogni ciclo dura 28 giorni circa e comprende una fase proliferativa, che porta alla maturazione dell'ovocita e del follicolo che lo contiene, una fase ovulatoria in cui si ha il rilascio della cellula uovo, ed una fase post-ovulatoria durante la quale ciò che resta del follicolo dopo l'esplosione (deiscenza) si trasforma in corpo luteo. La fase proliferativa è dominata dagli estrogeni prodotti dal follicolo in crescita, che stimolano l'ispessimento dell'endometrio. L'ovulazione è innescata da un picco dell'ormone luteinizzante (LH). La fase post-ovulatoria o luteale è caratterizzata dalla produzione di progesterone dal corpo luteo, che prepara ulteriormente l'utero all'impianto. L'ovulazione coincide generalmente con il mezzo del ciclo e cioè 14 giorni dopo l'inizio dell'ultima mestruazione. Tuttavia, mentre, il tempo che intercorre tra l'inizio dell'ovulazione e l'inizio della successiva mestruazione è pressoché costante (14 giorni perché gli eventi ormonali si controllano strettamente a cascata), il tempo necessario per portare l'ovulo a completo sviluppo e rilascio è molto variabile. Questa variabilità è ciò che rende la durata complessiva del ciclo mestruale suscettibile a fluttuazioni individuali. Durante il processo di maturazione dell'ovocita anche il follicolo subisce delle modificazioni, che lo portano a sostenere, dal punto di vista endocrino, la maturazione dell'ovulo in esso racchiuso.
La Vita dell'Ovulo e il Suo Viaggio
Una volta rilasciato, l'ovulo ha un tempo limitato per essere fecondato. L'ovocita ha una vita massima di 12-24 ore. Questo breve lasso di tempo rende cruciale la tempistica dei rapporti sessuali per il concepimento. Dopo l'ovulazione la cellula uovo viene prontamente catturata dalle fimbrie della tuba ed incanalata al suo interno. Le fimbrie, estensioni a forma di dito all'estremità della tuba di Falloppio, con i loro movimenti, creano una corrente che spinge l'ovulo verso l'interno della tuba, dove solitamente avviene la fecondazione. In linea di massima, gli ovuli sono prodotti alternativamente da ciascuna delle due ovaie. Questa alternanza contribuisce a distribuire il carico funzionale tra le due gonadi. La maturazione in contemporanea di due o più ovociti è rara, ma comunque possibile. Se fecondati questi ovuli possono dare luogo a due o più embrioni, il che si traduce in una gravidanza gemellare o multipla.
Il Destino dell'Ovulo non Fecondato
Se l'incontro con lo spermatozoo non avviene o la fecondazione non ha successo, l'ovulo e il corpo luteo vanno incontro a regressione. Se la cellula uovo non viene fecondata, entro una decina di giorni il corpo luteo cessa la produzione endocrina e regredisce, formando una piccolissima cicatrice sulla superficie ovarica (corpo albicante). La diminuzione dei livelli di progesterone ed estrogeni, a causa della degenerazione del corpo luteo, innesca la sfaldamento dell'endometrio uterino, dando inizio a una nuova mestruazione e a un nuovo ciclo.
Caratteristiche dell'Ovulo
L'ovulo è una cellula altamente specializzata, con caratteristiche che riflettono il suo ruolo nel sostenere i primi stadi della vita. L'ovulo è una cellula di grandi dimensioni (100-150 micron di diametro), rendendola una delle cellule più grandi del corpo umano, visibile anche a occhio nudo in alcune specie. Questa dimensione è dovuta in gran parte alle riserve energetiche e nutritive accumulate al suo interno. Con il citoplasma ricco di materiali fosfolipidici di riserva (granuli di vitello o tuorlo), l'ovulo è equipaggiato per fornire nutrimento all'embrione in via di sviluppo prima che possa impiantarsi nell'utero e ricevere nutrienti dalla madre.
Fertilità e Invecchiamento Riproduttivo
La fertilità femminile è strettamente legata alla quantità e alla qualità degli ovuli, ed è un processo che inevitabilmente subisce l'influenza del tempo.
L'Orologio Biologico Femminile
Probabilmente hai già sentito parlare di 'Orologio biologico di una donna', ma che cosa vuol dire esattamente e a quale età inizia a essere importante? Questo concetto si riferisce alla realtà biologica che la capacità riproduttiva femminile non è costante nel corso della vita, ma segue una traiettoria di declino determinata dalla riserva ovarica. È un fattore cruciale per le decisioni riguardanti la pianificazione familiare e la salute riproduttiva.
Picco di Fertilità
La finestra di massima fertilità per le donne è relativamente limitata. Il punto di massima fertilità lo raggiungi nei 20 anni e dura fino alla metà dei 30 anni, quindi dai 35 anni in poi la fertilità continua a scendere fino alla menopausa. Questo declino non è improvviso, ma graduale, diventando più marcato dopo i 35 anni. Con l'avanzare dell'età, non solo diminuisce il numero di ovuli, ma anche la loro qualità, aumentando il rischio di anomalie cromosomiche e riducendo le probabilità di successo del concepimento e di una gravidanza sana.
La Menopausa
L'esaurimento della riserva ovarica segna un'importante transizione nella vita di una donna. Quando la riserva di ovuli si esaurisce, le ovaie smettono di produrre estrogeno e sopraggiunge la menopausa. Questa fase è definita come l'assenza di mestruazioni per 12 mesi consecutivi e porta con sé cambiamenti ormonali significativi che influenzano diversi aspetti della salute femminile. Nella maggior parte delle donne, questo accade più o meno all'età di 50 anni: l’età media nel mondo sviluppato è di 51,4 anni. L'età della menopausa può variare a seconda di fattori genetici, ambientali e di stile di vita, ma è generalmente un evento biologicamente predeterminato.
Quantità di Ovuli Rilasciati
Considerando la vasta riserva iniziale e il numero di ovuli al momento della pubertà, il numero effettivo di ovuli che vengono rilasciati durante la vita riproduttiva di una donna è sorprendentemente piccolo. Nel corso della vita, le ovaie rilasciano circa 500 ovuli in forma matura. Questo numero è il risultato di circa 30-40 anni di cicli mestruali regolari, con un ovulo rilasciato per quasi ogni ciclo. La discrepanza tra milioni di ovuli iniziali e i circa 500 rilasciati evidenzia l'enorme spreco di ovuli attraverso l'atresia follicolare.
Valutazione della Riserva Ovarica
Comprendere la propria riserva ovarica può essere un'informazione preziosa, specialmente per le donne che stanno pianificando una gravidanza in età più avanzata o che affrontano problemi di fertilità.
Test per la Riserva Ovarica
Ho sentito che esiste un test per misurare quanti ovuli mi sono rimasti, è vero? Michael A. Per le donne di più di 35 anni che cercano di concepire ci sono molti test che possono essere eseguiti per predire la riserva ovarica (quanti ovuli sono rimasti). Questi test non forniscono un numero esatto di ovuli rimanenti, ma offrono una stima indiretta e utile della "quantità" e a volte della "qualità" della riserva, aiutando i medici a valutare le prospettive di fertilità e a pianificare eventuali trattamenti.
Ormone Antimulleriano (AMH)
Tra i test più affidabili e comunemente utilizzati per la valutazione della riserva ovarica vi è la misurazione dell'AMH. Gli esami del sangue includono un test AMH o dell'ormone antimulleriano, che può essere eseguito in qualsiasi momento del ciclo mestruale, anche se prendi la pillola anticoncezionale. Questa flessibilità lo rende un test molto pratico. L'AMH viene prodotto dalle cellule che circondano gli ovuli e può essere un metodo precoce per determinare la riserva rimasta nelle ovaie. Pertanto, più ovuli rimangono, maggiore è il livello AMH. Un livello di AMH più basso indica una riserva ovarica ridotta, suggerendo che una donna potrebbe avere meno ovuli o che la sua riserva sta diminuendo più rapidamente del previsto.
FSH ed Estradiolo
Altri marcatori ormonali vengono utilizzati per valutare la funzione ovarica. Inoltre, il terzo giorno del ciclo mestruale (due giorni dopo l'inizio del ciclo mestruale), puoi fare un esame del sangue per determinare l'FSH (ormone follicolo-stimolante) e l'estradiolo. Questi test sono sensibili alle fluttuazioni ormonali del ciclo e devono essere eseguiti in un momento specifico. Questi due test possono essere un modo per determinare il declino della funzione ovarica all'inizio del ciclo mestruale. Un FSH elevato indica che le ovaie stanno lavorando più intensamente per stimolare la crescita dei follicoli, suggerendo una ridotta riserva o una minore sensibilità agli ormoni. Un estradiolo elevato in quel giorno può mascherare un FSH elevato o indicare problemi di funzione follicolare.
Conta dei Follicoli Antrali (AFC)
Un test ecografico è un altro strumento chiave nella valutazione della riserva ovarica. Un altro test per valutare la riserva ovarica è la "conta dei follicoli antrali", eseguita in teoria anche il giorno 3 del ciclo. Questa ecografia transvaginale permette di visualizzare e contare i piccoli follicoli antrali presenti nelle ovaie, che rappresentano i follicoli in una fase di sviluppo iniziale reclutati per quel ciclo. Un numero più elevato di follicoli antrali correla con una maggiore riserva ovarica, mentre un numero ridotto suggerisce una riserva diminuita. Si tratta di suggerimenti forniti a solo scopo informativo, e la loro interpretazione richiede sempre una consulenza medica specialistica per una valutazione completa e personalizzata.
La Fecondazione: L'Incontro tra Ovulo e Spermatozoo
Il momento della fecondazione è un evento biologico straordinario, il culmine di un lungo viaggio sia per l'ovulo che per gli spermatozoi. Questo processo delicato e altamente specifico è essenziale per la creazione di una nuova vita.
Il Percorso degli Spermatozoi
Perché la fecondazione abbia luogo, l'ovulo deve incontrare gli spermatozoi nella tuba di Falloppio. L'ovulo viene prontamente "risucchiato" dalla rispettiva tuba di Falloppio, sede deputata alla fecondazione. Contemporaneamente, gli spermatozoi, dopo l'eiaculazione, intraprendono un lungo e difficile percorso attraverso il tratto riproduttivo femminile: la vagina, il collo dell'utero, l'utero e infine le tube di Falloppio. Solo una piccolissima frazione dei milioni di spermatozoi eiaculati riuscirà a raggiungere l'ovulo.
La "Corsa ad Ostacoli": La Penetrazione dell'Ovulo
L'ovulo non è una cellula passiva; è protetto da diverse barriere che solo gli spermatozoi più robusti e capaci possono superare. Affinché la fecondazione abbia luogo è necessario che uno spermatozoo penetri all'interno della cellula uovo. Questo è un evento selettivo che assicura che solo gli spermatozoi più idonei abbiano la possibilità di fecondare. Si tratta di un evento delicato, dal momento che l'ovocita è protetto da alcune cellule (che costituiscono la cosiddetta corona raggiata) e membrane, come la zona pellucida, che si oppongono al loro ingresso. La corona radiata è uno strato di cellule follicolari che circonda l'ovulo, mentre la zona pellucida è una spessa matrice extracellulare che avvolge direttamente la membrana plasmatica dell'ovulo. Per gli spermatozoi si tratta dunque di una vera e propria corsa ad ostacoli: solo il primo che riuscirà a raggiungere l'ovulo e a penetrarlo - grazie al rilascio di appositi enzimi - avrà l'onore di fecondarlo. Questi enzimi, contenuti nell'acrosoma dello spermatozoo, sono essenziali per digerire la zona pellucida e permettere allo spermatozoo di raggiungere l'ovocita. Una volta che uno spermatozoo è penetrato, la zona pellucida subisce un cambiamento che impedisce l'ingresso di altri spermatozoi, un meccanismo noto come blocco della polispermia.
Sopravvivenza dei Gameti
La finestra temporale per la fecondazione è determinata dalla durata della vita dei gameti. Mentre l'ovocita ha una vita massima di 12-24 ore, gli spermatozoi sopravvivono all'interno delle tube per 2-4 giorni. Questa differenza significa che i rapporti sessuali avvenuti nei giorni precedenti l'ovulazione possono comunque portare alla fecondazione, in quanto gli spermatozoi possono attendere l'arrivo dell'ovulo. La sincronizzazione di questi eventi è cruciale per il successo riproduttivo.
Un'Altra Connotazione del Termine: Gli Ovuli Funghi (Amanita Caesarea)
Il termine "ovulo" non è esclusivo del mondo della biologia riproduttiva, ma trova una risonanza del tutto diversa nel contesto della micologia, dove identifica un fungo commestibile molto apprezzato. Questa omonimia può generare confusione, ma è importante riconoscere e distinguere i due significati.
Un Dono della Natura Dalla Tavola
Nel linguaggio comune e in gastronomia, "ovoli" si riferisce a una specie di fungo particolarmente prelibata. Gli ovoli sono tra i funghi più buoni del pianeta, un vero dono della natura, hanno un sapore delicato e straordinario. La loro reputazione come "re dei funghi" non è casuale, ma è basata su caratteristiche organolettiche che li rendono ricercati dagli chef e dagli intenditori. La loro versatilità in cucina permette di apprezzarli crudi, in insalata, o cotti in svariate preparazioni che ne esaltano il gusto.
Nomenclatura e Riconoscimento
Il fungo ovolo buono è scientificamente noto come Amanita Caesarea. Amanita Caesarea il suo nome deriva da “Caesareus” ovvero dei Cesari, imperiale per la sua ottima commestibilità. Questo nome storico suggerisce che già nell'antica Roma era considerato un alimento degno degli imperatori. È importante notare che appartiene al genere Amanita, che include anche specie altamente velenose come l'Amanita phalloides. Pertanto, la sua raccolta richiede una conoscenza esperta per evitare scambi pericolosi. L’amanita “caesarea” viene volgarmente chiamata ovolo buono, ovulo o fungo reale. Questi nomi comuni riflettono la sua eccellenza e il suo status elevato tra i funghi.
Habitat e Distribuzione
La crescita dell'ovolo buono è influenzata da specifiche condizioni ambientali e climatiche, che ne determinano la presenza e la distribuzione geografica. L’ovulo buono cresce in estate e in autunno preferendo zone soleggiate e un terreno calcareo; lo si può trovare in boschi di castagno, querce e nocciolo. La simbiosi micorrizica che stabilisce con queste specie arboree è fondamentale per la sua crescita. L’amanita caesarea cresce in zone a clima temperato, con estati calde e secche e cresce fino ad un’altitudine di 900 metri. Queste preferenze ecologiche lo rendono più comune in determinate regioni. Diffuso al sud d’Italia, diventa più raro verso il settentrione anche se conoscendo le zone giuste si può trovare. La sua maggiore abbondanza nelle regioni meridionali italiane è coerente con la sua preferenza per climi più caldi e secchi.

Morfologia e Caratteristiche
L'ovolo buono è facilmente riconoscibile grazie alle sue caratteristiche distintive, che lo rendono uno dei funghi più belli e appariscenti. L’ovolo ha un cappello carnoso di color rosso arancio che sfuma fino al giallo chiaro, ampio fino anche a 20cm di diametro in alcuni esemplari. Questo colore vivace è uno dei suoi tratti distintivi principali. L’ovolo ha un anello con lamelle gialle fitte ed un gambo giallo chiaro carnoso appena ingrossato alla base che può arrivare fino a 10-15cm. L'anello è un residuo del velo parziale che protegge le lamelle quando il fungo è giovane. Le lamelle, di un giallo intenso, sono un altro carattere distintivo. Da giovane il gambo è pieno, mentre da adulto è cavo. Questa modifica nella consistenza del gambo è tipica della maturazione del fungo. Gli ovoli, come altri funghi, a volte vengono raccolti ancora rivestiti dalla volva, cioè il velo bianco che avvolge completamente il carpoforo, da giovane. La volva è un importante carattere identificativo e il suo colore e forma sono cruciali per distinguere l'ovulo buono da altre Amanita velenose, come la Amanita muscaria che ha una volva diversa, o la Amanita phalloides che ha una volva sacculiforme e biancastra.
Raccolta e Commercializzazione
La raccolta degli ovoli è un'attività che richiede competenza e rispetto per l'ambiente, data la sua importanza ecologica e la presenza di specie velenose simili. I funghi commercializzati devono rispettare rigorosi standard di qualità e sicurezza. Gli ovoli che commercializziamo in Iceberg sono funghi spontanei, raccolti in estate in collina e in montagna fino ai 900m circa di altitudine. Questa origine spontanea ne garantisce l'autenticità e il sapore selvatico. Sono stati raccolti al giusto punto di maturazione, selezionati con cura, puliti e congelati entro poche ore dalla raccolta. Questo processo rapido e attento è fondamentale per preservarne le proprietà organolettiche e la freschezza, minimizzando il deterioramento e assicurando la massima qualità al consumatore. Il prodotto si presenta pulito; i funghi sono sia aperti che semichiusi a seconda del momento in cui sono stati raccolti. La forma del fungo al momento della raccolta può influenzare la sua presentazione estetica e la consistenza, ma non ne altera la bontà e la commestibilità.