Mettere al mondo un figlio è un evento straordinario che incide profondamente nella vita di una donna. Fisiologicamente il parto avviene per via vaginale al termine di 40 settimane di gravidanza, ma in alcune circostanze può risultare necessario ricorrere al parto cesareo. Per affrontare con serenità un momento entusiasmante ma impegnativo come quello del parto, è importante conoscere le indicazioni e le buone pratiche che le strutture devono rispettare per tutelare la salute e i diritti della madre e del bambino. Un viaggio molto personale, influenzato da molteplici fattori, il travaglio e il parto richiedono consapevolezza e sostegno.
La Preparazione e l'Arrivo in Ospedale
Quando la gravidanza sta per volgere al termine, meglio se un mese prima, è opportuno predisporre tutto il necessario per affrontare al meglio il momento del parto e la permanenza in ospedale. Tra le incombenze principali occorre porre particolare cura alla preparazione degli indumenti e degli oggetti personali da portare al reparto di maternità. Al momento del ricovero, un momento delicato e carico di aspettative e timori, è importante non lasciarsi prendere dal panico. In questa delicata fase è fondamentale la presenza del proprio partner. Il ricovero avviene in presenza di contrazioni regolari e dolorose, un accorciamento del collo dell'utero con una dilatazione di almeno 2 centimetri, o se c'è stata la rottura delle membrane. Altri motivi includono perdite di sangue, particolari situazioni di rischio o se la mamma è soggetta a un accentuato stato di ansia. Sarai accompagnata in sala parto dal personale di Pronto Soccorso e potrai farti seguire dal tuo accompagnatore, se lo desideri.
Una volta ricoverata, la futura mamma è affidata all'ostetrica che, per avere un quadro più preciso della situazione, rivolge una serie di domande su quanto è accaduto nelle ultime ore: se si sono già rotte le acque, con quale frequenza si sono manifestate le contrazioni e se l'intestino è già stato liberato (in caso contrario verrà somministrato un clistere). L'ostetrica procede quindi alla visita con la palpazione dell'addome per stabilire la posizione del bambino, l'auscultazione del battito del feto, e la misurazione della pressione sanguigna, del battito cardiaco e della temperatura corporea. Effettua poi un'esplorazione vaginale per determinare a quale punto si trova la dilatazione del collo dell'utero. La mamma è anche sottoposta a un esame delle urine per controllare l'eventuale presenza di proteine e zuccheri. È fondamentale portare con sé tutti gli esami eseguiti nei nove mesi di gravidanza. Poi le verrà assegnato un braccialetto con un numero che sarà poi messo anche al polso del bambino come segno di riconoscimento.

Il Travaglio: Un Processo Naturale e Personale
Il travaglio di parto è l'insieme di fenomeni che portano alla nascita del vostro bambino e all'espulsione della placenta. Ogni travaglio e ogni parto seguono un loro corso e non esiste una regola generale per tutte le donne. Il travaglio è un viaggio molto personale, influenzato da molteplici fattori. Vari studi hanno dimostrato che l'ambiente circostante, lo stato d'animo dei futuri genitori e la presenza di professionisti attenti e rispettosi favoriscono il processo nascita. Proprio per questo motivo è importante che accanto a voi ci siano persone che sappiano sostenervi, guidarvi e incoraggiarvi.
Il Periodo Prodromico: I Segni PremonitoriIl pretravaglio è quel periodo di tempo, variabile da donna a donna, che comincia tre o quattro settimane prima dell'inizio del vero travaglio. Durante questo periodo, il bambino trova la sua posizione e il suo corpicino occupa una zona più vicina al collo dell'utero della mamma, mentre la parte inferiore dell'utero si assottiglia. La donna avverte un senso di tensione e dolori simili a quelli mestruali: possono manifestarsi anche contrazioni, ma sono occasionali, inefficaci e non dolorose. Le perdite vaginali muco-gelatinose e l’aumento della frequenza delle contrazioni uterine sono i sintomi dell’inizio del “travaglio”, ovvero i segni premonitori dell’avvicinarsi del momento del parto.In questo periodo compaiono le prime contrazioni, che saranno però ancora brevi e irregolari, ma determineranno comunque le prime trasformazioni nel collo dell’utero. A queste contrazioni si accompagnano spesso anche altri segnali, come la perdita del tappo mucoso, una secrezione vischiosa, nella maggior parte dei casi mista a qualche striatura rosato o brunastra, che durante la gravidanza chiude il canale cervicale. La perdita del tappo mucoso, anche se è il primo segno incoraggiante, è un indicatore molto impreciso in quanto precede l'insorgenza del travaglio di un giorno o anche di settimane. Ciò indica che il collo dell'utero si sta modificando. Il periodo prodromico ha una durata molto variabile e, in genere, progredisce abbastanza lentamente. In condizioni fisiologiche è consigliabile trascorrere questi momenti a casa, cercando di rilassarsi, ad esempio facendo una doccia o un bagno caldi e ascoltando musica.
La Fase Dilatante: Il Cuore del TravaglioLe contrazioni sono il segnale più evidente dell'inizio del parto e servono per preparare il collo dell'utero al passaggio del bambino. Il travaglio inizia quando il collo dell'utero comincia a dilatarsi, dopo essersi ammorbidito e assottigliato. Per convenzione si dice che inizia quando il collo dell’utero raggiunge una dilatazione di circa 3 centimetri e le contrazioni diventano più regolari, intense e ravvicinate (circa una contrazione ogni 5 minuti, della durata di circa 40-60 secondi). Inizialmente si presentano ogni venti minuti, poi ogni quarto d'ora, per poi passare a ogni dieci e infine a cinque minuti. All'inizio i dolori sono sopportabili, poi diventano sempre più intensi e ravvicinati fino a presentarsi a distanza di 1-2 minuti e con una durata di 40-60 secondi. Durante queste contrazioni tutta la muscolatura dell'utero si irrigidisce e il bimbo viene spinto lentamente verso il basso. Nel frattempo il collo dell'utero si appiattisce gradualmente fino a raggiungere i dieci centimetri di dilatazione necessari al passaggio del bambino. In questa fase il collo dell’utero verrà stimolato notevolmente e raggiungerà la dilatazione completa di 10 centimetri. I tempi sono comunque molto variabili e sono influenzati da diversi fattori: ad esempio, una donna al primo figlio procede in media con una dilatazione di 1 centimetro all’ora, mentre dal secondo figlio in poi è di solito più veloce. La durata del travaglio è in genere più lunga (12-14 ore circa ma può variare da donna a donna) quando si tratta del primo figlio, altrimenti non supera le 7 ore. In genere meno intense sono le contrazioni, maggiore è la durata del travaglio.
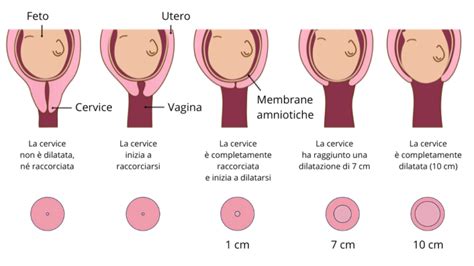
Durante questa fase potrete avere accanto una persona di fiducia, che vi sappia sostenere e incoraggiare. L’ostetrica a cui sarete affidate monitorerà il vostro benessere e quello del vostro bambino e valuterà l’evolversi del travaglio. A lei potrete rivolgere domande e dubbi, e vi saprà consigliare sulle posizioni migliori da adottare per sentire meno dolore e per facilitare la dilatazione. In questa fase, a richiesta, puoi essere sottoposta all’epidurale. Se hai scelto di richiedere l’epidurale (chiamata anche anestesia peridurale) in questa fase potrai consegnare la documentazione rilasciata durante la visita anestesiologica eseguita entro la 35esima settimana di gravidanza.
La Fase Espulsiva: La Nascita del BambinoLa fase espulsiva inizia quando il collo dell’utero è completamento dilatato. È il periodo delle spinte, grazie alle quali il vostro bambino attraverserà il canale del parto fino a nascere. In questo momento, nonostante la stanchezza e il dolore, sentirete una nuova ondata di forze, dovuta soprattutto al desiderio di poter finalmente abbracciare il vostro bimbo. Inizialmente la testa del bebè tende a scendere nel canale del parto e, ruotando leggermente, a disporsi nel modo migliore per uscire. Quando la testa del piccolo è scesa verso l'uscita del canale del parto a pochi centimetri dietro l'ingresso della vagina, vuol dire che ha attraversato quasi tutto il canale del parto. Inizia così la fase espulsiva vera e propria. Infatti la testa del bambino, mossa dall'utero che si contrae, schiaccia il retto contro l'osso sacro cosicché la futura mamma sente il bisogno incontenibile di spingere.
Durante tutta la fase espulsiva sarete sostenute e aiutate continuamente dall’ostetrica, che vi starà accanto e assisterà il parto. Dovrete semplicemente assecondare la voglia di spingere, trovando la posizione che per voi è più comoda. Si raccomanda di non mettere la donna nella posizione supina durante il travaglio e il parto: si deve incoraggiare la donna a camminare durante il travaglio e a scegliere liberamente la posizione per lei più adatta al parto. Dovrai spingere 2 o 3 volte di seguito durante la stessa contrazione finché la testa del bambino non inizierà a spuntar fuori, poi le spalle, infine il resto del corpo. La fase espulsiva dura al massimo un paio d’ore, qui sarai tu a capire come muoverti, come regolare la respirazione e quando spingere; solo tu puoi capire il tuo corpo e sai cosa è meglio per te in quel momento.
Il Secondamento: Dopo la NascitaDopo la nascita del vostro bambino inizia uno stadio molto delicato, quello del secondamento, ossia l’espulsione degli annessi fetali (come la placenta). L’utero comincerà a contrarsi per permettere l’espulsione della placenta, la quale verrà poi controllata dall’ostetrica. Questa fase dura al massimo un’ora e nelle due ore successive la madre viene monitorata dagli operatori che ne valuteranno ancora le perdite di sangue, le condizioni dell'utero (contrazione e retrazione), nonché alcuni parametri generali come polso, temperatura, pressione, respirazione, aspetto e comportamento. Per favorire il secondamento si consiglia di attaccare il neonato al seno e di rimanere in un ambiente sereno e intimo.
Il Ruolo Cruciale dell'Ostetrica e l'Assistenza Personalizzata
Il ruolo dell’ostetrica nell’accompagnare la donna durante il percorso della gravidanza, del parto, e delle settimane subito successive alla nascita è fondamentale, e deve fondarsi su una comunicazione efficace ed empatica. Fin dall’antichità la figura dell’ostetrica, o come veniva chiamata un tempo “levatrice”, è da sempre stata associata al travaglio e al parto. Aiutava le donne a partorire in casa e le sosteneva e consigliava nella cura del neonato. Oggi, soprattutto in Italia, spesso la figura dell’ostetrica è poco conosciuta, mentre è molto forte la figura del medico ginecologo. L’ostetrica, invece, ha le competenze e le conoscenze necessarie per assistere una donna durante tutto il percorso nascita fisiologico, dalle visite di controllo in gravidanza, all’assistenza durante il delicato processo del travaglio e del parto, al sostegno durante le prime cure del neonato.
Bisogna ricordare che in sala parto l’ostetrica non ha solo il compito di assistere il parto, ma sostiene e accompagna la donna nel delicato momento in cui diventerà madre, garantendo un’assistenza personalizzata e creando un ambiente familiare intorno alla coppia. L’ostetrica diventa portavoce delle preferenze della donna, propone metodi utili per contenere il dolore, rassicura il futuro papà e ricorda agli operatori sanitari che la futura mamma è prima di tutto una persona. Numerosi studi hanno riportato che le donne supportate e sostenute emotivamente durante il travaglio riportavano una ridotta incidenza di utilizzo dell’analgesia epidurale, di parti vaginali operativi e tagli cesarei, e di insoddisfazione materna.C’è un potere che entra nelle donne quando partoriscono. Le donne non lo chiedono, ne vengono semplicemente invase. L'equipe medica valuta le caratteristiche della donna con precedente esperienza di taglio cesareo e della gravidanza attuale per definire la possibilità di indirizzarsi verso un parto vaginale, escludendo le donne con controindicazioni cliniche precise. Sarà utile conoscere con anticipo il “luogo” del parto e gli operatori sanitari che lo accompagneranno.
Cosa fa l'ostetrica? Ruolo e competenze spiegate | Ostetrica
Metodi per la Gestione del Dolore e Ambiente di Nascita
Documentandosi su tutti gli aspetti del travaglio e del parto si prova meno dolore e si gusta appieno la gioia di dare alla luce il proprio figlio. Il rilassamento dipende da quanto si è consapevoli di ciò che sta accadendo, per esempio con la possibilità di poter controllare il proprio corpo con la respirazione e con altre tecniche ed esercizi imparati in precedenza. L'uso dell'acqua durante il travaglio e il parto viene proposto per la prima volta negli anni ‘60, quando il ricercatore Igor Charkovsky intuisce i benefici di questa pratica per madre e neonato. L'ambiente sereno e la possibilità di scegliere liberamente la posizione più adatta per il parto sono elementi chiave per un'esperienza positiva. L’ostetrica vi saprà consigliare sulle posizioni migliori da adottare per sentire meno dolore e per facilitare la dilatazione.
Il Parto Cesareo: Necessità e Procedure
Il parto cesareo è un intervento chirurgico che viene eseguito per estrarre il feto quando si verificano condizioni particolari che impediscono al bambino di nascere naturalmente. Il taglio cesareo ha lo scopo di tutelare, quando necessario, la salute della mamma e/o del bambino. Il parto con taglio cesareo può avvenire anche in particolari condizioni cliniche durante il travaglio. L'intervento è indicato solo in particolari situazioni come, ad esempio, in presenza di problemi riguardanti il feto (sofferenza fetale), problemi riguardanti la madre (precedenti parti cesarei, diabete, placenta previa, infezioni, patologie cardiache, respiratorie o renali), condizioni che causano un anomalo svolgimento del parto (anomalie delle contrazioni uterine), gravidanze gemellari (se i feti si ostacolano a vicenda).
Il parto cesareo può essere effettuato in anestesia generale o in anestesia regionale (spinale o peridurale). Oggi si tende sempre più frequentemente a scegliere questa seconda possibilità. Si procede, quindi, con l'anestesia regionale che permette alla donna di rimanere sveglia e cosciente durante l'intervento e di vivere in piena consapevolezza l'esperienza della nascita del proprio figlio. Il giorno prestabilito sarai accompagnata dal personale all’area di preparazione dedicata. Il partner o la persona di fiducia potrà assistere alla prima parte dell'intervento e successivamente ti aspetterà fuori dalla sala operatoria prendendosi cura del piccolo mentre ti starai risvegliando. Anche con la nascita da taglio cesareo, quando possibile, si farà lo skin-to-skin (pelle-a-pelle) del bambino con la mamma prima di tagliare il cordone ombelicale. Subito dopo, ti sarà garantita la possibilità di stare col tuo bambino e il tuo partner per lo skin-to-skin.
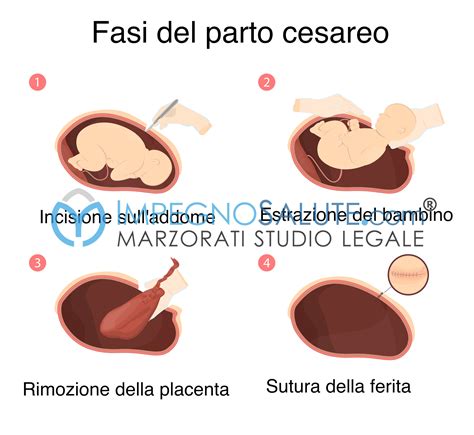
I rischi di un taglio cesareo riguardano la salute della donna e del feto, ma non sono uguali per tutti perché dipendono da molteplici fattori. L’equipe medica valuta le caratteristiche della donna con precedente esperienza di taglio cesareo e della gravidanza attuale per definire la possibilità di indirizzarsi verso un parto vaginale, escludendo le donne con controindicazioni cliniche precise. Non c’è nessuna prova che dopo un precedente cesareo sia richiesto un ulteriore cesareo per la gravidanza successiva: parti vaginali, dopo un cesareo, dovrebbero venir incoraggiati. Non c’è nessuna giustificazione in nessuna regione geografica per avere più del 10 - 15% di cesarei.
Condizioni Particolari e Complicazioni Durante il Parto
Sarà importante approfondire i molti aspetti che caratterizzano questo periodo, per imparare a riconoscere quelli fisiologici o a gestire eventi particolari come la nascita prematura.
Induzione del TravaglioL’induzione del travaglio è un processo medico finalizzato a stimolare le contrazioni prima che il travaglio inizi spontaneamente. Il suo obiettivo è quello di ottenere un travaglio attivo quando si presentano condizioni per cui una nascita anticipata presenta più benefici che rischi rispetto all'attesa dell'evento naturale. È una procedura che andrebbe presa in considerazione solo qualora si ritenga che i benefici materni e fetali saranno maggiori e i rischi significativamente minori rispetto all’attesa dell’insorgenza spontanea del travaglio di parto. L’induzione al travaglio deve essere riservata solo per specifiche indicazioni mediche e in nessuna regione geografica si dovrebbe avere un tasso superiore al 10%.
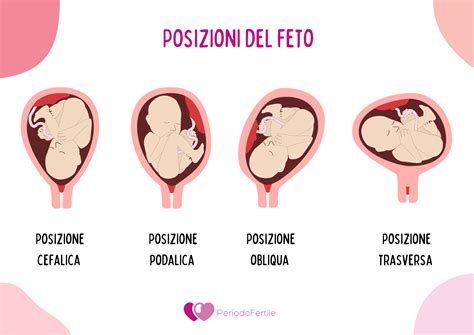
Posizione Podalica e DistocieQuando il feto, nell’utero, si trova rivolto con la testa verso l’alto si parla di “posizione podalica”. Che cosa fare quando tale posizione viene mantenuta fino al momento del parto? Le distocie, o difficoltà, del parto dipendono in genere da ragioni “dinamiche” (legate alla capacità dell’utero di contrarsi) o “meccaniche” (quando il bambino non riesce ad attraversare il canale del parto). In entrambi i casi è necessario un intervento ostetrico, manuale o strumentale, per evitare situazioni pericolose.
La Prematurità e le Gravidanze GemellariLa prematurità rimane la prima causa di morte nei bambini al di sotto dei 5 anni. Circa un neonato su 10 nel mondo nasce prematuramente. La complicanza più comune è il parto gemellare prematuro, che interessa circa il 60% delle gravidanze gemellari rispetto al 5-10% di quelle singole.
Placenta PreviaLa placenta, che si sviluppa nella parte superiore della parete dell'utero e viene poi espulsa alla fine del parto per distacco spontaneo dalla parete uterina, viene definita previa nei casi in cui si sviluppa nella parte bassa dell'utero, davanti all'apertura del collo dell'utero e posizionata al di sotto del bambino, ostruendo parzialmente o totalmente l'uscita del feto verso il canale del parto. La placenta è un tessuto non elastico e pertanto non riesce ad accompagnare la distensione del collo dell'utero, necessaria per permettere l'uscita e la nascita del bambino. In caso di placenta previa, a causa della sua anomala posizione, questa tende a distaccarsi prematuramente, causando in alcuni casi emorragie imponenti e mettendo in pericolo la salute della mamma e del bambino.L'esecuzione di un'ecografia pelvica intorno alla 28ma-30ma settimana permette di accertarsi della presenza o meno di una placenta previa. In caso di conferma della sua presenza, possono crearsi delle piccole aree di distacco dalla parete uterina anche durante il corso della gravidanza, con conseguenti emorragie vaginali di intensità variabile. Il verificarsi di un sanguinamento vaginale dopo il quinto mese, infatti, può essere indicativo della presenza di una placenta previa, dunque costituisce un sintomo di allarme che deve essere tempestivamente segnalato al proprio medico.In presenza di una placenta previa, deve essere tenuto sotto controllo costante lo stato di salute sia del bambino sia della mamma. Nel caso in cui si evidenzi sofferenza fetale o si scateni un'emorragia tale da mettere in pericolo la vita della mamma si procede con l'esecuzione di un parto cesareo d'urgenza. Se le condizioni della mamma e del bambino non destano preoccupazioni (allo scopo di far proseguire la gravidanza almeno fino alla maturità polmonare del feto), prima di intervenire con un parto cesareo, viene imposto alla paziente l'obbligo assoluto di stare a riposo per evitare lo scatenarsi delle contrazioni. La placenta previa si diagnostica bene con l’ecografia: il segnale di allarme scatta quando il bordo è posto a meno di due centimetri dal centro del collo, detto orifizio uterino interno. In tal caso si fa il taglio cesareo “di elezione”, prima che parta il travaglio, meglio se in un centro di eccellenza, e il problema è prevenuto.
Prolasso UterinoPer prolasso uterino si intende l'abbassamento dell'utero nel canale vaginale. Il prolasso dell'utero si manifesta quando si verifica un indebolimento della muscolatura e dei legamenti che sostengono l'organo, il quale, di conseguenza, tende a scivolare verso il basso. Il prolasso uterino può verificarsi in seguito ad un parto o comparire con il progredire dell'età. Un'altra causa è rappresentata dalla presenza di una predisposizione ereditaria all'indebolimento dei muscoli e dei legamenti che sostengono naturalmente l'utero e la vagina. La discesa dell'utero in vagina può interessare solamente la cervice, ovvero il collo dell'utero, o può coinvolgere tutto l'organo.La sintomatologia correlata alla presenza di un prolasso uterino varia a seconda dell'entità dell'abbassamento dell'utero. Nei casi in cui lo "scivolamento" dell'organo verso il basso è più marcato, la donna può avvertire una sensazione di peso a livello del basso addome, un dolore sia alla schiena sia alla regione bassa dell'addome (fastidio che tende ad acuirsi dopo una lunga permanenza in piedi), una sensazione di disagio durante i rapporti sessuali. Il prolasso uterino può essere accompagnato dalla presenza di incontinenza urinaria che si accentua nel momento in cui ci si sottopone a sforzi fisici oppure ci si trova a ridere o a tossire; in alcuni casi, invece, si può verificare una difficoltà nell'urinare. È consigliabile non indossare cinture o abiti che comprimano la regione addominale.
La Mortalità Materna e le Cause Principali
Nonostante l'Italia, con Francia e Gran Bretagna, sia tra le nazioni con la più bassa mortalità ostetrica materna (10 casi ogni 100.000 parti), rispetto ad altri Paesi europei che si attestano da 20/100.000 in su, il problema persiste. Questo dato include le morti per procreazione medicalmente assistita, per malattie in gravidanza, complicanze precoci e tardive del parto, ma anche i suicidi per depressione post-partum. Considerando che nel nostro Paese nascono circa 500.000 bambini all’anno, si hanno circa 50 donne morte l’anno, per complicanze diverse, dal concepimento all’anno dopo il parto. Una tragedia, per la donna, per il suo bambino, spesso coinvolto nella morte della mamma, e per la famiglia.
La causa più frequente e drammatica è l’emorragia massiva: la donna può arrivare a perdere 6 litri di sangue, entrare in shock emorragico, e ricevere 10 sacche o più di sangue in pochi minuti. L’emorragia può dipendere da fattori diversi.
Anomalie della Placenta: Annidamento e DistaccoInnanzitutto, problemi di annidamento in utero, di sede di impianto e di tempo errato (“intempestivo”) di distacco. Nel primo caso, la placenta si “annida” troppo all’interno della parete dell’utero (placenta “accreta”, “increta”, “percreta”, a seconda di quanto si approfondisce: maggiore la profondità, peggiori le conseguenze). Dopo il parto, nel momento del “secondamento”, in cui la placenta dovrebbe essere espulsa “per seconda”, dopo il bambino, questo non succede perché i villi, le “radici” della placenta che servono a “pescare” nel sangue materno per nutrire il bambino, non si staccano perché troppo radicati. Permette il passaggio di sostanze nutrienti e ossigeno al bambino nell’utero materno. A quel punto l’utero non riesce contrarsi e a bloccare la perdita di sangue. Ed ecco l’atonia dell’utero mentre il sangue esce a fiotti. Se la donna è già in ambiente medico di eccellenza (il cosiddetto “terzo livello”), trasfusioni massive, ossitocina e altri farmaci per fermare l’emorragia e, se non basta, chirurghi velocissimi a eseguire l’isterectomia (asportazione dell’utero) d’urgenza, mentre gli anestesisti sono impegnati sul fronte della rianimazione, più difficile quando lo shock emorragico è avanzato, possono riuscire a salvare la donna. Non sempre. L’ultimo studio pubblicato da Green e collaboratori sul British Journal of Obstetrics and Gynecology del 23 dicembre 2015 e condotto nei centri di eccellenza del Regno Unito su 181 donne con emorragia massiva dopo il parto riporta: due donne morte, mentre il 45% ha avuto l’isterectomia d’urgenza, l’82% il ricovero in rianimazione; ben il 28% ha riportato esiti gravi a lungo termine: shock emorragico e trasfusioni a raffica possono infatti creare lesioni permanenti e irreversibili, fra cui insufficienza renale grave, danni epatici, polmonari e cerebrali. Un bilancio pesante anche in centri egregi. La placenta accreta è di più difficile diagnosi. Ci si riesce in circa il 50% dei casi. Il rischio aumenta dopo pregresso taglio cesareo: si può ridurre il rischio riducendo il numero di tagli cesarei e facendo ecografie più accurate.
La seconda causa è la posizione della placenta: che dà luogo a sanguinamenti pericolosi quando è posta “previa”, ossia nella parte interna del collo dell’utero, davanti alla vagina. Nel momento in cui inizia la dilatazione del collo dell’utero, la placenta si stacca prematuramente (perché il bimbo è ancora in utero): inizia l’emorragia con la sofferenza fetale (perché la placenta è il polmone del bambino finché questi non è nato e respira autonomamente). Qual è il punto? La placenta previa si diagnostica bene con l’ecografia.
La terza causa pericolosa è il distacco “intempestivo” di placenta, durante la gravidanza. Il feto va in sofferenza da asfissia: non riceve più ossigeno. Il sangue si accumula tra la placenta e l’utero e ne causa un infarto, che richiede un’isterectomia d’urgenza. Se si crea una “coagulazione intravascolare disseminata”, la donna muore per emorragia massiva e inarrestabile. Bisogna trovarsi in sala parto in queste situazioni che, a volte, esplodono senza alcun fattore di rischio evidente. In termini assoluti, si tratta di eventi rari. Ma quando avvengono, è un dramma per tutti.
I Diritti della Partoriente e la Prevenzione della Violenza Ostetrica
Sono tante le donne che raccontano di aver subito episodi di violenza ostetrica. Questo accade perché si sono totalmente persi di vista i diritti che, invece sono tutelati ufficialmente da un Disegno di Legge del 2006 stilato e poi approvato sulla base delle 15 raccomandazioni OMS per la partoriente del 1985. L'obiettivo è proporre un modello specifico di parto, affermare il diritto della donna a una scelta consapevole, anche attraverso la promozione di iniziative legislative, la raccolta di testimonianze di abusi, l’assistenza ostetrica, psicologica e legale.
Di seguito elenchiamo i diritti fondamentali e le raccomandazioni cruciali:
- Per il benessere psicologico della neo-madre deve essere assicurata la presenza di una persona di sua scelta - familiare o non - e poter ricevere visite nel periodo post-natale.
- A tutte le donne che partoriscono in una struttura deve venir garantito il rispetto dei loro valori e della loro cultura.
- L’induzione al travaglio deve essere riservata solo per specifiche indicazioni mediche e in nessuna regione geografica si dovrebbe avere un tasso superiore al 10%.
- Non c’è nessuna giustificazione in nessuna regione geografica per avere più del 10 - 15% di cesarei.
- Non c’è nessuna prova che dopo un precedente cesareo sia richiesto un ulteriore cesareo per la gravidanza successiva: parti vaginali, dopo un cesareo, dovrebbero venir incoraggiati.
- Non c’è nessuna indicazione per la rasatura del pube e per il clistere prima del parto.
- La rottura artificiale delle membrane, fatta di routine, non ha nessuna giustificazione scientifica e su richiesta, si raccomanda solo in uno stato avanzato del travaglio. Il momento fisiologico della rottura spontanea delle membrane è rappresentato dalla fine della prima fase del travaglio (fase dilatante) quando di solito è maggiore la forza delle contrazioni uterine.
- Durante il travaglio si dovrebbero evitare la somministrazione routinaria di farmaci se non per casi specifici.
- Il monitoraggio elettronico fetale, fatto di routine, deve essere eseguito solo in situazioni mediche particolari selezionate e nel travaglio indotto.
- Si raccomanda di non mettere la donna nella posizione supina durante il travaglio e il parto: si deve incoraggiare la donna a camminare durante il travaglio e a scegliere liberamente la posizione per lei più adatta al parto.
- L’uso sistemico dell’episiotomia non è giustificato.
- Il neonato in salute deve restare con la madre ogni volta che le condizioni dei due lo permettono: nessun processo di osservazione della salute del neonato giustifica la separazione dalla madre.
- Si deve promuovere immediatamente l’inizio dell’allattamento persino prima che sia lasciata la sala parto.
- L’allattamento costituisce l’alimentazione normale e ideale del neonato e dà allo sviluppo del bambino basi biologiche ed effetti impareggiabili.
- In gravidanza si raccomanda un’educazione sistematica sull’allattamento al seno, poiché attraverso una educazione e un sostegno adeguato tutte le donne sono in grado di allattare il proprio bambino al seno.
Non essendoci ancora oggi una legge specifica sulla violenza ostetrica, denunciare non è semplice e chi lo fa è difficile che ottenga un risarcimento. Ma sono sempre di più le associazioni che si stanno mobilitando per innescare un processo di riflessione collettiva su che tipo di nascita desideri la donna, consapevole del fatto che quel momento influenzerà la vita del bambino nell’arco della sua intera esistenza. Quanto potere di scelta hai sul tuo parto?
Il Neonato: I Primi Istanti di Vita
Dopo la nascita del bambino, immediatamente dopo, il tuo bambino ruoterà prima la testa, che affiorerà all’esterno rivolgendosi posteriormente, e poi le spalle, che saranno indirizzate invece verso la tua coscia destra. In questo momento inizia il fondamentale processo di scambio e riconoscimento reciproco tra madre e neonato. Le mamme che possono godere di un contatto stretto con il loro piccolo subito dopo il parto sono più rilassate, serene e sicure di sé nell’accudimento una volta tornate a casa. Il neonato in salute deve restare con la madre ogni volta che le condizioni dei due lo permettono.
I Primi Controlli e CaratteristicheÈ il pianto la prima manifestazione in vita del tuo bambino. Per alcuni si tratta semplicemente di un unico strillo, altri piangono a lungo e con forza. Le vie respiratorie vengono liberate dalle mucosità e gli vengono puliti gli occhi col collirio. Si procede con il controllo del peso e della lunghezza (in media i bambini giunti a fine gestazione pesano 3,5 chili e sono lunghi 50 centimetri). Viene effettuata la misurazione dei riflessi e il controllo di eventuali malformazioni visibili. La chiusura del cordone ombelicale avviene con una molletta (nell’arco di una settimana si seccherà e cadrà da solo). Il neonato viene frizionato con un asciugamano caldo, vestito e gli viene messo il braccialetto.
Il neonato è un "esserino" tozzo, con un grande tronco e un grande capo, arti corti e un peso che si aggira tra i 3 e i 3,5 chili (ma ampiamente variabile). È lungo circa 50 cm e può nascere a termine o prima del termine (prematuro) oppure oltre il termine (postamaturo). Le ossa del cranio non sono ancora saldate tra loro e al tatto sono evidenti spazi vuoti, come la fontanella anteriore, che si chiude verso i 12-16 mesi (o anche dopo) e che è costituita da un tessuto fibroso molto resistente che protegge il cervello del bambino. La cute del neonato modifica il suo colore da un giorno all'altro: prima è rosea per assumere poi una sfumatura albicocca dovuta alla comparsa dell'ittero. Al momento della nascita è ricoperta da uno strato di sostanza biancastra, untuosa al tatto, che protegge la pelle dalla macerazione per opera del liquido amniotico. I capelli sono rari e fini e le unghie delle mani sono ben sviluppate (a differenza di quelle dei piedi). L'ittero del neonato, dovuto principalmente a un'insufficiente funzione del fegato, inizia dopo un paio di giorni e si attenua già nella quinta-sesta giornata di vita. Si tratta di una colorazione giallo-abricocca della pelle data dal mal assorbimento di bilirubina, pigmento derivato dalla distruzione dei globuli rossi.

Grazie ai progressi della ginecologia, degli strumenti diagnostici e dell'assistenza ostetrica più attenta alla riduzione dei possibili traumi che il neonato e la mamma possono subire durante il parto naturale, oggi è raro che un bambino nascendo sia soggetto a un grave trauma. Nella grande maggioranza dei casi i neonati superano l'evento "traumatico" del parto senza alcuna conseguenza. In rari casi, invece, il bambino, durante il parto, potrebbe riportare delle lesioni: se ciò avviene non c'è, però, da allarmarsi, perché il più delle volte il problema si risolve spontaneamente, nel giro di pochi giorni, senza alcuna conseguenza per la vita futura del piccolo.
La Donazione delle Cellule Staminali del Cordone Ombelicale
Dopo la nascita è possibile donare le cellule staminali del cordone ombelicale affinché vengano utilizzate per la cura di diverse patologie. Come funziona questo dono nella pratica? Quali sono le informazioni da conoscere per prendere una decisione consapevole? Le indicazioni istituzionali del Ministero della Salute stabiliscono che in Italia è consentito donare il sangue del cordone ombelicale a scopo solidaristico, a disposizione della collettività, oppure conservarlo ad uso dedicato. Queste due opzioni non comportano alcun onere economico per la famiglia e rientrano nei Livelli Essenziali di Assistenza (LEA). La raccolta del sangue cordonale è un'azione semplice, che viene effettuata dopo la nascita del bambino e del taglio del cordone e quindi non comporta nessun rischio né per la madre né per il neonato. Il sangue cordonale è prelevato solo se in sala parto possono essere assicurati i massimi livelli assistenziali per la mamma e per il neonato. Una corretta medicazione e igiene sono necessarie per prevenire l’incidenza di infezioni.