L'avanzare dell'età porta con sé un complesso intreccio di mutamenti fisiologici nel corpo femminile, interessando in modo particolare l'apparato riproduttivo. Comprendere queste trasformazioni, in particolare quelle relative all'utero e alle sue dimensioni, è fondamentale per la salute e il benessere delle donne. L'espressione "utero ingrossato" è un termine comune che descrive un aumento delle dimensioni dell'utero oltre i suoi parametri normali. Questa condizione può essere associata a una serie di fattori, sia patologici che non patologici, e merita un'analisi approfondita per demistificare concetti e promuovere una gestione informata della salute femminile.
L'Apparato Riproduttivo Femminile: Cambiamenti con l'Invecchiamento
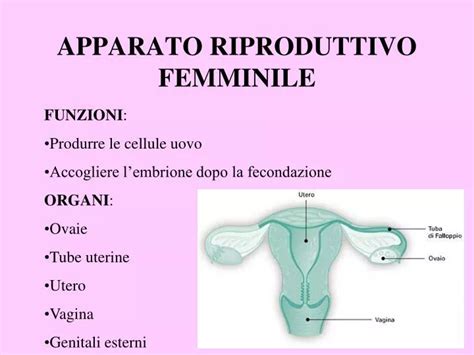
La vagina, come ogni altra parte del corpo, subisce modificazioni nel corso della vita. Nei periodi che precedono e seguono la menopausa, si osservano cambiamenti naturali nella crescita e nella funzione delle cellule vaginali, nonché nell'equilibrio del microbiota vaginale. La menopausa, in particolare, è associata a un calo delle concentrazioni di estrogeni circolanti e alla cessazione della produzione di progesterone. Questo disequilibrio ormonale influisce sull'ecosistema vaginale, aumentando il rischio di infezioni come la vaginosi batterica e le infezioni del tratto urinario. Se non trattate, queste condizioni possono portare a complicanze significative.
Le Fasi della Vita di una Donna e le Loro Implicazioni
Il desiderio sessuale, spesso al suo apice tra i trentacinque e i quarant'anni, può subire variazioni con l'avvicinarsi della perimenopausa, intorno ai quarantacinque anni. La riduzione del tono del pavimento pelvico è una conseguenza comune dell'invecchiamento per molte donne. La gravidanza e il parto possono alterare la sensazione e l'aspetto della vagina. Contestualmente, il calo degli estrogeni durante la perimenopausa rende il tessuto vaginale più sottile e meno elastico, e anche il clitoride può ridursi di dimensioni.
La crescita dei peli pubici, che inizia con la pubertà tra i 10 e i 14 anni, è un fenomeno distinto dai cambiamenti che avvengono in età più avanzata. Il declino degli estrogeni durante la perimenopausa e la menopausa porta a una minore lubrificazione vaginale, con conseguente assottigliamento e perdita di elasticità del rivestimento vaginale. Questo può modificare la percezione dei rapporti sessuali con l'avanzare dell'età. Le fluttuazioni ormonali post-gravidanza e durante l'allattamento possono causare una fastidiosa secchezza vaginale, così come alcuni metodi contraccettivi. La diminuzione degli estrogeni in perimenopausa spesso si traduce in una ridotta lubrificazione, che può provocare dolorabilità e irritazione, soprattutto durante l'attività sessuale.
Nonostante questi cambiamenti, la vagina è un organo straordinario. È importante ricordare che, sebbene la vagina cambi con l'età, questo non implica necessariamente la presenza di disagio. Conoscere cosa aspettarsi può essere rassicurante e permettere di concentrarsi sugli aspetti positivi dell'invecchiamento. Sebbene non sia possibile prevenire tutti gli effetti del tempo, una cura attenta può aiutare a mantenere la salute vaginale. Mantenersi attive sessualmente, ad esempio, può facilitare la continuità dell'attività anche in presenza di sintomi menopausali. L'uso di lubrificanti può rendere il sesso più confortevole in caso di secchezza vaginale.
Comprendere la Menopausa e i Suoi Effetti
Il termine "Menopausa" deriva dal greco "men" (mese) e "pausis" (fine), indicando l'ultima mestruazione nella vita di una donna. L'Organizzazione Mondiale della Sanità definisce la menopausa come la cessazione definitiva dei cicli mestruali e dell'attività fertile, derivante dalla perdita della funzione follicolare ovarica. Viene diagnosticata dopo 12 mesi consecutivi di amenorrea (assenza di mestruazioni) in assenza di altre cause fisiologiche o patologiche. L'età della menopausa varia individualmente, con una media mondiale di circa 51 anni.
A partire da alcuni mesi prima della cessazione delle mestruazioni, possono verificarsi alterazioni del ciclo mestruale, come cicli più ravvicinati e abbondanti, o al contrario, più distanziati.
Modificazioni dell'Apparato Uro-Genitale
Dopo la menopausa, l'utero tende a ridursi di peso e volume; l'endometrio si assottiglia progressivamente. Anche le ovaie e le strutture tubariche subiscono un processo di involuzione. A livello vulvare, cute e sottocute si assottigliano, con una riduzione delle grandi labbra e la quasi totale scomparsa di quelle più piccole.
La carenza di estrogeni accelera l'invecchiamento dell'apparato uro-genitale. Uretra e vescica vanno incontro a un graduale processo di atrofizzazione: l'epitelio si assottiglia, il tono muscolare si riduce, così come le fibre elastiche.
Il Pavimento Pelvico e le Sue Trasformazioni
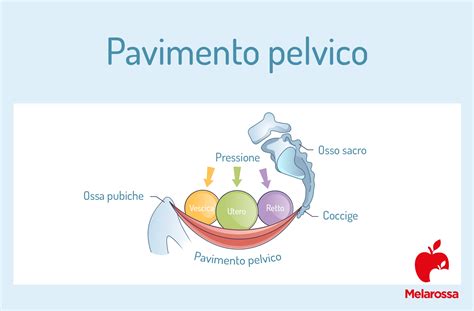
Anche la muscolatura perineale, che chiude la cavità pelvica e garantisce il corretto posizionamento degli organi, la continenza e la funzionalità sessuale, è soggetta a importanti modificazioni. Questi muscoli perdono la loro tonicità naturale, rilassandosi e diventando meno capaci di sostenere adeguatamente gli organi pelvici. Sottoposti alla forza di gravità, questi organi tendono a scivolare verso l'esterno. Si stima che il 50% delle donne in menopausa presenti un prolasso, sebbene solo nel 10-20% dei casi si lamentino disturbi significativi. Queste manifestazioni possono accentuarsi in caso di aumento della pressione addominale, stanchezza, stazione eretta prolungata o durante l'attività fisica.
Risvolti Cardiovascolari e Psicologici
Le modificazioni ormonali indotte dalla menopausa alterano l'assetto lipidico dell'organismo, aumentando il colesterolo LDL ("cattivo") a scapito dell'HDL e aumentando i livelli di trigliceridi. Storicamente, la menopausa era spesso vissuta come un periodo di crisi, associato a una ridotta attività sessuale e a un peggioramento della qualità della vita. Essa rappresenta, infatti, una fase di transizione verso la vecchiaia.
La terapia ormonale sostitutiva (TOS), basata sull'assunzione di estrogeni e/o progestinici non più prodotti dalle ovaie, può trattare alcuni disturbi associati alla menopausa e contribuire al mantenimento della salute. Studi dimostrano la sua efficacia nella riduzione del rischio di patologie come l'osteoporosi e i disturbi cardiovascolari, oltre a benefici sulla qualità della vita, migliorando la percezione generale di salute, gli aspetti psicologici, la capacità fisica, il sonno e le interazioni sociali. Gli ormoni possono essere somministrati per via orale, transdermica, vaginale, intranasale o tramite impianti sottocutanei. È fondamentale una valutazione medica approfondita, poiché la TOS è controindicata in donne anziane, obese, ipertese o con preesistenti patologie o rischi cardiovascolari.
L'Utero Ingrossato: Cause e Manifestazioni
L'espressione "utero ingrossato" si riferisce a un utero che ha superato le sue normali dimensioni. Questa condizione può avere diverse cause, sia di natura patologica che non patologica.
Cause Non Patologiche
La gravidanza è la causa non patologica più comune di utero ingrossato. Durante la gestazione, l'utero si espande notevolmente per accogliere il feto in crescita.
Cause Patologiche: Fibromi e Adenomiosi
Tra le cause patologiche, spiccano i fibromi uterini, noti anche come leiomiomi o miomi. Si tratta di tumori benigni che possono svilupparsi all'interno o all'esterno dell'utero. A causa della loro componente fibrosa, i fibromi di grandi dimensioni possono alterare significativamente le proprietà elastiche dell'utero, che è un tessuto intrinsecamente elastico. In casi estremi, come documentato in una pubblicazione medica del 2016, fibromi multipli possono portare a un utero ingrossato del peso di quasi 3 chilogrammi.
Un'altra condizione benigna è l'adenomiosi, in cui una porzione di endometrio si sviluppa in modo anomalo nel miometrio (lo strato muscolare dell'utero), invadendo lo spazio ad esso riservato. L'adenomiosi causa un ingrossamento dell'utero dovuto allo sviluppo imprevisto di strati di endometrio e può presentare sintomi simili a quelli di un grosso fibroma, tra cui una sensazione di pressione pelvica.

Diagnosi e Valutazione
Per diagnosticare un utero ingrossato, l'esame pelvico è fondamentale. Se questo non fosse sufficiente, si ricorre all'ecografia pelvica. Una volta confermata la condizione, il passo successivo è identificarne la causa. Il medico può avvalersi degli esami già citati o richiedere indagini più specifiche come la risonanza magnetica (RM) o la tomografia computerizzata (TAC) della pelvi.
L'esame pelvico è un'indagine fisica in cui il ginecologo esamina manualmente la vagina, l'utero, le ovaie e il bacino. L'ecografia pelvica, invece, utilizza ultrasuoni per studiare gli organi pelvici, inclusi vescica, retto, sigma, e nell'uomo, la prostata, e nella donna, l'utero, la vagina, le tube di Falloppio, la cervice e le ovaie.
Nella maggior parte dei casi, un utero ingrossato non richiede una terapia specifica, soprattutto se non associato a sintomi significativi.
Il Pavimento Pelvico: Sostegno e Funzionalità
La regione muscolare nota come pavimento pelvico è cruciale per la salute e il benessere femminile, ma spesso sottovalutata. Si estende dal pube al coccige, chiudendo inferiormente la cavità addomino-pelvica e sostenendo uretra, vescica, vagina e apparato ano-rettale. Una compromissione della salute del pavimento pelvico può portare al cedimento e alla discesa degli organi pelvici, una condizione definita prolasso urogenitale. Questo può interessare vescica, retto, vagina e utero, con diversi gradi di gravità.
Il parto rappresenta un trauma significativo per le strutture muscolari e nervose, essendo una delle principali cause di prolasso urogenitale. Anche la menopausa contribuisce al rilassamento del pavimento pelvico. I sintomi del prolasso urogenitale possono includere una sensazione di ingombro vaginale, talvolta accompagnata dalla percezione di qualcosa che fuoriesce, dolori pelvici e lombari. Il coinvolgimento della vescica può causare difficoltà nella minzione e un flusso urinario debole. Spesso, il prolasso urogenitale si associa a disfunzioni sessuali, con disagio o dolore durante i rapporti.
La diagnosi viene effettuata da uno specialista uroginecologo tramite visita ambulatoriale, che include un colloquio approfondito sulla storia clinica, ostetrica e sullo stile di vita. Il trattamento può includere la terapia riabilitativa del pavimento pelvico e, in alcuni casi, interventi chirurgici. Nelle donne anziane o con gravi problemi di salute, un'alternativa è il posizionamento di un "pessario vaginale", un anello che sostiene gli organi pelvici.
Esercizi di Kegel - Pavimento Pelvico
Prolasso Utero-Vaginale Totale
Il prolasso utero-vaginale totale rappresenta il grado più severo di prolasso genitale, con la completa fuoriuscita dell'utero e spesso delle pareti vaginali dalla rima vulvare. Questo può associarsi a un coinvolgimento di altri segmenti dell'apparato di sostegno pelvico. I fattori di rischio includono gravidanze, numero e tipo di parti, peso dei neonati, età avanzata, obesità, tosse cronica, stipsi e sforzi fisici intensi. Sebbene possibile, un prolasso vaginale totale raramente esordisce in modo improvviso. L'ecografia pelvica e renale fornisce informazioni utili su utero, ovaie, vescica e vie urinarie. La gestione pre e post-operatoria di un prolasso vaginale totale richiede un approccio completo che miri al ripristino non solo delle connessioni anatomiche, ma anche delle funzioni fisiologiche. Le tecniche chirurgiche, sia per via vaginale che laparoscopica, mirano alla ricostruzione dei piani pelviperineali. L'uso di protesi, un tempo diffuso, è oggi limitato a casi selezionati a causa dei rischi di fallimenti e complicazioni.
Fibromi Uterini: Una Panoramica Approfondita
La miomatosi uterina è caratterizzata dalla presenza di fibromi, tumori benigni che originano dal miometrio. Questi sono anche noti come fibromiomi o leiomiomi. Sono tumori benigni molto comuni nelle donne, spesso multipli, ma possono presentarsi anche in forma singola. Sebbene molti fibromi siano asintomatici, la loro incidenza effettiva non è nota con precisione, ma si stima che colpiscano circa una donna su quattro in età fertile, con una diagnosi più frequente tra i 30 e i 40 anni.
Le cause esatte sono sconosciute, ma è noto che gli ormoni del ciclo mestruale, principalmente gli estrogeni, influenzano la loro crescita. Uno squilibrio ormonale o un aumento dei livelli di estrogeni possono favorire lo sviluppo di questi tumori. Dopo la menopausa, con la diminuzione degli estrogeni, i nuovi fibromi non si formano e quelli esistenti tendono a ridursi, anche se non scompaiono. La crescita di fibromi dopo la menopausa può, in rari casi, indicare una trasformazione maligna. Alcuni studi suggeriscono anche una predisposizione genetica.
Tipi di Fibromi
I fibromi originano dal miometrio e si classificano in base alla loro posizione e direzione di crescita:
- Subserosi (55%): Crescono verso la cavità addominale. Possono comprimere organi adiacenti se di grandi dimensioni, ma sono generalmente asintomatici.
- Intramurali (40%): Si sviluppano nello spessore del miometrio, aumentandone le dimensioni.
- Sottomucosi (5%): Crescono nella cavità uterina. Sono i meno frequenti ma causano il maggior numero di sintomi, come sanguinamenti mestruali abbondanti (ipermenorrea) e anemia da carenza di ferro. Hanno una maggiore possibilità di evoluzione maligna.
I fibromi sottomucosi e intramurali possono diventare peduncolati, attaccati all'utero da un sottile stelo. La torsione di questo peduncolo può causare forti dolori.
Sintomi dei Fibromi
Come accennato, molti fibromi sono asintomatici. Tuttavia, a seconda di posizione, dimensione e crescita, possono manifestarsi:
- Sanguinamenti tra un ciclo e l'altro (metrorragia).
- Mestruazioni più lunghe e abbondanti (menorragia).
- Dolori mestruali (dismenorrea).
- Dolore durante i rapporti sessuali (dispareunia).
- Dolore pelvico e gonfiore addominale.
- Sensazione di compressione e pressione sulla vescica, sull'uretere e sul retto.
- Minzione frequente.
- Anemia.
Diagnosi e Trattamento dei Fibromi
La diagnosi avviene solitamente tramite esame fisico pelvico, seguito da ecografia addominale o transvaginale. Tecniche più complesse come l'isteroscopia (visualizzazione interna dell'utero), la laparoscopia (visualizzazione addominale), l'isterosonografia (ecografia con iniezione di soluzione salina), la risonanza magnetica (RM) e la tomografia computerizzata (TC) possono essere utilizzate per confermare la diagnosi ed escludere altre patologie. La biopsia endometriale è utile per escludere tumori maligni.
Il trattamento dipende dall'età della paziente, dal desiderio di avere figli, dalle dimensioni e dal peso dei fibromi. Pazienti asintomatiche con fibromi di piccole dimensioni necessitano solo di monitoraggio.
Trattamenti non invasivi:
- Antidolorifici: Per gestire il dolore.
- Contraccettivi ormonali: Per regolare le mestruazioni e il dolore.
- Trattamento ormonale con agonisti GnRH: Riduce i livelli di estrogeni, simulando una situazione menopausale, con potenziali effetti collaterali. Migliora i sintomi ma non elimina il fibroma.
Trattamenti invasivi:
- Embolizzazione dell'arteria uterina: Interrompe l'afflusso di sangue al fibroma, causandone il rimpicciolimento.
- Miomectomia: Rimozione dei fibromi preservando l'utero, indicata per donne che desiderano avere figli. Non garantisce l'assenza di recidive. Può essere eseguita per isteroscopia o laparoscopia.
- Isterectomia: Rimozione totale o parziale dell'utero, solitamente riservata a donne anziane che non desiderano più avere figli.
Fibromi e Fertilità
La presenza di fibromi uterini è stata associata a difficoltà di concepimento, sebbene raramente siano l'unica causa di infertilità. I fibromi sottomucosi, che alterano la cavità uterina, possono rendere più difficile la gravidanza, impedire l'impianto dell'embrione o causare aborti ripetuti. Le pazienti in età fertile che sospettano che i fibromi possano influire sulla loro fertilità dovrebbero considerare una miomectomia.
Alcuni rimedi "naturali" sono stati suggeriti per la miomatosi uterina, ma la loro efficacia non è scientificamente provata. È sempre consigliabile rivolgersi a trattamenti medici convenzionali.
Atrofia Vulvo-Vaginale (AVV): Una Conseguenza Comune della Menopausa
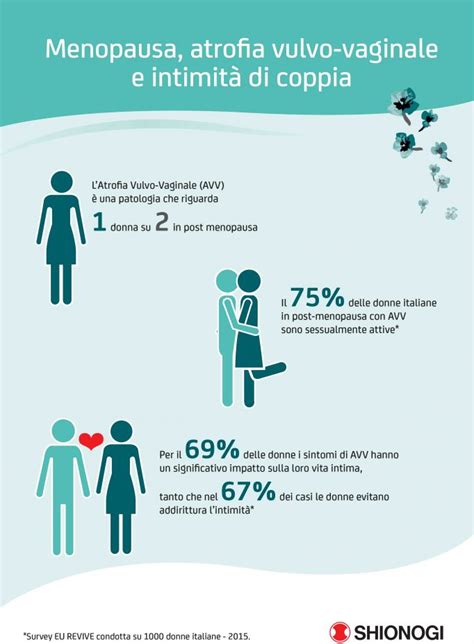
L'atrofia vulvo-vaginale (AVV) è una condizione patologica che colpisce una percentuale significativa di donne, causando una serie di sintomi legati all'assottigliamento della mucosa vaginale. Questo assottigliamento è accompagnato da una ridotta vascolarizzazione, elasticità e idratazione della mucosa. L'AVV colpisce circa la metà delle donne in menopausa, manifestandosi solitamente alcuni mesi o anni dopo la scomparsa del ciclo mestruale. Può anche manifestarsi precocemente a causa di terapie mediche, chemioterapia, radioterapia o asportazione delle ovaie.
L'AVV interessa anche il tratto urinario inferiore, definendosi "Sindrome genito-urinaria". Le modificazioni ormonali e l'invecchiamento generale dell'apparato genitale possono portare a un rilassamento dei tessuti, che può sfociare nel prolasso dell'utero o della vescica. Questo può causare alterazioni della funzionalità urinaria, con conseguente incontinenza (anche da sforzo) e aumento della frequenza minzionale.
La menopausa modifica l'intimità e la sessualità femminile. I disturbi associati, come secchezza vaginale, dolore durante i rapporti e calo del desiderio, possono creare difficoltà nella vita di coppia. È fondamentale rivolgersi al ginecologo per affrontare questi problemi e ritrovare un'intimità soddisfacente.
Gestione e Prevenzione dell'AVV
La gestione dell'AVV si basa su approcci terapeutici mirati. La terapia con estrogeni, soprattutto in donne in menopausa, può essere efficace. L'inserimento di un pessario vaginale, un anello in silicone, può fornire supporto agli organi pelvici. Esercizi specifici per il pavimento pelvico, come gli esercizi di Kegel, sono fondamentali per rafforzare e mantenere tonici i muscoli pelvici. Questi esercizi, ripetuti più volte al giorno, aiutano a migliorare il sostegno degli organi e la continenza.
Nei casi di prolasso uterino severo, dolore intollerabile o quando più organi sono coinvolti, può essere necessario un intervento chirurgico. Tecniche mininvasive come la Pelvic Organs Prolapse Suspension (POPS) consentono di intervenire contemporaneamente su utero, vescica e retto, preservando e riposizionando l'utero.
Trascurare i sintomi dell'AVV e del prolasso può portare a un peggioramento della condizione e a una prognosi meno favorevole. La prevenzione e la gestione tempestiva sono quindi essenziali per mantenere la qualità della vita e il benessere femminile.
La centralità dell'informazione per il benessere intimo è cruciale. Affrontare i disturbi legati alla menopausa con consapevolezza e rivolgersi a professionisti sanitari esperti può fare una differenza significativa nel percorso di salute di ogni donna.