La fecondazione in vitro (FIV o IVF) rappresenta una delle tecniche di procreazione medicalmente assistita più antiche ed efficaci. Conosciuta anche con la sigla PMA (acronimo di Procreazione Medicalmente Assistita), la fecondazione assistita è un insieme di tecniche mirate a favorire il concepimento in coppie in cui la possibilità di una gravidanza è nulla o estremamente bassa e per le quali non sono attuabili altre strategie. La fecondazione in vitro è una tecnica di riproduzione assistita che prevede l’unione dell’ovocita e dello spermatozoo al di fuori del corpo femminile, in laboratorio, per poi trasferire l’embrione così formato nell’utero.
Che cos’è la fecondazione in vitro (FIV) e come si differenzia
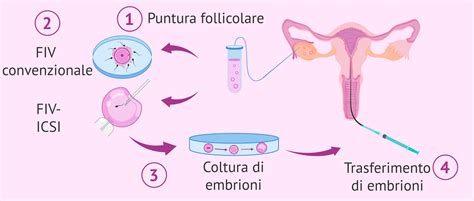
La fecondazione in vitro, spesso abbreviata con l’acronimo di FIVET (Fecondazione In Vitro con Embryo Transfer), consiste nel far incontrare i gameti maschili (spermatozoi) e femminili (ovociti) al di fuori del corpo della donna, in una provetta, in un laboratorio. In tal senso si distingue dalla fecondazione intrauterina. La fecondazione in vitro (FIV) è un trattamento avanzato di fertilità che prevede il prelievo degli ovuli dalle ovaie della donna attraverso una procedura nota come pick-up follicolare. Una volta ottenuti, gli ovuli vengono fecondati in laboratorio con lo sperma dell'uomo (o di un donatore, se necessario).
È importante distinguere questa metodica dall'inseminazione artificiale (IA). L’inseminazione artificiale (IA) è una tecnica di riproduzione assistita più semplice rispetto alla FIV. Nell’IA, lo sperma viene introdotto nell’utero della donna, consentendo che la fecondazione avvenga in modo naturale. La FIV, invece, è più invasiva e richiede un intervento chirurgico (pick-up follicolare) per estrarre gli ovuli. La FIV ha una maggiore probabilità di successo rispetto all’IA, poiché in questo trattamento la fecondazione avviene in laboratorio in condizioni controllate, aumentando le possibilità di gravidanza.
Le fasi del percorso: dalla stimolazione al transfer
Il ciclo completo di una fecondazione in vitro può durare alcune settimane, ma con protocolli personalizzati i tempi possono essere ottimizzati per ridurre stress e attese.
- Stimolazione ovarica controllata: La prima fase consiste nella stimolazione farmacologica delle ovaie, con l’obiettivo di indurre la maturazione di più follicoli (e quindi più ovociti) nello stesso ciclo mestruale. I farmaci utilizzati contengono ormoni simili a quelli naturalmente prodotti dall’organismo femminile (FSH e LH) e vengono somministrati quotidianamente sotto controllo medico. Con un piano terapeutico specifico, si mira ad ottenere una crescita multipla dei follicoli e dunque la possibilità di recuperare più ovociti.
- Pick-up ovocitario: Quando i follicoli raggiungono la maturità adeguata, si procede con il prelievo degli ovociti. L’intervento viene eseguito in anestesia locale e blanda sedazione, è rapido e indolore, e avviene tramite iniezione transvaginale di un sottile ago ecoguidato che aspira il liquido follicolare contenente gli ovociti. Dopo una degenza di un paio di ore, la donna viene dimessa.
- Raccolta e selezione dei gameti: Parallelamente al prelievo ovocitario, il partner maschile fornisce un campione di liquido seminale, sottoposto a un processo di preparazione e selezione degli spermatozoi migliori, ovvero quelli con maggiore motilità e morfologia ottimale. Il fluido follicolare viene esaminato in laboratorio e gli ovociti presenti vengono preparati per la fertilizzazione.
- Fecondazione: Esistono due tipi di FIV a seconda della tecnica utilizzata:
- FIV convenzionale: Gli ovociti e gli spermatozoi vengono posti nella stessa piastra di coltura affinché si fecondino in modo naturale. L’incontro avviene spontaneamente in questo ambiente protetto.
- ICSI (iniezione intracitoplasmatica di spermatozoi): È il biologo a selezionare un singolo spermatozoo da iniettare all’interno del singolo ovocita. Questa tecnica ha aperto la strada a maggiori possibilità di successo in presenza di infertilità maschile severa.
- Coltura degli embrioni: Gli embrioni vengono osservati e monitorati costantemente per valutarne lo sviluppo, conservando il materiale biologico in specifici incubatori fino ad un massimo di 5-6 giorni, ovvero quando questi raggiungono lo stadio di blastocisti.
- Embryo-transfer: Il trasferimento embrionale consiste nel posizionamento dell’embrione all’interno della cavità uterina tramite un sottile catetere. È una procedura indolore, non invasiva e non richiede anestesia. Come da normativa, vengono trasferiti in utero al massimo 3 embrioni, ma in genere si effettua il transfer di 1-2 embrioni e si procede alla crioconservazione degli eventuali embrioni soprannumerari.
Fecondazione in vitro e riproduzione assistita - Ginefiv Clinica
Indicazioni cliniche e requisiti
La FIV è indicata nei casi di infertilità sia maschile che femminile. Tra le cause maschili troviamo l'oligozoospermia (bassa concentrazione), l'astenozoospermia (ridotta motilità), la teratozoospermia (difetti morfologici) e l'azoospermia, per la quale si ricorre al prelievo testicolare degli spermatozoi.
Per quanto riguarda l'infertilità femminile, la FIV è utile in casi di fattore tubarico (ostruzione o danno alle tube), endometriosi, bassa riserva ovarica o età avanzata. I requisiti fondamentali nella donna includono la capacità di ovulazione e l'assenza di anomalie uterine che impediscano l'impianto. Se la riserva ovarica è bassa, si può optare per una FIV con ovuli donati.
Risultati e gestione della complessità
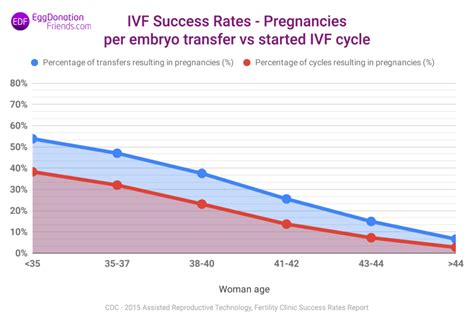
I risultati della fecondazione in vitro variano in base a numerosi fattori, tra cui età della donna, riserva ovarica, qualità degli embrioni e stato generale di salute. I tassi di successo si attestano mediamente intorno al 35-40% per ciclo nelle donne sotto i 35 anni. Per le donne oltre i 40 anni, la percentuale scende al 10-13%.
Affrontare un percorso di fecondazione assistita comporta anche un impatto emotivo. È fondamentale affidarsi a strutture specializzate, dotate di tecnologie avanzate come incubatori di ultima generazione e sistemi di selezione embrionale, oltre a un team medico qualificato. La professionalità si misura anche nella capacità di offrire un supporto psicologico dedicato che accompagni la coppia lungo tutte le fasi del trattamento.
Rischi e considerazioni bioetiche
Nonostante sia una tecnica di routine, la fecondazione in vitro rappresenta una metodica complessa. Tra i rischi associati si annoverano la Sindrome da iperstimolazione ovarica (SHO), dovuta a una risposta eccessiva ai farmaci ormonali, il rischio di gravidanze multiple, l'aborto spontaneo (circa il 20% dei casi) e la gravidanza ectopica.
Esistono inoltre tecniche correlate come la ZIFT (trasferimento intratubarico dello zigote) e la GIFT (trasferimento intratubarico dei gameti). La scelta della modalità spetta al medico specialista, il quale valuta le caratteristiche della paziente e la qualità dei gameti. Ricerche avanzate, come quelle inerenti alla medicina informazionale, esplorano anche come l'organismo femminile possa accettare l'impianto embrionale attraverso la trasmissione del segnale bioenergetico, un campo che apre nuove prospettive per ridurre il rigetto naturale dell'embrione.
L'obiettivo finale di ogni percorso di fecondazione assistita rimane l'accompagnamento di ogni donna e ogni coppia in un cammino di consapevolezza e speranza, unendo competenza clinica, tecnologia e profonda umanità.
tags: #fecondazione #in #vitro #effortless