La gravidanza è un processo biologico straordinariamente complesso e delicato, che richiede un'armoniosa interazione tra molteplici fattori, alcuni dei quali sono ben conosciuti, mentre altri, come il sistema immunitario e il suo ruolo nell’annidamento embrionale, sono ancora in fase di studio e ricerca, data la loro importanza. Il sistema immunitario, che normalmente protegge il nostro organismo da infezioni e agenti estranei, deve attuare un meccanismo di tolleranza unico per permettere lo sviluppo di un embrione che è, per metà, geneticamente "estraneo". Quando questo equilibrio viene meno, possono insorgere complicanze significative, tra cui il rischio di aborto spontaneo.
Comprendere l'Aborto Spontaneo e le Sue Cause
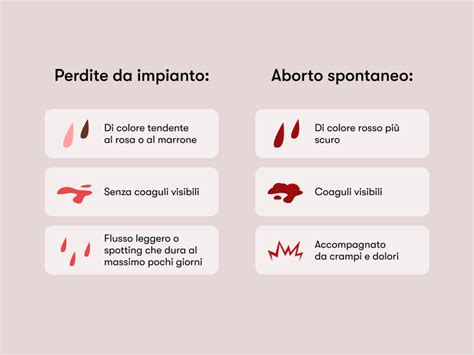
L’aborto, in termini medici, è la perdita della gravidanza prima che il feto sia vitale al di fuori dell’utero. Questo processo può verificarsi in diverse fasi della gestazione e può essere causato da molteplici fattori, sia biologici che esterni. L'aborto spontaneo è il tipo più frequente e si verifica senza intervento medico, di solito nel primo trimestre.
Tipologie e Incidenza dell'Aborto
Per ABORTO RIPETUTO si intende il verificarsi di 2 aborti spontanei consecutivi; per ABORTO ABITUALE si intende il verificarsi di 3 aborti spontanei consecutivi. L'incidenza dell'aborto abituale è aumentata negli ultimi decenni attestandosi attualmente intorno al 2/3%. La poliabortività, definita come 3 o più aborti ripetuti, colpisce tra il 2% e il 5% delle coppie in età riproduttiva, mentre se la si considera a partire da due aborti l'incidenza arriva fino al 10%.Un aborto biochimico, meno visibile, avviene nelle prime settimane di gravidanza, prima che possa essere rilevato con un’ecografia. Generalmente, viene identificato attraverso test dell’ormone hCG, che inizialmente mostrano un livello positivo, ma successivamente diminuiscono. Un aborto biochimico può essere causato da fattori genetici o problemi nell’impianto dell’embrione. L'aborto settico, meno comune, si verifica quando un’infezione nell’utero influenza la gravidanza, rendendo essenziali cure mediche immediate.
Fattori di Rischio Comuni per l'Aborto Spontaneo
Molteplici fattori possono influenzare il rischio di aborto. La tendenza delle donne a posticipare l'età della prima gravidanza rappresenta la principale causa dell'aumento degli aborti spontanei ricorrenti. L'età materna avanzata aumenta la probabilità di anomalie cromosomiche negli ovociti: dopo i 40 anni l’aborto spontaneo ha un’incidenza sulla gravidanza del 20%, mentre intorno ai 30 anni i casi di aborto si riducono statisticamente a meno del 10%. Sicuramente una delle cause di aborto è un difetto dell’ovocita dovuto a imperfezioni subentrate nella meiosi e collegate all’età materna.Altri fattori includono anomalie cromosomiche come traslocazioni bilanciate e difetti genetici nelle coppie. Anomalie della cavità uterina, come l’utero setto o la presenza di miomi, possono ostacolare l’impianto e lo sviluppo adeguato dell’embrione.Cause ambientali, quali fumo, alcol, droghe e una dieta povera, possono influenzare la probabilità di un aborto. Disturbi cronici come il diabete e l’ipertensione possono influenzare negativamente la gravidanza.Le trombofilie, sia congenite che acquisite, costituiscono un gruppo di alterazioni genetiche o condizioni che comportano un rischio aumentato di trombosi e possono ostacolare un adeguato flusso sanguigno verso l’utero e la placenta. La presenza del fattore V di Leiden è la più comune alterazione genetica che predispone alla trombosi, con una frequenza del 3-45% nella popolazione. Il deficit di Proteina C, Proteina S e AT III (inibitori fisiologici della coagulazione) comporta un aumentato rischio tromboembolico.
Il Sistema Immunitario: Un Equilibrio Delicato in Gravidanza
L'impianto embrionario e la successiva progressione della gravidanza dipendono da una serie di eventi specifici che coinvolgono l’utero e l’embrione, e il sistema immunitario materno gioca un ruolo cruciale, ma ancora non completamente compreso. L’organismo femminile, in condizioni ottimali, riesce a tollerare i geni estranei del compagno.
Il Meccanismo di Tolleranza Materno-Embrionale
Nonostante i recenti progressi in questo campo, è ancora sconosciuto come l’embrione metta a tacere il sistema immunitario materno. Gli esperti dell’Unità di errore di annidamento dell’Instituto Bernabeu spiegano innanzitutto il funzionamento del sistema immunitario che si occupa di “proteggerci da qualsiasi organismo estraneo che attacca il nostro corpo”. La dottoressa Belén Moliner, ginecologa dell'IB, aggiunge che esistono diversi tipi di immunità: l’immunità innata, presente in tutti gli esseri viventi, e l’immunità acquisita, presente solo nell’essere umano e che favorisce la creazione degli anticorpi. Vale a dire che quando il corpo umano entra in contatto con un’infezione che ha già avuto in precedenza, può rispondere in “modo veloce e coordinato per difendersi”.Se applichiamo questo ragionamento alla gravidanza, bisogna tener presente che l’embrione è un insieme di cellule che il sistema immunitario della madre deve identificare in modo adeguato per permettere che si annidi. Questo è possibile grazie a un particolare tipo di linfociti T con proprietà immunoregolatrici (Treg), che bloccano la reazione immunitaria e impediscono il rigetto del feto. I ricercatori italiani dell’Istituto Gaslini di Genova e dell’Università del capoluogo ligure sono riusciti a capire il meccanismo attraverso il quale le Treg vengono attivate durante la gravidanza.
Ruolo delle Cellule Natural Killer (NK) e dei Linfociti T
Le cellule Natural Killer (NK) si trovano nel sangue, ma sono particolarmente abbondanti anche a livello della placenta. In genere, le NK uccidono tumori e cellule infettate da virus. Nella placenta invece cambiano completamente il loro comportamento e producono varie sostanze (citochine, chemochine, fattori di crescita), che inducono la crescita dei tessuti e la formazione di nuovi vasi, fondamentali per nutrire la placenta e il feto in accrescimento. Ma si è scoperto anche dell’altro: nella placenta, le cellule NK si scambiano informazioni con un particolare tipo di macrofagi specializzati. In seguito a questa ‘conversazione’, viene impartito il comando (attraverso ‘messaggeri solubili’ quali citochine) di formare moltissime Treg. Le Treg a questo punto bloccano ogni tentativo del sistema immunitario della madre di eliminare il feto. Questo meccanismo può risultare alterato, ad esempio, per un deficit di cellule NK o di un inefficace scambio di informazioni tra cellule. In tal caso, non vengono prodotte Treg e il feto viene aggredito dalle cellule killer e dagli anticorpi materni, con l'aborto come risultato più frequente.Le Natural Killer sono molecole che permettono all’embrione, una volta annidato, di sviluppare piccoli tentacoli che daranno origine ai vasi sanguigni e rappresenteranno il mezzo attraverso il quale nutrirsi. Tuttavia, dopo molte ricerche, gli esperti hanno verificato “che i pazienti con un eccesso di queste molecole spesso soffrono aborti ripetitivi”.Il secondo tipo di difese importanti per l’annidamento sono i linfociti T helper, molecole che aiutano il sistema immunitario ad affermare se un corpo estraneo è un batterio e, in questo caso, è necessario riempirla di anticorpi per difendersi. I linfociti CD4+ (linfociti T helper) hanno un ruolo di stimolare altre cellule immunitarie, mentre i linfociti CD8+ (linfociti T citotossici) hanno il ruolo di eliminare direttamente le cellule alterate. Da studi eseguiti si è evidenziato che le donne con aborti ripetuti inspiegati presentavano una quantità significativamente inferiore di CD8+ endometriale e di conseguenza il loro rapporto CD4/CD8 endometriali era più elevato rispetto ai controlli. I dati possono far concludere che il CD8 è più importante del CD4 nelle donne con aborto spontaneo ricorrente.
Disregolazioni Immunologiche nell'Impianto e nell'Aborto Ricorrente
Una inadeguata crescita e funzionalità della placenta può causare disfunzione placentare, sviluppo uterino anomalo e, infine, rigetto immunitario. L’impianto dipende da una serie di eventi specifici che coinvolgono l’utero e l’embrione. La popolazione leucocitaria preimpianto rappresenta più del 20% delle cellule endometriali, e possono rilevare le differenze tra donne con aborto ripetuto e donne a cui questo non accade. Le cellule immunitarie endometriali sono molto coinvolte nella capacità di un impianto corretto, comprese le cellule Natural Killer e l’ambiente batterico endometriale, come la percentuale di presenza di lattobacilli che deve essere elevata.I fallimenti di impianto inspiegabili dopo un trasferimento embrionale possono essere correlati a distinti pattern di disregolazione locale nella rete immunitaria. Una variazione rispetto al livello idoneo di una determinata citochina può portare a eccesso o carenza della stessa citochina, tali variazioni possono causare problemi per il successivo impianto. Le citochine IL12-15-18 indicano meccanismi immunologici coinvolti nel più ampio contesto di inadeguata recettività uterina; in particolare, IL-18 e IL-15 sembrano essere coinvolte nella ricettività uterina e nell’attivazione delle cellule natural killer uterine (uNK). Altra causa di fallimento di impianto può essere dovuta ad un rapporto alterato tra le molecole CD4 e CD8 presenti sulla superficie dei linfociti T. Il rapporto CD4+/CD8+ si presenta più alto negli aborti, di conseguenza, il CD8+ è un predittore dell’insuccesso della gravidanza.Presso l’Instituto Bernabeu, all’interno dell’Unità del Mancato Impianto e in collaborazione con esperti del sistema immunologico inglesi e tedeschi, sono stati sviluppati diversi protocolli per un trattamento personalizzato, includendo farmaci molto diversi tra loro.
Il "RIFIUTO IMMUNOLOGICO" come causa d' Aborto o d'Errore nell'impianto embrionario
Quando il Sistema Immunitario Diventa una Minaccia: Malattie Autoimmuni e Gravidanza
Le malattie autoimmuni sono condizioni in cui il sistema immunitario, che normalmente protegge il nostro organismo da infezioni e agenti estranei, si rivolge erroneamente contro i tessuti e gli organi del proprio corpo. Tali manifestazioni sono causate da un gruppo di autoanticorpi, anticorpi diretti contro componenti del tessuto dell'individuo che li produce. La prevalenza delle malattie autoimmuni - oltre 80 condizioni diverse, di cui l’80% colpisce le donne in età riproduttiva - impone una valutazione rigorosa del loro impatto sulla gravidanza. I disturbi autoimmuni, fra cui la malattia di Graves, sono più comuni fra le donne, in particolare durante la gravidanza. Gli anticorpi anomali prodotti nelle patologie di tipo autoimmune possono attraversare la placenta e provocare problemi al feto. La gravidanza influenza le diverse patologie autoimmuni in modi differenti.
Sindrome da Anticorpi Antifosfolipidi (APS)
La sindrome da anticorpi antifosfolipidi (APS) è una sindrome che causa la formazione troppo facile o eccessiva di coaguli di sangue, con rischi specifici durante la gravidanza, tra cui aborto spontaneo o morte in utero, preeclampsia (un tipo di ipertensione arteriosa che insorge durante la gravidanza) e crescita insufficiente del feto (sottopeso per l’età gestazionale).Questa sindrome è stata descritta per la prima volta nel 1983. Originariamente si pensava che gli anticorpi trovati nei pazienti con APS fossero diretti contro i fosfolipidi, specialmente la cardiolipina; da qui i termini "anticorpi antifosfolipidi" e "sindrome da antifosfolipidi". Recenti ricerche hanno rivelato che questi anticorpi sono, in realtà, diretti contro proteine del plasma legate ai fosfolipidi come la cardiolipina. La più conosciuta ed importante di queste proteine plasmatiche è chiamata beta2-glicoproteina I. I termini: anticorpi antifosfolipidi e anticorpi anticardiolipina sono quindi impropri; in modo più preciso si dovrebbe parlare di anticorpi anti-beta2-glicoproteina I, o anticorpi anti-proteine associate ai fosfolipidi. Alcuni individui possono presentare anticorpi diretti contro la cardiolipina "nativa" e cioè anticorpi che si legano alla sola cardiolipina, senza l'intervento di proteine del plasma.L’APS è stata in origine riscontrata in persone affette da LES, e si pensava che si manifestasse soprattutto in questi pazienti. La sindrome spesso coesiste con malattie del collagene, ma è importante verificare la presenza di una sindrome da anticorpi antifosfolipidi (APS) anche in persone che hanno avuto trombosi, aborti o piastrinopenia senza ragione apparente.Le donne con sola storia di insuccessi ostetrici (senza episodi tromboembolici) come aborto ricorrente, morti fetali oltre la 10° settimana, parto pretermine a meno di 34 sett. (associato molto spesso a pre-eclampsia e/o insufficienza placentare con IUGR) rientrano nel profilo di rischio.
Trombocitopenia Immune (PTI)
Nella trombocitopenia immune (PTI) gli anticorpi riducono il numero di piastrine (chiamate anche trombociti) presenti nel torrente ematico. Le piastrine sono particelle simili a cellule che favoriscono il processo di coagulazione. Un numero eccessivamente basso di piastrine (trombocitopenia) può determinare un sanguinamento eccessivo nelle donne in stato di gravidanza e nei loro figli. Se non trattata durante la gravidanza, la trombocitopenia immune tende ad aggravarsi. Gli anticorpi che provocano la patologia possono attraversare la placenta e colpire il feto, tuttavia è raro che influiscano sulla sua conta piastrinica. Il feto può di norma essere partorito per via vaginale.
Miastenia Gravis
La miastenia gravis provoca debolezza muscolare. I suoi effetti durante la gravidanza e tra gravidanze diverse variano. Le donne in gravidanza possono presentare più episodi di debolezza. Molto raramente, nel corso del travaglio, le donne affette da tale patologia possono aver bisogno di un sostegno respiratorio (ventilazione assistita). Sebbene sia consigliato il parto vaginale, può essere necessaria assistenza, ad esempio con il forcipe.Gli anticorpi che provocano la patologia possono attraversare la placenta. Circa un quinto dei bambini nati da donne con miastenia gravis nasce con la malattia. Tuttavia, la debolezza muscolare del bambino è di solito temporanea, dato che questi anticorpi, provenienti dalla madre, scompaiono gradualmente senza che il bambino ne produca di nuovi.
Artrite Reumatoide
L’artrite reumatoide può svilupparsi durante la gravidanza o, anche più spesso, subito dopo il parto. Se è presente prima della gravidanza, potrebbe placarsi temporaneamente durante la gravidanza. Questo disturbo non interessa il feto direttamente. Tuttavia, se l’artrite ha danneggiato le articolazioni dell’anca o la colonna vertebrale inferiore (lombare) della donna, il parto può essere difficile e può rendersi necessario il parto cesareo. I sintomi dell’artrite reumatoide possono diminuire nel corso della gravidanza, ma di solito ritornano al loro livello originale dopo il parto. Una riacutizzazione dopo la gravidanza può rendere più difficile per le donne affette da artrite reumatoide prendersi cura di sé e del bambino.
Lupus Eritematoso Sistemico (LES)
Il lupus si può manifestare per la prima volta, peggiorare o migliorare durante la gravidanza. Il modo in cui la gravidanza influenzerà il decorso del lupus non può essere previsto, ma il periodo tipico della riacutizzazione è subito dopo il parto.Le donne che sviluppano il lupus spesso presentano un’anamnesi di poliabortività, feti che non crescono quanto previsto (piccoli per l’età gestazionale) e parto pretermine. Se le donne presentano le complicanze causate dal lupus (danno renale o ipertensione arteriosa), il rischio di morte per il feto, il neonato e la madre aumentano.I problemi correlati al lupus si riducono se la donna attende che la malattia sia rimasta inattiva per sei mesi prima di avere una gravidanza, se il farmaco viene aggiustato in modo da controllare il lupus al meglio possibile, e se la pressione arteriosa e la funzione renale sono normali.Nelle donne in stato di gravidanza, gli anticorpi lupici possono attraversare la placenta e interessare il feto. Di conseguenza, il feto può presentare una frequenza del battito cardiaco molto lenta, anemia, basso numero di piastrine o basso numero di globuli bianchi. Tuttavia, questi anticorpi scompaiono gradualmente nel giro di diverse settimane dopo la nascita, e i problemi da essi provocati si risolvono, a eccezione della bassa frequenza cardiaca.
Un Panorama Più Ampio: Altre Malattie Autoimmuni e Esiti Avversi della Gravidanza
Una «umbrella review» (revisione di revisioni sistematiche) curata dalla University of Birmingham (Regno Unito) ha consolidato l’evidenza su 12 malattie autoimmuni e 16 distinti esiti avversi della gravidanza, aggregando i dati di 32 revisioni sistematiche e 709 studi primari. Sebbene il volume dei dati sia vasto, è emerso che nessuna delle revisioni sistematiche incluse era stata classificata come di alta qualità metodologica, una limitazione che impone cautela e sottolinea la necessità di migliorare la qualità della ricerca futura.Le condizioni autoimmuni prese in considerazione includono malattia di Addison, alopecia areata, spondilo-artropatia assiale, celiachia, malattie infiammatorie intestinali (morbo di Crohn e colite ulcerosa), sclerosi multipla, miastenia grave, malattie psoriasiche (psoriasi e artrite psoriasica), artrite reumatoide, sindrome di Sjögren, lupus eritematoso sistemico, sclerosi sistemica, autoimmunità della tiroide (morbo di Graves e tiroidite di Hashimoto), diabete mellito di tipo 1 e vitiligine.L’analisi aggregata dei dati ha rivelato profili di rischio materno e fetale spesso gravi.
Aborto spontaneo: Un rischio più elevato di aborto spontaneo è stato segnalato nelle donne con sindrome di Sjögren (OR 8.85, CI 95% 3.10-25.26) e lupus eritematoso sistemico (OR 4.90; 3.10-7.69). Anche l’autoimmunità tiroidea correla con un rischio significativamente maggiore di aborto spontaneo e di poliabortività (OR 2.77; 2.10-3.65). Associazioni significative sono state infine riscontrate con la celiachia (OR 1.38; 1.12-1.69), l’artrite reumatoide (OR 1.32; 1.21-1.43), la psoriasi (OR 1.10; 1.01-1.20) e la sclerosi sistemica (OR 1.60; 1.29-2.22).
Disturbi ipertensivi e metabolici: La preeclampsia è marcatamente più frequente nelle donne con diabete mellito di tipo 1 (OR 4.19; 3.08-5.71), lupus eritematoso sistemico (OR 3.20; 2.54-4.20) e sclerosi sistemica (OR 2.20; 2.21-4.53). Il fatto che condizioni fisiopatologicamente molto diverse convergano su questo rischio suggerisce un meccanismo patogenetico comune, probabilmente legato alla disfunzione endoteliale placentare. Per quanto riguarda il diabete mellito gestazionale, un rischio quasi triplicato è stato riscontrato nelle donne con malattie infiammatorie intestinali (OR 2.96; 1.47-5.98), così come si è rilevato un rischio maggiore nell’autoimmunità tiroidea generale (OR 1.49; 1.07-2.07) e nella psoriasi (OR 1.19; 1.09-1.30).
Modalità del parto: Il rischio di parto tramite taglio cesareo raddoppia o triplica in quasi tutte le patologie esaminate. Il rischio è massimo nel diabete mellito di tipo 1 (OR 3.97; 3.31-4.77) e nel lupus (OR 2.11; 1.57-2.83), e significativo anche nella spondilo-artropatia assiale (OR 1.85; 1.46-2.30), nelle malattie infiammatorie intestinali (OR 1.67; 1.15-2.41) e nell’artrite reumatoide (OR 1.62; 1.43-1.84). Non è stato possibile distinguere chiaramente se questo aumento sia dovuto esclusivamente a implicazioni ostetriche dirette o anche a una maggiore cautela clinica.
Parto pretermine: Il rischio di parto pretermine è oltre quattro volte superiore nel diabete mellito di tipo 1 (OR 4.36; 3.72-5.12) e quasi triplicato nel lupus eritematoso sistemico (OR 2.79; 2.07-3.77). Rischi significativamente maggiori sono stati riscontrati anche nella sindrome di Sjögren (OR 2.27; 1.46-3.52), nella sclerosi sistemica (OR 2.40; 1.14-4.86), nelle malattie infiammatorie intestinali (OR 1.81; 1.37-2.38) e nell’autoimmunità tiroidea (OR 1.88; 1.32-2.67).
Restrizione della crescita intrauterina: Il rischio aumenta nelle donne con sclerosi sistemica (OR 3,20; 2,21-4,53) e celiachia (OR 1,71; 1,36-2,14).
Basso peso alla nascita: Il rischio è da quattro a sei volte superiore nelle donne con lupus eritematoso sistemico (OR 5.95; 4.54-7.80) e notevolmente superiore nella sclerosi sistemica (OR 3.80; 2.16-6.56).
Morte fetale (nati-mortalità) e morte neonatale: Il rischio aumenta notevolmente nel diabete mellito di tipo 1 (OR 3.97; 3.44-4.58) e soprattutto nel lupus (OR 16.90; 3.02-94.40); maggiori rischi anche nell’artrite reumatoide (OR 1.99; 1.17-2.06), nelle malattie infiammatorie intestinali (OR 1.57; 1.03-2.38) e nella celiachia (OR 1.57; 1.17-2.10). Il rischio di mortalità neonatale aumenta nel lupus eritematoso sistemico (OR 8.32; 5.23-13.22), nel diabete mellito di tipo 1 (OR 2.26; 1.74-2.95) e nella sindrome di Sjögren (OR 1.77; 1.28-2.46).

Indagini Diagnostiche e Terapie per Superare le Sfide Immunologiche
La complessità delle interazioni immunologiche e delle malattie autoimmuni rende fondamentale un approccio diagnostico approfondito e un trattamento personalizzato per le donne che affrontano difficoltà nella gravidanza, in particolare aborti ricorrenti o mancato impianto. Purtroppo, anche dopo le opportune e approfondite indagini diagnostiche, si può individuare una causa nota soltanto nel 50% dei casi, mentre nella percentuale restante si parla di poliabortività inspiegata.
Diagnostica per l'Aborto Ricorrente e i Fallimenti di Impianto
Per la diagnosi di sindrome da antifosfolipidi, viene chiesto alla donna se abbia subito eventuali morti in utero o aborti inspiegati, parti prematuri o problemi di natura trombotica. Vengono eseguiti esami del sangue per rilevare anticorpi antifosfolipidi in almeno due occasioni separate. In base a queste informazioni, il medico può diagnosticare la sindrome da anticorpi antifosfolipidi.Gli esami per individuare gli anticorpi che interferiscono con il sistema di coagulazione sono cruciali. L'esame che individua gli anticorpi diretti verso la cardiolipina è abbastanza affidabile e facile da eseguirsi ed è oggi largamente applicato. Più di frequente sono valutate le classi IgG e IgM degli anticorpi anticardiolipina. Gli esami per il lupus anticoagulante e quelli immunoenzimatici per gli anticorpi anticardiolipina sono analoghi, ma non del tutto equivalenti.
In generale, per l'aborto ricorrente, un percorso diagnostico completo può includere:
- Esame microbiologico vaginale e cervicale: tampone vaginale con antibiogramma per Herpes, Chlamydia, Trichomonas, Candida.
- Test coagulativi: emocromo con conta piastrinica, fibrinogeno, PT, PTT, antitrombina III, proteina C, proteina S, APC resistance.
- Ricerca di autoanticorpi organo-specifici (per es. quelli correlati alle patologie tiroidee).
- Analisi dei fattori autoimmuni: Alcune alterazioni nel sistema immunitario, come certe combinazioni di geni KIR o aplotipi HLA-C, possono influire sulla recettività dell’embrione e aumentare il rischio di aborto ricorrente. In questi casi, è possibile eseguire studi immunologici per rilevare e gestire questi fattori. Presso l'Instituto Bernabeu si effettua un’analisi per determinare se esiste un problema immune negli errori di annidamento dell’embrione o aborti ripetitivi, analizzando le molecole Natural Killers e i due tipi di T helper. Questa analisi viene effettuata mediante un prelievo del sangue con cui si studia l’attività del sistema immunitario della paziente.
- Studi ormonali e metabolici: Valutare i livelli ormonali e lo stato metabolico della paziente può rivelare squilibri che potrebbero influenzare la gravidanza.
- Studi su KIR e HLA-C nei genitori o donatori: In caso di aborti ricorrenti o difficoltà di impianto, si possono eseguire studi immunologici specifici nei genitori o donatori, come l’analisi dei geni KIR e degli aplotipi HLA-C, per valutare la compatibilità immunologica e migliorare le condizioni di impianto.
- Studio della finestra di impianto: Questo studio, noto anche come test ERA (Endometrial Receptivity Analysis), consente di conoscere il momento ottimale per il trasferimento embrionario. Nei pazienti che hanno sperimentato aborti o fallimenti di impianto, regolare il momento del trasferimento può aumentare significativamente le probabilità di successo.
- Analisi del microbioma uterino: La composizione del microbioma uterino può influenzare l’impianto dell’embrione e lo sviluppo di una gravidanza sana. Uno squilibrio del microbiota può aumentare il rischio di fallimenti di impianto e aborti. Attraverso l’analisi di questo microbioma, è possibile identificare e trattare eventuali squilibri, migliorando così le condizioni per una gravidanza di successo.
- Diagnosi genetica preimpianto (DGP): Per i pazienti con precedenti di aborto dovuti a fattori genetici, il DGP consente di selezionare embrioni senza anomalie cromosomiche prima del trasferimento. Questo aumenta le possibilità di una gravidanza sana e riduce il rischio di aborti. Gli esami genetici, anche se coinvolti in percentuale bassa e con risultati spesso normali, non si possono comunque sottovalutare nelle donne abortive.
Approcci Terapeutici e Gestione della Gravidanza
La gestione delle complicanze immunologiche in gravidanza richiede un'attenzione particolare alla sicurezza sia per la madre che per il feto.
Per la Sindrome da Anticorpi Antifosfolipidi (APS):Se si riscontra positività per anticorpi antifosfolipidi, ma non ci sono precedenti di trombosi o aborti, la maggior parte dei medici raccomanderà controlli periodici senza alcuna prescrizione di farmaci. Se c'è stato un episodio di trombosi, in genere viene intrapresa terapia anticoagulante (farmaci che contrastano la formazione di coaguli di sangue). Se invece è presente una storia di aborti, si consiglia la terapia anticoagulante, la maggior parte delle volte con aspirina o eparina. Questi farmaci sono efficaci in molti casi e sono ritenuti a rischio relativamente basso per il feto.L’Eparina a basso peso molecolare (LMWH), a dosi profilattiche (es. CLEXANE 1fl s.c.) è un trattamento comune. Il warfarin, un potente anticoagulante, è il prodotto di elezione in molti casi, tuttavia, l'azione anticoagulante differisce considerevolmente per ogni individuo, quindi è necessario un monitoraggio accurato durante la sua assunzione. Inoltre, possono comparire seri effetti collaterali, tra i quali la tendenza al sanguinamento. In corso di terapia anticoagulante con warfarina è importante evitare i traumi cranici o corporei che potrebbero causare gravi emorragie interne. L'effetto degli anticoagulanti è diverso in ogni individuo e può essere influenzato dall'assunzione di determinati alimenti. Questi farmaci possono anche causare effetti collaterali, come tendenza al sanguinamento o disfunzioni epatiche per cui vanno seguite attentamente le raccomandazioni del medico. È anche molto importante evitare altri fattori di rischio trombotico, quali: fumo, iperlipidemia o contraccettivi orali.In alcune circostanze, può essere presa in considerazione una terapia con cortisone o immunoglobuline endovena. I corticosteroidi sono stati usati spesso, ma recentemente il loro utilizzo sta diminuendo a causa degli effetti secondari, quali ipertensione, diabete mellito, osteoporosi e iperlipidemia. Alcuni dei farmaci usati nell'APS o in altre malattie autoimmuni non sono adatti per l'uso in gravidanza.Se una donna con APS entra in gravidanza, è necessaria una sorveglianza molto attenta da parte di un ostetrico e contemporaneamente una costante sorveglianza reumatologica o immunologica. Sebbene si sappia che le pazienti con APS sono ad alto rischio di aborti, per la maggioranza di esse ci sono buone possibilità, con una terapia adeguata, di generare un bambino sano. Nella maggior parte dei casi l'APS è una malattia cronica e spesso dura tutta la vita. I pazienti possono di tanto in tanto andare incontro ad episodi trombotici di conseguenza i farmaci anticoagulanti possono essere prescritti per periodi di tempo molto lunghi e talora per tutta la vita.
Per la Trombocitopenia Immune (PTI):Il trattamento della trombocitopenia immune prevede corticosteroidi (in genere il prednisone somministrato per via orale) che possono aumentare il numero (conta) delle piastrine e migliorare pertanto la coagulazione del sangue. Tuttavia, il miglioramento è duraturo solo in circa la metà delle donne che ne sono affette, e il prednisone aumenta il rischio che il feto non cresca secondo le previsioni o che nasca prematuro. Talvolta si usano immunoglobuline, somministrate per via endovenosa. Le donne con una conta piastrinica notevolmente bassa possono assumere dosi elevate di immunoglobulina per via endovenosa subito dopo il parto per aumentare temporaneamente la conta piastrinica e migliorare la coagulazione del sangue, permettendo al travaglio di proseguire in sicurezza e un parto vaginale senza il rischio di un sanguinamento incontrollato. Le donne in gravidanza possono ricevere trasfusioni di piastrine solo se la conta delle piastrine è talmente bassa da indurre il rischio di una grave emorragia o talvolta quando è necessario un parto cesareo. Di rado, quando la conta piastrinica permane pericolosamente bassa nonostante il trattamento, si ricorre all’asportazione della milza, che normalmente intrappola e distrugge le piastrine e le cellule ematiche vecchie; il momento migliore per effettuare tale intervento è il secondo trimestre.
Per la Miastenia Gravis:Le donne in gravidanza con miastenia gravis possono dover assumere dosi maggiori dei farmaci (come la neostigmina) utilizzati per trattare il disturbo. Questi farmaci possono avere effetti collaterali come dolore addominale, diarrea, vomito e debolezza progressiva. Se questi farmaci non sono efficaci, possono essere prescritti corticosteroidi o farmaci che sopprimono il sistema immunitario (immunosoppressori). Alcuni farmaci comunemente utilizzati durante la gravidanza, come il magnesio, possono peggiorare la debolezza causata dalla miastenia gravis.
Per l'Artrite Reumatoide:Le eventuali acutizzazioni durante la gestazione vengono trattate con prednisone (un corticosteroide). Se il prednisone non è efficace, si può utilizzare un farmaco che sopprime il sistema immunitario (immunosoppressore).
Per il Lupus Eritematoso Sistemico (LES):Le donne affette da lupus che assumevano idrossiclorochina prima della gravidanza possono continuare a prenderla. In condizioni di remissione o di malattia ben controllata, le donne con LES possono avere una gravidanza relativamente sicura. La terapia deve essere adattata, privilegiando farmaci sicuri in gravidanza come corticosteroidi a basso dosaggio, idrossiclorochina e immunosoppressori compatibili.
Trattamenti per omocisteinemia: In caso di omocisteinemia si impiega ACIDO FOLICO, vit. B6 e vit. B12.
Approcci emergenti: Presso l'Instituto Bernabeu, all'interno dell'Unità del Mancato Impianto, si stanno esplorando trattamenti che includono idroclorachina, metformina, intralipidi intravenosi, eparina, fattore di stimolazione delle colonie di granulociti (G-CSF), ecc.

L'Importanza di un Approccio Specializzato e Multidisciplinare
La gravidanza è un momento bello nella vita di una donna ed è un percorso che può essere affrontato in tutta sicurezza anche in caso di patologia autoimmune. È importante, però, rivolgersi a un centro specializzato in gravidanze a rischio per pianificare assieme a ginecologici e professionisti esperti i 9 mesi di gravidanza. La patologia autoimmune è un'alterazione della normale funzione del sistema immunitario. Si conoscono quasi un centinaio di malattie autoimmuni, ma non la causa che porta alla loro comparsa: si ipotizza che possa dipendere da fattori esterni (es: infezioni, farmaci, esposizione ambientale a inquinanti…) che in persone geneticamente predisposte attivano una reazione anomala del sistema immunitario a livello di qualsiasi organo e tessuto. Si tratta di disturbi cronici e in molti casi possono essere tenuti sotto controllo con una adeguata terapia. Se la malattia è stabile, cioè è in fase di remissione e non sono presenti sintomi evidenti, una donna che vuole diventare mamma può farlo.
Le patologie autoimmuni interessano prevalentemente le donne sopra i 20-30 anni di vita e la Clinica Mangiagalli del Policlinico di Milano è un centro specializzato nell’affrontare questo tipo di patologie anche in caso di gravidanza, grazie ad un approccio multidisciplinare e trasversale. Infatti, gli effetti di una alterata risposta immunitaria possono colpire diversi organi, come reni, fegato, ghiandole, polmoni e cuore, e quindi risulta fondamentale la collaborazione ed il confronto tra i diversi professionisti del Policlinico specializzati in casi di patologie autoimmuni, anche complesse e rare. I risultati complessivi delle ricerche confermano in modo inequivocabile come le donne in gravidanza affette da malattie autoimmuni siano esposte a un rischio notevolmente maggiore di esiti ostetrici avversi. Ciò impone di implementare un’assistenza rigorosamente interdisciplinare, in cui la consulenza preconcezionale rappresenta uno strumento preventivo di importanza fondamentale per stabilizzare e controllare la malattia prima del concepimento.
Impatto Psicologico e Supporto
La stabilità del rapporto di coppia potrebbe risultare fortemente minata da tale situazione come anche l’efficienza lavorativa e il benessere generale della donna. Inoltre le coppie che hanno fatto esperienza di poliabortività seguono percorsi diagnostici e terapeutici molto lunghi ed impegnativi anche dal punto di vista economico ed i frequenti insuccessi contribuiscono ad accentuare il senso di frustrazione e lo stress psicologico. È per questo che, in cliniche come Gravida, viene offerto supporto psicologico ai pazienti, aiutandoli ad affrontare il processo con una rete di professionisti specializzati. L’accompagnamento professionale integra la scienza con il supporto emotivo, garantendo che ogni passo nel processo di fertilità sia guidato da professionisti altamente qualificati e sensibili alle esigenze dei pazienti.
tags: #difese #immunitarie #alte #e #aborto