La Procreazione Medicalmente Assistita (PMA) rappresenta un insieme di tecniche mediche volte ad aiutare le coppie che non riescono a concepire naturalmente. Tra queste tecniche, la fecondazione eterologa occupa un posto specifico e di crescente importanza. Questo articolo esplora chi può accedere a questa procedura in Italia, quali sono i requisiti, il percorso da intraprendere e le sfide legate alla sua accessibilità e ai costi.
Cos'è la Fecondazione Eterologa?
La fecondazione eterologa è una tecnica di procreazione medicalmente assistita (PMA). È una forma di PMA in cui uno dei gameti (ovocita o spermatozoo) non proviene da uno dei due partner della coppia, ma da un donatore esterno. Può anche riguardare entrambi i gameti. La fecondazione eterologa prevede l’utilizzo di gameti esterni alla coppia e può riguardare solo uno dei due partner (ovociti o spermatozoi) oppure entrambi.
In Italia, la fecondazione eterologa è stata a lungo vietata, a seguito della Legge 40/2004, che ne precludeva l'accesso. Tuttavia, il panorama legislativo si è evoluto e oggi la legge italiana consente tutti i trattamenti di fecondazione assistita, sia omologa che eterologa, riconoscendo la loro importanza per le coppie con specifiche esigenze. Oltre a ciò, la normativa attuale prevede anche la possibilità di crioconservare gli embrioni e di preservare la fertilità attraverso il social freezing. La fecondazione eterologa rappresenta una grande opportunità per molte coppie che non possono concepire naturalmente. Diverse sono le ragioni che rendono la via della fecondazione eterologa un’opzione necessaria. La donazione di gameti viene indicata, previa valutazione medica in un centro specializzato, per diverse ragioni cliniche che possono riguardare uno o entrambi i partner. È possibile richiedere anche ulteriori approfondimenti genetici per escludere figli con patologie genetiche di rilievo, offrendo così maggiori garanzie alle future famiglie.
Chi può Accedere alla Fecondazione Eterologa in Italia?
L'accesso alle tecniche di fecondazione eterologa attraverso il Sistema Sanitario Nazionale (SSN) è regolamentato da criteri specifici, volti a garantire un impiego appropriato e mirato di queste procedure. In Italia, possono accedere alle tecniche di fecondazione eterologa con il Sistema Sanitario Nazionale coppie maggiorenni. Un requisito fondamentale è che siano di sesso diverso, riflettendo l'attuale quadro normativo. La coppia deve essere coniugata o convivente, stabilendo un legame formale o di fatto tra i partner che intendono intraprendere questo percorso. Inoltre, è richiesto che i partner siano in età potenzialmente fertile, un parametro che viene valutato clinicamente.
Un aspetto cruciale per l'accesso è che entrambi i partner devono essere viventi al momento della richiesta e dell'inizio del trattamento. La condizione medica che giustifica il ricorso alla fecondazione eterologa è un’accertata e certificata patologia che sia causa irreversibile di sterilità o infertilità per uno o per entrambi i partner. Questa patologia deve essere documentata e ritenuta irreversibile dai medici specialisti, il che significa che altre terapie meno invasive o correttive non sono state efficaci o non sono applicabili. Accedere a un trattamento eterologo richiede, infatti, un percorso medico e psicologico ben strutturato, progettato per accompagnare le coppie in ogni fase, dalla valutazione iniziale al post-trattamento.
Attualmente, l'accesso alla PMA eterologa è possibile sia presso centri pubblici accreditati dal Servizio Sanitario Nazionale (SSN) sia presso centri privati autorizzati, offrendo diverse opzioni alle coppie a seconda delle loro esigenze e delle disponibilità regionali.

Il Percorso per Accedere alla Fecondazione Eterologa
Una volta soddisfatti i requisiti di accesso, le coppie che intendono intraprendere un percorso di fecondazione eterologa devono seguire una procedura ben definita per avviare il trattamento. Il primo passo consiste nel prenotare un appuntamento preliminare. Per le strutture regionali, come ad esempio per la Regione Lombardia, è possibile contattare il Numero Verde regionale 800 638 638 da rete fissa. In alternativa, per chi chiama da rete mobile, è disponibile il numero 02.99.95.99. Specifiche strutture, come gli sportelli di prenotazione del Blocco Sud/Blocco Nord di Niguarda, offrono anch'esse la possibilità di prenotare appuntamenti.
Al momento della visita, entrambi i partner devono essere muniti di prescrizione medica. Questa prescrizione è fondamentale e deve essere specifica: su quella della donna deve essere indicato “visita ginecologica”, mentre su quella dell’uomo deve essere indicata “visita andrologica”. Queste prescrizioni servono a indirizzare correttamente gli specialisti verso la valutazione delle condizioni riproduttive di entrambi i membri della coppia, ponendo le basi per il piano terapeutico personalizzato.
Il percorso diagnostico e terapeutico che segue è altamente individualizzato, tenendo conto delle specifiche condizioni cliniche della coppia e della natura della patologia che causa sterilità o infertilità. La valutazione specialistica include spesso una serie di esami e consulenze volte a comprendere appieno la situazione e a scegliere la tecnica più appropriata.
La Donazione di Gameti: Aspetti e Procedure
La donazione di gameti è il pilastro della fecondazione eterologa e segue principi etici e normativi rigorosi in Italia. La donazione dei gameti maschili e femminili è volontaria e non prevede alcuna retribuzione economica. Questo principio è cruciale per evitare qualsiasi forma di commercializzazione del corpo umano e per preservare la dignità del processo. Tuttavia, per i donatori, le ore dedicate alla donazione sono giustificabili dal servizio lavorativo, riconoscendo il tempo e l'impegno richiesti per questa pratica altruistica.
Le procedure di donazione differiscono significativamente tra gameti maschili e femminili, a causa delle diverse complessità biologiche coinvolte.
Donazione di Gameti Maschili
Per il maschio, il processo è relativamente più semplice e meno invasivo. Si procede con esami del sangue e del liquido seminale il giorno stesso della donazione. Questi esami sono volti a verificare lo stato di salute del donatore, escludere malattie infettive trasmissibili e valutare la qualità e la vitalità degli spermatozoi. L'intero iter è rapido e generalmente non richiede preparazioni prolungate o trattamenti farmacologici.
Donazione di Gameti Femminili
Per la donna, la procedura è più complessa perché richiede una stimolazione ormonale e un monitoraggio ecografico per trovare il giorno adatto al prelievo degli ovociti. La stimolazione ovarica avviene attraverso delle iniezioni sottocutanee, il cui obiettivo è indurre la crescita multipla dei follicoli. Questo consente di recuperare più ovociti in un singolo ciclo, aumentando le probabilità di successo. Durante questo periodo, la donna è sottoposta a regolari monitoraggi ecografici per seguire lo sviluppo dei follicoli e determinare il momento ottimale per il prelievo.
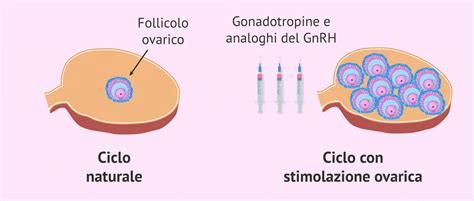
Il prelievo degli ovociti, noto come "pick up", avviene in sala operatoria. È una procedura chirurgica minimamente invasiva, eseguita tramite un sottile ago che viene inserito sotto controllo ecografico transvaginale per aspirare gli ovociti dai follicoli maturi. L’operazione avviene in anestesia locale, sotto sedazione, per garantire il comfort della paziente durante l'intervento. La scelta dei donatori, sia maschili che femminili, è un processo attento, che include non solo valutazioni mediche e genetiche, ma anche un'analisi della storia familiare per minimizzare i rischi di trasmissione di patologie.
La donazione da congelato al momento è la tecnica più frequente in Italia. Questo significa che i gameti donati vengono crioconservati per essere utilizzati in un secondo momento, offrendo maggiore flessibilità e tempi di attesa potenzialmente ridotti per le coppie riceventi. Centri autorizzati quali il Centro Clinico San Carlo di Torino, possono importare i gameti dai centri autorizzati di paesi dove la presenza delle donatrici è più consolidata. Questa pratica è essenziale per superare le limitazioni di disponibilità interna di gameti e per offrire un'ampia scelta in termini di caratteristiche del donatore.
Le Tecniche di Fecondazione Eterologa: Un Approfondimento sul Processo
Il processo di fecondazione eterologa, in particolare nelle tecniche di II livello, coinvolge diverse fasi altamente specializzate, che vanno dalla preparazione della donna all'impianto degli embrioni. Queste fasi sono attentamente monitorate per massimizzare le probabilità di successo.
Stimolazione Ovarica
La fecondazione eterologa maschile prevede per la donna una stimolazione ormonale per indurre la crescita multipla dei follicoli. Questa fase è cruciale e consiste nell'auto-somministrazione di farmaci ormonali, generalmente attraverso delle iniezioni sottocutanee. L'obiettivo è quello di far maturare più ovociti contemporaneamente rispetto al ciclo naturale, aumentando così il numero di ovociti disponibili per la fertilizzazione. La paziente viene seguita con monitoraggi ecografici e dosaggi ormonali per regolare la terapia e individuare il momento ottimale per il prelievo.
Prelievo degli Ovociti (Pick Up)
Una volta che i follicoli hanno raggiunto le dimensioni e la maturazione adeguate, si procede con il prelievo degli ovociti. Questa operazione avviene in sala operatoria, in anestesia locale e sotto sedazione per garantire il comfort della paziente. Tramite un sottile ago, guidato sotto controllo ecografico transvaginale, gli ovociti vengono delicatamente aspirati dai follicoli ovarici. La procedura è solitamente di breve durata e, sebbene invasiva, è ben tollerata.
Fecondazione Eterologa in Vitro
Gli ovociti recuperati vengono posti in coltura con gli spermatozoi di un donatore opportunamente selezionato. Questa fase, nota come fecondazione in vitro, avviene in laboratorio, dove gli specialisti osservano e favoriscono l'unione tra ovocita e spermatozoo. Gli spermatozoi del donatore sono stati precedentemente preparati e selezionati per garantire la massima qualità. Questo momento è critico per la formazione degli embrioni.
Embrio Transfer
Una volta avvenuta la fecondazione e osservato lo sviluppo embrionale, si procede con l'embrio transfer. Gli embrioni vengono trasferiti sotto guida ecografica nella cavità uterina, con l’uso di un catetere. È un procedimento molto semplice e di solito indolore, che consiste nel passare gli embrioni, attraverso un catetere molto sottile, direttamente nell’utero della paziente.
Una volta avuto il ciclo mestruale dopo la decisione del transfer, la donna comincerà a prendere i farmaci per la preparazione endometriale. Questa preparazione è essenziale per rendere l'endometrio, il rivestimento interno dell'utero, accogliente per l'impianto dell'embrione. Il transfer può avvenire al secondo/terzo giorno di sviluppo embrionale, o al quarto/quinto giorno, quando l'embrione ha raggiunto lo stadio di blastocisti. La scelta del giorno dipende da vari fattori, inclusa la qualità degli embrioni e la strategia clinica adottata.
Procreazione Assistita: E se non riesci ad avere figli? (FIVET e IUI) | #TELOSPIEGO
Costi e Accessibilità: Il Ruolo dei LEA e le Sfide Regionali
L'accessibilità economica e geografica della Procreazione Medicalmente Assistita (PMA) è un tema di grande attualità in Italia, con significative implicazioni per le coppie che necessitano di queste terapie. L'ingresso della PMA nei Livelli Essenziali di Assistenza (LEA) è stato un passo fondamentale verso una maggiore uniformità e accessibilità.
L'Ingresso della PMA nei LEA: Un Percorso Turbolento
Il 1° aprile 2024, la PMA: Procreazione Medicalmente Assistita, sarebbe dovuta entrare a far parte dei LEA: Livelli Essenziali di Assistenza. Questo avrebbe significato una copertura più ampia e standardizzata dei costi a livello nazionale. Tuttavia, questo condizionale è purtroppo subentrato a seguito delle proteste di un cospicuo numero di Regioni che hanno chiesto e ottenuto il rinvio di questo provvedimento.
Come si evince dal nome del decreto, la richiesta delle Regioni deriva dalla necessità di far fronte alle proteste di laboratori e associazioni private per la riduzione delle tariffe. Gli addetti ai lavori, infatti, chiedono, da una parte, un’ulteriore valutazione delle quotazioni e, dall’altra, una graduale transizione al nuovo tariffario. Queste negoziazioni riflettono la complessità di equilibrare la sostenibilità del sistema sanitario con la qualità e l'accessibilità dei trattamenti offerti dalle strutture private e convenzionate.
I Costi Attuali e Futuri
Al momento, ogni Regione ha un suo regolamento per quanto riguarda i ticket e i costi della PMA, creando significative disparità a livello nazionale. Mentre al momento ogni Regione prevede ticket diversi, con l’ingresso della PMA nei LEA il costo della fecondazione omologa verrà equiparato in tutta Italia ad un ticket pari a 38,00 €, che è praticamente pressoché azzerato. Questa uniformità avrebbe un impatto enorme sull'accessibilità della fecondazione omologa.
Per quanto riguarda la fecondazione eterologa, che è il focus di questo articolo, si prevede un costo di circa 1.500,00€, una cifra che potrà variare di regione in regione, in base alla provenienza dei gameti. Questa variabilità sottolinea come, anche con l'introduzione dei LEA, rimangano delle differenze che le coppie devono considerare. I costi della fecondazione eterologa sono variabili da regione a regione, a seconda che la struttura sia privata o convenzionata con il Servizio sanitario nazionale.
Verso una Maggiore Uniformità e Accessibilità
Il documento attuale riguardo ai LEA sarà revisionato appena la normativa subentrante sarà chiarita dalle circolari operative, indicando che ulteriori modifiche sono attese da indicazioni regionali previste a breve. L'obiettivo è quello di rendere la fecondazione assistita accessibile a tutti in maniera uniforme, il che sarebbe un valido aiuto per invertire il crollo delle nascite.
Cambiamenti possibili per raggiungere questo obiettivo includono un alleggerimento dei procedimenti burocratici e l’assunzione di personale qualificato, ad oggi carente soprattutto nelle strutture pubbliche. Questi interventi sono essenziali per migliorare l'efficienza dei servizi e ridurre i tempi di attesa. Un altro aspetto importante è l'uniformità delle regole: l’età massima per accedere alla PMA viene uniformata a 46 anni in tutto il Paese, abolendo le attuali differenze regionali e il numero di tentavi viene fissato a sei. Queste disposizioni, una volta pienamente attuate, contribuiranno a creare un sistema più equo e prevedibile per le coppie che si avvicinano alla PMA.
Il Contesto Demografico Italiano e l'Infertilità
La situazione demografica italiana è un fattore cruciale che evidenzia la crescente necessità di accedere a tecniche come la PMA. Oggi, la fecondazione assistita non può più essere considerata una branca della medicina appannaggio di pochi, dal momento che per ragioni biologiche, economiche e sociali il tasso di infertilità tra le coppie è salito in modo preoccupante, arrivando al 15%. Questo dato sottolinea la vastità del problema e la sua pervasività nella società contemporanea.
Declino della Natalità e Tasso di Fertilità
In Italia il tasso di fertilità è uno dei più bassi d’Europa, attestandosi a 1,3 figli in media per donna. Questo valore è fortemente al di sotto del tasso di mantenimento della popolazione, che è di 2,1 figli per donna. Il calo della natalità è un dato presente da diversi anni. In particolare, le nascite hanno cominciato a scendere dal 2008, quando si era registrato il più alto numero di nati dal 2000. La tendenza si è ulteriormente accentuata dal 2010, anno in cui si era registrato il più alto numero di nati negli ultimi vent’anni, ed ha toccato un picco negativo nel 2022 con 393mila nuovi nati, ovvero l'1,7% in meno rispetto all’anno precedente.
Tale valore, nel 2022, si era attestato a 1,24 figli per donna, in lieve calo rispetto al 2021 in cui era arrivato all’1,25; mentre, le prospettive per il 2023 sono in decrescita con un valore medio di figli dell’1,22. Queste cifre evidenziano una crisi demografica che richiede interventi su più fronti. Le ragioni di questa denatalità ovviamente derivano da diversi fattori: economici, biologici e sociali, che si intersecano tra loro creando un quadro complesso.
Fattori Biologici dell'Infertilità
A livello biologico si registra una diminuzione delle donne in età fertile. Questa tendenza è acuita dal fatto che le statistiche tendono a considerare erroneamente la stessa compresa tra i 15 e i 49 anni d’età, termine a dir poco lasco per le donne. Considerando, come anticipato sopra, che la riserva ovarica femminile è limitata nel tempo e che già dopo i 35 anni l’ottenimento di una gravidanza naturale non è un fenomeno così scontato, l'informazione diventa la prima "cura" dell'infertilità. Molte donne associano ancora l’infertilità alla menopausa, pensando di essere fertili, ovvero di poter concepire naturalmente un figlio fino a quando hanno il ciclo mestruale. Al contrario, fertilità e menopausa sono due fenomeni indipendenti l’uno dall’altro. Ovvero, si possono avere anche le mestruazioni fino a 48 o 50 anni ma questo non implica la possibilità di rimanere naturalmente incinte. Dal momento che l’infertilità è direttamente legata allo stato della riserva ovarica che può risultare carente ben prima della menopausa. Il patrimonio ovocitario femminile è lo stesso fin dalla nascita e con il tempo (già verso i 32 anni) inizia a decrescere.
Tale decrescita si deve anche all'aumento dell’età media in cui si ricerca la prima gravidanza che, soprattutto per le donne, è dirimente. Nel 2022 questo dato si era attestato intorno ai 32,4 anni, ma bisogna notare notevoli variazioni nell’arco della penisola. Infatti, mentre in Sicilia l’età media al parto nel 2022 è stata di 31,5 anni, nel Lazio ha raggiunto una media di 33 anni. Quindi, sicuramente anche per lo stile di vita più improntato alla carriera al Centro Nord si riscontra un’età media al parto più alta rispetto al Mezzogiorno.
Fattori Sociali ed Economici
A livello sociale, basti considerare che i percorsi di formazione si sono notevolmente allungati; e che l’ingresso nel mondo del lavoro e l’acquisizione di una posizione stabile all’interno dello stesso richiede più tempo che in passato. Questi fattori ritardano la formazione di una famiglia e la ricerca della prima gravidanza, incidendo direttamente sui tassi di natalità e sulla finestra di fertilità femminile. I dati parlano in maniera evidente anche per quanto riguarda il campo economico.
La PMA come Risposta alle Sfide Demografiche
Alla luce di queste evidenze emerge come rendere la fecondazione assistita accessibile a tutti in maniera uniforme sia un valido aiuto per invertire il crollo delle nascite. Del resto, i dati parlano chiaro, oggi raccolti in maniera trasparente nel Registro della PMA. Sempre più coppie fanno ricorso alla PMA. Nel 2021, oltre 86mila coppie si erano sottoposte a tecniche di fecondazione assistita con circa 16.625 nati attraverso questi percorsi, pari al 4,2% del totale dei nati. Secondo il report nazionale dell’attività di PMA, riferito però al 2023, circa il 25% dei nati vivi deriva da tecniche di fecondazione di tipo eterologa, che si tratti di singola donazione (solo ovocita o seme) o doppia donazione. Questi numeri evidenziano l'impatto significativo della PMA sulla natalità italiana e l'importanza della fecondazione eterologa in questo contesto.
Questo ingresso rappresenta l’inizio e non la fine di un percorso, con l’aprirsi di nuove sfide. Prima tra tutte: quella di rendere la PMA effettivamente fruibile in tutte le regioni di Italia, andando a colmare l’attuale divario presente tra nord e sud del Paese e riducendo i tempi di attesa delle coppie che attualmente possono essere tanto lunghi da impedire l’accesso ai trattamenti. La disponibilità di servizi qualificati e l'applicazione uniforme delle normative sono essenziali per garantire a tutte le coppie, indipendentemente dalla loro residenza, la possibilità di accedere a queste terapie. Le indicazioni legislative ed ulteriori modifiche sono attese da indicazioni regionali previste a breve.