L'apparato riproduttivo femminile è un sistema straordinariamente complesso, orchestrato da un delicato equilibrio ormonale che regola ogni mese un ciclo di eventi mirato alla potenziale creazione di una nuova vita. Composto da ovaie, tube di Falloppio, utero, vagina e cervice uterina, questo intricato meccanismo culmina nell'ovulazione e, in assenza di fecondazione, nel flusso mestruale. Comprendere cosa accade quando la cellula uovo non viene fecondata è fondamentale per decifrare la salute riproduttiva femminile.
L'Architettura dell'Apparato Riproduttivo Femminile
Prima di addentrarci nel ciclo, è utile delineare i componenti chiave dell'apparato riproduttivo femminile. Le ovaie, due organi a forma di mandorla, sono il fulcro di questo sistema, poiché contengono le cellule uovo, o ovociti. Le tube di Falloppio (o Salpingi) sono due sottili canali che collegano le ovaie all'utero; è al loro interno che, in condizioni ideali, avviene la fecondazione, ovvero l'incontro tra lo spermatozoo e la cellula uovo.

L'utero, un organo muscolare cavo, è la sede in cui l'uovo fecondato si impianta e si sviluppa durante la gravidanza. La sua mucosa interna, l'endometrio, subisce profonde trasformazioni cicliche: ogni mese, si ispessisce e diventa spugnosa per accogliere un eventuale embrione. La cervice uterina, o collo dell'utero, si trova alla base della vagina e secerne un muco la cui densità varia in funzione delle fasi del ciclo, fungendo da barriera o facilitando il passaggio degli spermatozoi.
Il Viaggio della Cellula Uovo: Dall'Ovaio all'Utero
Ogni mese, all'interno delle ovaie, diversi follicoli iniziano a maturare, ognuno contenente un ovocita. Già dalla nascita, una bambina possiede un numero considerevole di ovociti non maturi, che diminuiscono progressivamente nel corso degli anni. Alla pubertà, ne rimangono tra i 300.000 e i 500.000. Questi ovociti sono contenuti in follicoli che li nutrono ma ne impediscono la maturazione fino a quando non vengono stimolati dagli ormoni.
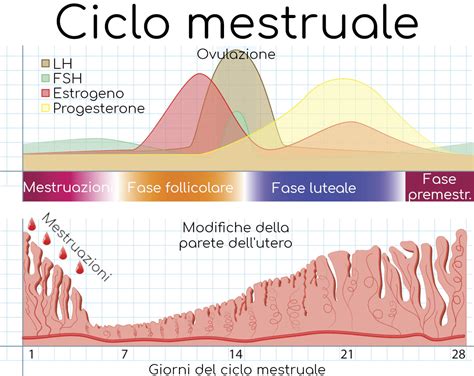
Durante il ciclo mestruale, più follicoli iniziano a svilupparsi, ma solo uno diventerà dominante, portando a maturazione completa il suo ovocita. Questo processo è guidato principalmente dagli estrogeni. Intorno alla metà del ciclo, intorno al 14° giorno in un ciclo medio di 28 giorni, si verifica un picco dell'ormone luteinizzante (LH) rilasciato dall'ipofisi. Questo picco innesca l'ovulazione: il follicolo dominante si apre, rilasciando la cellula uovo matura.
L'ovulazione è il processo con cui l'ovaio rilascia un ovulo pronto per la fecondazione. Poche ore prima dell'ovulazione, l'ovocita subisce una divisione cellulare (meiosi), espellendo un corpuscolo polare e preparandosi ad essere fecondato. Viene circondato da uno strato di cellule (cumulo ooforo) e da una membrana trasparente chiamata zona pellucida, che lo spermatozoo dovrà penetrare.
L'Incontro Mancato: Cosa Succede Quando la Fecondazione Non Avviene
Se la cellula uovo, una volta liberata dall'ovaio e migrata nelle tube di Falloppio, non incontra uno spermatozoo, inizia una sequenza di eventi che porterà alla mestruazione. La cellula uovo ha una vita piuttosto breve, sopravvivendo solo per circa 12-24 ore. Gli spermatozoi, tuttavia, possono sopravvivere nel tratto riproduttivo femminile per diversi giorni, fino a 4-5 giorni. Questo significa che un rapporto sessuale avvenuto anche qualche giorno prima dell'ovulazione può portare al concepimento.
Se la fecondazione non si verifica, il follicolo che ha rilasciato l'ovulo si trasforma in una struttura chiamata corpo luteo. Il corpo luteo continua a produrre ormoni, principalmente progesterone ed estrogeni, che mantengono l'endometrio ispessito e pronto ad accogliere un eventuale impianto embrionale. Questa fase, nota come fase luteale o secretiva, dura circa 14 giorni, con una variabilità di circa 1-2 giorni.
Se non vi è stato impianto di un embrione, i livelli di progesterone ed estrogeni prodotti dal corpo luteo iniziano a diminuire drasticamente dopo circa 10-12 giorni dalla sua formazione. Questo calo ormonale è il segnale che innesca la disgregazione dell'endometrio. La mucosa uterina, non più sostenuta dagli ormoni, inizia a sfaldarsi.
Le Mestruazioni: L'Espulsione e l'Inizio di un Nuovo Ciclo
Quando i livelli di estrogeni e progesterone scendono al di sotto di una soglia critica, l'endometrio si sfalda e viene espulso dal corpo attraverso la vagina. Questo processo è ciò che chiamiamo mestruazione o flusso mestruale. Il flusso mestruale è composto da sangue, tessuto endometriale e muco. Può durare dai tre ai sei giorni, e la sua entità può variare notevolmente da donna a donna e da ciclo a ciclo.
Il primo giorno della mestruazione segna l'inizio di un nuovo ciclo mestruale. Questo evento segna la fine del ciclo precedente e il rinnovato inizio della fase follicolare. Durante la mestruazione, i livelli ormonali sono bassi, ma presto inizieranno a risalire.
La Regolazione Ormonale del Ciclo Mestruale
Il ciclo mestruale è un meccanismo complesso finemente regolato da un'asse ipotalamo-ipofisi-ovaio. L'ipotalamo, nel cervello, rilascia l'ormone di rilascio delle gonadotropine (GnRH), che a sua volta stimola l'ipofisi a produrre l'ormone follicolo-stimolante (FSH) e l'ormone luteinizzante (LH).
L'FSH stimola la crescita dei follicoli ovarici e la produzione di estrogeni. L'aumento degli estrogeni, a sua volta, promuove la crescita dell'endometrio e, quando raggiunge un picco, innesca il rilascio di LH da parte dell'ipofisi. Il picco di LH è il fattore scatenante dell'ovulazione. Dopo l'ovulazione, l'LH contribuisce alla trasformazione del follicolo in corpo luteo, che produce progesterone ed estrogeni. Il progesterone è fondamentale per mantenere la gravidanza e preparare l'utero all'impianto. Se la gravidanza non avviene, il calo di questi ormoni porta alla mestruazione.
La durata del ciclo mestruale è variabile, ma in media si aggira intorno ai 26-28 giorni, partendo dal primo giorno di mestruazione. Tuttavia, è importante notare che la fase fissa del ciclo è quella che va dall'ovulazione alla mestruazione, che dura circa 14 giorni. Di conseguenza, se una donna ha un ciclo più lungo (ad esempio, 40 giorni), l'ovulazione avverrà più tardi (intorno al 26° giorno). Al contrario, in cicli più corti, l'ovulazione può avvenire prima del 14° giorno.
Anovulazione: Quando l'Ovulazione Non Avviene
È importante distinguere tra ovulazione e mestruazione. Sebbene siano strettamente collegate, non sempre coincidono perfettamente. L'ovulazione è il rilascio dell'ovulo, mentre la mestruazione è l'espulsione dell'endometrio. È possibile avere mestruazioni anche in assenza di ovulazione, una condizione nota come ciclo anovulatorio.
L'anovulazione significa che non viene rilasciato un ovulo maturo dall'ovaio durante un ciclo mestruale. Questo può accadere per diverse ragioni:
- Fattori Fisiologici: La perimenopausa, la fase che precede la menopausa, è caratterizzata da cicli irregolari e dall'eventualità di ovulazioni saltuarie. Anche nei primi anni dopo il menarca (la prima mestruazione), le fluttuazioni ormonali possono portare a cicli anovulatori.
- Fattori Occasionali: Stress intenso, stanchezza eccessiva, cambiamenti stagionali significativi, allattamento o l'assunzione di alcuni farmaci possono alterare temporaneamente il normale funzionamento ovarico e portare a cicli anovulatori. In questi casi, il problema è transitorio.
- Problematiche Croniche: Condizioni mediche persistenti come la sindrome dell'ovaio policistico (PCOS), l'insufficienza ovarica primaria (POI), l'iperprolattinemia (eccesso di prolattina), l'ipotiroidismo (tiroide poco attiva), l'obesità o tumori ovarici possono causare anovulazione cronica.
- Peso Corporeo: Essere significativamente sottopeso o sovrappeso può interferire con l'ovulazione.
- Eccessiva Attività Fisica: Un'attività fisica eccessiva e prolungata, come la corsa di lunga distanza, può portare all'interruzione dell'ovulazione.
- Farmaci: Alcuni farmaci, inclusi alcuni contraccettivi, possono influenzare l'ovulazione.
- Disturbi della Tiroide o dell'Ipofisi: Problemi con queste ghiandole possono ripercuotersi sull'asse ormonale e compromettere l'ovulazione.
È importante notare che l'anovulazione cronica è una delle cause più comuni di infertilità, poiché senza ovulazione non è possibile il concepimento naturale.
I giorni fertili della donna. L'ovulazione quando avviene?
Riconoscere i Segnali di Anovulazione
L'anovulazione può essere difficile da riconoscere, poiché non sempre presenta sintomi evidenti. Tuttavia, alcuni segnali possono indicare che l'ovulazione non sta avvenendo regolarmente:
- Cicli Irregolari: Cicli mestruali molto lunghi (oltre 40 giorni) o molto brevi (meno di 20 giorni), o la completa assenza di mestruazioni (amenorrea secondaria, che dura più di 90 giorni), possono essere indicatori di anovulazione.
- Assenza di Muco Cervicale Fertile: Il muco cervicale diventa abbondante, trasparente ed elastico ("a chiara d'uovo") nei giorni che precedono l'ovulazione, segno di livelli elevati di estrogeni. La sua assenza o scarsa produzione può suggerire una mancanza di ovulazione.
- Mancanza di Variazioni nella Temperatura Basale Corporea: La temperatura basale corporea (misurata al mattino prima di alzarsi) aumenta leggermente dopo l'ovulazione a causa del progesterone. L'assenza di questo aumento ciclico può indicare anovulazione.
- Test di Ovulazione Negativi: I test di ovulazione rilevano il picco di LH. Se i test risultano costantemente negativi nonostante ci si avvicini al periodo in cui ci si aspetterebbe l'ovulazione, potrebbe indicare un problema. Tuttavia, in caso di PCOS, questi test possono dare risultati falsati a causa dei livelli cronicamente elevati di LH.
Se si sospetta anovulazione e si desidera una gravidanza, è fondamentale consultare un ginecologo. Una visita ginecologica, un'ecografia pelvica e esami del sangue specifici possono aiutare a individuare la causa sottostante e a stabilire un piano terapeutico adeguato, che può includere terapie ormonali o tecniche di procreazione assistita.
La Fertilità Maschile: Un Contributo Essenziale
Sebbene l'articolo si concentri sul destino della cellula uovo non fecondata, è importante ricordare che il concepimento è un processo che richiede la partecipazione di entrambi gli apparati riproduttivi. L'apparato riproduttivo maschile, composto da testicoli, vie spermatiche e pene, è deputato alla produzione e al trasporto degli spermatozoi.
I testicoli producono continuamente spermatozoi attraverso un processo chiamato spermatogenesi, che dura circa 72 giorni. Gli spermatozoi maturi sono dotati di una testa contenente il patrimonio genetico e di una coda per il movimento. Al momento dell'eiaculazione, gli spermatozoi vengono deposti nella vagina. Nonostante l'ambiente vaginale sia ostile, gli spermatozoi più veloci riescono a risalire verso le tube, dove, se è presente una cellula uovo matura, può avvenire la fecondazione.
Considerazioni sulla Complessità della Riproduzione
La capacità di concepire e portare a termine una gravidanza è influenzata da una miriade di fattori, sia maschili che femminili. Problemi come la sindrome dell'ovaio policistico (PCOS), l'insufficienza ovarica, disfunzioni tiroidee, fattori legati allo stile di vita (stress, peso, attività fisica) e l'esposizione a sostanze chimiche dannose (come il Bisfenolo A) possono tutti incidere sulla fertilità. Anche la qualità dello sperma è un fattore cruciale, con il fattore maschile coinvolto in una percentuale significativa di casi di infertilità.
Comprendere il proprio ciclo mestruale, i propri ormoni e i potenziali ostacoli alla fertilità è il primo passo per affrontare eventuali problematiche riproduttive. La conoscenza è potere, e un dialogo aperto con il proprio medico può guidare verso le soluzioni più adatte per realizzare il desiderio di genitorialità.