L’infertilità di coppia, un problema emotivamente e fisicamente impegnativo che colpisce una percentuale significativa di coppie in tutto il mondo, rappresenta l’incapacità di una coppia nel produrre una gravidanza dopo almeno un anno di rapporti sessuali non protetti. L'Organizzazione mondiale della Sanità (OMS) stima che circa il 10-15% delle coppie nei paesi occidentali lamenta problemi di infertilità, e nel mondo occidentale il 20% delle coppie ne è affetta. È fondamentale distinguere tra fertilità, infertilità e sterilità, termini che spesso vengono confusi ma che non vanno intesi come sinonimi. La fertilità è la capacità di un individuo (e di una coppia) di concepire entro 12 mesi di rapporti sessuali regolari non protetti. L'infertilità, invece, fa riferimento all'incapacità di portare a termine una gravidanza fino a partorire un bambino vitale, mentre per sterilità ci si riferisce a una condizione permanente che non rende possibile il concepimento.
La fecondità media nella specie umana non è molto elevata: solo il 25% delle coppie che ha rapporti regolari non protetti ottiene una gravidanza nel corso del primo mese, e occorre circa 1 anno perché la gravidanza si verifichi nel 90% dei casi. Una coppia che non riesce a ottenere una gravidanza dopo un anno di rapporti non protetti - o dopo 6 mesi se la donna ha più di 35 anni o altri fattori di rischio - si definisce infertile. L'infertilità di coppia può essere causata da molteplici fattori, sia maschili che femminili, e richiede un'approfondita valutazione medica per individuare le cause sottostanti. È quindi importante una complessiva valutazione di esami diagnostici completi per identificare le cause che portano a tale condizione. Il trattamento dell’infertilità, sia maschile che femminile, dipende dalla causa sottostante e dalle circostanze individuali della paziente o della coppia. Comprendere i principali fattori che influenzano la fertilità è un primo passo determinante per sapere cosa fare, quando e a chi rivolgersi in caso di problemi, poiché non sempre la causa è facile da identificare senza un consulto medico specialistico e un percorso diagnostico accurato.
L'Età Femminile: Il Fattore Determinante
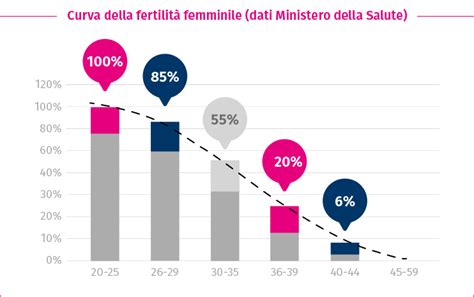
Uno dei principali fattori che contribuiscono all’infertilità femminile riguarda l’età alla quale si sceglie di cercare la prima gravidanza. Dal punto di vista fisiologico, il periodo migliore per avere un figlio è infatti tra i 20 e i 25 anni. Con l’avanzare dell’età, la fertilità comincia gradualmente a ridursi, subendo un considerevole calo dopo i 35 anni, e riducendosi moltissimo dopo i 40. Questo fenomeno è dovuto al fatto che il numero di ovociti di una donna è determinato sin dalla nascita. Con l’avanzare dell’età questa riserva si riduce, così che il numero di ovociti nei follicoli a 38 anni è inferiore a quello che si ha a 25. La fertilità delle donne diminuisce già dopo i trent'anni, dopo i 35 anni è del 50% e subisce un calo molto significativo dopo i 40.
Non solo la quantità, ma anche la qualità degli ovociti è compromessa dal passare degli anni. Con il passare degli anni, gli ovociti invecchiano: questo significa che presentano più spesso anomalie cromosomiche, e se fecondati possono dare origine a embrioni malformati, come per esempio con sindrome di Down. L'età femminile è, pertanto, uno dei fattori principali nel determinare la fertilità, e a partire dai 35 anni diminuisce significativamente il potenziale riproduttivo. L’avanzare dell’età è strettamente connessa alla perdita di capacità riproduttiva. È importante sottolineare che, mentre gli spermatozoi sono prodotti continuamente nell'uomo, le cellule uovo sono le stesse per tutta la vita di una donna e con il passare del tempo invecchiano, rendendo la prevenzione della fertilità nella donna un percorso che inizia sin dalla sua infanzia e prosegue nell’adolescenza e nella giovinezza, per esempio non trascurando banali infezioni che possono avere conseguenze negative a lungo termine.
Salute Riproduttiva e Patologie Ginecologiche
La salute del sistema riproduttivo femminile è un elemento cruciale per la capacità di concepire. Diverse condizioni patologiche possono compromettere seriamente la fertilità.
Endometriosi: Una Causa Frequente di Infertilità
L’endometriosi è una delle cause più comuni di infertilità. Questa condizione consiste nella presenza di endometrio, il tessuto che riveste la superficie interna dell’utero, al di fuori della cavità uterina. Generalmente si localizza nell’area dell’apparato riproduttivo femminile, come ovaio, tube di Falloppio, legamenti dell’utero e l'area tra vagina e retto, ma può manifestarsi anche sui genitali esterni e su altri organi interni. La presenza di questo tessuto, che nelle donne sane viene espulso ogni mese con le mestruazioni, genera una infiammazione cronica degli organi su cui è cresciuto, e può impedirne il corretto funzionamento. L’endometriosi può provocare dolore, infiammazioni e soprattutto possibili danni alle tube di Falloppio, causando ostruzioni, e alle ovaie. Si calcola che circa tre milioni di donne italiane soffrano di endometriosi, e che il 30-40 per cento di queste abbia problemi di infertilità. Il sintomo più comune è il dolore correlato alle funzioni degli organi interessati, per esempio prima, dopo o durante le mestruazioni, durante l’ovulazione o i rapporti sessuali.
Sindrome dell'Ovaio Policistico (PCOS) e Squilibri Ormonali
OVAIO POLICISTICO E SINDROME DELL'OVAIO POLICISTICO
Anomalie dell’equilibrio ormonale possono interferire con la normale ovulazione e quindi compromettere la capacità di concepire. La sindrome dell'ovaio policistico (PCOS) è una delle condizioni che generano questi squilibri. Consiste in una disfunzione dell’ovulazione associata a iperandrogenismo, cioè a una eccessiva produzione di ormoni maschili da parte delle ovaie e delle ghiandole surrenali. Chi soffre di questa sindrome mostra ovaie più grandi del normale, che contengono un numero eccessivo di piccoli follicoli immaturi che non riescono a svilupparsi e si trasformano in cisti. Il sistema riproduttivo di una donna è molto complesso e la sua capacità di concepire un bambino è il risultato di un sofisticato equilibrio di fattori biologici, ormonali e ambientali. Le cause di questa sindrome non sono ancora del tutto chiare, anche se alcuni studi suggeriscono che all’origine possa esserci un problema genetico, visto che spesso la sindrome si ritrova in diverse donne della stessa famiglia.
Il corretto equilibrio ormonale regola tutto: il ciclo mestruale, la produzione di ovociti e l’ovulazione, ma anche la preparazione dell’utero e dell’endometrio all’impianto dell’embrione e al proseguo della gravidanza. Oltre alla PCOS, altre condizioni come l’ipotiroidismo o l’iperprolattinemia possono causare squilibri che ostacolano la fertilità.
Infezioni a Trasmissione Sessuale (ITS) e Infiammazioni Pelviche
Un problema significativo per la riproduzione è rappresentato anche dalle infezioni provocate dalle malattie a trasmissione sessuale (ITS). Tra le principali ricordiamo la sifilide, la gonorrea e la chlamydia. Quest’ultima, provocata dal batterio Chlamydia trachomatis, è molto più diffusa delle altre malattie veneree, soprattutto nelle donne tra i 15 e i 21 anni, ed è responsabile di circa il 50% delle infiammazioni pelviche. L’infezione è localizzata nella cervice uterina e nella vagina, ma è spesso asintomatica. Dunque, capita che non ci si accorga dell’infezione per diversi anni, lasciandole il tempo di diffondersi anche all’endometrio o alle tube di Falloppio, provocando sterilità a causa di ostruzioni o flogosi tubarica, che impediscono il passaggio degli ovuli fecondati verso l'utero. Per individuare la presenza del batterio si può ricorrere a un test delle urine, cui dovrebbero sottoporsi tutte le donne che hanno infiammazioni dell’uretra, della cervice, dell’endometrio o salpingiti. È opportuno verificare la presenza di eventuali infezioni delle vie genitali poiché, se non curate, possono causare la sterilità. Ad esempio, la clamidia può provocare conseguenze sulla fertilità maschile; il 50% dei maschi infertili, infatti, è risultato positivo al test per la ricerca di questo batterio. Le infezioni delle vie genitali spesso diventano un "serbatoio naturale" di microrganismi che possono essere ripetutamente trasmessi al partner, compromettendo la fertilità di coppia.
Altre Anomalie Ginecologiche
Altre patologie che possono compromettere una possibile fecondazione includono i fibromi uterini. Questi sono tumori benigni dell’utero che possono interferire con l’impianto dell’embrione o bloccare il passaggio degli spermatozoi, a seconda della loro posizione e dimensione. Anche le malformazioni uterine congenite possono rappresentare un ostacolo alla fertilità e al buon esito della gravidanza.
Fattori Maschili: Contributi all'Infertilità di Coppia
L'infertilità maschile, che incide anch'essa per circa il 30% dei casi di infertilità di coppia, può essere ricondotta a problemi di produzione degli spermatozoi su base genetica o acquisita. Tra le cause più diffuse si annoverano infezioni o patologie che interessano gli organi riproduttivi, come il varicocele, una delle cause di infertilità più comuni. Altri fattori includono la disfunzione erettile o eiaculatoria, l'esposizione a sostanze tossiche come radiazioni o farmaci, e disturbi ormonali.
La ridotta produzione di spermatozoi può essere ricondotta a fattori genetici, come la sindrome di Klinefelter, la più nota. Patologie che interessano i testicoli possono creare danni alle strutture riproduttive con calo della produzione degli spermatozoi. Anche il fumo provoca alterazioni agli spermatozoi, ne diminuisce la produzione e ne peggiora la qualità, causando una riduzione dei concepimenti. Per gli uomini, è consigliabile evitare il fumo, ridurre il consumo di alcol e mantenere un peso corporeo sano associando il tutto ad un esercizio fisico regolare per favorire la produzione di spermatozoi. L'obesità, un fattore di rischio crescente, può influenzare negativamente la qualità dello sperma e la funzione riproduttiva maschile.
Stile di Vita e Ambiente: Impatto sulla Fertilità

Lo stile di vita, l’età e la salute generale ne rappresentano degli esempi concreti, ma non sono gli unici fattori che influenzano la fertilità di coppia. Numerose abitudini e condizioni ambientali possono avere un impatto significativo sulla capacità di concepire.
Il Fumo: Un Nemico della Fertilità
Sia le donne che gli uomini che fumano sono meno fertili. Nelle donne, le sigarette rendono una donna meno fertile; le fumatrici hanno tassi di infertilità più alti e impiegano più tempo a concepire, in genere più di un anno. La gravità del danno dipende dal numero di sigarette e da quanto tempo una donna fuma: alcuni studi mostrano che anche dieci sigarette al giorno hanno effetti negativi sulla fertilità. Si calcola che circa il 13% dell’infertilità femminile sia dovuta dal fumo. Le cause di questa riduzione della fertilità nelle donne fumatrici vanno cercate nell’azione delle sostanze tossiche, in particolare nicotina, cadmio e benzopirene, contenute nel fumo. Queste sostanze vanno a finire nel liquido follicolare e nelle cellule dell’ovaio, e interferiscono con la maturazione degli ovociti. Il fumo, inoltre, è noto per ridurre la riserva ovarica e accelerare il declino della fertilità, danneggiando anche l’embrione in caso di gravidanza e provocando l’alterazione del ciclo mestruale.
Per fortuna, si tratta di una condizione reversibile: smettere di fumare riporta la fertilità, se non dovuta ad altre cause, a livelli normali. Inoltre, le coppie che già soffrono di infertilità devono sapere che fumare riduce la possibilità di successo di una tecnica di procreazione medicalmente assistita.
Alcol e Sostanze Tossiche
L’alcol, anche in quantità non elevate, può danneggiare la salute riproduttiva. Un elevato consumo può causare una minore produzione di ormoni femminili, alterazione degli estrogeni, irregolarità mestruali, fino all'assenza di mestruazioni, e all’infertilità. Neanche l’assunzione occasionale è innocua e può causare, se ripetuta, infertilità temporanea. Per gli uomini, un consumo eccessivo di alcol può influenzare negativamente la qualità e la quantità degli spermatozoi.
Oltre all'alcol, l’uso eccessivo di caffeina può ridurre la qualità degli ovociti e alterare il ciclo mestruale. L’esposizione a sostanze chimiche e/o tossiche, come i pesticidi, le sostanze inquinanti, i metalli pesanti o gli ftalati, può influire negativamente sulla fertilità delle donne e degli uomini. Questo aspetto, spesso sottovalutato, rientra nei fattori ambientali che possono incidere in maniera significativa sulla salute riproduttiva.
Peso Corporeo: Obesità ed Eccessiva Magrezza
Sia l’obesità che l’eccessiva magrezza possono influenzare la capacità di una donna di concepire. Le donne in sovrappeso o sottopeso hanno spesso un equilibrio ormonale modificato e, di conseguenza, mestruazioni irregolari o assenti. Questa alterazione è frequentemente accompagnata da assenza di ovulazione ed è causa di infertilità. Anche in questo caso, la condizione può essere reversibile: se si recupera il peso forma, anche la fertilità migliora, e nella maggior parte dei casi, recuperando il peso-forma si avranno nuovamente cicli mestruali regolari e si potrà tornare a essere fertili.
Le cause di questa interferenza sono ormonali: le donne obese presentano un eccesso di estrogeno, mentre le donne sottopeso hanno un deficit di questo ormone. I chili di troppo, ad esempio, possono alterare i livelli di insulina e provocare squilibri ormonali, ma anche provocare complicazioni durante la gravidanza, mentre un peso corporeo troppo basso può portare a cicli mestruali irregolari o addirittura all’assenza di ovulazione.
Stress e Fattori Psicologici
Troppo spesso sottovalutati, gli aspetti psicologici e lo stress giocano un ruolo significativo nella fertilità femminile e maschile. L’eccessivo stress, infatti, può alterare l’equilibrio ormonale e quindi ridurre la capacità di concepire un bambino. In particolare, ansia, depressione e stress cronico sono associati a un aumento dei livelli di cortisolo, l’ormone dello stress, che può interferire con l’ovulazione e la qualità degli ovociti. Anche lo stress spesso influenza la fertilità poiché può determinare una riduzione nella frequenza dei rapporti sessuali, diminuendo le probabilità di concepimento.
Fattori Ambientali, Malattie Croniche e Farmaci
Oltre all'esposizione a sostanze chimiche e inquinamento ambientale, che è già stato menzionato, anche alcune malattie croniche e l'uso di specifici farmaci possono incidere sulla fertilità. Il diabete, la sindrome dell’intestino irritabile o l’ipertensione possono influire sulla fertilità, in quanto compromettono il corretto funzionamento del sistema riproduttivo. Inoltre, l’assunzione di alcuni farmaci, come i chemioterapici o quelli per trattare condizioni autoimmuni, può ridurre la riserva ovarica e influire sulla capacità di concepire. È sempre fondamentale discutere con il proprio medico qualsiasi terapia farmacologica in corso quando si cerca una gravidanza.
Diagnosi dell'Infertilità: Un Percorso Dettagliato

Nel 30% dei casi, le cause che impediscono la gravidanza sono di origine materna. In circa un terzo dei casi di infertilità, l’origine è materna. L'infertilità femminile, ovvero l’incapacità di concepire dopo un anno di tentativi, può avere diverse cause, che interessano diversi aspetti del sistema riproduttivo. Ognuna di queste cause può richiedere un approccio diagnostico e terapeutico diverso. Se non ci sono problemi nei rapporti sessuali e non ci sono precedenti medici nella cartella clinica della donna, è ragionevole un anno di attesa prima della consultazione se la donna ha meno di 30 anni, e tra i 6 mesi e i 12 mesi se l’età è tra i 30 e i 35 anni. Per gli uomini, il percorso diagnostico inizia solitamente con una visita andrologica.
Valutazione Femminile
Per la donna, la diagnosi dell’infertilità si avvale di una serie di esami specifici. Si ricorre in via principale ad analisi del sangue, con lo scopo di valutare i livelli ormonali. Questi dosaggi ormonali hanno lo scopo principale di valutare la riserva ovarica, vale a dire il patrimonio di ovociti della donna e quindi il suo potenziale di fertilità. Un esame ginecologico accurato è sempre il punto di partenza. A questo si associa, se necessario, un approccio imaging con l'ecografia transvaginale, che permette di valutare la grandezza dell'utero, l'anatomia dell’apparato riproduttivo femminile (utero ed annessi) e la presenza di eventuali alterazioni a suo carico, come malformazioni uterine, fibromi o neoformazioni annessiali. L'ecografia tridimensionale (eco 3D) dell’utero è una tecnologia che, attraverso una elaborazione rapida del volume del viscere, permette il riconoscimento di eventuali malformazioni congenite dell’utero con maggiore dettaglio.
Valutazione Maschile
Nell’uomo, il primo approccio è una visita andrologica, seguita da analisi del liquido seminale, che fornisce informazioni cruciali sulla quantità, motilità e morfologia degli spermatozoi. Eventualmente, questa può essere associata ad un’indagine ecocolor doppler, utile per evidenziare patologie vascolari a carico dei testicoli, come il varicocele, causa assai frequente di sterilità di coppia.
Esami Diagnostici Specifici
In casi particolari e per approfondire le cause di infertilità, si ricorre a test diagnostici più invasivi. Nella donna, un test chiamato isterosalpingografia consente di valutare la pervietà delle tube, identificando eventuali ostruzioni che impediscono il passaggio degli ovociti. L'isteroscopia è un altro esame che permette di valutare eventuali impedimenti anatomici di progressione dello spermatozoo o all'impianto dell'embrione all'interno dell'utero. La laparoscopia è una tecnica chirurgica che permette di vedere dentro l’addome attraverso uno strumento a fibre ottiche, il laparoscopio, collegato ad una telecamera. Dato il piccolo diametro del laparoscopio, da 2 a 10 mm, la procedura può essere eseguita “a cielo chiuso”, ossia senza praticare l’apertura dell’addome, ma ricorrendo ad incisioni di pochi millimetri, permettendo di diagnosticare e, in alcuni casi, trattare condizioni come l'endometriosi o aderenze. Per gli uomini, in alcune circostanze, altri quadri clinici possono richiedere una biopsia testicolare per valutare eventuali anomalie di produzione degli spermatozoi direttamente dal tessuto testicolare.
Opzioni Terapeutiche e Tecniche di Riproduzione Assistita
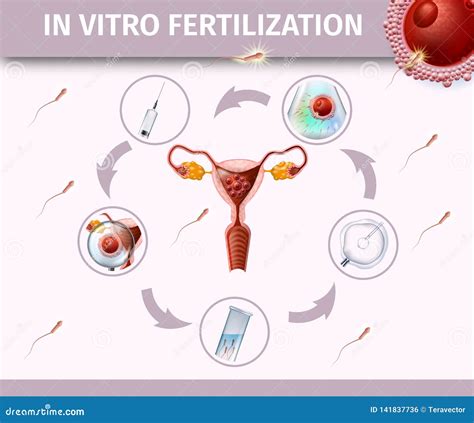
Il trattamento dell’infertilità dipende dalle cause sottostanti. Esistono diverse strategie, che vanno dai trattamenti farmacologici e chirurgici alle tecniche di procreazione medicalmente assistita (PMA).
Trattamenti di Base
I trattamenti per l'infertilità mirano a correggere squilibri ormonali, l'assunzione di farmaci per migliorare la produzione di spermatozoi o trattare infezioni del tratto riproduttivo. Se l'infertilità deriva da disturbi ormonali, è possibile far ricorso all’uso di farmaci per regolare i livelli ormonali e favorire l'ovulazione. Le gonadotropine, per esempio, sono ormoni che inducono l’ovulazione nelle donne con cicli anovulatori. Altre cure possono richiedere interventi chirurgici per risolvere anomalie anatomiche, come il varicocele negli uomini o ostruzioni nelle tube di Falloppio o nei dotti deferenti. Questi interventi possono ripristinare la normale funzionalità degli organi riproduttivi.
Terapie Ormonali e Innovative
La scelta del trattamento giusto dipende dalla valutazione medica, che comprende test ormonali, studi di imaging e analisi della storia clinica. Recentemente, nuove frontiere terapeutiche si stanno esplorando. Il plasma ricco di piastrine (PRP) è un concentrato di piastrine ottenuto dal sangue della paziente stessa. Il PRP intraovarico prevede l’iniezione diretta di PRP nelle ovaie. Lo scopo di questo trattamento è quello di ringiovanire il tessuto ovarico e stimolare la follicologenesi, ovvero la formazione e lo sviluppo di nuovi follicoli ovarici, nelle donne che presentano una ridotta funzionalità ovarica.
Le Tecniche di Procreazione Medicalmente Assistita (PMA)
Quando i trattamenti di base non sono sufficienti o le cause dell'infertilità sono più complesse, si ricorre alle tecniche di procreazione assistita. Queste tecniche sono utilizzate per risolvere problemi di fertilità di coppia e si avvalgono di metodiche avanzate, raggruppate in livelli a seconda della loro complessità.
Il 1° livello comprende tutte le metodiche che favoriscono il concepimento naturale, ossia la cosiddetta fecondazione “in vivo”, come l'inseminazione artificiale (IUI), in cui gli spermatozoi vengono introdotti direttamente nell'utero della donna durante l'ovulazione.
Il 2° e 3° livello comprendono tutte le tecniche di fecondazione in cui l’incontro tra ovocita e spermatozoo, prelevati alla coppia, avviene in laboratorio, ossia “in vitro”. La Fecondazione in Vitro (FIV) è il metodo più conosciuto e percorso per le coppie con documentata difficoltà a concepire. In questa procedura, l’ovulo viene prelevato mediante una semplice procedura ambulatoriale ecoguidata, fertilizzato in vitro con gli spermatozoi e successivamente l'embrione risultante viene impiantato nell'utero della donna. Un'altra tecnica avanzata è l'ICSI, ovvero l'iniezione intracitoplasmatica dello spermatozoo. Questa è la microiniezione di un singolo spermatozoo direttamente all’interno della cellula uovo ed è riservata ai casi in cui si teme che, con la semplice inseminazione dell’ovocita, ci possano essere problemi nell’ottenere la fecondazione, come nei casi di grave fattore maschile.
Altre opzioni includono la donazione di ovuli e di sperma, che rappresenta un'opzione per le coppie con problemi di produzione di gameti propri. Infine, si parla di maternità surrogata quando una donna porta in sé e dà alla luce un bambino per conto di un'altra coppia, sebbene questa pratica sia soggetta a specifiche regolamentazioni legali e etiche in diverse giurisdizioni. I trattamenti medici e le tecniche di procreazione assistita offrono, quindi, opzioni concrete per molte coppie desiderose di avere un figlio.
Prevenzione e Stile di Vita Sano
OVAIO POLICISTICO E SINDROME DELL'OVAIO POLICISTICO
Uno stile di vita sano può aiutare a prevenire l’infertilità. Un’alimentazione adeguata, la pratica di esercizio fisico quotidiano, il consumo moderato di alcol e l’assenza di fumo, contribuiscono in modo determinante alla promozione della salute riproduttiva.
Per le donne, è importante seguire una dieta ricca di frutta, verdura, cereali integrali e proteine magre. L'assunzione di acido folico e vitamina D è particolarmente importante per la salute riproduttiva. Nelle donne, la prevenzione della fertilità inizia sin dalla sua infanzia e prosegue nell’adolescenza e nella giovinezza, per esempio non trascurando banali infezioni che possono avere conseguenze negative a lungo termine.
Per gli uomini, è consigliabile evitare il fumo, ridurre il consumo di alcol e mantenere un peso corporeo sano associando il tutto ad un esercizio fisico regolare per favorire la produzione di spermatozoi. L'obesità ma anche l'eccessiva magrezza condizionano la fertilità in entrambi i sessi, come già menzionato. È quindi cruciale mantenere un peso sano attraverso una dieta equilibrata e attività fisica regolare per ottimizzare le possibilità di concepimento. Non bisogna prescindere dagli aspetti emotivi legati all'infertilità, poiché la gestione dello stress e del benessere psicologico sono parte integrante di un approccio preventivo e di supporto alla fertilità.