Provare ad avere un bambino può essere un’esperienza tanto gioiosa e positiva, quanto sfidante e complicata, soprattutto se non si ha successo in tempi brevi. Secondo le stime riportate dall’Istituto Superiore di Sanità, circa il 15% delle coppie italiane riscontra dei problemi di infertilità - la media mondiale si aggira sul 10-12%. Purtroppo, le difficoltà nel concepimento sono in aumento, a causa di diversi fattori, tra cui l’età mediamente elevata delle madri alla prima gravidanza - secondo i dati CeDAP sul 2021 in media il primo figlio arriva dopo i 31 anni - e lo stile di vita sempre più stressante. La frustrazione e il senso di tristezza possono sopraffare chi non riesce ad avere una gravidanza o chi ha ricevuto una diagnosi di infertilità.
Fortunatamente, la medicina riproduttiva offre diverse soluzioni per aiutare le coppie nel loro percorso verso la genitorialità. Tra queste, la fecondazione assistita racchiude tutto un insieme di tecniche volte ad aiutare le coppie che non riescono a concepire un figlio spontaneamente. La fecondazione in vitro (FIVET) consiste nella fertilizzazione dell’ovulo con lo spermatozoo in un ambiente controllato, al di fuori dell’utero della futura madre. Il processo di fecondazione in vitro inizia con la stimolazione della produzione di ovuli nella donna, attraverso l’utilizzo di appositi farmaci. Non appena gli ovuli sono maturi, vengono rimossi dal corpo della donna e fertilizzati con gli spermatozoi in un ambiente controllato. La tecnologia PGS (test genetici preimpianto) viene utilizzata, solitamente, in combinazione con la fecondazione in vitro e consiste nel prelevare una piccola quantità di tessuto dall’embrione e analizzarlo, per rivelare possibili problematiche. La tecnologia PGS è molto utile per le coppie che hanno una storia familiare di malattie genetiche o che sono a rischio di trasmettere queste malattie al nascituro.
La differenza principale tra la tecnica ICSI e la fecondazione in vitro convenzionale risiede nel modo in cui gli spermatozoi vengono introdotti nell’ovulo. Nella FIVET, gli spermatozoi vengono lasciati in contatto con l’ovulo in un ambiente controllato, e la fecondazione avviene naturalmente. L’iniezione intracitoplasmatica di spermatozoi, abbreviata in ICSI, è una delle fasi di un trattamento di fecondazione in vitro (FIVET). In particolare, ICSI si riferisce al metodo di fecondazione degli ovuli con lo sperma. Tuttavia, molte persone spesso usano il termine ICSI o FIV-ICSI per riferirsi all'intero processo di trattamento della fertilità.
In Italia, la fecondazione in vitro è regolamentata dalla legge 40/2004 che ne stabilisce le condizioni e le modalità di attuazione. La normativa prevede anche l’obbligo per le coppie di sottoporsi a un counseling genetico e psicologico, prima di scegliere di sottoporsi a un trattamento di fecondazione assistita. Questo perché la FIVET è una procedura complessa e, come qualsiasi procedura medica, presenta alcune conseguenze. Tra queste, vi sono reazioni alla terapia ormonale: per la fecondazione in vitro, è necessario stimolare la produzione di uova mature attraverso la somministrazione di farmaci ormonali. Vi è inoltre un forte impatto psicologico: la FIVET può essere emotivamente difficile, soprattutto se la procedura non ha successo. Nonostante i rischi associati alla fecondazione in vitro, gli esperti considerano questa tecnica una soluzione valida e sicura per molte coppie infertili che cercano di avere un figlio.
La fecondazione eterologa è una tecnica di fecondazione assistita che consiste nell’utilizzo di gameti donati - quindi non appartenenti a entrambi i partner della coppia coinvolta nel processo - per la fecondazione in vitro. L’eterologa prevede quindi che gli ovuli o lo spermatozoo vengano prelevati da donatori esterni e successivamente utilizzati per la fecondazione in vitro. Questa opzione può essere una soluzione adatta in caso di infertilità maschile, se l’uomo è sterile o presenta una bassa qualità del seme, o se una coppia è a rischio di trasmettere malattie genetiche al bambino, rappresentando un’alternativa da valutare attentamente.
Per accedere alle tecniche di fecondazione assistita in Italia è necessario seguire un iter specifico. Successivamente, è necessario trovare un centro di fecondazione assistita accreditato che offra il trattamento prescelto. Una volta individuato un centro adatto, è necessario prenotare una consultazione con uno specialista che valuterà la situazione e fornirà informazioni sul trattamento prescelto e sui passi successivi. Ecco perché, prima di affrontare questo importante percorso, potrebbe essere saggio sottoscrivere una polizza sanitaria, come UniSalute Mamma, specificatamente pensata per le donne che stanno pianificando una gravidanza o che hanno appena avuto un bambino. Offre una copertura completa per la mamma e il neonato, con una vasta gamma di servizi medici e assistenza dedicati.

La Preparazione al Trattamento ICSI: Fondamenta per il Successo
La fase di preparazione ai trattamenti di fecondazione assistita è molto importante per massimizzare le possibilità di successo. Prima di iniziare il percorso, è consigliabile provvedere alla donazione del campione di seme dopo la prima visita, in modo da completare al meglio le analisi sull’infertilità della coppia. Per avere risultati ottimali, è meglio fornire il campione di seme dopo un periodo di astinenza sessuale di 3-5 giorni; si ritira il campione ottenuto mediante masturbazione in una sala adibita a tale scopo e lo si consegna immediatamente al laboratorio della clinica che lo analizzerà.
La IUI (Inseminazione Intrauterina) è anche una valida opzione per le coppie che desiderano evitare il costo e la complessità della fecondazione in vitro (IVF). La IUI aumenta le possibilità di concepimento, in quanto “evita” agli spermatozoi il viaggio che dalla vagina li porterà alle tube e li aiuta a fecondare l’uovo. Il giorno dell’inseminazione intrauterina, la paziente dovrà presentarsi in clinica (non è necessario essere a digiuno) circa 30 minuti prima dell’ora prevista se il programma prevede l’impiego di un campione di seme congelato (del proprio partner o del donatore, a seconda del caso). Il medico ricontrollerà i risultati che sono stati comunicati durante il ciclo di stimolazione, risolverà gli eventuali dubbi e spiegherà come funziona il processo. L’inseminazione artificiale è una tecnica generalmente rapida e indolore.
Le Tecniche e le Fasi del Processo ICSI
L'iniezione intracitoplasmatica di spermatozoi (ICSI) è una procedura estremamente precisa che richiede un ambiente di laboratorio altamente controllato e personale specializzato. Ciascuna delle fasi del trattamento FIV-ICSI è descritta di seguito:
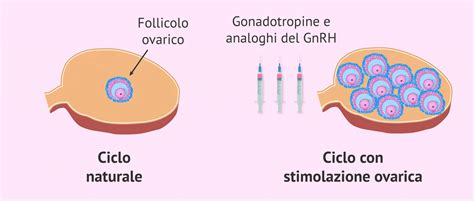
Stimolazione Ovarica Controllata
La stimolazione ovarica consiste nella somministrazione di farmaci ormonali in modo che diversi follicoli ovarici possano maturare contemporaneamente. In questo modo sarà possibile ottenere un numero maggiore di ovuli per fecondarli in laboratorio e aumentare le possibilità di gravidanza. Inoltre, grazie alla stimolazione ovarica, il ciclo mestruale della donna viene controllato e viene impedita l'ovulazione spontanea, che causerebbe il fallimento del ciclo FIV-ICSI. Prima di iniziare la stimolazione ovarica, è comune prescrivere la pillola anticoncezionale alle pazienti per sincronizzare il ciclo mestruale. A seconda della durata della stimolazione ovarica, ci sono due protocolli di base nelle pazienti in FIVET:
- Protocollo Lungo: inizia prima delle mestruazioni con le iniezioni di farmaci agonisti di GnRH, che servono a rallentare l’ipofisi e a prevenire la secrezione di ormoni endogeni. Una volta arrivato il ciclo mestruale, le punture anteriori vengono combinate con le punture di gonadotropina per avviare lo sviluppo follicolare multiplo.
- Protocollo Breve: il numero di punture è ridotto, poiché la stimolazione della gonadotropina inizia dopo l'arrivo delle mestruazioni. L'ottavo giorno del ciclo, le punture vengono avviate con gli antagonisti di GnRH per fare il freno pituitario.
Negli ultimi anni si è registrata una tendenza alla semplificazione dei protocolli di stimolazione ovarica controllata dalla moltitudine di vantaggi che offre. Come dice il Dr. Gorka Barrenetxea, specialista in Ginecologia e Ostetricia: "Per 10-15 anni abbiamo usato altri farmaci coadiuvanti, antagonisti dello GnRH, per cui ora il processo di stimolazione richiede circa 10 giorni". La fase di somministrazione delle gonadotropine (FSH) dura di solito circa 6-10 giorni. Durante questo tempo, il paziente dovrà passare al controllo ecografico circa 2 o 3 volte per controllare la crescita follicolare.
Puntura Follicolare (Prelievo Ovocitario)
La puntura follicolare consiste nell'aspirazione del liquido contenuto nei follicoli ovarici per estrarre le uova mature attraverso una puntura vaginale guidata da ultrasuoni. Si tratta di una semplice operazione che dura circa 30 minuti e che viene eseguita in sala operatoria sotto sedazione, in modo che il paziente non senta dolore. Circa 30-34 ore prima della puntura ovarica, la paziente deve essere sottoposta a un'iniezione dell'ormone hCG per innescare l'ovulazione e indurre la maturazione finale delle uova. L'embriologa Maria De Las Heras ci dice che: "La puntura follicolare non è dolorosa, poiché la paziente viene sedata quando entra in sala operatoria". Una volta in laboratorio, il liquido follicolare deve essere esaminato in dettaglio sotto la lente d'ingrandimento per individuare le uova e trasferirle su una piastra con terreno di coltura. Il giorno dell’agoaspirazione follicolare si dovrà presentarsi a digiuno (almeno 6 ore senza bere/mangiare). Si dovrà venire in clinica con circa 45 minuti di anticipo e presentarsi senza trucco, profumo o gioielli. Il medico eseguirà l’agoaspirazione follicolare sotto sedazione, affinché sia per la paziente completamente indolore. La sedazione profonda è un procedimento mediante il quale l’anestesista somministra un farmaco con un’iniezione endovenosa che farà dormire per un breve periodo di tempo. Il suo effetto dura circa 10-20 minuti. Dopo l’agoaspirazione, si rimarrà a riposo presso la clinica per 2-3 ore circa.
Decumulo degli Ovuli
Questa fase del processo FIV-ICSI consiste nella rimozione dello strato di cellule del cumulo che circonda l'ovulo maturo. Per effettuare la decumulazione degli ovociti è necessario attendere qualche ora dopo la puntura follicolare perché l'uovo subisce la maturazione finale durante questo tempo di riposo. Ci sono due tecniche per la decumulazione degli ovociti:
- Decumulazione Chimica: viene utilizzato un mezzo con ialuronidasi, un enzima che degrada l'acido ialuronico che lega le cellule del cumulo. Nella fecondazione naturale, la ialuronidasi viene secreta dallo sperma per penetrare nell'ovulo.
- Decumulo Meccanico: l'ovulo viene fatto passare attraverso pipette di diverso calibro, da diametri più grandi a diametri più piccoli, fino al completo distacco di tutte le cellule che lo circondano.
In genere, i protocolli di laboratorio FIVET combinano entrambi i metodi per decumulare le uova in modo più efficace. Dopo la decumulazione, è necessario controllare se le uova sono mature per poter eseguire l'ICSI. Per fare questo, è necessario visualizzare il corpuscolo polare nello spazio perivitellino degli ovuli. La decumulazione degli ovuli, nota anche come denudazione, è un passo necessario prima di fare l'iniezione intracitoplasmatica dello sperma.
Raccolta e Preparazione dello Sperma
Mentre la donna si sottopone alla puntura follicolare, l'uomo deve lasciare un campione di sperma in laboratorio raccolto con la masturbazione, a meno che non si tratti di sperma congelato o di sperma di un donatore. Per la preparazione del campione seminale è necessaria la capacitazione degli spermatozoi: il plasma seminale viene rimosso e lo sperma di altissima qualità viene concentrato in un nuovo mezzo di coltura. Ci sono diverse tecniche per capacitare lo sperma. L'obiettivo è quello di ottenere un campione di sperma mobile progressivo (PMSC) di circa un milione per millilitro, poiché se ci fossero più spermatozoi sarebbe difficile selezionarli al microscopio. D'altra parte, in caso di fattore maschile grave, è possibile ottenere un numero inferiore di spermatozoi di qualità inferiore. Infatti, a volte è necessario ottenere lo sperma con una puntura testicolare o una biopsia per fare l'ICSI. Nonostante ciò, anche se è più complicato, l'ICSI può essere fatto anche in queste condizioni, poiché per l'iniezione sono necessari solo tanti spermatozoi vivi quanti sono gli ovuli.
Fecondazione con ICSI
Il modo di fecondare le uova è ciò che differenzia la tecnica ICSI dalla FIV convenzionale. Come suggerisce il nome, l'ICSI prevede l'iniezione di sperma direttamente nel citoplasma dell'ovulo. Per fare ciò, si seguono attentamente i seguenti passi:
- Preparazione iniziale: Le pipette di mantenimento e di microiniezione (ICSI) sono posizionate su un microscopio rovesciato. La piastra ICSI viene quindi preparata con gocce di terreno di coltura in cui gli ovuli saranno posizionati da un lato e gli spermatozoi dall'altro.
- Selezione dello spermatozoo: Il campione di sperma viene osservato alla ricerca della migliore qualità e, una volta selezionato, deve essere immobilizzato con un rapido movimento della pipetta ICSI per rompere la coda. Lo sperma viene poi aspirato con questa stessa pipetta.
- Orientamento dell’ovulo: Per non danneggiare le strutture interne dell'uovo con l'iniezione, l'uovo viene posto rivolto verso l'alto con il suo corpuscolo polare e viene tenuto dalla pipetta di tenuta in modo che non si muova.
- Iniezione intracitoplasmatica dello sperma: L'uovo viene delicatamente premuto con la pipetta di iniezione per passare attraverso la zona pellucida e la membrana interna. Una volta all'interno dell'uovo, un po' di citoplasma viene succhiato fino a quando non entra in contatto con lo sperma, e poi viene delicatamente introdotto all'interno dell'uovo.
- Valutazione finale: Il tipo di rottura dell'uovo fornisce informazioni sulla qualità dell'uovo e può condizionarne l'ulteriore sviluppo. Pertanto, è necessario valutare il tipo di rottura, che può essere per pressione o per aspirazione. Una volta completato l'intero processo ICSI, è importante notare anche le caratteristiche morfologiche delle uova: corpuscolo polare, citoplasma, spazio perivitellino, zona pellucida, ecc. Infine, le uova vengono conservate in piastre di coltura nell'incubatrice, in attesa di valutare se la fecondazione si è verificata. Questo avviene dopo circa 24 ore.
Coltura dell'Embrione
Dopo la fecondazione e durante tutto lo sviluppo embrionale, è necessario valutare le caratteristiche morfocinetiche degli embrioni con l'obiettivo di trasferire quelli di migliore qualità e con una maggiore possibilità di impianto. A seconda dello stadio di sviluppo in cui si trova l'embrione, alcuni parametri saranno valutati o altri:
- Zigote: vengono valutate circa 18 ore dopo la fecondazione per vedere se i due corpuscoli polari e i due pronuclei sono apparsi, il che indica che la fecondazione ha avuto successo.
- Embrioni di 2-3 giorni: l'embrione si è già diviso e quindi si valuta il numero di cellule, la loro simmetria, la frammentazione, la multinucleazione, i vacuoli, ecc.
- Blastocisti da 5-6 giorni: in questa fase, l'embrione è già costituito da una moltitudine di cellule che formano la massa cellulare interna e il trofoectoderma. Si valuta anche il grado di espansione delle blastocisti e se hanno iniziato ad uscire dalla zona pellucida, che è nota come hatching.
Per ulteriori informazioni sulle condizioni e le caratteristiche della coltura embrionale, è possibile approfondire la lettura.
Trasferimento di Embrioni
Tenendo conto delle caratteristiche del trattamento e del numero di embrioni ottenuti, il trasferimento di embrioni può essere effettuato il giorno 3 o il giorno 5. A questo scopo, l'embrione o gli embrioni della migliore qualità saranno selezionati in base ai parametri discussi. Prima del trasferimento dell'embrione, la donna deve aver ricevuto estrogeni e progesterone per una preparazione endometriale ottimale. La procedura di trasferimento embrionale è molto semplice e non richiede l'anestesia. L'embrione selezionato viene dapprima prelevato con un sottile catetere e poi introdotto nell'utero attraverso la vagina della donna. Grazie all'ecografia che viene eseguita contemporaneamente, è possibile vedere come l'embrione viene lasciato nella parte inferiore dell'utero in modo che l'impianto possa avvenire. Quando si arriverà in clinica, un'ostetrica accompagnerà la paziente in una stanza di degenza e l'aiuterà durante il soggiorno. Un embriologo farà un piccolo riassunto del ciclo, indicando il numero di embrioni disponibili e quale o quali si propongono di trasferire. Il trasferimento di embrioni si esegue mediante controllo ecografico: è molto importante che la vescica sia piena al momento del trasferimento (sarà necessario bere 3-4 bicchieri d’acqua e non urinare 2-3 ore prima del transfer). Una volta che l'embrione è depositato nell'utero della donna, il personale del laboratorio controllerà la cannula al microscopio.
Congelamento degli Embrioni
Nella maggior parte dei cicli di FIVET rimarranno embrioni in eccesso dopo il trasferimento di embrioni, poiché la legislazione spagnola consente il trasferimento di un massimo di 3 embrioni. Tuttavia, c’è una crescente tendenza a trasferire un solo embrione invece di due o tre. Il motivo principale è quello di evitare la possibilità di una gravidanza multipla e i rischi che può comportare, sia per la madre che per i feti. Di conseguenza, gli embrioni che non vengono trasferiti al primo tentativo vengono vitrificati per un uso futuro, o perché il primo trasferimento non ha avuto successo, o per avere un secondo figlio in futuro. Per poter vitrificare gli embrioni, essi devono essere di buona o media qualità, in modo da garantire la sopravvivenza degli embrioni dopo la devitrificazione. Un'altra opzione per gli embrioni in eccesso sarebbe quella di donarli ad altri pazienti o alla ricerca.
Test di Gravidanza dopo ICSI
La paziente dovrebbe aspettare circa 9-12 giorni per fare un test di gravidanza per vedere se la FIV-ICSI ha avuto successo. Questo test può essere eseguito sia sulle urine che sul sangue e misura la quantità di ormone beta hCG. Pertanto, questo periodo di tempo tra il trasferimento di embrioni e il test di gravidanza è comunemente chiamato "l’attesa della beta". La maggior parte degli specialisti raccomanda di continuare con la routine quotidiana e di evitare di pensare se il trattamento avrà avuto successo durante l'intero periodo della beta.
Fattori che Influenzano il Successo ICSI e Consigli Utili
Oltre alla precisione tecnica della procedura, diversi fattori legati allo stile di vita e a condizioni mediche possono influenzare significativamente il successo dell'ICSI.
Stile di Vita e Abitudini
A volte non siamo consapevoli di come esponiamo il nostro corpo ad abitudini tossiche. Il fumo, un consumo eccessivo di caffè o alcol sono fattori che possono ripercuotersi negativamente sul risultato della FIVET. Il tabagismo, sia attivo che passivo, aumenta le probabilità di un aborto, altera il ciclo mestruale, diminuisce la riserva ovarica e i valori dell’ormone antimulleriano. Inoltre, è stato dimostrato che il fumo può influire sul trasporto dell’ovocito lungo le tube di Falloppio, sulle possibilità di essere fecondato e sullo sviluppo embrionale precoce. Per migliorare le possibilità del trattamento di riproduzione assistita è importante rispettare gli orari di assunzione di farmaci, e cercare di prenderli sempre alla stessa ora ogni giorno. Inoltre, se i farmaci devono essere conservati in frigorifero, è necessario mantenere la catena del freddo e mantenere la temperatura consigliata dal fabbricante. Cercare sempre di condurre una vita sana.
Il rapporto tra il sovrappeso e la fecondazione è un altro aspetto da considerare. Un peso corporeo nella norma è associato a migliori risultati nei trattamenti di fertilità.
Medicina Integrata e Innovativa
Alla medicina accademica che prevede l’uso di gonadotropine nella stimolazione ovarica, si affiancano approcci complementari. La fitoterapia e la medicina “low dose” possono offrire supporto.
Esiste anche la medicina informazionale: perché l’organismo femminile non rigetti l’embrione e anzi ne accetti l’impianto, è stata messa a punto una innovativa tecnica biofisica che permette la trasmissione del segnale bioenergetico del partner maschile al corpo della donna.
La medicina rigenerativa sta aprendo nuove frontiere. I recenti studi dimostrano che due procedure di medicina rigenerativa, se valorizzate, sono capaci di aumentare sensibilmente le percentuali di successo di un ciclo di fecondazione in vitro, anche nelle coppie che hanno avuto ripetuti fallimenti FIV. Si raggiungono percentuali di successo che superano il 42% di gravidanze in donne sotto i 38 anni ed il pregnancy rate combinato in 2 tentativi è del 70-72%.
Nelle donne che presentano una ridotta riserva ovarica, può essere utile impostare un trattamento di rivitalizzazione ovarica, propedeutico alla programmazione della procreazione medicalmente assistita (PMA): si tratta di una metodica innovativa che sfrutta la capacità dei fattori di crescita derivati dalle piastrine (PDGF) di indurre una rigenerazione tissutale ed una riattivazione dei follicoli ovarici dormienti.
Come prepararsi a una visita in un centro per la PMA?
Domande Frequenti sull'ICSI
- È possibile effettuare un'iniezione intracitoplasmatica lenta di sperma? Sì, la cosa più importante nel fare un'ICSI è assicurarsi che gli spermatozoi siano vivi. Nei campioni di sperma astenozoospermico con ridotta motilità spermatica, si cercherà di selezionare spermatozoi che si muovano il più rettilinei possibile e che abbiano una buona morfologia.
- Quando si fa la Diagnosi Genetica Preimpianto (DGP) dopo l'ICSI? La diagnosi genetica preimpianto o DGP consiste nell'analisi genetica di una cellula dell'embrione per scoprire se soffre di un'alterazione genetica. Questa biopsia cellulare viene normalmente effettuata 3 giorni dopo l'ICSI quando l'embrione ha circa 8 cellule. Tuttavia, è anche possibile fare la PGD con blastocisti, biopsiando diverse cellule del suo trofoectoderma.
Il successo di una procedura ICSI dipende da una combinazione di fattori tecnici, dalla qualità dei gameti, dalla salute generale della donna e da un attento monitoraggio e supporto medico. Ogni coppia è unica, e un approccio personalizzato è fondamentale per affrontare questo percorso con le migliori prospettive possibili.
(Note: L'articolo è stato aggiornato il 27/09/2021, come indicato nella fonte originale, ma la data di pubblicazione non è stata inclusa come richiesto.)