La lotta contro il cancro è un percorso complesso che coinvolge non solo la guarigione fisica, ma anche la preservazione della qualità della vita futura, inclusa la possibilità di avere figli. La radioterapia, un pilastro nel trattamento di molte neoplasie, può avere un impatto significativo sulla fertilità, sollevando interrogativi cruciali per i pazienti in età riproduttiva. Questo articolo esplora le conseguenze della radioterapia sulla fertilità, le opzioni disponibili per la sua preservazione e le considerazioni fondamentali per chi desidera concepire dopo aver affrontato questa terapia.
L'Impatto della Radioterapia sulla Fertilità
La radioterapia, pur essendo uno strumento terapeutico potente, agisce danneggiando le cellule tumorali attraverso radiazioni ionizzanti. Sfortunatamente, queste radiazioni non sono sempre in grado di distinguere tra cellule malate e cellule sane, con un impatto particolarmente rilevante sulle cellule riproduttive, che sono altamente sensibili.
Fertilità Maschile: Negli uomini, le cellule germinali che producono gli spermatozoi sono estremamente vulnerabili alla radioterapia. A seconda del dosaggio, della protezione utilizzata, del frazionamento della dose e dell'area del corpo irradiata, la radioterapia può causare danni che vanno da una riduzione temporanea della produzione di spermatozoi (oligospermia) fino all'infertilità permanente (azoospermia). L'irradiazione diretta dei testicoli o la radioterapia a corpo intero (Total Body Irradiation - TBI) sono associate a un rischio elevato di infertilità. Anche dosaggi relativamente bassi possono provocare danni irreversibili.
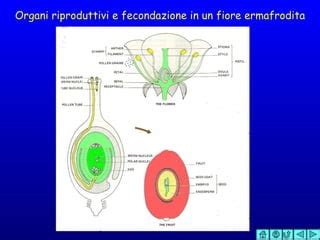
Fertilità Femminile: Nelle donne, gli ovociti, le cellule uovo, sono anch'essi molto sensibili alle radiazioni. La radioterapia addominale, pelvica o a corpo intero può danneggiare le ovaie, accelerando il processo fisiologico di perdita degli ovociti e portando a una menopausa precoce o a un'infertilità immediata. L'irradiazione cerebrale, sebbene indiretta, può influenzare la fertilità danneggiando l'ipofisi, una ghiandola cruciale nella regolazione del ciclo riproduttivo attraverso la produzione di ormoni.
È importante sottolineare che non è sempre il tumore in sé a compromettere la fertilità, ma spesso sono le terapie utilizzate per trattarlo. La chemioterapia, la chirurgia e la radioterapia possono influire sulla fertilità, e l'entità di questo impatto dipende da vari fattori, tra cui il tipo di trattamento, la dose, l'età del paziente e il suo stato di fertilità pre-trattamento.
Preservazione della Fertilità: Opzioni Prima e Durante il Trattamento
La consapevolezza dei potenziali effetti sulla fertilità ha portato allo sviluppo di diverse strategie per preservarla, consentendo ai pazienti di pianificare il futuro riproduttivo.
Per gli Uomini:
- Crioconservazione del Seme (Banca del Seme): Questa è la modalità più semplice e comune per preservare la fertilità maschile. Prima di iniziare qualsiasi terapia, è possibile depositare campioni di sperma in azoto liquido a temperature estremamente basse. Gli spermatozoi possono essere conservati per decenni senza perdere la loro vitalità. La gravidanza è stata ottenuta anche dopo 15 anni di crioconservazione.
- Estrazione Testicolare di Sperma (TESE): Nei casi in cui non si trovino spermatozoi nel liquido seminale, è possibile ricorrere a una biopsia testicolare per recuperare gli spermatozoi direttamente dal tessuto testicolare. Gli spermatozoi recuperati possono essere congelati o utilizzati immediatamente per tecniche di fecondazione assistita come l'ICSI (Iniezione Intracitoplasmatica dello Spermatozoo).

Per le Donne:
- Crioconservazione degli Ovociti (Congelamento degli Ovuli): Questa tecnica, nota anche come "congelamento degli ovuli", è una soluzione valida per le donne che affrontano trattamenti che possono danneggiare la funzione ovarica. La procedura prevede una stimolazione ovarica controllata con ormoni per indurre la crescita di più follicoli. Dopo circa 8-10 giorni, gli ovociti maturi vengono raccolti tramite un prelievo per via vaginale sotto guida ecografica e immediatamente crioconservati. È consigliabile effettuare questa procedura prima di iniziare le terapie antitumorali, poiché gli ovociti più vecchi o già esposti agli effetti collaterali del trattamento potrebbero avere una minore probabilità di successo.
- Crioconservazione degli Embrioni: Questa tecnica, considerata la più efficace per la preservazione della fertilità femminile, è indicata per le donne che devono sottoporsi a chirurgia o a chemioterapia/radioterapia. Richiede la fecondazione degli ovociti con sperma (del partner o di donatore) prima del congelamento degli embrioni risultanti. In Italia, questa tecnica è consentita solo in presenza di infertilità certificata e partner stabile.
- Crioconservazione del Tessuto Ovarico: Questa tecnica prevede il prelievo di tessuto ovarico durante una laparoscopia, la sua suddivisione in frammenti e la conservazione in azoto liquido. Non richiede stimolazione ovarica e non ritarda l'inizio delle terapie oncologiche. Il recupero post-intervento è rapido. Se il reimpianto ha successo, il tessuto ovarico può riprendere a produrre ovociti e ormoni autonomamente. Questa è l'unica opzione disponibile per preservare la fertilità in pazienti in età prepuberale.
Preservazione della fertilità per le donne oncologiche
Considerazioni Dopo il Trattamento Oncologico
Una volta completati i trattamenti, la possibilità di concepire naturalmente o attraverso tecniche di riproduzione assistita diventa una realtà per molti pazienti.
Tempi di Attesa per il Concepimento: Non esiste una risposta univoca su quando sia sicuro cercare una gravidanza dopo la radioterapia o altri trattamenti oncologici. La maggior parte degli oncologi suggerisce un periodo di attesa di almeno due anni dalla fine del trattamento. Questo intervallo è raccomandato perché il rischio di recidiva della malattia è più elevato nei primi due anni post-terapia. Inoltre, per gli uomini, si ritiene che il danno genetico indotto dalla chemioterapia venga riparato dall'organismo entro circa due anni.
Sicurezza della Gravidanza: Nella maggior parte dei casi, la gravidanza dopo il trattamento del cancro è considerata sicura sia per la madre che per il bambino. Non aumenta il rischio di recidiva della malattia. Tuttavia, è fondamentale una valutazione individuale da parte dell'équipe medica, che terrà conto del tipo di tumore, delle terapie somministrate, dell'età e delle condizioni cliniche della paziente.
Procreazione Medicalmente Assistita (PMA): Se il concepimento spontaneo non avviene o se la donna ha precedentemente crioconservato ovociti, le tecniche di PMA offrono un valido supporto. Queste tecniche, che includono l'inseminazione artificiale e la fecondazione in vitro (come la ICSI), hanno portato alla nascita di milioni di bambini. Le gravidanze ottenute tramite PMA possono presentare un lieve aumento degli aborti spontanei e un maggior rischio di gravidanze gemellari, ma la frequenza di malformazioni genetiche comuni rimane simile a quella delle gravidanze naturali.
Impatto sulla Sessualità: Oltre alla fertilità, la radioterapia, specialmente nella zona pelvica, può causare effetti collaterali come la stenosi vaginale, che può ostacolare un'attività sessuale normale. Esercizi con dilatatori vaginali e l'uso di lubrificanti possono aiutare a gestire questi problemi. È sempre consigliabile discutere con il proprio medico la possibilità di avere rapporti sessuali durante e dopo i periodi di radioterapia.
Punti Chiave e Prospettive Future
La diagnosi di cancro e i relativi trattamenti possono rappresentare una sfida emotiva e fisica significativa, ma i progressi nella medicina oncologica e nella medicina della riproduzione offrono oggi nuove speranze.
- Informazione e Consulenza: È fondamentale che i pazienti in età riproduttiva siano adeguatamente informati sui potenziali rischi per la fertilità e sulle opzioni di preservazione disponibili prima, durante e dopo i trattamenti. Una stretta collaborazione tra oncologo, ginecologo e specialista della riproduzione è essenziale.
- Valutazione Individuale: Ogni caso è unico. Le decisioni riguardanti la pianificazione familiare dopo il cancro devono essere prese individualmente, considerando il tipo di tumore, le terapie ricevute, l'età e le condizioni di salute generale del paziente.
- Supporto Psicologico: Affrontare la perdita della fertilità o l'incertezza sul futuro riproduttivo può essere emotivamente devastante. Il supporto psicologico e la consulenza di professionisti specializzati possono essere di grande aiuto nel processo di elaborazione del lutto e nell'accettazione della nuova realtà.
La ricerca continua a progredire, migliorando le tecniche di preservazione della fertilità e ampliando la comprensione degli effetti a lungo termine dei trattamenti oncologici. Questo permette a un numero crescente di persone di realizzare il proprio desiderio di genitorialità anche dopo aver affrontato una malattia oncologica.
È importante ricordare che le informazioni fornite in questo articolo hanno uno scopo orientativo generale e non possono sostituire una consulenza medica specialistica. Per domande specifiche sui sintomi, la diagnosi o i trattamenti dei tumori, è sempre necessario consultare il proprio medico curante o uno specialista.
tags: #concepimento #dopo #radioterapia