La fecondazione in vitro è la tecnica di riproduzione assistita che permette la fecondazione dell'ovulo al di fuori del corpo femminile, rappresentando una speranza significativa per molte coppie che affrontano problemi di fertilità. Tuttavia, il percorso verso il successo riproduttivo può incontrare ostacoli complessi, tra cui la sindrome del follicolo vuoto e la bassa risposta ovarica. Questi fenomeni, pur distinti, condividono la capacità di rendere più arduo il recupero degli ovociti necessari per la fecondazione e, di conseguenza, il raggiungimento di una gravidanza. Presso Equipo Juana Crespo, le pazienti raggiungono la gravidanza con una media di soli 1,2 trasferimenti, grazie a un approccio che inizia con una visita diagnostica iniziale per la fertilità completa, a partire dalla quale viene elaborata l'intera strategia per raggiungere la gravidanza. Il centro si impegna a fornire diagnosi accurate e trattamenti altamente specializzati, partendo dalla consapevolezza che ogni infertilità ha una causa sottostante e che la scarsa qualità delle uova ha sempre una causa sottostante.
Il Follicolo Ovarico e la Riserva Ovarica: Fondamenti della Fertilità Femminile
Per comprendere le sfide legate alla raccolta degli ovociti, è fondamentale partire dalla conoscenza del follicolo ovarico e della riserva ovarica. Il follicolo è una struttura anatomico-funzionale che fa parte dell’ovaia. L’ovocita è la cellula che maturerà, in una parte microscopica della parete interna di un follicolo, durante il ciclo ovarico spontaneo o stimolato in condizioni normali. Questi follicoli presentano una serie di strati concentrici di rivestimento, costituiti dalle cellule della granulosa e dalle cellule della teca interna ed esterna, che supportano lo sviluppo dell'ovocita.
Per studiare il problema della fertilità della donna è fondamentale conoscere la sua riserva ovarica. Ad oggi, la conta dei follicoli per ovaio è la stima più fedele che siamo in grado di effettuare, in quanto dà un’idea diretta ed oggettiva di quella che è la riserva ovarica della donna. I follicoli così trovati vengono detti anche follicoli antrali. Per valutare questo dato, vengono effettuate diverse analisi ormonali, tra cui l'ormone antimulleriano (AMH), l'FSH (ormone follicolo-stimolante), l'LH (ormone luteinizzante) e l'estradiolo, insieme ad ecografie transvaginali con il conteggio dei follicoli antrali. La riserva ovarica è considerata adeguata o normale se il conteggio è da 6 a 10 follicoli antrali, scarsa se il conteggio è inferiore a 6, ed è alta se è superiore a 12.
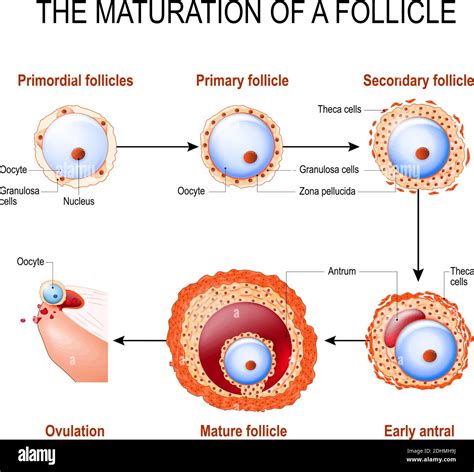
Quando si studiano i follicoli, è possibile notare la presenza del cosiddetto follicolo dominante. In un ciclo naturale, infatti, tra i vari follicoli antrali ne viene selezionato uno che prende appunto il nome di dominante. Alla fine della sua crescita diventerà un follicolo maturo o di Graaf, pronto per essere espulso con l’ovulazione e quindi per una possibile fecondazione. Tutti i restante follicoli, non selezionati, scompaiono e non saranno più visibili. Prima dell’ovulazione, il diametro medio del follicolo dominante sarà di 22-24 mm, con un intervallo più ampio che va da 18 a 36 mm.
Quando però la donna è sottoposta a trattamento di stimolazione ormonale per un tentativo di fecondazione assistita, i follicoli antrali che andranno incontro a maturazione saranno tutti o quasi tutti, sebbene il ritmo di crescita cambierà da uno all’altro. A questo punto, i follicoli ottenuti verranno prelevati, in genere a distanza di 36 ore dalla somministrazione di un ormone specifico, solitamente la gonadotropina corionica umana (hCG), fondamentale per la maturazione finale.
È importante sottolineare che questi dati non devono fuorviare: avere una riserva ovarica scarsa non è una condanna certa a non poter avere una gravidanza, semplicemente si ha una maggiore probabilità di insuccesso, ma la prognosi non è comunque assoluta. C’è da evidenziare anche che la crescita di un follicolo non significa necessariamente che al suo interno vi sia un ovulo maturo: non tutti i follicoli contengono ovuli maturi né hanno tutti la stessa qualità.
La Sindrome del Follicolo Vuoto (SFV): Una Condizione Enigmatica
La sindrome del follicolo vuoto (SFV) è una rara condizione nella quale si presenta un mancato recupero di ovociti dopo stimolazione ovarica ormonale in un trattamento FIV e in pazienti con una crescita follicolare e livelli di estradiolo adeguati. La Sindrome del follicolo vuoto si presenta in modo infrequente. Si tratta di una condizione rara, in cui non è possibile recuperare ovociti da un’ovaia durante un ciclo di fecondazione in vitro (FIV). Questo fenomeno si verifica nonostante i follicoli sembrino svilupparsi normalmente e i livelli ormonali, come l’estradiolo, siano appropriati, rendendo gli esiti inspiegati.
Molte donne si trovano di fronte a questa frustrante realtà. Ad esempio, una paziente ha riferito: "al pick-up per una ICSI hanno trovato tutti i follicoli vuoti (erano 9), senza ovociti, nonostante i valori (livelli ormonali, dimensioni dei follicoli) fossero nella norma rispetto al cicolo di stimolazione." Al che, un esperto ha risposto che "Purtroppo puo' succedere, e' molto raro ma puo' accadere." Questa situazione, in cui i follicoli sono visibili e di dimensioni corrette ma vuoti al pick-up, può essere deprimente, soprattutto dopo una stimolazione apparentemente efficace.

Il processo di stimolazione ovarica finisce con l’assunzione di un farmaco che favorisce la maturazione finale degli ovuli. Il più utilizzato è la gonadotropina corionica umana (hCG). Quest’ultimo passo è essenziale per poter estrarre ovuli durante la puntura ovarica. La forma genuina di SFV è rara e idiopatica, il che significa che la sua causa è sconosciuta. Tuttavia, la cosiddetta "SFV falsa" è più frequente e spesso legata a errori nel "trigger", ossia nell'iniezione dell'ormone che induce la maturazione finale, o nel "pick-up" stesso. L’Ovitrelle, per esempio, serve a staccare l’ovocita dal follicolo, ma può fallire per assorbimento o tempistica errata. Una paziente si è chiesta: "E'sicura di avere assunto il gonasi 34-36 ore prima di andare in sala? se tutto e' stato fatto per bene allora e' probabile che si trattava di cisti invece che di follicoli." Questo suggerisce l'importanza cruciale del corretto dosaggio e tempismo del farmaco "trigger".
Un'altra testimonianza ha evidenziato come, a 40 anni, dopo un regime di stimolazione prolungato e un FSH normale, su cinque follicoli prelevati, soltanto uno conteneva un ovocita, mentre gli altri erano vuoti. La domanda era se ciò significasse che la riserva ovarica si stesse esaurendo o se ci fosse una ragione legata all'età. In risposta, è stato spiegato che "questo puo essere una volta. Raccomando di ripettere e se la stessa situazione, solo ovodonazione serve." Questo suggerisce che un singolo episodio di follicoli vuoti potrebbe non essere definitivo.
Un'altra paziente di 36 anni, con storia di ipotiroidismo e poliartrite, ha riscontrato 3 follicoli vuoti dopo una stimolazione per FIVET, con un FSH iniziale di 18.5 e poi di 11.5. Le è stato consigliato di valutare gli anticorpi anti-ovaio. Al che un esperto ha rassicurato che "per raggiungere una gravidanza il valore di FSH deve essere meno che 15 (durante la mestruazione). Questo valore puo cambiare. Adesso è necessario ripetere questi valori di FSH e fare una stimolazione solo se il valore è basso. Se i valori di tiroide sono a posto, tua situazione della tiroide non influisce la probabilità d´una gravidanza. Un follicolo vuoto puo essere sempre una volta. È un problema solo se ripete." Questo rafforza l'idea che un singolo evento non è necessariamente predittivo.
Bassa Risposta Ovarica (BOR): Un Concetto Distinto ma Correlato
La bassa risposta alla stimolazione ovarica è un problema che si verifica nel 7-24% delle pazienti sottoposte a trattamenti di fecondazione in vitro. La bassa risposta ovarica si riferisce alla scarsa raccolta di ovuli maturi dopo la puntura follicolare in un trattamento di FIVET. È fondamentale distinguere tra bassa riserva ovarica e bassa risposta ovarica. La riserva ovarica si riferisce al numero di ovuli disponibili in una donna in un dato momento della sua vita. Per esempio, se una donna ha un massimo di 6 ovuli e si ottengono 4 ovuli maturi nella puntura, questo sarebbe considerato una risposta ovarica normale. Al contrario, una bassa risposta ovarica si ha quando ci sono molte uova disponibili, ma si ottengono solo 3 o meno uova mature. Questo chiarisce che la quantità di ovuli potenzialmente disponibili non sempre si traduce in un numero elevato di ovuli recuperabili.
Per determinare se la risposta è bassa, è necessario valutare insieme una serie di fattori:
- Numero di follicoli nell'ovaio: 5 o meno follicoli antrali sono osservati con l'ecografia transvaginale.
- Numero di ovuli recuperati: Da 3 a 5 ovuli recuperati, anche se secondo la Società Spagnola di Fertilità (SEF) sono considerate 3 ovuli o meno.
- Protocollo di stimolazione: È considerata bassa risposta quando un basso numero di uova viene recuperato con dosi di FSH inferiori a 3.000 UI.
- Concentrazione di estradiolo (E2): Meno di 500 pg/ml dopo aver seguito un protocollo di stimolazione.
Una donna è considerata una donna a basso tasso di risposta quando, dopo aver subito due cicli di stimolazione ovarica, ottiene 3 o meno follicoli in ciascuno di essi e livelli di estradiolo sierico inferiori a 500 pg/ml il giorno dell'iniezione di hCG. L'età ovarica non corrisponde esattamente all'età biologica. Ci sono donne che nascono con un numero minore di ovuli nella loro riserva ovarica e altre che sono in grado di sviluppare un numero maggiore di follicoli in ogni ciclo.
Doppia stimolazione per pazienti con bassa risposta ovarica
Fattori Predittivi e Cause della Bassa Risposta e SFV
I casi di bassa risposta sono confermati dopo l'esecuzione della stimolazione ovarica. Tuttavia, esistono test per la diagnosi precoce per guidare il protocollo di trattamento. Ci sono diversi fattori che possono prevedere una bassa risposta ovarica nella paziente:
- Età: L'età è un fattore inversamente proporzionale alla riserva ovarica. Più si è anziani, meno uova ci sono. Un AMH di 0.75 ng/mL, per esempio, indica che la risposta può essere limitata e la qualità ovocitaria compromessa.
- Osservazione basale ad ultrasuoni di meno di 5 follicoli preantrali.
- Ormone antimulleriano inferiore a 1 ng/ml.
- Basale FSH maggiore di 10 mUI/ml.
- Estradiolo basale superiore a 50 pg/ml.
- Contingente FSH/LH.
- Inibina B: Livelli inferiori a 45 pg/ml sono un segno precoce dell'invecchiamento ovarico.
- Altri: Test del clomifene, volume ovarico.
- Aver avuto un ciclo precedente con bassa risposta ovarica.
Valori elevati di FSH non solo prevedono una risposta bassa, ma anche una scarsa qualità degli ovuli, che diminuisce il tasso di gravidanza e aumenta il tasso di aborto.
Le cause principali della bassa risposta ovarica sono le seguenti:
- Età: Come già menzionato, è il fattore più determinante, direttamente correlato all'invecchiamento dell'ovaia.
- Processo autoimmune: Recettori FSH sulle cellule granulosiche bloccati dagli anticorpi. Questa condizione, dove il sistema immunitario potrebbe attaccare l'ovaio non consentendo agli ovuli di raggiungere la maturazione necessaria, può essere una causa significativa.
- Riduzione della massa ovarica: Causata da interventi chirurgici o condizioni come l'endometriosi.
Per quanto riguarda i follicoli vuoti, una parte dei follicoli può essere senza ovuli; queste follicoli sono degenerativo cistico. In questi casi, anche se la stimolazione appare efficace e i livelli ormonali sono nella norma, il recupero degli ovociti può essere compromesso. Il dottore ha notato come una paziente con 12 follicoli aspirati ne avesse 5 vuoti, nonostante avesse un FSH in terza giornata di 4.8 a 35 anni. La domanda sulla riserva ovarica e l'esaurimento a causa delle stimolazioni è comune. L'esperto ha risposto che "ogni donna ha una riserva ovarica diversa. Anche indipendente del eta. Per sapere questa fai un esame di inibina o AMH (Anti Mullerion Hormon). Dopo sai se l´ovaio è esaurito o no."
Implicazioni e Conseguenze per i Trattamenti di FIVET
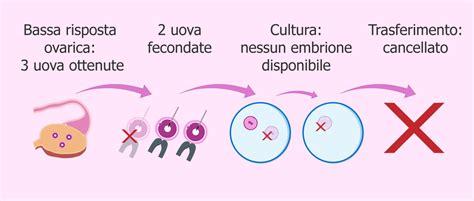
Lo scopo di un trattamento di FIVET è quello di provocare una stimolazione ovarica controllata che permetta il recupero di un numero sufficiente di ovuli e il trasferimento di almeno un embrione. Per questo motivo la scarsa risposta ha conseguenze indesiderate, poiché si ottiene un basso numero di ovuli da fecondare e la probabilità di gravidanza diminuisce, con l'ulteriore rischio di annullare il trasferimento embrionale.
A ciò si aggiunge spesso un deterioramento della qualità degli ovuli che compromette la sopravvivenza degli embrioni in laboratorio, aggravando la situazione di queste donne.
Per fecondare più di un ovulo in un ciclo di riproduzione assistita, l'ovaio della donna viene stimolato con farmaci. Il numero di ovociti necessari dipenderà dal trattamento. Così, per un'inseminazione artificiale, si avrà bisogno di 1 o 2, mentre per una FIV/ICSI si preferirà averne circa 10. In molte occasioni, e per diversi motivi, l'ovaio della paziente non risponde al farmaco e permette di ottenere pochi ovociti (meno di 5).
La diagnosi genetica preimpiantazionale (DGP) non sarebbe una possibile soluzione per una bassa risposta ovarica. La PGD è un metodo per individuare anomalie genetiche negli embrioni e non è vantaggioso per le donne che hanno pochi ovuli da fecondare, in quanto presuppone già la disponibilità di embrioni.
Strategie e Soluzioni per la Bassa Risposta Ovarica e la SFV
Fortunatamente, ci sono diverse opzioni e alternative per le donne con una bassa risposta ovarica, e un approccio personalizzato è fondamentale. Noi di Equipo Juana Crespo sappiamo che ogni infertilità ha una causa e ci concentriamo sulla diagnosi e sulla creazione di strategie su misura. Presso il centro, si offre una stimolazione altamente personalizzata, adattata ai profili ormonali di ciascun paziente.
Tra le strategie adottabili, si annoverano:
- Pretrattamento androgeno: Dopo aver avuto un ciclo a bassa risposta, si può tentare un pretrattamento androgeno per ottenere un maggior numero di follicoli nella stimolazione. Questi trattamenti possono essere con testosterone transdermico o con DHEA, anche se la loro efficacia in questi casi non è sempre provata.
- Conversione di un ciclo FIV in un ciclo AI: Se si osservano solo 1 o 2 follicoli che si sviluppano con gli ultrasuoni, si può considerare la possibilità di convertire il ciclo di FIVET in un ciclo di inseminazione artificiale, valutando gli altri fattori e a condizione che non vi sia un fattore maschile grave. Il fattore maschile, infatti, è direttamente coinvolto nel 47% dei casi di sterilità e nel 30% dei casi di infertilità.
- Protocolli di stimolazione ovarica modificati: In questi pazienti si cerca sempre di offrire un trattamento più personalizzato per ottenere il maggior numero possibile di ovuli. Il breve protocollo con gli agonisti di GnRH, noto come "flare-up", offre risultati migliori nei soggetti a basso tasso di risposta, poiché evita la soppressione ovarica profonda del trattamento lungo e sfrutta l'effetto "flare-up" (rilascio immediato di FSH e LH all'inizio del trattamento, il cui effetto si aggiunge a quello degli ormoni somministrati per via esogena). Un protocollo con agonisti GnRH (lungo o corto) può offrire un controllo migliore sulla crescita follicolare. In alternativa, una stimolazione "soft" o Mini-IVF, con dosaggi più bassi di gonadotropine, può favorire la selezione di follicoli di qualità, evitando di "stressare" l’ovaio.
- Accumulo di ovuli con cicli di vitrificazione: Al fine di ottenere un numero maggiore di ovuli in laboratorio che aumenta la probabilità di ottenere embrioni di qualità per il trasferimento, vengono eseguiti diversi cicli di accumulo di ovuli. Questi consistono nel vetrificare tutte le uova ottenute in ogni ciclo fino a raggiungere un numero ottimale. È allora che vengono devetrificati, uniti a quelli ottenuti nell'ultima puntura, e si esegue un ICSI per fertilizzarli. Similmente, si possono vitrificare gli ovociti per accumulare una maggiore quantità in più cicli o vitrificare gli embrioni per poter trasferire 2 in un nuovo ciclo. Tutto dipende dalla storia della coppia.
- Maturazione finale doppia: Presso l’Instituto Bernabeu, si utilizzano strategie farmacologiche che prevedono la maturazione finale doppia, ossia l’uso concomitante di due farmaci per indurre la maturazione finale dell’ovulo e prevenire la SFV.
- Ciclo naturale: Il ciclo naturale consiste nello sviluppo follicolare senza stimolazione ovarica e nella programmazione della puntura. Ci sono alcune cliniche che optano per questo metodo nelle donne con una bassa risposta perché, anche se si sviluppa solo un follicolo nell'ovaio, di solito si ottiene un embrione di buona qualità e la preparazione endometriale è migliore. Ha lo svantaggio dell'alta probabilità di cancellazione a causa dell'ovulazione spontanea.
- Omifin (Clomifene Citrato): Omifin è un farmaco composto da clomifene citrato che può essere usato come trattamento adiuvante per chi risponde poco. I vantaggi sono molteplici: permette una crescita follicolare moderata, non c'è un blocco dell'FSH e dell'LH endogeni, permette un aumento stabile e progressivo dei livelli di estradiolo, il numero di iniezioni nel paziente è inferiore e il costo è più economico.
- Trattamento chirurgico: È possibile ripristinare la fertilità del nostro apparato riproduttivo tramite trattamento chirurgico in alcuni casi.
- Trattamento con plasma ricco di fattori di crescita: Questo trattamento può essere impiegato per ottenere i migliori risultati e favorire una gravidanza sana e senza complicazioni, in contesti specifici.
- Ovodonazione: Quando diversi cicli di FIVET sono già stati cancellati a causa della scarsa risposta, l'alternativa più efficace è la donazione di ovuli, dove una giovane donna dona i suoi ovuli ad un'altra donna e questi vengono fecondati dallo sperma del marito della donna ricevente. In considerazione del ritardo della maternità, la donazione di ovuli è ampiamente utilizzata in tutte le cliniche di riproduzione assistita poiché, con l'aumentare dell'età della donna, la qualità dei suoi ovuli è molto bassa. Per questo motivo, per diventare madre, avete bisogno degli ovuli di una giovane donna se non avete precedentemente conservato i vostri ovuli. La fecondazione eterologa con ovociti di donatrice è l’opzione con le più alte probabilità di successo per transfer, soprattutto in caso di DOR severa. Tuttavia, è un passaggio delicato, che richiede tempo, consapevolezza e preparazione emotiva.
La risposta è sì, è possibile rimanere incinta con una bassa risposta ovarica. Quando si osserva una bassa risposta ai farmaci ormonali durante il trattamento della fertilità, può essere indicato un passaggio da un ciclo di IA alla FIVET. Un'altra alternativa sarebbe quella di modificare il protocollo di stimolazione ovarica o di accumulare ovociti per diversi cicli di stimolazione prima della fecondazione. Come ultima opzione, la gravidanza potrebbe essere ottenuta in soggetti poco responsivi tramite FIVET con ovuli di donatori. Le donne con bassa risposta ovarica sono donne che hanno già frequentato una clinica di riproduzione assistita perché non hanno raggiunto una gravidanza naturale. Pertanto, questa possibilità è bassa, probabilmente a causa della diminuzione della riserva ovarica e dell'invecchiamento.
Il principio di gradualità è un pilastro della medicina riproduttiva. Suggerisce di procedere con tecniche più invasive solo quando quelle più semplici hanno fallito o risultano non più attuabili. Questo approccio non è solo medico, ma anche emotivo: consente di rispettare i tempi della coppia, di evitare decisioni affrettate e di costruire un percorso più consapevole. Dopo un ciclo con follicoli vuoti, rimane fondamentale un’analisi tecnica e biologica accurata. Sì, da contare su indicazioni preziose per ottimizzare il prossimo tentativo e ridurre l’incertezza. Un solo fallimento non definisce il potenziale di una persona. Si può proporre un protocollo diverso, adattato alla bassa riserva ovarica.
La SOP è una condizione eterogenea e multifattoriale, con contributi genetici, epigenetici e ambientali, e l'utero è una delle principali cause di infertilità, tra cui i fallimenti dell'impianto e gli aborti spontanei ricorrenti. La fecondazione in vitro prevede anche il trasferimento embrionale, senza dubbio la fase più delicata di un trattamento di procreazione assistita. Questa è una fase cruciale in una procedura di procreazione assistita, che consiste nel preparare e condizionare l'interno dell'utero per facilitare l'impianto dell'embrione. Con la donazione di ovuli, entrambe le donne della coppia sono una parte fondamentale e cruciale per il successo del trattamento, ed entrambe saranno madri biologiche.