L'aborto spontaneo, definito come la perdita di una gravidanza prima delle 20 settimane di gestazione, rappresenta un evento purtroppo comune, statisticamente interessando circa il 15-20% di tutte le gravidanze, con una netta prevalenza nelle settimane iniziali. Sebbene possa apparire come un evento biologico isolato, la sua complessità si estende ben oltre la sfera medica, abbracciando profonde implicazioni emotive e psicologiche per la donna e la coppia. Comprendere le diverse sfaccettature dell'aborto spontaneo è fondamentale per offrire un supporto adeguato e una gestione ottimale.
Le Diverse Possibilità Diagnostiche di un Sanguinamento Iniziale
Quando una donna in stato di gravidanza presenta sanguinamento nelle prime settimane, è cruciale valutare attentamente le possibili cause. Queste possono essere molteplici e richiedono un'analisi medica approfondita:
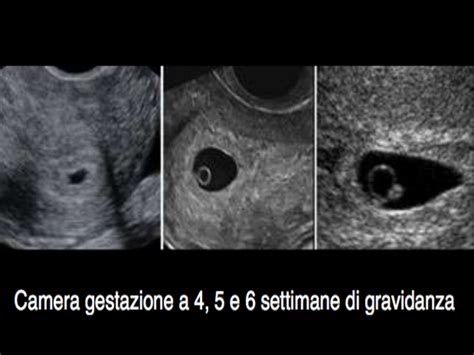
Gravidanza normale in fase precoce: A volte, un sanguinamento può verificarsi in una gravidanza perfettamente normale, ancora nelle sue fasi iniziali, per cui la camera gestazionale non è ancora chiaramente visibile all'ecografia. La camera gestazionale diventa solitamente evidente verso la fine della quarta o l'inizio della quinta settimana di gestazione, contando dal primo giorno dell'ultima mestruazione. Inoltre, non tutte le donne ovulano esattamente al quattordicesimo giorno del ciclo.
Aborto spontaneo incompleto o completo: Questa è una delle diagnosi più temute. L'aborto spontaneo viene definito "incompleto" o "completo" a seconda della presenza o meno di materiale residuo in utero dopo l'evento.
Gravidanza extrauterina: Nell'1-2% dei casi, il sanguinamento può essere sintomo di una gravidanza extrauterina, una condizione in cui l'embrione si impianta in una sede anomala, come la tuba, l'ovaio o la cervice. La gravidanza extrauterina è una condizione potenzialmente pericolosa per la salute materna, poiché la rottura improvvisa di una struttura, come la tuba, può causare un'abbondante emorragia interna. È quindi consigliabile, in tutte le pazienti con sospetta minaccia d'aborto e camera gestazionale non visualizzata all'interno dell'utero, recarsi immediatamente dal medico in caso di forti dolori addominali, abbondanti perdite ematiche o senso di svenimento. È importante sottolineare che solo in una minoranza di casi la diagnosi di gravidanza extrauterina viene posta ecograficamente; i segni clinici sono pertanto fondamentali nel guidare verso la diagnosi corretta.
Mola gestazionale: Molto raramente, circa 1 su 1500 gravidanze, può trattarsi di mola gestazionale, una patologia della placenta. Questa viene identificata all'esame del materiale prelevato dopo un raschiamento uterino.
Per chiarire il quadro clinico in queste situazioni, si consiglia generalmente la ripetizione dell'esame ecografico a distanza di almeno una settimana e l'esecuzione di prelievi di sangue a giorni alterni per valutare i livelli dell'ormone della gravidanza, la beta-HCG (lo stesso ormone rilevato dai comuni test di gravidanza). Nel caso di un aborto spontaneo, i livelli di beta-HCG diminuiscono esponenzialmente. Se non vi sono segni di materiale residuo in utero, potrebbe non essere necessario un raschiamento. Al contrario, in caso di gravidanza extrauterina, i livelli di beta-HCG tendono a rimanere stabili.
Minaccia d'Aborto: Un Segnale di Allarme da Non Sottovalutare
Si parla di minaccia d'aborto quando si verifica sanguinamento in una gravidanza riconosciuta come vitale, prima della 24ª settimana di gestazione. L'ecografia in questi casi talvolta mostra la presenza di aree di distacco amniocoriale (tra il sacco amniotico e il sacco coriale, che forma la placenta) o ematomi sottocoriali. È importante non confondere questi aspetti ecografici con il "distacco di placenta", un evento che si presenta generalmente al terzo trimestre di gestazione, con sanguinamento abbondante e potenzialmente pericoloso per feto e gestante.
Diversamente, la presenza di distacco amniocoriale o di ematoma, di per sé, non pregiudica il normale proseguimento della gravidanza nella maggioranza dei casi, qualora si osservino le comuni precauzioni, come il riposo a letto e l'assunzione di progesterone per rilassare la muscolatura uterina. Tuttavia, talvolta non si osservano segni ecografici che possano spiegare il sanguinamento in atto. In questi casi, si ipotizza che possa esistere una piccola area di scollamento da cui il sangue fuoriesce senza accumularsi in un ematoma visibile ecograficamente, oppure che il sanguinamento provenga dal collo uterino, ad esempio da un piccolo polipo cervicale, che in gravidanza diventa particolarmente vascolarizzato.
Purtroppo, in alcuni casi, la minaccia d'aborto evolve in aborto spontaneo, soprattutto quando il sanguinamento aumenta e compaiono intensi dolori uterini, legati alle contrazioni dell'utero che cerca di espellere il prodotto del concepimento. In queste circostanze, è bene rivolgersi al pronto soccorso ginecologico, dove verrà valutata l'indicazione per un eventuale ricovero. È tuttavia importante sottolineare che l'eventuale ricovero è volto più all'osservazione dei casi critici, e che al momento attuale non esiste una terapia efficace per evitare un travaglio abortivo in atto.
Le Cause dell'Aborto Spontaneo: Un Mosaico di Fattori
Nella maggior parte dei casi, la causa specifica dell'aborto spontaneo rimane sconosciuta, specialmente quando si tratta di un evento isolato. Tuttavia, la ricerca ha identificato diversi fattori che possono contribuire a questa interruzione precoce della gravidanza:
Alterazioni cromosomiche: Queste sono riscontrate nel 50-70% degli aborti al primo trimestre, con una frequenza che aumenta all'aumentare dell'età materna. La maggior parte degli aborti spontanei che si verificano nelle prime 10-11 settimane di gestazione sono spesso causati da una malattia cromosomica.
Infezioni: Agenti infettivi che attraversano la placenta possono infettare il feto causandone la morte (come nel caso di toxoplasma, rosolia, citomegalovirus). Anche infezioni vaginali non trattate (vaginosi batterica) possono scatenare un processo infiammatorio con produzione di mediatori che innescano contrazioni uterine, portando ad aborti tardivi o parto pretermine. Talvolta, una febbre alta nelle prime settimane di gravidanza può essere causa di aborto.
Anomalie anatomiche dell'apparato riproduttivo femminile: Queste includono un utero con fibromi, utero didelfo (due camere uterine) o cicatrizzazioni interne (sindrome di Asherman), che possono causare la perdita della gravidanza nel periodo fino a 20 settimane di gestazione.
Incompetenza cervicale: Si verifica quando la cervice risulta debole e si apre sotto il peso dell'utero, anche in assenza di contrazioni.
Patologie materne: Malattie come il diabete o le malattie autoimmuni possono aumentare il rischio di aborto. Tuttavia, diabete e alterazioni tiroidee, se trattate correttamente e tenute sotto controllo adeguatamente, non sono generalmente causa di aborto. È però importante che queste condizioni siano gestite con attenzione durante la gravidanza.
Disturbi della coagulazione: Se una donna presenta un disturbo che facilita la coagulazione, come la sindrome da anticorpi antifosfolipidi, può subire aborti spontanei ripetuti consecutivi (perdita ricorrente della gravidanza).
Fattori di rischio: Altri fattori di rischio includono l'età materna (inferiore a 20 anni o superiore a 35 anni), aborti spontanei in gravidanze precedenti (aborti ripetuti), fumo di sigaretta, uso di sostanze come cocaina e alcol, e un trauma fisico importante. È importante notare che sforzi lievi, lesioni minime (come scivolare e cadere) o uno shock emotivo improvviso non sono generalmente collegati all'aborto spontaneo.
L'Aborto Spontaneo Ricorrente: Quando la Perdita Diventa un Percorso Diagnostico
Sebbene un singolo aborto spontaneo sia un'evenienza piuttosto frequente e non pregiudichi la possibilità di future gravidanze regolari, la situazione cambia in caso di abortività ricorrente, definita come la perdita di tre o più gravidanze consecutive. Questa condizione necessita di approfondimenti diagnostici specialistici per identificare e, se possibile, rimuovere la causa sottostante.
Gestione dell'Aborto Spontaneo: Condotta d'Attesa, Terapia Medica o Chirurgica
Una volta confermato l'aborto spontaneo, esistono diverse opzioni terapeutiche per gestire l'espulsione del materiale gestazionale:
Condotta d'attesa: Questa opzione consiste nell'attendere la spontanea evacuazione del materiale abortivo dall'utero, eventualmente supportata dalla somministrazione di farmaci uterotonici (farmaci che inducono contrazioni uterine). La condotta d'attesa è applicabile soprattutto ai casi di aborto incompleto, mentre ha un successo più limitato e tempi più lunghi nel caso di aborti interni, che possono richiedere diversi giorni per l'espulsione completa. Le possibili complicanze legate alla condotta d'attesa sono principalmente il sanguinamento, che può diventare abbondante, e i dolori pelvici. Se queste condizioni si presentano, può essere indicata un'urgenza per un raschiamento.
Terapia medica: Utilizza farmaci per favorire l'espulsione del tessuto gravidico. I farmaci comunemente impiegati includono il mifepristone (un antagonista del progesterone) e analoghi delle prostaglandine, come il misoprostolo. Il trattamento può prevedere l'associazione dei due farmaci o l'uso di un solo farmaco. Il vantaggio del trattamento medico è la possibilità di ottenere la completa espulsione in tempi più brevi rispetto alla condotta d'attesa, evitando l'intervento chirurgico. Tuttavia, in un numero limitato di casi, il trattamento potrebbe non avere successo, rendendo necessario il ricorso alla chirurgia.
Terapia chirurgica (Raschiamento): Questo intervento, noto anche come dilatazione e raschiamento (D&R) o dilatazione ed evacuazione (D&E), viene eseguito sotto sedazione. Prevede la dilatazione del canale cervicale e l'aspirazione del materiale residuo dall'utero, seguita da una pulizia con uno strumento a forma di cucchiaio. Le complicanze del raschiamento, sebbene rare (circa il 2% dei casi), possono includere emorragia, infezione, perforazione uterina e, in rari casi, la necessità di ripetere l'intervento per incompleta evacuazione. I vantaggi del trattamento chirurgico sono la rapidità di risoluzione e la possibilità di effettuare esami diagnostici sul materiale prelevato per identificare le cause dell'aborto.
La scelta tra queste opzioni dipende da vari fattori, tra cui l'epoca gestazionale, le condizioni cliniche della donna e le preferenze individuali, dopo un'accurata discussione con il personale sanitario.
L'aborto spontaneo - Dottore mi spieghi
Aborto nelle Gravidanze Gemellari: Sfide Specifiche
Nelle gravidanze multiple, l'aborto è un fenomeno che si realizza più frequentemente nel corso delle prime settimane di gestazione, portando al riassorbimento della camera gestazionale con il piccolo embrione, fenomeno noto come "vanishing twin" (gemello che scompare). Tuttavia, se la morte in utero avviene nel corso del secondo o terzo trimestre, possono sorgere problemi significativi, soprattutto nel caso di gemelli monocoriali, che condividono la placenta e sono collegati da anastomosi vascolari. La morte di un gemello può causare un sequestro di sangue nel suo territorio placentare, esponendo il gemello superstite a un rischio di emorragia acuta, con conseguente danno cerebrale da ipovolemia.
Nelle gravidanze bicoriali, il rischio di emorragia tra i gemelli è assente, poiché ciascun gemello ha il proprio territorio placentare. I rischi principali in questo caso sono legati alla prematurità, indotta dal rilascio di sostanze che attivano le contrazioni uterine a causa della presenza di tessuto fetale e placentare in necrosi. La letteratura scientifica attuale indica che la morte di uno dei feti non è di per sé un'indicazione ad anticipare il parto, a meno che non si tratti di epoche gestazionali avanzate dove non vi è più alcun vantaggio nel proseguire la gravidanza. La gestione di questi casi complessi deve essere affidata a team ostetrici esperti, preferibilmente all'interno di ospedali di terzo livello.
La Sottile Linea tra Aborto Spontaneo e Morte Intrauterina
Quando la morte del feto si verifica in un'epoca compatibile con la sopravvivenza esterna, si parla più propriamente di morte endouterina del feto. La morte in utero del feto, specialmente dopo le 10-12 settimane di gestazione, è un evento che richiede un'attenta valutazione. Gli accertamenti devono comprendere sia la salute materna che quella fetale. È molto doloroso dare il proprio consenso per un'autopsia fetale, ma è fondamentale per comprendere le cause dell'evento e prevenire che si ripeta in gravidanze future.
Il decorso naturale dopo una morte intrauterina prevede solitamente l'attivazione fisiologica del parto entro due settimane dalla morte del bambino. Tuttavia, per evitare possibili rischi per la salute materna, legati principalmente all'attivazione di processi di coagulazione che provocano ipercoagulabilità del sangue, si preferisce generalmente indurre il parto entro le 48 ore successive alla diagnosi. L'induzione del travaglio avviene solitamente tramite somministrazione di prostaglandine intravaginali, sotto copertura analgesica. In alcuni casi, la risposta non è immediata e può essere necessario ripetere l'induzione dopo un periodo di attesa.
L'Impatto Emotivo della Perdita: Un Lutto da Elaborare
La perdita di un figlio in gravidanza, sia esso un aborto spontaneo o una morte intrauterina, rappresenta un'esperienza di lacerazione profonda per la coppia. L'interruzione improvvisa e violenta del legame affettivo che si era creato con il bambino in attesa lascia un vuoto enorme. Le madri, in particolare, a causa di fattori biologici e ormonali, si sentono cariche di un amore "specifico" destinato a quel bambino non nato.
Le emozioni sperimentate sono intense e spesso contrastanti: un doloroso senso di vuoto, sbigottimento, tristezza, agitazione, senso di colpa, rimuginio sulla propria responsabilità e persino momenti di iperattività alternati a profonda disperazione. Queste reazioni, talvolta discordanti, possono allarmare la donna, che teme di perdere il controllo o di non sopportare il dolore.
In questi momenti, il supporto sincero delle persone vicine alla coppia è di fondamentale importanza per creare una "rete protettiva" che permetta ai genitori di esprimere liberamente i propri sentimenti e iniziare il processo di elaborazione del lutto. La capacità di lasciar fluire le emozioni, senza esserne dominati, è cruciale per una corretta elaborazione. Il rimuginio, ovvero l'incapacità di staccarsi dall'evento negativo e formulare pensieri dubitativi ("E se…?"), può ulteriormente complicare questo processo.
La fantasia, intesa come la facoltà della mente di creare immagini, può giocare un ruolo nel processo di elaborazione, aiutando a ricostruire ciò che manca. Tuttavia, è importante distinguere tra immagini narrative che aiutano a dare un volto al dolore e pensieri intrusivi che diventano incontrollabili e fonte di ulteriore sofferenza. In questi casi, un supporto psicologico professionale diventa essenziale.
La cultura attuale a volte tende a considerare l'aborto spontaneo un "non evento", sminuendo il significato soggettivo che ogni gravidanza assume per la coppia. È fondamentale riconoscere e legittimare il dolore, senza minimizzarlo o etichettarlo come eccessivo. L'ascolto attivo, privo di giudizio, è alla base di un'assistenza efficace. La creazione di una "memory box", una scatola dei ricordi per raccogliere pensieri e sogni legati al bambino perduto, può essere un valido strumento per aiutare le coppie a elaborare il lutto.

Ruolo del Personale Sanitario e Supporto Continuo
Il personale sanitario, medici e ostetriche, ha un ruolo cruciale non solo nella gestione clinica dell'aborto spontaneo, ma anche nel fornire un supporto emotivo e relazionale adeguato. L'ostetrica, in particolare, ha il compito di informare la donna sulle diverse opzioni terapeutiche, offrendo un quadro chiaro dei percorsi a breve, medio e lungo termine, e fornendo indicazioni su come gestire eventuali sintomi residui.
Il supporto al lutto dovrebbe essere parte integrante della prassi clinica, come raccomandato anche dall'Organizzazione Mondiale della Sanità. Nessuna perdita è "troppo piccola" e nessuna dovrebbe essere sminuita. Riconoscere e rispettare l'investimento emotivo della coppia su quella gravidanza e quel bambino è fondamentale per avviare correttamente l'elaborazione del lutto. Ogni donna e ogni coppia hanno una storia unica che rende l'esperienza della gravidanza e della perdita un evento personale e irripetibile.
In conclusione, l'aborto spontaneo è un evento complesso che richiede un approccio olistico, in cui la competenza medica si intreccia con la sensibilità umana. Offrire tempo, ascolto e supporto psicologico è tanto importante quanto la gestione clinica, per aiutare le donne e le coppie a navigare questo difficile percorso e a recuperare un senso di benessere fisico e psicologico.