Il percorso di crescita di un bambino è un viaggio complesso e affascinante, caratterizzato dall'acquisizione progressiva di abilità che gli consentono di interagire con il mondo circostante. Tra queste, la deambulazione autonoma rappresenta una delle tappe più attese e significative dello sviluppo motorio, un indicatore cruciale della salute neuroevolutiva. Il ritardo dello sviluppo psicomotorio è una delle difficoltà infantili i cui sintomi sono abbastanza complessi e possono essere scambiati con i segni di altri disturbi legati alla prima infanzia e all’età scolare dei bambini. Sebbene si manifesti già nei primi anni di vita, una diagnosi certa può avvenire solo più tardi. È fondamentale riconoscere precocemente i segnali di un possibile ritardo, specialmente quando questi influenzano la capacità di camminare, poiché potrebbero indicare problematiche sottostanti, comprese quelle di natura neurologica.
Comprendere lo Sviluppo Psicomotorio Infantile
Il ritardo dello sviluppo psicomotorio rappresenta una mancata acquisizione delle abilità di carattere motorio, cognitivo, relazionale ed emotivo. Questo significa che il bambino non ha correttamente superato le normali fasi di sviluppo motorio e si trova in ritardo rispetto ai suoi coetanei. Scarsa propensione al movimento, mancanza di iniziativa e poco interesse per l’ambiente circostante sono le componenti più evidenti in un bambino con un ritardo psicomotorio. Il termine "sviluppo psicomotorio" indica l’acquisizione di quelle abilità che permettono al bambino di interagire efficacemente con l’ambiente circostante, e comprendere le sue diverse sfaccettature è il primo passo per un'identificazione tempestiva di eventuali difficoltà. Lo sviluppo è un processo individuale e come tale non può essere esattamente uguale per tutti. Tuttavia, esistono delle tappe fondamentali che fungono da indicatori precoci dello stato di salute neuroevolutiva.
Le Tappe Fondamentali dello Sviluppo Motorio: Focus sulla Deambulazione
In condizioni normali, un bambino percorre determinate fasi che gli consentono di acquisire le abilità necessarie per un corretto sviluppo psicomotorio. Ogni età comprende il superamento di una fase specifica. Uno sviluppo psicomotorio comprende l’acquisizione delle capacità legate alla postura, alla coordinazione, agli aspetti cognitivi, al linguaggio e alla socialità.
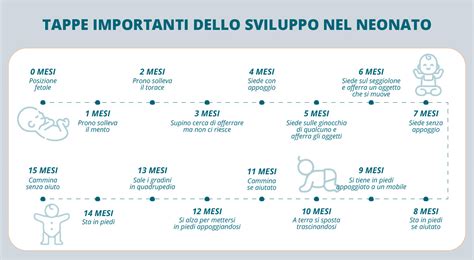
Ecco un’analisi delle tappe principali:
- Dalla nascita ai due mesi: Il neonato non è ancora capace di compiere movimenti significativi, se non qualche tentativo di tenere la testa dritta per qualche secondo. Si comincia a sviluppare la visione periferica, sebbene non riesca ancora a focalizzare gli oggetti o i volti delle persone. Sollevare il capo quando sono a pancia in giù e seguire i volti con gli occhi sono segni di una corretta maturazione psicomotoria e posturale.
- Dai tre ai sei mesi: In questa fase, il piccolo è capace finalmente di mantenere la testa dritta. Cominciano i primi riflessi volontari e il tentativo di afferrare gli oggetti. La visione diventa centrale e riesce a guardare le sue parti del corpo, come mani e piedi, seguendone il movimento. Si possono vedere i suoi primi sorrisi quando davanti a lui ci sono dei volti familiari o qualcosa di piacevole. Tra i tre e sei mesi, i bambini iniziano a rotolare e a stare seduti con supporto.
- Dai sei ai nove mesi: Sono frequenti i tentativi di mettersi in piedi, ma riesce a farlo solo se qualcuno o qualcosa lo sostiene. Il bambino però riesce già a stare seduto e comincia a tenere in mano gli oggetti con maggiore stabilità. Inoltre, riesce a trovare gli oggetti nascosti e prova un senso di insicurezza di fronte a volti sconosciuti. Tra i sette e i dieci mesi, la maggior parte dei bambini inizia a strisciare e a produrre i primi suoni.
- Dai nove ai dodici mesi: Dapprima il piccolo comincia a gattonare nella fase del tummy time e pian piano acquista la capacità di mettersi in piedi anche da solo e fare i primi passi. La deambulazione autonoma è accompagnata dall’acquisizione delle prime parole e dalla voglia di esplorare l’ambiente che lo circonda. È questa la fase in cui sperimenta nuove strategie e interagisce con l’esterno per comunicare le sue esigenze. Inizia anche una fase gestuale: il bambino saluta con la mano e manda baci. A 12 mesi, molti bambini iniziano ad alzarsi in piedi, muoversi con appoggio e fare i primi passi in autonomia.
- Da un anno in poi: Il linguaggio si arricchisce e migliorano le capacità comunicative. Le abilità motorie gli permettono di camminare da solo, afferrare qualsiasi oggetto e cominciare a tenere il cucchiaio per mangiare da solo. Cominciano anche i comportamenti imitativi e i giochi simbolici. Adesso i bambini sono anche capaci di dire di no se non vogliono qualcosa, manifestando una propria volontà.
La finestra temporale standard per l’inizio della deambulazione autonoma è compresa tra i 12 e i 16 mesi. Sebbene vi sia variabilità individuale, l'assenza di deambulazione autonoma dopo i 18 mesi di vita è un campanello d'allarme, anche se il 90% dei bambini a 15 mesi è in grado di camminare.
Riconoscere i Segnali di Allarme: Quando Preoccuparsi
Comprendere le fasi evolutive dello sviluppo psicomotorio permette di scorgere i campanelli d’allarme per riconoscere un ritardo psicomotorio. È importante non minimizzare o aspettare troppo, poiché la presenza di più segnali o di una significativa discrepanza rispetto ai coetanei merita sempre un approfondimento specialistico.
Sviluppo Psicomotorio 0-1-2 mesi del Neonato [ Sviluppo Motorio, Cognitivo, Linguaggio, Sociale]
Ecco alcuni segnali che facilitano un riconoscimento della difficoltà:
- Neonato all'età di tre mesi circa: Non riesce a controllare il movimento della sua testa e a tenerla dritta. Non sorride quando si trova davanti a volti familiari e non segue il movimento degli oggetti con gli occhi.
- Bambino a partire dai quattro mesi: È impassibile di fronte agli stimoli esterni e si presenta molto rigido nella postura. Non riesce a stare seduto correttamente e la testa tende a cadere all’indietro.
- Verso gli otto mesi: Non riesce ancora a prendere gli oggetti e non ha sviluppato una delle forme linguistiche più importanti di questa fase di crescita, la lallazione.
- Mancata deambulazione e linguaggio povero: Non è capace di gattonare e quando ci prova una parte del corpo viene trascinata. Neanche con un sostegno è capace di rimanere in piedi. Il linguaggio è talmente scarso che il bambino non parla e non riesce neanche a gesticolare.
Questi sintomi possono manifestarsi sotto forma di mancanza di iniziativa o di poco interesse per interagire con altri bambini o adulti. Un altro indicatore è la difficoltà nel comprendere e seguire semplici istruzioni, che può essere un segnale di ritardo nelle capacità cognitive. Il riconoscimento di alcuni di questi segni evidenti di mancato sviluppo psicomotorio deve spingere il genitore a recarsi dal pediatra per ulteriori delucidazioni.
Le Cause del Ritardo Psicomotorio e della Deambulazione Tardiva
Nonostante le indagini sui diversi casi di bambini con ritardo dello sviluppo psicomotorio, non esiste ancora alcun dato certo sulle cause che lo determinano. Le ipotesi vengono fatte sulla base delle caratteristiche di questi deficit, analizzando se sono più rilevanti a livello motorio o psicologico. Non c’è ancora chiarezza sulle cause del ritardo psicomotorio, ma si pensa siano più frequenti quelle genetiche, ambientali e neurologiche. La maturazione del sistema nervoso centrale e le esperienze ambientali giocano un ruolo cruciale nello sviluppo del bambino.
Fattori Non Neurologici che Influenzano la Deambulazione
I ritardi nella deambulazione non sono sempre imputabili a cause neurologiche complesse. Possono esistere altre condizioni che ne rallentano l'acquisizione:
- Ritardi semplici: Sono i più frequenti, spesso a carattere familiare e legati alla maturazione del sistema nervoso. Il bambino in genere si sposta "a gattoni" o striscia sul ventre e sul posteriore. Per altri aspetti, il suo sviluppo psicomotorio è normale. Questi ritardi non richiedono trattamento specifico, poiché i bambini arrivano a camminare spontaneamente o con l'aiuto di semplici esercizi motori.
- Ritardi psicologici: Sono dovuti a una situazione affettiva o sociale problematica, fonte di una scarsa autostima che si traduce in qualche difficoltà durante l’apprendimento della deambulazione. L'evoluzione è favorevole, purché il contesto socio-affettivo migliori.
- Anomalie a carico della muscolatura scheletrica: Deformità del piede o lussazione congenita dell’anca possono essere responsabili di problemi motori più o meno gravi, rallentando l'apprendimento della deambulazione.
- Prematurità: La prematurità, specialmente se associata a un basso peso alla nascita, può causare alterazioni muscolari e ritardi nelle abilità motorie. I neonati prematuri spesso acquisiscono le abilità neuromotorie in ritardo rispetto ai nati a termine; tale ritardo è condizionato dal grado di prematurità e, dunque, è da considerarsi "normale".
- Fattori ambientali: La mancanza di stimolazione adeguata, una deprivazione ambientale o la trascuratezza possono influenzare negativamente lo sviluppo psicomotorio del bambino.
- Cause genetiche: Sono suggerite dalla presenza di altri casi in famiglia. Altre volte, invece, si riscontrano alterazioni cromosomiche di cui non sempre si conosce il significato.
Fattori Neurologici: La Paralisi Cerebrale Infantile
In caso di persistenza di ritardi delle capacità motorie si ipotizza un problema neurologico e si cominciano ad effettuare indagini specifiche. Tra le cause neurologiche, l'infermità motoria cerebrale, più comunemente nota come paralisi cerebrale infantile (PCI), rappresenta un insieme di conseguenze motorie prodotte da una lesione cerebrale insorta durante la gestazione, il parto o nel periodo neonatale. Tali lesioni possono comportare disturbi di gravità estremamente variabile, dalla semplice goffaggine a una paralisi degli arti. Il bambino con paralisi cerebrale infantile può manifestare qualsiasi combinazione di segni e diversi arti possono essere affetti da diverse disabilità. I segni diventano riconoscibili non appena il bambino impara a sedersi, ad alzarsi da una posizione seduta, e comincia a strisciare o camminare.
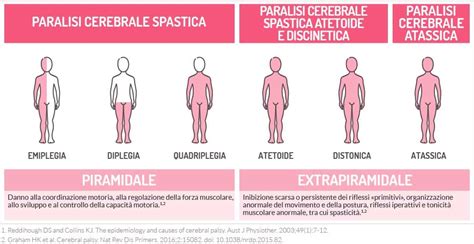
- Compromissione del tono muscolare e della coordinazione: Un tono muscolare scarso si verifica nel caso in cui i muscoli non si coordinino. Quando ciò accade, i muscoli che lavorano in coppia (bicipiti e tricipiti, per esempio) possono contrarsi o rilassarsi allo stesso tempo, impedendo il movimento e la coordinazione. La compromissione del tono muscolare può riguardare gli arti e il corpo di un bambino in diversi modi. Alcuni segni saranno più evidenti quando il bambino è sotto stress. È comune per un bambino esperire diversi tipi di controllo muscolare alterato in arti opposti. Disturbi dell’andatura - disfunzioni di controllo che influenzano il modo in cui un bambino cammina - sono frequenti.
- Problemi posturali e riflessi anomali: La paralisi cerebrale infantile colpisce la postura e l’equilibrio. In genere, la postura dovrebbe essere simmetrica. Ad esempio, un bambino in posizione seduta dovrebbe normalmente avere entrambe le gambe di fronte a sé. Una postura asimmetrica comporta che gli arti di sinistra e di destra non rispecchiano gli uni gli altri. Le articolazioni dell’anca rappresentano un ambito all’interno del quale l’asimmetria posturale spicca tra gli esempi di paralisi cerebrale. Le risposte posturali sono reazioni previste quando si mette un bambino in certe posizioni e, di norma, appaiono man mano che il bambino si sviluppa. Tra queste vi sono:
- Riflesso di Landau: Mantenendo il neonato in sospensione ventrale con il capo, la colonna e gli arti in estensione, le gambe cadono se si spinge la testa verso il basso, si alzano se la si solleva.
- Riflesso del paracadute: Quando il bambino è posizionato con la testa verso il pavimento, il neonato pone istintivamente le mani come per prepararsi all’impatto.
- Raddrizzamento della testa: Quando un bambino viene fatto dondolare avanti e indietro la sua testa rimane dritta.
- Raddrizzamento del tronco: Spinto rapidamente di lato, un bambino in posizione seduta resisterà alla forza e userà la mano e il braccio opposti per evitare l’impatto.Problemi nei riflessi sono movimenti involontari che il corpo produce in risposta ad uno stimolo. Alcuni riflessi primari sono presenti alla nascita o subito dopo, ma scompaiono nelle fasi prevedibili di sviluppo man mano che il bambino cresce. Riflessi anormali possono indicare paralisi cerebrali infantili. L’iperreflessia è la risposta a riflessi eccessivi che causano spasmi muscolari e spasticità. Riflessi primari anormali potrebbero manifestarsi non correttamente nei bambini con paralisi cerebrale infantile, o potrebbero non svanire in specifiche fasi di sviluppo. Esempi includono:
- Riflesso tonico asimmetrico del collo (ATNR): Quando la testa ruota da un lato, le gambe si stendono sullo stesso lato e gli arti opposti si contraggono in modo tale da assumere una posizione a schermidore.
- Riflesso tonico simmetrico del collo (STNR): Il bambino assume una posizione di gattonamento quando la testa è estesa.
- Riflesso spinale di Galant: Quando il bambino è in posizione prona, i fianchi ruotano verso la parte del corpo che viene toccata.
- Riflesso tonico labirintico (TLR): Quando la testa è piegata all’indietro la schiena si inarca, le gambe si raddrizzano e le braccia si piegano.
- Riflesso di presa (o prensione): Quando si stimola il palmo della mano, la manina si chiude a pugno in posizione di presa.
- Riflesso di piazzamento: Quando un neonato è in posizione eretta e la parte posteriore di un piede tocca la superficie, le gambe si flettono.
- Riflesso di Moro (o di abbraccio): Quando il bambino è inclinato con le gambe piegate sulla testa, le braccia si stendono.Anche la precoce preferenza per una mano può indicare eventuali disturbi, dato che si tratta di un arco temporale ampio e di una media approssimativa.
- Difficoltà della funzione grosso e fino motoria: La funzione grosso motoria rappresenta la capacità di compiere ampi movimenti di coordinazione usando arti e gruppi muscolari multipli. Tale funzione può essere compromessa da un tono muscolare anormale, in particolar modo da ipertonia (eccessivo tono muscolare) ed ipotonia (tono muscolare ridotto). L’incapacità di un bambino di sedersi senza sostegno può essere un segno di paralisi cerebrale infantile. Il Sistema di Classificazione della Funzione Grosso Motoria (GMFCS), un sistema a cinque livelli comunemente usato per classificare i livelli di funzionalità, utilizza l’equilibrio da seduti come parte del suo sistema di livello di gravità. La funzione fino motoria rappresenta la categoria di abilità nell’ambito delle quali si è in grado di eseguire movimenti precisi. Abilità fino motorie compromesse o ritardate sono segni rivelatori di una possibile paralisi cerebrale.
- Problemi della funzione oro-motoria e del linguaggio: La difficoltà nell’uso di labbra, della lingua e della mascella è un segnale di funzione oro-motoria compromessa; questo disturbo può presentarsi nel 90% dei bambini in età prescolare ai quali sia stata diagnosticata la paralisi cerebrale. La comunicazione orale richiede un adeguato sviluppo fisico ed intellettuale. La paralisi cerebrale compromette gli aspetti fisici del linguaggio controllando impropriamente i muscoli preposti all’esecuzione verbale, inclusi quelli che controllano l’inspirazione e l’espirazione necessarie alla produzione di schemi discorsivi corretti. L’aprassia, l’incapacità del cervello di trasmettere efficacemente dei segnali corretti ai muscoli usati per parlare, è un tipo di disturbo del linguaggio comune nel caso di paralisi cerebrale. L'aprassia verbale colpisce i muscoli preposti all’articolazione verbale, soprattutto per quanto riguarda la specifica sequenza dei movimenti necessari ad eseguire la pronuncia corretta. L'aprassia orale compromette la capacità di compiere movimenti muti della bocca, ma non è legata esclusivamente al linguaggio. La disartria è un altro disturbo del linguaggio comune nel caso di paralisi cerebrale. Come l’aprassia, è un disturbo neurologico, ma non una condizione muscolare. Si trova spesso in casi di paralisi cerebrale che comportano ipertonia e ipotonia, e può manifestarsi come disartria flaccida, con un discorso nasale, lamentoso, ansimante causato dall’incapacità delle corde vocali di aprirsi e chiudersi correttamente.
- Altri segni e sintomi correlati a danni neurologici: La perdita di saliva è un altro segno di paralisi cerebrale che deriva dal fatto che i muscoli del viso e della bocca non sono in grado di controllare adeguatamente la coordinazione. Con la paralisi cerebrale si possono presentare anche problemi alimentari, come la disfagia, una difficoltà persistente o dolore durante la deglutizione, che colpisce circa il 60% delle persone con paralisi cerebrale. Altri indicatori di possibili danni neurologici neonatali includono un basso indice di APGAR per più di 5 minuti, segni e sintomi di meningite o encefalite (infiammazione delle membrane intorno al cervello e il midollo spinale), e segni e sintomi di kernittero (danno cerebrale causato da eccesso di bilirubina).
Il Ritardo Globale dello Sviluppo (RGS) come Quadro Complesso
Il Ritardo Globale dello Sviluppo (RGS) è un termine utilizzato in ambito medico e psicologico per descrivere una condizione in cui un bambino non raggiunge le tappe fondamentali dello sviluppo tipiche per la sua età in due o più aree dello sviluppo. Queste aree possono includere la motricità grossolana (come il camminare), la motricità fine (come manipolare oggetti), il linguaggio e la comunicazione, lo sviluppo cognitivo (capacità di pensiero e apprendimento), le abilità sociali e il comportamento adattivo (capacità di svolgere compiti quotidiani in modo indipendente). Il termine “globale” riflette il fatto che il ritardo riguarda più aree dello sviluppo, piuttosto che essere limitato a un singolo ambito, distinguendolo da altri tipi di ritardi dello sviluppo che possono interessare solo il linguaggio o solo la motricità. Il RGS non è una diagnosi definitiva, ma piuttosto un’indicazione di una situazione che richiede ulteriori approfondimenti diagnostici e interventi.
- Caratteristiche e Criteri Diagnostici: Il Ritardo Globale dello Sviluppo (RGD), secondo il DSM-5, è caratterizzato da un rallentamento o da una significativa compromissione in più aree dello sviluppo cognitivo, motorio, linguistico e sociale. Nei bambini con RGD, queste difficoltà diventano evidenti quando non riescono a raggiungere le tappe dello sviluppo attese per la loro età. Ad esempio, un bambino potrebbe non essere in grado di camminare o parlare entro il periodo previsto, mostrando un ritardo rispetto ai coetanei. Questo può manifestarsi sotto forma di lentezza nell’apprendimento di abilità semplici, come afferrare oggetti, sedersi o seguire istruzioni semplici, fino a difficoltà più complesse, come formare frasi complete o interagire socialmente in modo appropriato. Una compromissione cognitiva generalizzata è uno dei segni distintivi, manifestandosi attraverso difficoltà nell’elaborazione delle informazioni, nella risoluzione di problemi e nell’acquisizione di nuove conoscenze. I ritardi nelle competenze motorie, sia grossolane che fini, sono spesso presenti, includendo difficoltà a sviluppare il controllo del corpo (stare seduti, camminare, correre) e a manipolare oggetti piccoli o eseguire attività che richiedono coordinazione occhio-mano. Deficit linguistici significativi sono una caratteristica comune, riguardando sia l’espressione verbale che la comprensione. Infine, i bambini con RGD possono mostrare difficoltà significative nelle interazioni sociali, avendo problemi a stabilire e mantenere il contatto visivo, a rispondere alle espressioni emotive degli altri o a partecipare a giochi interattivi. Secondo il DSM-5, il Ritardo Globale dello Sviluppo viene diagnosticato nei bambini di età inferiore ai cinque anni che non hanno ancora raggiunto le tappe di sviluppo attese in diverse aree, ma per i quali non è ancora possibile effettuare una valutazione accurata del livello intellettivo generale. Un aspetto chiave della diagnosi di RGD è che non deve essere attribuito a una causa specifica immediatamente identificabile, come una paralisi cerebrale o una malattia genetica. È essenziale rivalutare il bambino man mano che cresce per determinare se il ritardo persiste, si risolve o evolve in un altro disturbo del neuro-sviluppo.
- Età di Insorgenza e Variabilità: L’RGD è una condizione che si manifesta nei primi anni di vita del bambino, influenzando diverse aree dello sviluppo. Sebbene la sua insorgenza sia tipicamente evidente già nei primi mesi o anni di vita, l’identificazione di un quadro completo può variare in base alla gravità dei sintomi e al contesto in cui il bambino cresce. Spesso, i segnali possono emergere già nei primi sei mesi di vita, con bambini che potrebbero non raggiungere tappe fondamentali dello sviluppo motorio, come sollevare la testa o afferrare oggetti. L’età tra i sei mesi e un anno è spesso cruciale per l’identificazione dei primi segnali più marcati, quando i bambini iniziano tipicamente a sviluppare abilità come sedersi senza supporto o balbettare. I segnali più evidenti tendono a comparire tra i 12 e i 24 mesi, periodo in cui i bambini iniziano a camminare e a pronunciare parole semplici. Nei casi in cui i ritardi iniziali non siano stati riconosciuti, il RGD può diventare più evidente nell’età prescolare, tra i due e i cinque anni. In alcuni casi, può diventare evidente solo in contesti in cui la stimolazione ambientale o educativa è insufficiente. È importante sottolineare che l’età di insorgenza può variare significativamente da un bambino all’altro.
- Diagnosi Differenziale dell'RGS: La diagnosi differenziale del Ritardo Globale dello Sviluppo (RGD) è un processo complesso che richiede un’analisi approfondita delle caratteristiche cliniche del bambino, al fine di distinguere il RGD da altre condizioni che possono presentare sintomi simili. Poiché il RGD si manifesta con un rallentamento generalizzato in più aree dello sviluppo, è fondamentale escludere altre patologie o disturbi che potrebbero spiegare tali ritardi. Questo processo richiede una valutazione multidisciplinare e l’uso di strumenti diagnostici specifici.
- Disabilità Intellettiva (DI): Condivide alcune caratteristiche con il RGD, ma viene diagnosticata solo in bambini di età superiore ai 5 anni, quando è possibile ottenere una valutazione accurata del livello intellettivo. Il RGD è una diagnosi transitoria prima dei 5 anni.
- Disturbo dello Spettro Autistico (ASD): Entrambi possono includere ritardi nel linguaggio, nell’interazione sociale e nello sviluppo cognitivo. L’ASD è caratterizzato da sintomi specifici come comportamenti ripetitivi, interessi ristretti e difficoltà a comprendere le regole implicite della comunicazione sociale.
- Disturbi specifici del linguaggio (DSL): Nel RGD il ritardo nel linguaggio è spesso generalizzato e accompagna difficoltà in altre aree, mentre nei DSL le difficoltà linguistiche sono isolate.
- Disturbi del movimento o paralisi cerebrale: Presentano ritardi nello sviluppo motorio, ma sono caratterizzati da segni neurologici specifici (spasticità, atassia, ipotonia) che non sono tipici del RGD.
- Disturbi sensoriali (udito o vista): Possono simulare un RGD influenzando linguaggio, motricità e interazioni sociali. Una perdita uditiva non diagnosticata, ad esempio, può causare ritardi linguistici.
- Condizioni genetiche o metaboliche: Alcune sindromi (es. sindrome di Down, sindrome dell’X fragile) o disturbi metabolici (es. fenilchetonuria) possono presentare quadri clinici simili al RGD, ma con caratteristiche aggiuntive distintive (fisiche, genetiche, metaboliche).
- Disturbi psicologici o ambientali: Difficoltà derivanti da deprivazione ambientale, trascuratezza o traumi psicologici possono essere confuse con RGD. Questi ritardi possono migliorare significativamente con interventi adeguati.
Il Percorso Diagnostico: Dalla Segnalazione alla Valutazione Specialistica
Una prima diagnosi è effettuata dai genitori se riescono a riconoscere i segni di un ritardo psicomotorio infantile. È opportuno non sottovalutare il problema pensando sia solo un normale ritardo nello sviluppo di base e recarsi al più presto da uno specialista. Successivamente sarà il medico di base a indirizzare verso un neuropsichiatra infantile per una prima valutazione neuropsichiatrica, in modo che si arrivi prima possibile ad una diagnosi accurata, per iniziare un trattamento terapeutico precoce.
Sviluppo Psicomotorio 0-1-2 mesi del Neonato [ Sviluppo Motorio, Cognitivo, Linguaggio, Sociale]
Il neuropsichiatra infantile è il medico che si occupa della diagnosi e del recupero nei casi di ritardo psicomotorio. Il suo ruolo è quello di accertare il problema attraverso diversi strumenti valutativi.
- L’osservazione del bambino è la prima fase diagnostica e comprende un esame neurologico e l’osservazione. Il piccolo viene osservato nei suoi comportamenti spontanei e nelle situazioni in cui viene messo nella condizione di rispondere a degli stimoli precisi predisposti dal medico. La valutazione neuropsichiatrica non deve essere intesa come un controllo settoriale, ma come un’osservazione ad ampio raggio. Un singolo sintomo non va mai analizzato isolatamente.
- Gli strumenti di valutazione utilizzati dal neuropsichiatra infantile si avvalgono di scale di valutazione ed esami ben precisi. Si cercano inoltre le possibili cause nella vita del bambino e nell’ambiente in cui vive. Tra questi, le scale Griffiths sono test che forniscono una valutazione del profilo di sviluppo e del livello evolutivo, utili per "scattare una fotografia" dello sviluppo del bambino in un determinato momento, per valutare i progressi nel tempo e avere un linguaggio comune fra i vari professionisti. Queste scale si applicano proponendo al bambino differenti giochi (cubetti, quiet book, campanelle) e osservando il suo comportamento (si volta se chiamato? Indica un oggetto? Batte le mani?). La valutazione neuropsichiatrica può includere esami strumentali come la risonanza magnetica e l’elettroencefalogramma, oltre a scale di valutazione delle abilità. Riuscire a fare una diagnosi certa non è facile: bisogna indagare sul percorso di vita del bambino per escludere la presenza di altre patologie correlate e ipotizzare delle cause che inibiscono il normale sviluppo psicomotorio.
Un compito importante dello specialista è quello di informare i genitori sulle caratteristiche del ritardo psicomotorio infantile, per alleviare la loro preoccupazione e aiutarli a migliorare le condizioni di vita del figlio.
L'Importanza dell'Intervento Precoce e del Trattamento
L’intervento precoce è cruciale per migliorare significativamente le abilità motorie, cognitive e sociali del bambino con ritardo psicomotorio, e numerosi studi dimostrano che intervenire nei primi anni di vita migliora significativamente la prognosi. Gli interventi tempestivi sono fondamentali per dare al bambino le migliori possibilità di sviluppo.

- Il recupero del ritardo psicomotorio è possibile attraverso un percorso terapeutico che permette di scegliere tra sedute di gruppo o individuali, le aree dove intervenire e gli obiettivi prefissati. Gli interventi neuropsicomotori si integrano con quelli logopedici e con la fisioterapia, con la collaborazione attiva di genitori ed insegnanti del bambino. La fisioterapia è un altro intervento chiave, aiutando i bambini a sviluppare abilità motorie e migliorare la coordinazione. Per far sì che sia efficace e per ottenere il massimo recupero possibile, il trattamento neuro e psicomotorio, ossia la presa in carico del bambino da parte del TNPEE (Terapista della Neuro e Psicomotricità dell’Età Evolutiva) che attraverso tecniche, giochi e stimolazioni saprà facilitare l’acquisizione di quella competenza mancante o deficitaria, deve essere stabile nel tempo (con incontri solitamente bisettimanali e con una durata di 45 minuti ciascuno), precoce quanto più possibile e globale (quindi che coinvolga tutte le figure di riferimento del bambino come genitori, nonni, insegnanti).
- Il ruolo dei genitori e della famiglia: I genitori svolgono un ruolo fondamentale nel supporto al bambino con ritardo psicomotorio. Creare un ambiente sicuro e ricco di stimoli che incoraggi l’esplorazione è essenziale per favorire lo sviluppo psicomotorio. Il rinforzo positivo, come celebrare i successi dei bambini, è fondamentale per costruire la loro fiducia nelle capacità motorie. In progetti di interventi sulle condizioni del bambino, è necessaria la collaborazione del neuropsichiatra infantile con altre figure specializzate in determinati settori. È importante distinguere il ritardo dello sviluppo psicomotorio da altre condizioni simili, poiché i sintomi possono sovrapporsi con quelli di altri disturbi.
- Il coinvolgimento della scuola: Anche le maestre sono inserite in questo percorso, per imparare a gestire al meglio la situazione nelle ore scolastiche e aiutare il bambino di avere dei progressi in ambito didattico. I docenti devono essere informati sulle caratteristiche del problema dell’alunno in difficoltà e attuare le giuste strategie educative. Un approccio educativo personalizzato è essenziale per supportare lo sviluppo del bambino nella scuola, integrando strategie terapeutiche e didattiche.
Conseguenze a Lungo Termine e Prospettive
Il ritardo dello sviluppo psicomotorio nei bambini causa delle inevitabili conseguenze nell’acquisizione di altre abilità conoscitive e nel suo inserimento sociale e scolastico. I dati statistici dimostrano che i casi di ritardo dello sviluppo psicomotorio nel tempo possono soffrire di altre problematiche correlate, come i disturbi della coordinazione motoria, disturbi della sfera linguistica e disturbi nell’apprendimento. È opportuno intervenire precocemente per evitare di peggiorare la situazione prima che il bambino diventi più grande, perché già in età scolare avrà delle difficoltà nel suo percorso di apprendimento e di interazione con i compagni. È importante notare che i disturbi dello sviluppo psicomotorio possono manifestarsi anche senza essere associati a disabilità intellettiva nei successivi anni di vita. Questo significa che, con un intervento adeguato, molti bambini possono superare le difficoltà iniziali e sviluppare una vita scolastica e sociale soddisfacente.
Quando i bambini presentano un anomalo sviluppo psicomotorio, bisogna lavorare su diversi aspetti della sua vita, sia in casa che a scuola. Con un’azione globale è possibile ridurre le conseguenze nella sua vita da adulto e consentirgli di intraprendere delle attività alla sua portata, tenendo conto dei suoi tempi e delle sue difficoltà. L’obiettivo degli interventi terapeutici è promuovere l’autonomia e le competenze sociali del bambino, migliorando così la sua qualità di vita. In sintesi, comprendere e affrontare il ritardo dello sviluppo psicomotorio richiede un’attenzione continua e un impegno da parte di genitori e specialisti. L’importanza dell’intervento precoce non può essere sottolineata abbastanza: agire tempestivamente può portare a miglioramenti significativi nelle abilità del bambino, garantendo una vita più serena e autonoma.
tags: #bambino #non #cammina #problemi #neurologici