Introduzione all'Universo degli Anticorpi Anti-Muscolo Liscio (ASMA)
Gli anticorpi anti-muscolo liscio (ASMA) sono autoanticorpi, ossia proteine prodotte dal sistema immunitario che, anziché difendere l’organismo da agenti esterni, attaccano per errore componenti delle proprie cellule. Queste proteine sono in grado di riconoscere ed attaccare una proteina chiamata actina, presente diffusamente nella muscolatura liscia e in altri tessuti dell’organismo di appartenenza, con una particolare predilezione per il fegato. La loro presenza nel sangue rappresenta un importante indicatore diagnostico per diverse patologie epatiche, in particolare per l’epatite autoimmune di tipo 1. Comprendere il ruolo, la rilevanza e le implicazioni cliniche degli ASMA è fondamentale, specialmente in contesti specifici e delicati come la gravidanza, dove le dinamiche immunologiche e le esigenze terapeutiche assumono una rilevanza peculiare, necessitando di un'attenzione specialistica e approfondita. La complessa interazione tra il sistema immunitario materno, la salute epatica e lo sviluppo fetale rende questa area di studio e gestione clinica particolarmente critica.
Cosa Sono Esattamente gli Anticorpi Anti-Muscolo Liscio (ASMA)?
Gli anticorpi anti-muscolo liscio (ASMA) sono, per definizione, autoanticorpi. Questo significa che sono agenti del sistema immunitario che, a causa di un malfunzionamento o di un'errata programmazione, perdono la capacità di distinguere tra "self" (componenti del proprio organismo) e "non-self" (agenti estranei o patogeni). Di conseguenza, questi autoanticorpi si dirigono contro strutture proprie del corpo. Nello specifico, gli ASMA sono proteine prodotte dal sistema immunitario che hanno come bersaglio principale l’actina, una proteina citoscheletrica cruciale per la contrazione muscolare e per numerosi processi cellulari. L’actina è abbondantemente presente nella muscolatura liscia di vari organi (come intestino, vasi sanguigni) e, significativamente, anche nelle cellule del fegato.
La maggior parte degli anticorpi anti-muscolo liscio prodotti nelle epatiti autoimmuni è specificatamente rivolta contro una forma particolare di actina, denominata F-actina. Questa specificità rende gli ASMA un marcatore relativamente specifico per alcune condizioni epatiche autoimmuni. La loro azione consiste nel riconoscere e legarsi all'actina, scatenando una risposta infiammatoria che, nel fegato, può portare a danno tissutale cronico. È per questo motivo che la loro rilevazione nel circolo sanguigno assume un significato clinico importante. Il sistema immunitario, che normalmente ci protegge, in questo caso innesca un processo dannoso. La ricerca di questi autoanticorpi è un passaggio chiave nella diagnostica di diverse malattie autoimmuni che colpiscono il fegato, poiché la loro presenza indica una disregolazione immunitaria di fondo.
Il Ruolo Diagnostico degli ASMA nelle Epatopatie Autoimmuni
L’esame degli anticorpi anti muscolo liscio viene prescritto principalmente in situazioni cliniche ben definite, quando vi è il sospetto di una patologia epatica autoimmune. La prima e più comune circostanza è quando gli esami del sangue di routine del fegato, come le transaminasi aspartato aminotransferasi (AST) e alanina aminotransferasi (ALT), o la bilirubina, risultano alterati senza una causa evidente. Questo include l'assenza di infezioni virali (come epatite B o C), abuso di alcol, o l'esposizione a farmaci epatotossici o tossine ambientali.
Gli ASMA vengono prescritti in caso di sospetto di epatite autoimmune in presenza di sintomi aspecifici ma persistenti come affaticamento cronico, debolezza generalizzata e ittero (ingiallimento della pelle e degli occhi), insieme alle già menzionate alterazioni degli esami di laboratorio di routine. Questi sintomi, sebbene non esclusivi dell'epatite autoimmune, in combinazione con l'alterazione dei parametri epatici, suggeriscono la necessità di approfondimenti diagnostici.
Il test viene utilizzato anche per la diagnosi differenziale tra diverse forme di epatite e, più in generale, per distinguere l’epatite autoimmune da altre cause di danno epatico. Vengono richiesti anche nel caso in cui il medico voglia capire la causa di una epatopatia e voglia fare diagnosi differenziale tra infezioni virali, farmaci, droghe, abuso d’alcol, tossine, condizioni genetiche, condizioni metaboliche e altre patologie autoimmuni non specificamente epatiche che possono avere manifestazioni sistemiche. Questa distinzione è cruciale, poiché la gestione e il trattamento di un'epatite autoimmune differiscono radicalmente da quelli di altre forme di epatopatia.
La produzione degli anticorpi anti-muscolo liscio è fortemente associata alla presenza di epatite autoimmune, in particolare l'epatite autoimmune di tipo 1. Un aumento importante del titolo anticorpale di ASMA, o degli anticorpi anti-actina e/o degli anticorpi anti-nucleo (ANA), di solito è associato ad epatite autoimmune di tipo 1. Questo tipo rappresenta la forma più comune di epatite autoimmune. Talvolta, la presenza di ASMA è stata osservata anche in altre patologie del fegato, come la cirrosi biliare primitiva (PBC), ma in genere con un titolo anticorpale significativamente più basso. In questi casi, un incremento minore di ASMA è presente nel 50% dei pazienti con colangite biliare primitiva (PBC), ma il loro ruolo diagnostico è secondario rispetto ad altri marcatori specifici per la PBC. È importante notare che il titolo anticorpale degli ASMA è più basso nei bambini ed in persone con il sistema immunitario compromesso, il che può rendere l'interpretazione dei risultati più complessa in queste popolazioni.
Epatite Autoimmune: Una Panoramica Dettagliata
L’epatite autoimmune è una malattia infiammatoria cronica del fegato che si instaura quando il sistema immunitario del paziente attacca erroneamente le proprie cellule epatiche, riconoscendole come estranee. Questa condizione si presenta come un’infiammazione acuta o cronica del fegato che non è riconducibile ad altre cause note, quali infezioni virali (ad esempio, epatite A, B, C), esposizione a farmaci o tossine, patologie ereditarie o abuso di alcol. La natura insidiosa di questa malattia risiede nella sua capacità di progredire senza sintomi evidenti nelle fasi iniziali, o con sintomi aspecifici che possono essere confusi con altre condizioni.
Se non diagnosticata e trattata adeguatamente, l’epatite autoimmune può evolvere in un’infiammazione cronica che porta a danni progressivi al fegato, culminando nella fibrosi, nella cirrosi epatica e, in alcuni casi gravi, nell’insufficienza epatica. La cirrosi epatica è uno stadio avanzato di cicatrizzazione del fegato, dove il tessuto epatico sano viene sostituito da tessuto cicatriziale, compromettendo gravemente la funzionalità dell'organo. L'insufficienza epatica, d'altra parte, rappresenta la perdita quasi totale della capacità del fegato di svolgere le sue funzioni vitali, una condizione spesso terminale senza trapianto.
Questa patologia può colpire chiunque, indipendentemente dall’età, ma una caratteristica epidemiologica saliente è la sua maggiore incidenza nel sesso femminile: nell’80% dei casi diagnosticati si tratta di donne. Questo dato suggerisce una potenziale influenza di fattori ormonali o genetici legati al sesso nella patogenesi della malattia, un aspetto particolarmente rilevante quando si considera il contesto della gravidanza.
La maggior parte dei soggetti affetti da questa malattia, in particolare oltre il 70%, presenta ASMA o anticorpi anti-actina, da soli o insieme ad anticorpi anti-nucleo (ANA). Questa elevata prevalenza di autoanticorpi rende gli ASMA un indicatore chiave per la diagnosi e la classificazione dell'epatite autoimmune. È importante sottolineare che l’epatite autoimmune può coesistere con altre forme di epatite. Sì, ad esempio, l’epatite autoimmune può co-esistere con epatiti virali, come l’epatite B o l’epatite C, e il danno epatico può essere ulteriormente esacerbato dall’abuso d’alcol. Questa sovrapposizione rende la diagnosi e la gestione clinica ancora più complesse, richiedendo un approccio diagnostico e terapeutico integrato. Il riconoscimento precoce e l'intervento tempestivo sono essenziali per modificare il decorso della malattia e migliorare la prognosi.
l'epatite autoimmune (AIH): Intervista con PD. Dr. med. Benedetta Terziroli Beretta-Piccoli
Il Processo Diagnostico e l'Interpretazione dei Risultati degli ASMA
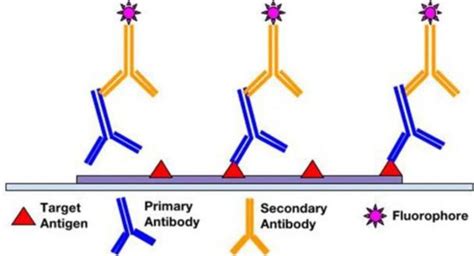
Il test per gli anticorpi anti muscolo liscio è un esame relativamente semplice e non invasivo, che si esegue attraverso un comune prelievo di sangue venoso, di solito effettuato dal braccio. La metodologia di laboratorio più diffusa e accreditata per rilevare e quantificare gli ASMA è l’immunofluorescenza indiretta (IFI). Questa tecnica prevede l’esposizione del siero del paziente a cellule di muscolo liscio, generalmente derivate da stomaco di roditore, fissate su un vetrino. Se nel siero del paziente sono presenti ASMA, questi si legheranno all’actina presente nelle cellule del muscolo liscio. Successivamente, viene aggiunto un secondo anticorpo, marcato con una sostanza fluorescente, che si lega agli ASMA già fissati, rendendoli visibili al microscopio a fluorescenza. L’intensità della fluorescenza e il modello di colorazione osservato permettono di rilevare e misurare la quantità, o titolo anticorpale, degli ASMA (o anticorpi anti-actina) nel sangue. È importante notare che, sebbene esista un test che rileva gli anticorpi specifici anti-actina (anti-F actina), esso non è sempre disponibile in tutti i laboratori.
I valori normali degli anticorpi anti muscolo liscio dovrebbero essere assenti o negativi, sia negli uomini che nelle donne. La presenza di ASMA, e in particolare un alto titolo anticorpale, è un dato altamente suggestivo di epatite autoimmune di tipo 1, che, come menzionato, rappresenta circa l’80-90% di tutti i casi di epatite autoimmune. Tuttavia, è fondamentale ricordare che un risultato positivo degli ASMA, anche ad alto titolo, non è sufficiente da solo per porre una diagnosi definitiva di epatite autoimmune. La diagnosi richiede una valutazione complessiva che tenga conto dei sintomi clinici del paziente, dei risultati di altri test di laboratorio (come ANA, anticorpi anti-LKM-1, livelli di immunoglobuline), dell'esclusione di altre cause di danno epatico e, spesso, di un esame istologico del fegato (biopsia epatica). La presenza di ASMA, anticorpi anti-F actina e ANA è fortemente indicativa di epatite autoimmune ma non ha valenza diagnostica esclusiva.
Il titolo anticorpale può variare nel corso della malattia e non è strettamente correlato alla gravità dei sintomi o alla prognosi, sebbene titoli più elevati siano generalmente associati a maggiore attività della malattia. Un risultato negativo o assente è considerato normale e indica che non ci sono evidenze di epatite autoimmune di tipo 1. Se gli anticorpi anti muscolo liscio sono presenti a causa di una condizione temporanea, come ad esempio la mononucleosi infettiva, questi tenderanno a scomparire dal circolo sanguigno dopo la guarigione dalla malattia. In questi casi, gli ASMA possono scomparire? Sì, se presenti per cause temporanee, come ad esempio la mononucleosi, allora potranno sparire dal circolo sanguigno in seguito alla risoluzione della patologia. Se l’esame degli anticorpi anti muscolo liscio risulta positivo, è importante non allarmarsi eccessivamente ma procedere con gli approfondimenti diagnostici necessari, sotto la guida di uno specialista epatologo, per ottenere una diagnosi accurata e tempestiva.
ASMA e Gravidanza: Un Contesto Delicato e Richiede Attenzione Speciale
La gravidanza è un periodo di profonde e complesse modificazioni fisiologiche e immunologiche nel corpo della donna, progettate per tollerare la presenza del feto semiallogenico. Questi cambiamenti possono influenzare o essere influenzati dalla presenza di autoanticorpi come gli ASMA e dalle condizioni autoimmuni correlate, come l'epatite autoimmune. Sebbene la gravidanza non sia menzionata esplicitamente come causa scatenante o fattore di progressione primaria degli ASMA nei testi diagnostici standard, la gestione dell'epatite autoimmune in gravidanza richiede un'attenzione e una cura particolari, dati i potenziali impatti sia sulla madre che sul feto.
Nelle donne in età fertile, l'epatite autoimmune è una condizione da monitorare attentamente non solo durante la gravidanza, ma anche prima, nella fase di pianificazione, e dopo il parto. Il dato epidemiologico che nell’80% dei casi di epatite autoimmune si tratti di donne sottolinea ulteriormente l'importanza cruciale di considerare questa patologia nel contesto della salute riproduttiva femminile. La presenza di ASMA, soprattutto ad alto titolo, in una donna incinta o che sta pianificando una gravidanza, rende indispensabile una valutazione epatologica specialistica approfondita. Questa valutazione mira a escludere o, nel caso in cui sia presente, a gestire un'eventuale epatite autoimmune attiva o quiescente. Una diagnosi precoce e una gestione ottimale sono essenziali per prevenire complicanze.
L'epatite autoimmune non controllata può avere un impatto significativo sulla gravidanza. Una malattia attiva e non gestita adeguatamente può aumentare il rischio di diverse complicanze materne. Tra queste si annoverano riacutizzazioni dell'epatite stessa, che possono portare a un peggioramento della funzionalità epatica; l'insorgenza o il peggioramento di preeclampsia; ipertensione gestazionale; e, in casi estremamente rari e gravi, insufficienza epatica acuta. Per quanto riguarda il feto, le complicanze possono includere un aumentato rischio di parto pretermine, basso peso alla nascita dovuto a restrizione della crescita intrauterina e, in situazioni cliniche estreme o non trattate, un rischio maggiore di perdita fetale. Tuttavia, è importante sottolineare che, con una diagnosi precoce, un monitoraggio scrupoloso e una gestione terapeutica adeguata e personalizzata, la stragrande maggioranza delle donne con epatite autoimmune può avere gravidanze di successo, con esiti favorevoli sia per la madre che per il bambino.
Il monitoraggio durante la gravidanza è intensificato e include test regolari della funzionalità epatica, quali AST, ALT e bilirubina, oltre a un controllo periodico dei livelli di ASMA e ANA, se ritenuto necessario dallo specialista. Questo approccio proattivo permette di rilevare tempestivamente qualsiasi segno di riacutizzazione della malattia o di peggioramento della funzione epatica. La terapia immunosoppressiva, spesso basata su corticosteroidi (come il prednisone) e immunosoppressori (come l'azatioprina), è cruciale per mantenere la malattia in remissione e prevenire le riacutizzazioni. Molti dei farmaci utilizzati per il trattamento dell'epatite autoimmune sono stati studiati per la loro sicurezza in gravidanza e sono considerati sicuri o a basso rischio. Tuttavia, la decisione sulla terapia, inclusi il tipo di farmaco e il dosaggio, deve essere presa attraverso un processo decisionale congiunto e multidisciplinare, che coinvolga epatologi, ginecologi/ostetrici specializzati in gravidanze a rischio e, talvolta, reumatologi. Questo team di specialisti deve bilanciare attentamente i benefici del controllo della malattia materna con i potenziali, seppur minimi, rischi per il feto. L'obiettivo primario è minimizzare l'attività della malattia e prevenire le riacutizzazioni, che rappresentano la maggiore minaccia per l'esito della gravidanza.
È altresì importante sottolineare che la gravidanza in sé può talvolta modulare la risposta immunitaria. In alcuni casi, si può osservare una temporanea remissione o un miglioramento dell'attività di malattie autoimmuni, inclusa l'epatite autoimmune, a causa dei cambiamenti immunologici materni che tendono a favorire la tolleranza fetale. Questa 'tregua immunologica' è un fenomeno ben noto. Ciononostante, è anche comune che si verifichino riacutizzazioni nel periodo postpartum, quando il sistema immunitario materno ritorna allo stato pre-gravidico e la soppressione immunitaria indotta dalla gravidanza si attenua. Per questo motivo, il follow-up post-parto è altrettanto cruciale quanto il monitoraggio durante la gravidanza, per intercettare e trattare prontamente eventuali riacutizzazioni. La comprensione e la gestione proattiva degli ASMA e dell'epatite autoimmune in gravidanza rappresentano un esempio emblematico della complessità e della delicatezza delle malattie autoimmuni nel contesto riproduttivo, richiedendo un approccio multidisciplinare e altamente specializzato per ottimizzare gli esiti materni e neonatali.
Il Decorso dell'Epatite Autoimmune e la Sua Gestione a Lungo Termine
Il decorso e la gravità dell’epatite autoimmune sono, per loro natura, difficili da predire e variano considerevolmente da individuo a individuo. L’epatite può manifestarsi in una forma acuta, con un'insorgenza improvvisa e sintomi gravi, oppure in una forma cronica, con un'evoluzione più lenta e insidiosa. Indipendentemente dalla presentazione iniziale, una gestione efficace della patologia è assolutamente fondamentale per prevenire la progressione della malattia verso complicanze più gravi e potenzialmente letali, come la già menzionata cirrosi epatica e l'insufficienza epatica.
Il trattamento dell'epatite autoimmune si basa principalmente sulla soppressione della risposta immunitaria anomala che attacca il fegato. I farmaci più comunemente utilizzati a tal fine includono i corticosteroidi, come il prednisone, e gli immunosoppressori, quali l'azatioprina. Questi farmaci agiscono riducendo l'attività del sistema immunitario, diminuendo così l'infiammazione nel fegato e prevenendo ulteriori danni. L'obiettivo primario della terapia è duplice: indurre la remissione della malattia, ossia il ripristino della normale funzionalità epatica e la scomparsa dei sintomi, e mantenere questa remissione a lungo termine. Una volta raggiunta la remissione, il dosaggio dei farmaci viene generalmente ridotto gradualmente per mantenere la malattia sotto controllo con la minima dose efficace possibile. Questo approccio minimizza gli effetti collaterali a lungo termine associati alla terapia immunosoppressiva cronica, che possono includere osteoporosi, diabete, ipertensione e aumentato rischio di infezioni.
Il monitoraggio costante della funzionalità epatica, attraverso esami del sangue periodici che includono transaminasi, bilirubina, albumina e tempi di protrombina, è essenziale. Questo permette di valutare l'efficacia del trattamento, di rilevare precocemente eventuali riacutizzazioni della malattia e di adattare la terapia di conseguenza. Il monitoraggio può includere anche il controllo dei livelli di autoanticorpi (ASMA, ANA, LKM-1), sebbene il loro titolo possa non correlare sempre con l'attività clinica della malattia una volta iniziata la terapia.
In alcuni casi, quando la malattia non risponde adeguatamente alla terapia standard, o quando la cirrosi epatica è già avanzata e compromette gravemente la funzione epatica, la prospettiva terapeutica può orientarsi verso opzioni più radicali. In queste circostanze, il trapianto di fegato può diventare l'unica opzione terapeutica salvavita. Il trapianto è una procedura complessa che richiede un'attenta valutazione e un follow-up a lungo termine.
È di vitale importanza che i pazienti con epatite autoimmune siano seguiti regolarmente da specialisti epatologi esperti nella gestione di malattie autoimmuni del fegato. Solo un approccio medico specialistico e personalizzato può garantire la migliore gestione possibile della loro condizione, migliorare la qualità della vita e prevenire le complicanze più gravi associate a questa patologia cronica. La ricerca continua nel campo dell'epatite autoimmune mira a sviluppare nuove terapie e strategie di gestione per migliorare ulteriormente gli esiti a lungo termine per tutti i pazienti.