I disturbi gastrointestinali, caratterizzati da spasmi e dolore addominale, possono significativamente compromettere la qualità della vita. Condizioni come la colica intestinale, la sindrome dell'intestino irritabile e i disturbi digestivi funzionali rientrano in questa categoria, provocando disagio, gonfiore e crampi. La diverticolosi, la presenza di piccole estroflessioni nella parete intestinale, può ulteriormente complicare il quadro, portando in alcuni casi all'infiammazione nota come diverticolite. In questo scenario, farmaci come Antispasmina Colica emergono come strumenti preziosi per alleviare i sintomi, mentre la comprensione delle cause e delle strategie di gestione della diverticolosi e diverticolite è fondamentale per un approccio completo al benessere intestinale.
Antispasmina Colica: Un Alleato Contro Spasmi e Dolore Addominale
Antispasmina Colica è un farmaco ampiamente riconosciuto e apprezzato per la sua efficacia nel trattamento dei disturbi gastrointestinali che si manifestano con spasmi e dolore. Questo medicinale offre un sollievo rapido ed efficace, rendendolo un valido supporto per coloro che soffrono di coliche intestinali, sindrome dell'intestino irritabile e altri disturbi digestivi funzionali.
La sua azione si basa su una combinazione di principi attivi con proprietà antispastiche e analgesiche. Tra questi spicca la papaverina, un alcaloide noto per la sua capacità di rilassare la muscolatura liscia dell'intestino, attenuando così gli spasmi e migliorando il flusso sanguigno locale. Un altro componente chiave è la belladonna, che contiene alcaloidi atropinici utili nel ridurre le contrazioni muscolari e la secrezione di acido gastrico, contribuendo a lenire il disagio.
L'uso di Antispasmina Colica presenta numerosi benefici. La sua rapidità d'azione è particolarmente apprezzata, con molti pazienti che riferiscono un sollievo quasi immediato dai sintomi dolorosi e dai crampi addominali entro circa 30 minuti dall'assunzione. Riducendo l'intensità di questi sintomi debilitanti, il farmaco contribuisce significativamente al miglioramento della qualità della vita dei pazienti. La versatilità di Antispasmina Colica lo rende adatto a una vasta gamma di disturbi gastrointestinali.

Disponibile in compresse, il farmaco è facile da assumere e dosare. Per ottenere i migliori risultati, è essenziale seguire attentamente le indicazioni del medico o del farmacista riguardo al dosaggio e alla modalità di somministrazione, che possono variare in base all'età, al peso del paziente e alla gravità dei sintomi. La dose raccomandata per gli adulti è generalmente di una compressa da 2 a 4 volte al giorno, secondo necessità, da assumere per via orale con un bicchiere d'acqua. Il farmaco può essere assunto sia a digiuno che dopo i pasti, a seconda delle indicazioni mediche. È fondamentale non superare la dose consigliata per evitare un aumento del rischio di effetti collaterali e consultare sempre un medico prima di iniziare il trattamento, soprattutto in presenza di altre condizioni mediche o se si stanno assumendo altri farmaci. L'interazione con l'alcool dovrebbe essere evitata, poiché può aumentare il rischio di effetti collaterali e ridurre l'efficacia del farmaco.
Per quanto riguarda l'uso in popolazioni specifiche, l'assunzione di Antispasmina Colica durante la gravidanza deve essere attentamente valutata dal medico, così come l'uso nei bambini, che richiede una valutazione pediatrica. È inoltre importante essere consapevoli che Antispasmina Colica può interagire con altri farmaci, rendendo indispensabile una comunicazione completa con il proprio medico curante riguardo a qualsiasi terapia in corso.
Diverticolosi e Diverticolite: Comprendere le Cause e i Fattori di Rischio
La diverticolosi si riferisce alla presenza di diverticoli, piccole sacche o estroflessioni che si formano nella parete intestinale, prevalentemente nel colon. Questa condizione è estremamente comune, specialmente nelle popolazioni occidentali, con la prevalenza che aumenta significativamente con l'età. Si stima che oltre la metà delle persone anziane presenti diverticolosi, anche se solo una minoranza, circa il 20%, manifesta sintomi clinicamente rilevanti.
I diverticoli si formano quando la pressione all'interno del lume intestinale aumenta, spingendo la mucosa e la sottomucosa attraverso punti deboli nello strato muscolare del colon. Questo fenomeno è più frequente nel colon sinistro, in particolare nel colon discendente e nel sigma.
Le cause esatte della diverticolosi non sono completamente comprese, ma diversi fattori di rischio sono stati identificati e studiati. Tra questi, spiccano:
- Età: La prevalenza aumenta drasticamente con l'avanzare dell'età. Si passa dal 5% nei soggetti sotto i 40 anni a circa il 50% sopra i 60 anni, arrivando a percentuali ancora più elevate negli ultraottantenni.
- Dieta: In passato, si riteneva che una dieta povera di fibre e ricca di carni rosse e grassi potesse contribuire alla formazione dei diverticoli. Studi più recenti confermano una correlazione diretta tra il consumo settimanale di carne rossa, il fumo e l'obesità e un aumento del rischio di diverticolite. Al contrario, un'alimentazione ricca di fibre è stata dimostrata essere un fattore protettivo. L'idea che noci, semi, mais o popcorn aumentino il rischio è stata smentita.
- Obesità: L'eccesso di peso corporeo è considerato un fattore di rischio significativo per lo sviluppo della diverticolite.
- Sedentarietà: Uno stile di vita inattivo è associato a un aumento del rischio. L'attività fisica regolare, al contrario, sembra avere un ruolo protettivo.
- Fumo di sigaretta: Il fumo è stato identificato come un fattore che aumenta il rischio.
- Storia familiare: Avere familiari con anamnesi di diverticolite può aumentare la predisposizione individuale.
- Uso di farmaci: L'uso intenso di farmaci antinfiammatori non steroidei (FANS), l'aspirina, i corticosteroidi e gli oppioidi sono stati associati a un aumento del rischio di sviluppare diverticolosi e diverticolite.
- Ipertensione arteriosa e immunosoppressione: Queste condizioni mediche sono state associate a un aumentato rischio di sviluppare diverticolite.
- Infezione da Cytomegalovirus (CMV): Alcuni studi suggeriscono che la replicazione attiva del CMV possa essere un fattore scatenante di infiammazione in alcuni pazienti con diverticolite.
La diverticolite si verifica quando uno o più diverticoli si infiammano. Questo può accadere a causa della proliferazione batterica all'interno del diverticolo o a seguito di una piccola lacerazione nella sua parete (microperforazione).
Sintomatologia e Diagnosi della Diverticolite
Molte persone con diverticolosi non sviluppano alcun sintomo. Tuttavia, quando i diverticoli si infiammano, si parla di diverticolite, e i sintomi possono variare da lievi a gravi. Il sintomo principale della diverticolite è il dolore addominale, solitamente localizzato nella parte inferiore dell'addome, più frequentemente a sinistra, ma in alcuni pazienti, specialmente quelli di origine asiatica, può essere localizzato a destra. Il dolore può irradiarsi alla schiena.
Altri sintomi comuni della diverticolite includono:
- Nausea e vomito
- Febbre
- Gonfiore o meteorismo addominale
- Alterazioni dell'alvo, come stitichezza o diarrea
- Talvolta sintomi urinari, dovuti all'irritazione della vescica da parte dell'infiammazione vicina.
Nei casi più gravi, possono manifestarsi segni di peritonite, come difesa addominale o segno del rimbalzo, indicativi di un'infiammazione diffusa del peritoneo. La presenza di febbre elevata o sangue nelle feci è un segnale di allarme che indica una possibile complicazione della malattia e richiede un'immediata valutazione medica.
La diagnosi di diverticolite si basa su una combinazione di valutazione clinica e indagini strumentali. Il sospetto clinico è elevato in pazienti con diverticolosi nota e sintomi addominali caratteristici. Tuttavia, dato che altre patologie possono presentare sintomi simili, sono spesso necessari esami diagnostici.
Gli esami più comunemente utilizzati includono:
- Tomografia Computerizzata (TC) addominale e pelvica: Considerata l'indagine diagnostica di elezione, la TC con mezzo di contrasto (orale, endovenoso o entrambi) fornisce immagini dettagliate del colon e dei tessuti circostanti, permettendo di identificare l'infiammazione, l'ispessimento della parete del colon, la presenza di diverticoli e eventuali complicanze come ascessi o perforazioni. In alcuni casi, la TC può aiutare a distinguere la diverticolite da altre condizioni come il cancro del colon, sebbene in circa il 10% dei pazienti i risultati possano non essere conclusivi. La risonanza magnetica (RM) può rappresentare un'alternativa per le pazienti in gravidanza.
- Ecografia addominale: L'ecografia, in particolare quella eseguita al letto del paziente (point-of-care), può essere un'indagine preliminare utile. Permette di visualizzare l'estroflessione della parete intestinale, la parete ipoecogena e ispessita, o la presenza di fecaliti. Sebbene abbia una buona sensibilità, è meno efficace nel distinguere forme complicate da quelle non complicate rispetto alla TC.
- Esami del sangue: Un emocromo completo può rivelare un aumento dei globuli bianchi, indicativo di infiammazione o infezione.
- Colonscopia: Sebbene non sia l'esame di prima scelta in fase acuta a causa del rischio di perforazione, la colonscopia viene solitamente raccomandata da 1 a 3 mesi dopo la risoluzione di un episodio di diverticolite. È fondamentale per confermare la presenza di diverticoli, valutare l'estensione della malattia e, soprattutto, escludere altre patologie, come il cancro del colon, che potrebbero presentare sintomi simili o essere state mascherate dall'infiammazione acuta. In assenza di fattori di rischio specifici (come anemia, perdita di peso, storia familiare di cancro), la probabilità di lesioni maligne dopo un episodio di diverticolite acuta non complicata è bassa.
Diverticolite: Sintomi, Diagnosi e Trattamento
Complicanze della Diverticolite
Se non trattata adeguatamente o se particolarmente aggressiva, la diverticolite può portare a una serie di complicanze, che aumentano la gravità della condizione e la necessità di interventi medici più invasivi. Circa il 12% dei pazienti con diverticolite sviluppa una malattia complicata.
Le principali complicanze includono:
- Ascessi: Si tratta di raccolte di pus che si formano nella parete intestinale o nei tessuti circostanti. Possono essere pericoli o intramesenterici. La dimensione dell'ascesso è un fattore determinante per il trattamento; ascessi di piccole dimensioni (meno di 2-3 cm) possono risolversi con antibiotici e riposo intestinale, mentre quelli più grandi o non responsivi alla terapia medica possono richiedere un drenaggio percutaneo guidato da TC o ecografia, o in casi selezionati, un intervento chirurgico. La formazione di un ascesso è la complicanza più comune, verificandosi nel 30% dei casi.
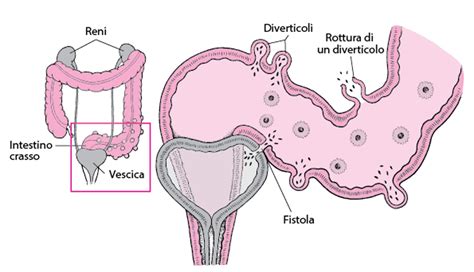
- Perforazione intestinale: La parete del diverticolo infiammato può lacerarsi, portando alla fuoriuscita di contenuto intestinale nella cavità addominale. Una perforazione limitata può portare alla formazione di un ascesso circoscritto. Una perforazione libera, invece, con diffusione del contenuto fecale nel peritoneo, è un'emergenza medica che può causare peritonite batterica diffusa, una condizione potenzialmente letale che richiede un intervento chirurgico d'urgenza.
- Fistole: Si tratta di passaggi anomali che si formano tra l'intestino e altri organi, o tra diverse parti dell'intestino. Le fistole più comuni sono quelle tra il colon e la vescica (fistola colo-vescicale), che possono manifestarsi con sintomi come pneumaturia (aria nelle urine) o infezioni urinarie ricorrenti. Altre fistole possono coinvolgere la vagina, l'utero o la cute. La formazione di fistole avviene nel 14% dei casi di diverticolite.
- Ostruzione intestinale: L'infiammazione e il gonfiore della parete del colon, o la formazione di cicatrici a seguito di episodi ripetuti di infiammazione (diverticolite cronica), possono portare a un restringimento (stenosi) del lume intestinale. Questo può causare un blocco parziale o totale del transito intestinale, con sintomi quali nausea, vomito, distensione addominale e impossibilità di evacuare feci o gas.
- Emorragia diverticolare: Sebbene meno comune della diverticolite, il sanguinamento dai piccoli vasi sanguigni all'interno dei diverticoli è una possibile complicanza. Si manifesta con la presenza di sangue rosso vivo o più scuro nelle feci. L'emorragia è solitamente indolore e può variare da moderata a consistente. Nel 5% delle persone con diverticolosi si verifica sanguinamento, percentuale che sale al 17% in caso di diverticolite. Nella maggior parte dei casi (70-80%), il sanguinamento si arresta spontaneamente, ma in alcuni casi può richiedere interventi endoscopici, radiologici o chirurgici.
Trattamento della Diverticolite
Il trattamento della diverticolite varia significativamente in base alla sua gravità e alla presenza di complicanze.
Diverticolite Acuta Non Complicata:Nei casi lievi, i pazienti possono essere trattati a domicilio con riposo intestinale, una dieta liquida chiara per 2-3 giorni, seguita da una graduale reintroduzione di una dieta a basso contenuto di fibre man mano che il dolore si attenua. Tradizionalmente, gli antibiotici erano raccomandati per tutti i casi, ma studi recenti suggeriscono che, in pazienti altrimenti sani con diverticolite sigmoidea non complicata, la terapia antibiotica potrebbe non essere strettamente necessaria, con un approccio caso per caso che considera i benefici e i rischi. Se vengono prescritti antibiotici, questi dovrebbero coprire sia i bacilli Gram-negativi che i batteri anaerobi, con regimi orali o endovenosi a seconda della gravità.
Diverticolite Acuta Complicata:I pazienti con sintomi più significativi (dolore moderato o grave, febbre, marcata leucocitosi), o con fattori di rischio come l'uso di prednisone, il rischio di perforazione o peritonite, o immunosoppressione, necessitano di ospedalizzazione. Il trattamento in regime di ricovero prevede riposo intestinale, liquidi per via endovenosa e antibiotici endovenosi.
- Drenaggio Percutaneo: Per gli ascessi di dimensioni maggiori (oltre 3 cm), o che non rispondono agli antibiotici, o in caso di peggioramento clinico, il drenaggio percutaneo guidato da ecografia o TC è diventato lo standard di cura.
- Intervento Chirurgico: La chirurgia è indicata in caso di emergenza per perforazione libera o sospetta peritonite con contaminazione fecale. Altre indicazioni chirurgiche includono sintomi gravi che non rispondono al trattamento non chirurgico entro 3-5 giorni, o un peggioramento del quadro clinico. Circa il 15-20% dei pazienti ricoverati per diverticolite acuta richiede un intervento chirurgico durante tale ricovero.
Diverticolite Cronica:Se l'infiammazione non si risolve completamente, può evolvere in diverticolite cronica. Questa può essere classificata come non complicata (ispessimento della parete del colon, infiammazione cronica senza stenosi) o complicata (malattia stenotica che può causare ostruzione o fistole). Il trattamento della diverticolite cronica non complicata si concentra sulla gestione dei sintomi, mentre le forme complicate possono richiedere un intervento chirurgico.
Prevenzione e Gestione a Lungo Termine
La prevenzione della diverticolosi e la gestione della diverticolite si focalizzano sulla modifica dei fattori di rischio modificabili e su un approccio dietetico appropriato.
- Dieta Ricca di Fibre: L'aumento graduale del consumo di fibre alimentari (frutta, verdura, cereali integrali) è fondamentale. Le fibre aiutano a mantenere la regolarità intestinale, ammorbidiscono le feci e riducono la pressione nel colon, contribuendo a prevenire la formazione di diverticoli e a ridurre il rischio di infiammazione. È essenziale accompagnare l'aumento di fibre con un'adeguata idratazione (almeno 2 litri di liquidi al giorno, preferibilmente lontano dai pasti).
- Stile di Vita Attivo: L'attività fisica regolare è incoraggiata per mantenere un peso corporeo sano e migliorare la motilità intestinale.
- Controllo del Peso Corporeo: Mantenere un peso sano riduce la pressione addominale e altri fattori di rischio associati all'obesità.
- Evitare Fumo e Uso Eccessivo di FANS: Smettere di fumare e limitare l'uso di FANS, quando possibile, può ridurre il rischio.
- Moderazione nell'Assunzione di Carne Rossa e Cibi Raffinati: Una dieta equilibrata, con moderazione nell'assunzione di carni rosse, cibi grassi, troppo raffinati o elaborati, è consigliata.
Per quanto riguarda la gestione dei diverticoli asintomatici (diverticolosi), non è generalmente necessaria alcuna terapia specifica oltre ai consigli dietetici e di stile di vita. In presenza di sintomi lievi o ricorrenti legati alla diverticolosi, come crampi addominali, possono essere presi in considerazione farmaci antispastici come Antispasmina Colica, sebbene l'evidenza a supporto del loro uso in questa specifica indicazione possa essere limitata.
È importante sottolineare che la diverticolosi non è di per sé una patologia, ma un'alterazione anatomica. La malattia diverticolare si manifesta quando i diverticoli causano sintomi o complicanze. La distinzione tra diverticolosi (presenza di diverticoli) e diverticolite (infiammazione dei diverticoli) è cruciale per la corretta gestione.
In caso di sanguinamento da diverticoli, è fondamentale rivolgersi immediatamente a un medico o al pronto soccorso. La gestione può includere monitoraggio, trattamenti endoscopici, radiologici o, in rari casi, chirurgici.
La recidiva della diverticolite è possibile, soprattutto se i fattori di rischio non vengono adeguatamente gestiti. L'intervento chirurgico per la rimozione del segmento di colon interessato (ad esempio, una sigmoidectomia) è considerato caso per caso, valutando la frequenza, la gravità degli episodi e l'impatto sulla qualità della vita del paziente, piuttosto che basandosi su un numero fisso di episodi ricorrenti. Sebbene la chirurgia possa essere risolutiva nel prevenire nuove infiammazioni, è importante discutere i potenziali rischi e benefici con il proprio chirurgo.
tags: #antispasmina #colica #e #diverticoli