Il percorso della Procreazione Medicalmente Assistita (PMA), e in particolare la Fecondazione In Vitro con Trasferimento Embrionale (FIVET), rappresenta per molte donne e coppie un cammino di profonda speranza e, al contempo, di intensa attesa. Uno dei periodi più carichi di aspettative e ansie è senza dubbio quello che segue il trasferimento dell'embrione, spesso definito come "periodo di cova" o "post-transfer" (PT). In questa fase, ogni minima sensazione fisica o cambiamento emotivo può essere interpretato come un segnale, positivo o negativo, dell'esito dell'impianto. Tra i numerosi sintomi che possono manifestarsi, l'aumentata frequenza della minzione, colloquialmente "pipì frequente", emerge come una delle sensazioni più comuni e degne di attenzione, spesso presentandosi intorno al settimo giorno post-transfer. Tuttavia, la sintomatologia positiva dopo transfer è molto eterogenea e sfumata, rendendo difficile una chiara interpretazione senza il supporto di test diagnostici specifici.
Il Periodo di Attesa (PT) nella PMA: Un Mosaico di Emozioni e Sensazioni
L'attesa della beta, ovvero l'esame del sangue che confermerà l'avvenuta gravidanza, è una fase molto intensa dal punto di vista emotivo. Per tutti coloro che si trovano in questo percorso di fecondazione assistita, questo breve periodo nell'aspettativa genitoriale può sembrare un'eternità. Durante questi giorni, molte donne si concentrano su ogni piccolo segnale che il loro corpo potrebbe inviare, cercando indizi che suggeriscano l'impianto e, dunque, la gravidanza.
Tuttavia, è fondamentale ricordare che ogni donna risponde in modo diverso al trattamento e che lo stato emotivo e lo stress possono influenzare la percezione dei sintomi. Molte sensazioni, infatti, possono essere riconducibili anche ai farmaci ormonali che sono stati assunti per la procedura della fecondazione assistita. Estrogeni e progesterone, molto comunemente, provocano gonfiore, dolore al seno e scarichi vaginali, rendendo difficile distinguere i veri sintomi di gravidanza dagli effetti collaterali della terapia. Inoltre, alcune donne non percepiscono alcun sintomo, ma ciò non significa che l'annidamento non sia avvenuto: ogni caso è a sé stante. La conferma deve arrivare sempre e comunque dal test di gravidanza.
Il "Giorno che ha Cambiato Tutto": Testimonianze e Vissuti Personali
Le esperienze personali delle donne che affrontano il post-transfer rivelano un fenomeno particolarmente interessante e spesso condiviso: il cosiddetto "giorno che ha cambiato tutto". Molte descrivono un inizio del periodo post-transfer caratterizzato da ottimismo, seno gonfissimo, sensazione di benessere, energia e a volte una leggera sonnolenza. Poi, improvvisamente, si manifesta un giorno in cui tutto sembra invertirsi.
Testimonianze dirette descrivono questo cambiamento come un momento in cui ci si sente "improvvisamente giù, tristissima", il seno si sgonfia all'improvviso, e possono comparire emicranie o una sensazione di "testa vuota" e "gelo". Questa brusca variazione, spesso avvertita tra il 5° e il 10° giorno post-transfer (PT), genera una profonda tristezza e la sensazione che il sogno si sia nuovamente infranto. "Mi sono svegliata con un senso di vuoto e tristezza interiore…il seno si stava sgonfiando…da lì tutto è cambiato" è una frase che ricorre spesso nei racconti. Questo "giorno triste" può essere accompagnato da dolori mestruali e una profonda angoscia, una sensazione di non voler fare più nulla se non stare rannicchiate nel proprio cantuccio.
Alcune donne hanno avuto la "certezza" che il tentativo sarebbe fallito proprio in questo momento, avvertendo un "turbino di negatività". Curiosamente, quando l'esito è stato positivo, queste sensazioni negative non si sono presentate, o si sono manifestati sintomi come un leggero iperstimolo, questa volta "gravidico". Queste "sensazioni" non sono considerate "campate in aria" da molte, ma probabilmente sostenute da una condizione ormonale che in caso negativo inverte la rotta proprio in quel giorno. Sebbene non vi sia una garanzia medica, la forte correlazione tra queste percezioni soggettive e l'esito finale è un aspetto che merita attenzione nel vissuto delle pazienti.
I Sintomi Precoci di Gravidanza e la Loro Ambiguità nel Contesto della FIVET
Dopo il transfer embrionale, quali sintomi possono suggerire l'impianto e dunque la gravidanza? Sebbene la certezza si abbia dopo una decina di giorni con il test di gravidanza, alcuni segnali fisici possono emergere. È importante, tuttavia, approcciarsi a questi sintomi con cautela, data la loro natura spesso sfumata e la possibilità che siano influenzati dai farmaci ormonali assunti.
Nausea e Alterazioni Digestive
La nausea è classicamente uno dei campanelli d'allarme di avvenuta fecondazione e di inizio di gravidanza, anche se in genere si inizia a manifestare a partire dal secondo mese. Nonostante questo, è possibile che alcune donne sperimentino sensazioni di nausea già dalla seconda settimana dall'annidamento dell'embrione, o dopo due settimane dall'annidamento dell'embrione. Qualora però la nausea dovesse essere accompagnata anche a forte vomito, è possibile chiedere un consulto ad uno dei nostri ginecologi che guideranno la donna passo passo durante tutto il percorso.
Come avviene anche durante una gravidanza fisiologica, gli aumentati livelli di progesterone, modificano sensibilmente anche la normale motilità intestinale, rallentandone la funzionalità. Quando i livelli di progesterone aumentano, che si tratti di una gravidanza fisiologica o meno, o prima di un ciclo mestruale, il tratto digestivo subisce un rallentamento nella funzionalità. Questo può portare a sensazioni di gonfiore o stitichezza.
La Frequenza Urinaria: Un Segnale Spesso Citato
Altra caratteristica cui le donne fanno particolarmente attenzione è l'aumentata frequenza della minzione. Lo stimolo continuo a fare pipì e minzioni più abbondanti sono spesso sintomo di gravidanza. L'utero, in fase di crescita in vista della gravidanza, può premere fisicamente sulla vicina vescica, generando uno stimolo più frequente a fare pipì. Ma ancora una volta i principali responsabili sono gli ormoni: progesterone e hCG. È dunque un sintomo che, sebbene non esclusivo della gravidanza, è spesso percepito come significativo nel periodo post-transfer.
Perdite Vaginali e Sanguinamento da Impianto
I livelli ormonali alterati si riflettono anche su quella che è la normale produzione dei fluidi vaginali. Un aumento delle perdite vaginali può essere il sintomo di una gravidanza: i fluidi in tal caso sono sottili, bianchi e con un odore particolare seppur non intenso. Se il progesterone prescritto è somministrato per via vaginale, questo può rappresentare un effetto collaterale; spesso però in questo caso è accompagnato da prurito, bruciore e cattivo odore, sintomo di un'infezione, ed è quindi importante distinguerlo da un possibile problema.
Un leggero sanguinamento è spesso considerato il primo sintomo di una gravidanza. È infatti definito come "perdita da impianto" ed è dovuto alla rottura di alcuni piccoli vasi sanguigni nell'endometrio nel momento in cui l'embrione si annida nella parete uterina. Scompare nell'arco di 24-48 ore e non deve seguire un flusso di sangue abbondante che possa corrispondere ad un ciclo mestruale o ad un aborto spontaneo. Le cause possono essere diverse, ma è un fenomeno distinto da un sanguinamento più significativo.
Affaticamento e Tensione Mammaria
La sensazione di stanchezza cronica è correlata alla gravidanza per l'impegno che supporta l'organismo nei cambiamenti necessari, ma anche in tal caso tutto è stimolato dal progesterone. Allo stesso modo, il gonfiore e il dolore al seno, o la tensione mammaria, sono un effetto collaterale noto degli ormoni e possono essere un sintomo precoce di gravidanza. Lievi crampi addominali, simili al dolore mestruale, sono anch'essi tra i sintomi comuni.
Infertilità e ormoni (parte 1): AMH
La Scienza Dietro i Sintomi: Processi Biologici e Ormonali
Per comprendere appieno il significato dei sintomi percepiti nel periodo post-transfer, è essenziale addentrarsi nei complessi meccanismi biologici che regolano l'impianto e le prime fasi della gravidanza. Il trasferimento embrionale (trasferimento dell'embrione in utero) rappresenta l'ultimo step del percorso di PMA.
L'Utero: Santuario della Nuova Vita
L'utero è un organo complesso dotato di una cavità che cambia ciclicamente morfologia e funzione sulla base degli stimoli ormonali. Esso rappresenta un vero e proprio "santuario" che accoglie, protegge e nutre nuova vita. Dal punto di vista anatomico, l'utero è costituito da una tonaca esterna (perimetrio - sierosa) con cui stabilisce rapporti con gli organi adiacenti, una tonaca muscolare media (miometrio) che si contrae al momento del parto per consentire l'espulsione del feto ed, infine, una tonaca interna (endometrio).
La cavità uterina è isolata dalla vagina da una "porta biologica", il canale cervicale, che normalmente è chiusa da un tappo mucoso denso. Quest'ultimo impedisce la risalita dei batteri. Al momento dell'ovulazione, l'aumento degli estrogeni scioglie tale muco consentendo l'apertura del canale cervicale per il passaggio degli spermatozoi. Contemporaneamente, vengono liberate alcune sostanze ad azione antimicrobica protettiva.
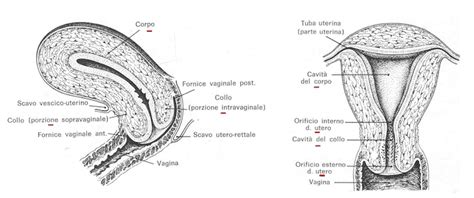
L'endometrio, come tessuto di natura ghiandolare, si modifica continuamente e ciclicamente nei diversi giorni del ciclo mestruale. Le cellule epiteliali più superficiali formano un singolo strato (epitelio colonnare luminale) che si affaccia sul lume (cavità) dell'utero fungendo da barriera verso il mondo esterno; queste cellule sono le prime a prendere contatto con la blastocisti. Le cellule che costituiscono l'epitelio ghiandolare, invece, si fanno strada nello stroma sottostante, formando elementi con funzione secretoria. Lo stroma endometriale rappresenta il tessuto di sostegno (connettivo) su cui poggia l'epitelio.
La Vascolarizzazione Uterina e la Decidualizzazione
Affinché si comprenda il meccanismo per cui è frequente osservare sanguinamenti nelle prime fasi della gravidanza, è necessario innanzitutto descrivere brevemente la struttura vascolare dell'utero. La vascolarizzazione dell'utero è garantita dalle arterie uterine destra e sinistra, provenienti dalle arterie iliache interne (chiamate anche arterie ipogastriche). Queste si diramano dando vita a vasi più piccoli (arterie arcuate, radiali e basali o rette) che, attraversando il miometrio e anastomizzandosi (unendosi attraverso vasi di comunicazione), formano le cosiddette arterie spirali. Queste ultime, sotto la spinta degli ormoni estrogeni e progesterone, si attorcigliano (da qui il nome spirale) e, attraversando lo stroma, danno vita ad una rete capillare responsabile della vascolarizzazione degli strati più superficiali dell'endometrio.
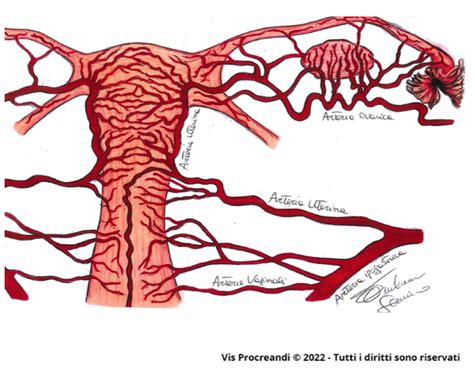
Per instaurarsi, ogni gravidanza ha bisogno che l'utero si prepari ad accoglierla prima e a mantenerla poi. Gli estrogeni sono normalmente responsabili della crescita stromale dell'endometrio con conseguente aumento della vascolarizzazione; il progesterone, al contrario, è principalmente coinvolto nella crescita e maturazione delle ghiandole. Alcune patologie ginecologiche, di cui la più frequente è rappresentata dalla Sindrome dell'Ovaio Policistico (PCOS), sono caratterizzate da un eccesso di estrogeni. In questi casi, l'endometrio risulta ipertrofico (aumentato di spessore) e poco ricettivo perché povero di ghiandole (ipoplasia ghiandolare), dunque maggiormente suscettibile di sanguinamento.
Tra il 22° e il 23° giorno di ciclo, l'endometrio, sotto la spinta del progesterone, va incontro al fenomeno di decidualizzazione, caratterizzato dalla trasformazione delle cellule stromali in cellule predeciduali che si organizzano in uno strato compatto. Se avviene il concepimento, lo strato funzionale si specializza a svolgere una duplice attività. In primo luogo, diviene fonte di nutrimento per la blastocisti attraverso un aumento della vascolarizzazione; in particolare, le arterie spirali crescono aumentando il loro caratteristico avvolgimento a spirale. In secondo luogo, lo strato compatto si organizza a formare una sorta di "barriera" che impedisce alla blastocisti di invadere il sottostante tessuto muscolare. Quando tale fenomeno diviene disfunzionale, la blastocisti invade i tessuti circostanti, generando anomalie di placentazione (es. placenta accreta, percreta e increta).
Una volta avvenuto l'impianto, la blastocisti viene avvolta nella sua totalità dalla decidua. La decidua capsularis (decidua capsulare) è la porzione di decidua che racchiude l'