L'esperienza della gravidanza è un cammino di attesa e speranza, ma può anche essere costellata da eventi inaspettati e profondamente dolorosi come l'aborto spontaneo. Sebbene la maggior parte degli aborti si verifichi nelle primissime fasi della gestazione, un evento di questo tipo può accadere anche in un periodo più avanzato, come la 16ª settimana. Comprendere i fattori di rischio, i sintomi, le modalità diagnostiche e l'impatto emotivo è fondamentale per le donne e i loro partner che si trovano ad affrontare una tale perdita, e per chi si prepara a una futura gravidanza.
Definizione e Prevalenza dell'Aborto Spontaneo
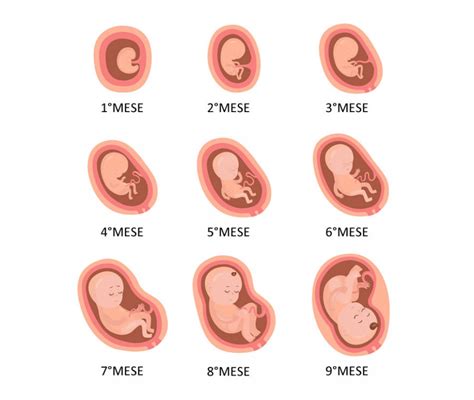
L'aborto spontaneo è definito come la perdita naturale di una gravidanza prima della 20ª settimana di gestazione. È una condizione che fa riferimento alla perdita naturale di un embrione o feto prima che questo sia in grado di sopravvivere autonomamente al di fuori dell'utero. Comunemente, si considera aborto spontaneo l'interruzione della gravidanza prima della 20esima settimana di gestazione.
Gli aborti spontanei sono molto comuni, soprattutto nelle prime fasi della gravidanza. Si verifica un aborto spontaneo in circa il 10-15% delle gravidanze conclamate. Un numero ben maggiore di aborti non viene riconosciuto, in quanto si verifica quando la donna non sa ancora di essere in stato interessante. Tra le donne consapevoli di essere incinte, il tasso di aborto spontaneo varia dal 10% al 20%, mentre considerando tutti i concepimenti, inclusi quelli non riconosciuti clinicamente, la percentuale può raggiungere addirittura il 30%. Circa l’85% degli aborti spontanei si verifica nelle prime 12 settimane di gestazione. Il rimanente 15% avviene fra le 13 e le 20 settimane di gestazione, rientrando nella categoria degli aborti spontanei tardivi.
L'aborto spontaneo - Dottore mi spieghi
L'Aborto Spontaneo Tardivo: Caratteristiche e Frequenza nella Settimana 16 di Gravidanza
L'espressione aborto spontaneo tardivo indica la perdita della gravidanza tra la 12ª e la 20ª settimana di gestazione. Quando si incorre in un aborto spontaneo, ovvero nell’espulsione involontaria di un embrione o del feto prima della 20ª settimana di gestazione, parliamo di un fenomeno, purtroppo, piuttosto frequente. Tuttavia, la 16ª settimana di gravidanza rappresenta una fase in cui il rischio di interruzione si abbassa drasticamente rispetto al primo trimestre, ma l'evento, qualora si verifichi, può essere particolarmente destabilizzante.
A quest'epoca gestazionale, il feto è già formato e in rapido sviluppo, e il battito cardiaco è ben percepibile. La perdita di una gravidanza in questo periodo, come un aborto spontaneo alla 16+4 o 16+6, è un'esperienza devastante. In questi casi, la madre e il partner hanno già stabilito un legame profondo con il bambino in arrivo, rendendo il lutto ancora più intenso. La perdita in questa fase avanzata può coinvolgere un "parto normale" del feto, come accaduto in un caso specifico in cui il battito c'è stato fino a dopo l'espulsione. Questo dettaglio è significativo, indicando che la causa della perdita potrebbe non essere stata una cessazione della vita fetale primaria, ma piuttosto un evento acuto che ha portato all'espulsione, come un distacco improvviso o un'insufficienza del collo dell'utero.
Sintomi e Segnali Riconoscibili
L'aborto spontaneo può essere preceduto e annunciato da diversi sintomi. Il sintomo più caratteristico è rappresentato dal sanguinamento vaginale, che può manifestarsi in maniera variabile, da spotting con sangue rosso brillante o rosso scuro a un sanguinamento più intenso. Di solito un aborto spontaneo è preceduto da sanguinamento vaginale. L’utero è un muscolo e si contrae durante l’aborto spontaneo provocando crampi, che possono causare l’apertura (dilatazione) della cervice. Tuttavia, il sanguinamento vaginale è comune nelle prime fasi della gravidanza, spesso in assenza di problemi della stessa. Circa il 25% delle gestanti presenta un po’ di sanguinamento almeno una volta durante le prime 12 settimane di gestazione. Circa il 12% delle gravidanze con sanguinamento nelle prime 12 settimane si risolve con un aborto spontaneo. L’unico segno di aborto, nella prima fase di gravidanza, può essere un sanguinamento vaginale di lieve entità.
Nelle fasi tardive della gravidanza, come nella 16ª settimana, un aborto può causare un’emorragia profusa e il sangue può contenere muco o coaguli. I crampi diventano più intensi fino a che, alla fine, l’utero si contrae a sufficienza per espellere il feto e la placenta. È importante sottolineare come alcune donne possono sperimentare un aborto spontaneo anche senza sintomi evidenti, ma scoprendo la perdita del feto soltanto durante il successivo controllo ecografico; questo viene definito aborto mancato. Il medico può sospettare un aborto mancato se l’utero non si espande. Talvolta, il medico rileva un aborto mancato durante un’ecografia prenatale di routine.
In un'esperienza personale, una donna ha riferito di aver avuto qualche crampo e qualche perdita nella notte, senza allarmarsi subito perché nel passaggio dal 4° al 5° mese, pensando fosse l'utero che si stava espandendo. Dopo poco, i dolori si erano placati e la donna aveva anche dormito. Tuttavia, sul tardi verso ora di pranzo, dopo aver lavorato online in tranquillità, i crampi e le perdite sono ripresi, e dapprima erano stati associati a una piaghetta riscontrata qualche giorno prima. L'intensificarsi dei sintomi ha poi condotto a una situazione di emergenza culminata nell'aborto spontaneo in ospedale. La perdita può manifestarsi con un sanguinamento simile o più abbondante rispetto al ciclo mestruale. Il materiale abortivo si presenta infatti attraverso la fuoriuscita di sangue rosso brillante o più scuro. Se il dolore addominale o il sanguinamento vaginale persistono o peggiorano alcuni giorni dopo un aborto spontaneo oppure se insorge febbre, la donna deve consultare un medico.
Diagnosi dell'Aborto Spontaneo: Metodi e Approcci
Quando una donna in stato di gravidanza presenta sanguinamento e crampi nel corso delle prime 20 settimane di gravidanza, il medico la deve visitare per verificare se ci siano minacce di aborto. La diagnosi di aborto spontaneo si basa principalmente su esame pelvico, test Beta hCG ed ecografia transvaginale.
Durante un esame pelvico il medico esamina la cervice per stabilire se si stia dilatando. Se ciò non avviene, la gravidanza può proseguire. In caso di dilatazione prima di 20 settimane di gestazione, un aborto è molto probabile. L'esame pelvico serve a verificare la dilatazione della cervice o segni di infezione.
Talvolta, il medico utilizza un dispositivo per auscultare il battito cardiaco fetale. L’ecografia viene eseguita anche mediante l’inserimento in vagina di una sonda ecografica (la cosiddetta ecografia transvaginale). Può essere utilizzata per stabilire se l’aborto spontaneo si sia già verificato o, in caso contrario, se il feto sia ancora vivo. L'ecografia transvaginale permette di osservare il sacco gestazionale, identificare l'embrione e rilevare il battito cardiaco. In condizioni come la gravidanza anembrionica, può mostrare un sacco gestazionale vuoto, segnalando l'assenza di sviluppo embrionale. Se la donna ha subito un aborto, l’ecografia può mostrare se il feto e la placenta sono stati espulsi completamente. In un caso descritto, la ginecologa ha riscontrato, tramite ecografia interna, la presenza di molti coaguli, uno dei quali più grande, rendendo necessario un controllo a digiuno per un eventuale "mini-raschiamento" se fosse stato necessario.
Si eseguono esami del sangue per misurare i livelli di un ormone prodotto dalla placenta all’inizio della gravidanza, chiamato gonadotropina corionica umana (hCG). I risultati confermano la gravidanza. Il test dei livelli di Beta hCG aiuta a monitorare l'andamento della gravidanza, poiché valori superiori a 25 mUI/ml confermano la presenza della gestazione. Di solito, l’esame viene ripetuto ogni qualche giorno o una volta alla settimana per stabilire se la donna abbia una gravidanza in sede anomala (ectopica), che può anch’essa causare sanguinamento, nonché per assicurarsi che il processo dell’aborto spontaneo sia completo. Se l’utero non si espande progressivamente, si sospetta un aborto mancato, cioè che il feto è deceduto ma non è stato espulso dall’utero pur senza causare sintomi (sanguinamento vaginale o dolore addominale).
Cause dell'Aborto Spontaneo: Dalle Anomalie Cromosomiche ai Fattori Materni
Nella maggior parte dei casi la causa dell’aborto spontaneo è sconosciuta. Gli aborti spontanei che si verificano nelle prime 10-11 settimane di gestazione sono spesso causati da una malattia cromosomica. Circa la metà degli aborti spontanei che avvengono durante il primo trimestre è attribuibile ad anomalie cromosomiche dell'embrione o del feto. La trisomia 16, ad esempio, è una delle più comuni tra quelle associate all'aborto spontaneo. Ciò avviene più spesso nelle donne di età inferiore ai 20 anni o dai 35 anni in poi. Tuttavia, nella maggioranza di casi si tratta di anomalie che non permettono all’embrione o al feto di svilupparsi adeguatamente e crescere.
Anche le anomalie anatomiche dell’apparato riproduttivo della donna (ad esempio un utero con fibromi o, raramente, due camere o cicatrizzazione interna) possono causare la perdita della gravidanza nel periodo fino a 20 settimane di gestazione. Un aborto spontaneo può essere causato da certe infezioni virali, come un’infezione da citomegalovirus o la rosolia. Altre cause includono patologie come il diabete o le malattie autoimmuni. Qualunque condizione che complichi tali processi potrebbe determinare effetti anche molto seri.
Specificità del Caso a 16 Settimane: Analisi dei Riscontri Clinici
In un caso di aborto spontaneo alla 16ª settimana, l'analisi dei riscontri clinici è cruciale per cercare di identificare le cause. Un esame istologico dei villi coriali che riporta "villi coriali normostrutturati per l'epoca gestazionale, congestione prevalentemente intervillosa, plurifocali aspetti compatibili con infarto ischemico-infartuale, cordone ombelicale normostrutturato, fenomeni litici a carico di tutti gli organi esaminati e fenomeni da stasi prevalentemente a carico del fegato" offre importanti indizi.
I "plurifocali aspetti compatibili con infarto ischemico-infartuale" e la "congestione prevalentemente intervillosa" suggeriscono problemi di circolazione o vascolarizzazione placentare. Questi "infarti placentari" sono aree di tessuto placentare che non ricevono abbastanza sangue, compromettendone la funzione e l'apporto di ossigeno e nutrienti al feto. La "stasi prevalentemente a carico del fegato" e i "fenomeni litici a carico di tutti gli organi esaminati" potrebbero indicare che, purtroppo, il feto è deceduto in utero o ha sofferto gravemente prima dell'espulsione, e questi sono segni di alterazioni post-morte o di grave sofferenza. Il fatto che il cordone ombelicale fosse "normostrutturato" esclude un'anomalia intrinseca del cordone come causa primaria.
Il ginecologo, nel caso specifico, ha ipotizzato le cause basandosi sulla dinamica dell'aborto, descritta con il sentire "qualcosa venire giù da davanti" e il riconoscimento dei "piedini del feto" dopo la diarrea, che la donna pensava fosse stata causata dai crampi. Questa sequenza di eventi, insieme alla diagnosi di "insufficienza del collo dell'utero" e il consiglio per la prossima gravidanza di un "cerchiaggio alla tredicesima settimana," punta fortemente verso l'incompetenza cervicale come causa principale. L'insufficienza cervicale è una condizione in cui il collo dell'utero si dilata prematuramente senza contrazioni significative, portando all'espulsione del feto. In questi casi, il feto può essere ancora vivo al momento dell'espulsione perché il problema non è primariamente fetale, ma legato alla capacità dell'utero di contenere la gravidanza.
Il fatto che fosse stata una gravidanza gemellare, con il primo feto perso dopo 7 settimane, può indicare una fragilità generale della gravidanza o fattori predisponenti. Inoltre, il riferire di aver avuto "sempre perdite di sangue" in questi 4 mesi e poi "dolori atroci all'altezza della ferita del cesareo fatto precedentemente circa 18 anni prima" negli ultimi tre giorni prima dell'aborto, potrebbe essere correlato a un utero fibromatoso che, seppur spesso non problematico, in alcune situazioni può influenzare la capacità dell'utero di mantenere la gravidanza o causare complicazioni. Tuttavia, i medici avevano affermato che un utero fibromatoso non precludeva il portare a termine la gravidanza. L'evento in un contesto di ricovero ospedaliero, senza che fosse stato notato nulla di anomalo prima, aggiunge alla complessità e al senso di smarrimento. I medici hanno anche specificato che a 16+6 settimane non si sarebbe potuto fare assolutamente nulla, anche se si fosse arrivati prima, perché la dinamica era ormai avviata.
Condizioni Mediche Materne e Fattori di Rischio Approfonditi
Alcuni fattori possono incidere negativamente sul mantenimento della gravidanza, come l’età della donna (a maggior ragione se over 40), ma anche quella dell’uomo. L'età materna superiore ai 35 anni è associata a un aumento del rischio di aborto spontaneo. Nelle donne sotto i 35 anni, il rischio è pari al 5-10%, mentre tra coloro che hanno superato i 40 anni può toccare addirittura il 30-40%. Anche restare incinta troppo presto aumenta le probabilità di non portare a termine la gravidanza.
I fattori di rischio (condizioni che aumentano il rischio di un disturbo) di aborto spontaneo comprendono i seguenti:
- Madre più giovane o più vecchia (di età inferiore a 20 anni o di almeno 35 anni)
- Aborti spontanei in gravidanze precedenti (aborti ripetuti)
- Fumo di sigaretta
- Uso di sostanze come cocaina e alcol
- Alcune malattie della madre, come il diabete, l’ipertensione arteriosa o gravi disturbi della tiroide, se non vengono adeguatamente trattati e controllati durante la gravidanza
- Un trauma fisico importante può causare un aborto spontaneo, mentre è improbabile che l’aborto sia causato da uno sforzo o da una lesione minima (come scivolare e cadere o fare attività fisica). Uno shock emotivo improvviso (ad esempio ricevere cattive notizie) non è collegato all’aborto spontaneo.
Il Ruolo della Tiroide e Altre Patologie Autoimmuni
Patologie come il diabete o le malattie autoimmuni possono influenzare l'esito della gravidanza. Se una donna presenta un disturbo che facilita la coagulazione (come la sindrome da anticorpi antifosfolipidi) può subire aborti spontanei ripetuti consecutivi (chiamati perdita ricorrente della gravidanza) che si verificano nelle prime 10 settimane di gestazione.
Per quanto riguarda i disturbi della tiroide, anche se una donna è affetta da ipertiroidismo con una tiroidite di Hashimoto e assume farmaci (es. tirosint 125 + mezza compressa di eutirox da 25), mantenendo gli esami della tiroide sempre risultati perfetti, è importante notare che patologie tiroidee, anche se ben compensate, possono rappresentare un fattore di rischio. Una gestione ottimale della tiroide è cruciale per la salute materna e fetale.
Anomalie Anatomiche dell'Utero e Incompetenza Cervicale
Le anomalie anatomiche dell’apparato riproduttivo della donna possono causare la perdita della gravidanza. Queste possono includere un utero con fibromi o, raramente, due camere (utero bicorne o setto) o cicatrizzazione interna. L'insufficienza del collo dell'utero è una causa significativa di aborto spontaneo tardivo. In caso di insufficienza cervicale, i medici consigliano spesso un cerchiaggio, un intervento che consiste nel posizionare una sutura intorno al collo dell'utero per mantenerlo chiuso, di solito tra la 12ª e la 14ª settimana.
Un'altra considerazione riguarda l'utero fibromatoso. Sebbene molte donne con utero fibromatoso portino a termine gravidanze senza problemi, la posizione, la dimensione e il numero dei fibromi possono influenzare l'impianto, la crescita placentare e la capacità dell'utero di mantenere la gravidanza. Una precedente isteroscopia operativa per la rimozione di polipi può aver indagato la cavità uterina, ma l'aspetto funzionale della cervice è distinto.
Questioni Placentari e Problemi di Coagulazione
I "plurifocali aspetti compatibili con infarto ischemico-infartuale" riscontrati nella placenta indicano una compromissione della funzione placentare. Questo potrebbe essere legato a problemi di coagulazione, anche se non esplicitamente menzionati come disturbo primario nel caso in questione. La sindrome da anticorpi antifosfolipidi, ad esempio, è una condizione che facilita la coagulazione e può causare infarti placentari e aborti ricorrenti. È un aspetto fondamentale da indagare, soprattutto per gli aborti del secondo e terzo trimestre. La placentazione, ovvero il modo in cui la placenta si sviluppa e si inserisce, è un aspetto cruciale. Una placenta non ben inserita o con problemi di flusso sanguigno può portare a distacchi o infarti.
L'aborto spontaneo - Dottore mi spieghi
Gestione e Trattamento dell'Aborto Spontaneo: Dalle Opzioni Spontanee all'Intervento Medico
Il trattamento dipende dalla fase della gravidanza e dalle condizioni cliniche della paziente. In caso di minaccia di aborto spontaneo (presenza di sintomi, ma l’ecografia mostra una gravidanza normale), alcuni medici consigliano alla donna di evitare attività faticose e, se possibile, di non stare in piedi ed evitare l’attività sessuale. Tuttavia non vi sono prove chiare che tali limitazioni siano efficaci.
Se l’aborto spontaneo è confermato e il feto e la placenta sono stati espulsi completamente, non è necessario alcun ulteriore trattamento. In molti casi, l'organismo espelle naturalmente il materiale abortivo, senza necessità di intervento medico. L'espulsione naturale può durare da pochi giorni ad alcune settimane. Se l’aborto spontaneo è confermato, ma il tessuto del feto o della placenta rimane interamente o in parte nell’utero, di solito esistono varie opzioni per l’eliminazione o l’asportazione del tessuto della gravidanza.
In caso di aborto spontaneo precoce (prima di 12 settimane di gestazione), se la donna non presenta sanguinamento abbondante o segni di infezione i medici di solito spiegano le diverse opzioni e la donna può scegliere una delle seguenti:
- Monitorare attentamente i sintomi e attendere che l’utero espella il tessuto spontaneamente: la donna deve ricevere istruzioni su cosa aspettarsi, come gestire il dolore, come riconoscere se il tessuto della gravidanza è stato espulso e quando chiamare un medico (se il sanguinamento o il dolore è diverso da quanto previsto per un aborto spontaneo o in caso di febbre). Se il tessuto della gravidanza non viene eliminato spontaneamente, è necessario assumere farmaci o effettuare un intervento.
- Assumere farmaci (solitamente misoprostolo, talvolta con mifepristone) per aiutare l’utero a espellere la gravidanza. Per accelerare il processo, è possibile assumere farmaci come il misoprostolo, in grado di facilitare la rimozione del materiale abortivo anche senza raschiamento.
- Eseguire un intervento per rimuovere il tessuto della gravidanza dall’utero: di solito comporta l’inserimento nell’utero di un tubo flessibile attraverso la vagina e l’aspirazione (dilatazione e raschiamento [D e R] con aspirazione).
Se l’aborto spontaneo è stato eliminato spontaneamente, i medici di solito eseguono esami del sangue per l’ormone della gravidanza hCG una volta alla settimana, fino a quando il livello diventa non rilevabile, per confermare che nell’utero non rimanga tessuto del feto o della placenta.
In caso di aborto spontaneo tardivo (tra le 12 e le 20 settimane di gestazione), i medici consigliano di non attendere che la gravidanza venga eliminata spontaneamente, perché ciò può causare dolore o sanguinamento intensi e la gravidanza può non venire eliminata completamente, causando infezione. Gli aborti spontanei tardivi vengono trattati mediante una o più delle seguenti opzioni:
- Un intervento per rimuovere il tessuto della gravidanza dall’utero: questo intervento è chiamato dilatazione e raschiamento (D e R) o dilatazione ed evacuazione (D e E) ed è eseguito con strumenti chirurgici per l’aspirazione e/o di altro tipo inseriti nell’utero attraverso la vagina. In presenza di espulsione incompleta o complicazioni, potrebbe rivelarsi necessaria una procedura di dilatazione e "raschiamento" mediante isterosuzione.
- Farmaci per indurre il travaglio e quindi espellere il contenuto dell’utero: questi farmaci possono includere il misoprostolo, talvolta con mifepristone (di solito utilizzati nelle fasi iniziali della gravidanza) o l’ossitocina (di solito utilizzata nelle fasi più avanzate della gravidanza).
Si somministrano analgesici al bisogno. Tutte le donne con sangue Rh negativo che subiscono un aborto spontaneo ricevono immunoglobuline Rho(D) per prevenire la malattia emolitica del feto (eritroblastosi fetale). Questo disturbo è chiamato incompatibilità Rh (quando il sangue della donna in gravidanza è Rh-negativo mentre quello del feto è Rh-positivo).
Dopo l'espulsione, in un'esperienza specifica, la donna ha impiegato un po' di tempo per espellere la placenta, ma per fortuna non è stato necessario il raschiamento. Tuttavia, la presenza di coaguli successivi ha reso necessario un controllo per un potenziale "mini-raschiamento." La durata delle perdite post-aborto può variare notevolmente: da pochi giorni a intermittenza per quasi un mese o spotting fino alla mestruazione successiva. Ogni situazione è diversa e non c'è una regola fissa, ma è fondamentale un follow-up medico per assicurarsi che l'utero sia completamente pulito e non ci siano complicanze come infezioni.
L'Impatto Psicologico e il Percorso del Lutto
Quando una donna desidera una gravidanza e un figlio, l’aborto è spesso emotivamente difficile per lei e il partner, che potrebbero aver bisogno di sostegno da parte delle persone care e di professionisti sanitari. Il momento successivo ad un aborto spontaneo può essere devastante, sia dal punto di vista fisico che psicologico. Purtroppo, ancora troppo spesso l’aborto spontaneo non è vissuto come un vero e proprio lutto ma è considerato alla stregua di un tabù.
Dopo un aborto spontaneo la donna e il suo partner possono sentirsi in lutto, tristi, in collera, colpevoli o ansiosi per le successive gravidanze.
Affrontare il Dolore e i Sensi di Colpa
Il dolore dovuto a una perdita è una risposta naturale e, pertanto, non deve essere soppresso o negato. Dare sfogo ai propri sentimenti con un’altra persona può aiutare la donna a gestire le proprie emozioni e ad aumentare i sentimenti positivi.Il senso di colpa è una reazione comune: le donne possono pensare di aver fatto qualcosa che abbia indotto l’aborto, ma di solito non è così. La donna può ricordare di aver assunto un farmaco da banco all’inizio della gravidanza, di aver bevuto un bicchiere di vino prima di aver scoperto di essere incinta o di aver fatto un’altra cosa banale. Tutto questo il più delle volte non è la causa dell’aborto, quindi la donna non deve sentirsi in colpa. L'aborto spontaneo può causare stress emotivo, con sentimenti di tristezza, ansia o senso di colpa. In questi casi, come anche nei casi di aborto volontario, il supporto psicologico è fondamentale per aiutare la coppia ad elaborare il lutto e a ritrovare il benessere emotivo.
La perdita di una gravidanza in una fase avanzata, come alla 16ª settimana, è particolarmente straziante. Una donna ha espresso il suo dolore dicendo: "Sono distrutta psicologicamente." Ha descritto la giornata dell'aborto come "lunghissima" e la difficoltà a dormire, trovandosi sola in ospedale. Il colmo della giornata è stato il postino che ha suonato per consegnare un regalo di compleanno, una bola messicana, un gioiello che si indossa in gravidanza. Questo dettaglio illustra la crudele ironia della vita che può sorprendere con eventi tanto gioiosi quanto dolorosi. Il dolore non svanisce subito; ci vuole tempo, e a volte neanche il tempo riesce a guarire completamente le ferite.
Il Supporto Emotivo e la Rete di Aiuto
Le donne che hanno avuto un aborto possono desiderare di confrontarsi con il proprio medico circa l’eventualità di altri aborti nelle gravidanze successive e di sottoporsi a esami se necessario. I medici offrono il proprio supporto e, nel caso, rassicurano le pazienti di non avere alcuna colpa nell’aborto. Una consulenza formale è raramente necessaria, ma è disponibile per le donne che la desiderano. Forum e comunità online possono essere luoghi dove ci si sente "compresa, aiutata, supportata," offrendo uno spazio per "buttare fuori tutto" il dolore. Accogliere il dolore degli altri non è mai facile, soprattutto per chi è cresciuto in una società spaventata, impreparata di fronte a certi argomenti, tanto da renderli dei tabù. Si ha l’impressione di non avere le parole, di non sapere cosa dire. È importante permettersi di crollare, di piangere e soffrire come si ritiene più giusto.

Superare i Falsi Miti e le Convinzioni Erranee
Molte persone pensano che l’aborto spontaneo sia un evento raro e che possano bastare singoli comportamenti a provocarlo. Non è così. E maturano convinzioni ed idee sbagliate sulle sue possibili cause. Per il 55% del campione, più di una persona su due, l’aborto spontaneo sarebbe un evento piuttosto raro e interesserebbe meno del 5% delle gravidanze. Del resto, di aborto non si parla mai. Anzi, c’è la tendenza a tenere nascosta la gravidanza nel primo trimestre, proprio perché si teme che le cose possano andare male.
Secondo i ricercatori, queste false credenze possono avere un ruolo in alcune delle emozioni negative che accompagnano l’interruzione spontanea di gravidanza, come il senso di colpa e quello di isolamento. In realtà, le ragioni principali sono di tipo genetico o medico. L'aborto spontaneo risulta essere un evento piuttosto comune, durante il primo trimestre o nelle prime settimane di gestazione. Un trauma fisico importante può causare un aborto spontaneo, mentre è improbabile che l’aborto sia causato da uno sforzo o da una lesione minima (come scivolare e cadere o fare attività fisica). Uno shock emotivo improvviso (ad esempio ricevere cattive notizie) non è collegato all’aborto spontaneo.
Pianificazione di una Nuova Gravidanza: Quando e Come
L'ansia è un altro sentimento comune: le donne che hanno avuto un aborto possono desiderare di confrontarsi con il proprio medico circa l’eventualità di altri aborti nelle gravidanze successive e di sottoporsi a esami se necessario. Sebbene l’aver avuto un aborto aumenti il rischio di averne altri, la maggior parte delle donne può avere una nuova gravidanza e portarla a termine senza problemi. Di solito non sono necessari ulteriori esami, a meno che la donna non abbia subito due o più aborti spontanei.
Molte donne desiderano tentare un nuovo concepimento immediatamente. Dal punto di vista medico, non ci sono opinioni univoche sul rimanere incinta dopo un aborto spontaneo. L’Organizzazione Mondiale della Sanità ha rilevato come, sia che si tratti di una nuova gravidanza dopo aborto che di una gravidanza dopo raschiamento, sia opportuno per la coppia far trascorrere un periodo di almeno sei mesi. Tuttavia, perché sia più facile portare a termine una gravidanza subito dopo un aborto spontaneo non è ancora chiaro, e lo ammettono i ricercatori. Si tratta di situazioni molto soggettive per le quali occorre tenere conto anche dello stato psicologico della donna interessata.
Dopo un aborto, il rischio di subirne un secondo aumenta della metà e dopo due raddoppia. I ricercatori hanno osservato, dati alla mano, quel che tanti ginecologi sanno per esperienza, ossia che le complicanze delle gravidanze precedenti hanno un effetto negativo sulle future. Non accade lo stesso per la pre-eclampsia, condizione caratterizzata da pressione alta in gravidanza. Chi ne ha sofferto nel corso dei nove mesi di gestazione non deve preoccuparsi per gli esiti di una nuova gravidanza.
Indagini Diagnostiche Approfondite Dopo un Aborto Tardivo o Ricorrente
È opportuno che le donne che hanno avuto due o più aborti spontanei consultino un medico prima di tentare una nuova gravidanza. Il medico può eseguire controlli per eventuali anomalie genetiche o strutturali o altri disturbi che aumentano il rischio di aborto. Per chi riesce a elaborare la perdita, nasce il bisogno di sapere quando tentare di nuovo e quali indagini diagnostiche fare.
Ad esempio, il medico può effettuare:
- Un esame di diagnostica per immagini (come ecografia 3D con flussimetria delle arterie uterine, isteroscopia o isterosalpingografia) per valutare la presenza di anomalie strutturali dell’apparato riproduttivo femminile.
- Esami del sangue per controllare la presenza di alcune malattie, come la sindrome da anticorpi antifosfolipidi, il diabete, anomalie negli ormoni riproduttivi e disturbi della tiroide. Tra i test consigliati, innanzitutto, è opportuno eseguire un’analisi del sangue che possa permettere di valutare la presenza di eventuali disturbi ormonali o di deficit del sistema immunitario.
- Test genetici per controllare la presenza di anomalie cromosomiche (cariotipo di entrambi i partner).
- Inoltre, deve essere indagata la possibile presenza di un fattore infettivo nella donna e nel suo compagno con accertamenti colturali su uretra, endometrio, prostata.
Se identificate, alcune cause di aborto spontaneo ricorrente possono essere trattate, rendendo possibile portare a termine una gravidanza in futuro. È fondamentale che vengano chiariti tutti questi aspetti prima di affrontare una nuova gravidanza, perché, diversamente, 4-5 mesi di attesa per vedere se l’evento si ripresenta o no sarebbero pesanti da un punto di vista psicologico. Per contro, sapere di aver effettuato un completo lavoro diagnostico e nel caso terapeutico è di grande conforto sia per la donna sia per il ginecologo che seguirà la gravidanza.
Tecniche di Riproduzione Assistita e Nuove Speranze
In alcuni casi, le tecniche di riproduzione assistita possono offrire nuove speranze. Una di queste tecniche è la diagnosi genetica preimpianto (PGT), che permette di studiare il patrimonio genetico degli embrioni prima dell'impianto, e di selezionare gli embrioni più sani e privi di alterazioni cromosomiche e/o genetiche che saranno trasferiti nell’utero. Un altro modo per rimanere incinta è il ricorso all’ovodonazione, che è la tecnica di riproduzione assistita che utilizza gli ovuli provenienti da una donatrice anonima per creare embrioni di qualità ottimale. La percentuale di aborto tardivo dopo fertilizzazione in vitro (FIVET) può essere maggiore a causa del fatto che la placentazione spesso è inadeguata, e questo è un aspetto da considerare e monitorare attentamente.
L'aborto spontaneo - Dottore mi spieghi
Supporto e Risorse
Il percorso dopo un aborto spontaneo è intriso di dolore e incertezze. È cruciale non sentirsi sole. Il supporto delle persone care, la consulenza di professionisti sanitari e la condivisione con altre donne che hanno vissuto esperienze simili possono fare una grande differenza. Specialisti come il Dott. Mecacci a Firenze o la Dott.ssa Vaquero a Roma sono punti di riferimento per chi cerca assistenza in casi di poliabortività. È fondamentale affidarsi a un ginecologo molto esperto in abortività, perché un aborto dopo il primo trimestre non è un evento comune come quelli che si possono avere nel primo. Mentre nel primo tante volte è un processo di selezione naturale (per quanto crudele possa sembrare dirlo e passare attraverso questa cosa), dopo entrano in gioco molte altre cause.