La fecondazione, nel suo senso più profondo e umano, rappresenta l'atto primordiale che dà origine a un nuovo individuo, inaugurando così l'esistenza di una persona unica e irripetibile. L'aggiunta dell'attributo "assistita" a questo termine introduce il concetto di intervento medico-tecnologico, il cui grado di invasività può variare significativamente. Esso può configurarsi come un semplice ausilio all'atto sessuale, volto a facilitarne il naturale compimento, oppure arrivare a una sostituzione completa di tale atto (Cfr. E. Sgreccia, Manuale di Bioetica Vol. I - Fondamenti ed etica biomedica, Vita & Pensiero, Milano 2012, pp. 615 e ss.). Di conseguenza, parlare genericamente di "fecondazione o procreazione assistita" risulta poco proficuo e potenzialmente fuorviante se non si specifica con precisione la tecnica in questione.
Nel corso degli anni, le tecniche di fecondazione assistita si sono moltiplicate, andando ben oltre le attuali classificazioni standardizzate e raggiungendo una ventina di procedure distinte (Cfr. J. Testart, Le chaparnaum des fécondations artificielles, Le Monde, 3/1/1990, aggiornato in E. Sgreccia, op. cit., p. 619). Prima di addentrarci nelle specificità delle diverse metodologie, è fondamentale comprendere una distinzione che si applica a tutte le procedure: la provenienza dei gameti. La fecondazione può avvenire tramite gameti (ovuli e spermatozoi) appartenenti a entrambi i membri della coppia richiedente - definita fecondazione omologa - oppure attraverso gameti forniti da un terzo soggetto estraneo alla coppia, sia esso un donatore di ovuli o di sperma - configurando la fecondazione eterologa.

Quest'ultima, la fecondazione eterologa, solleva questioni etiche e sociali di notevole complessità, con potenziali ripercussioni negative sull'individuo, sulla famiglia e sulla società nel suo complesso. Come sottolinea Carlo Flamigni, pioniere della fecondazione assistita in Italia, pur riconoscendone i benefici, vi sono "molto importanti e degni di attenzione i riferimenti alle risonanze negative che la donazione di gameti può far nascere sia nel padre che nella coppia" (C. Flamigni, cit. in F. Agnoli, Ragionevoli motivi per rifiutare una pratica a rischio di “risonanze negative” (parola del prof. Flamigni), Il Foglio, 21/8/2014). La ragione di tali risonanze negative risiede nella mancanza di un legame genetico e biologico tra il figlio e il padre "legale". La nascita non deriva da un atto di reciprocità tra i coniugi, ma da un gesto in cui uno dei partner è stato escluso, potendo generare un senso di umiliazione. In contesti di disaccordo tra i genitori, specialmente durante l'adolescenza del figlio, il padre potrebbe sentirsi "secondario", mentre la madre potrebbe accentuare il suo ruolo di genitrice primaria. L'esclusione dal processo generativo può condurre l'uomo da un senso di umiliazione a un desiderio di rivalsa, da un abbattimento psicologico all'affermazione di una propria irresponsabilità nei confronti del "non-figlio" (Cfr. F. Agnoli, L’adulterio in provetta, Notizie Pro Vita n. 40, aprile 2016).
Queste preoccupazioni sono corroborate dalle osservazioni dello psichiatra e sessuologo Willy Pasini, il quale evidenzia come "la presenza nel marito ‘legale’ di una nevrosi importante e soprattutto di una paranoia con tendenze interpretative" possa portare a percepire il donatore come un rivale, scatenando sentimenti di inferiorità, gelosia o persino deliri di persecuzione (W. Pasini - G. Mori, Nuove armi per superare l’infertilità, FrancoAngeli, Milano 2015, p. 141).
Anche figure che sostengono la fecondazione eterologa, come la giornalista Chiara Valentini, riportano testimonianze di "figli della provetta" afflitti da "gravi problemi psichici". La scoperta delle modalità del proprio concepimento viene descritta come un evento traumatico, paragonabile all'essere investiti da un treno, e genera un profondo desiderio di conoscere le proprie origini genetiche (Chiara Valentini, La fecondazione proibita, Feltrinelli, Milano 2004). Portali come AnonymousUs.org offrono supporto a coloro che non conoscono l'identità di uno o entrambi i genitori biologici, fornendo uno spazio per la condivisione e il confronto, elementi cruciali per il sostegno psicologico.
Implicazioni psicologiche della coppia durante un percorso di PMA - Dott.ssa Margherita Riccio
Un ulteriore e preoccupante aspetto della fecondazione eterologa riguarda la sua dimensione sociale, in particolare il mercato dei gameti e degli uteri in affitto. Negli Stati Uniti, ad esempio, i donatori di sperma ricevono una modica somma per ogni "donazione", mentre ogni campione può essere rivenduto a cifre considerevolmente più alte, generando un margine di guadagno superiore al 500% per le banche (Cfr. D. Spar, Building the Future of Parenthood). Le conseguenze di questa commercializzazione possono essere estreme: si pensi al caso di Ed Houben, padre biologico di oltre 50 figli, o a quello di Ivo van Halen, che ha scoperto a trent'anni di essere uno dei circa 1000 figli nati dallo stesso donatore nei Paesi Bassi. L'incontro tra fratellastri, a volte inconsapevoli della loro parentela, solleva interrogativi inquietanti, persino sulla possibilità di relazioni inappropriate.
Alla luce di tali problematiche, la valutazione etica della fecondazione eterologa non può che essere negativa. La Congregazione per la Dottrina della Fede, nell'Istruzione Donum Vitae, esprime un giudizio che va oltre la sfera religiosa, appellandosi al diritto naturale: "Il ricorso ai gameti di una terza persona… costituisce una violazione dell'impegno reciproco degli sposi e una mancanza grave nei confronti di quella proprietà essenziale del matrimonio, che è la sua unità. La fecondazione artificiale eterologa lede i diritti del figlio, lo priva della relazione filiale con le sue origini parentali e può ostacolare la maturazione della sua identità personale. Essa costituisce inoltre una offesa alla vocazione comune degli sposi… priva oggettivamente la fecondità coniugale della sua unità e della sua integrità; opera e manifesta una rottura fra parentalità genetica, parentalità gestazionale e responsabilità educativa" (P. II, n. 6).
Distinzioni Fondamentali nelle Tecniche di Fecondazione Assistita
Per una comprensione chiara del tema, è essenziale distinguere tra procedure in vivo (o intracorporee, che avvengono all'interno del corpo femminile) e procedure in vitro (o extracorporee, condotte in laboratorio). All'interno del vasto campo della "fecondazione assistita", si profila un'ulteriore distinzione cruciale: quella tra "inseminazione artificiale" e "fecondazione artificiale". La differenza risiede nell'incidenza dell'intervento tecnico sull'atto del concepimento.
Nell'inseminazione artificiale (IA), l'artificialità si limita all'introduzione del seme nelle vie genitali femminili; nella fecondazione artificiale, invece, è il concepimento stesso ad avvenire mediante la tecnica.
Inseminazione Artificiale (IA)
L'inseminazione artificiale è una tecnica di fecondazione assistita che prevede il deposito del seme maschile all'interno delle vie genitali femminili, talvolta nella tuba, dopo opportuno prelievo e trattamento. L'obiettivo è favorire l'incontro naturale tra spermatozoi e ovulo. Questa procedura è sempre intracorporea (Cfr. R. Lucas Lucas, Bioetica per tutti, San Paolo, Cinisello Balsamo 2005, p. 99).
Le modalità di prelievo dello sperma variano, distinguendosi per la "distanza" dal rapporto sessuale naturale. Una volta raccolto, il seme viene inserito nelle vie genitali femminili in prossimità dell'ovulazione, spontanea o indotta farmacologicamente. La sede di deposizione può essere vaginale, intrauterina, tubarica o intraperitoneale, a seconda dell'ostacolo che si intende superare (Cfr. E. Sgreccia, op. cit., pp. 618-619).
I dati ministeriali indicano che il tasso di gravidanze ottenute tramite inseminazione artificiale intrauterina (IUI) tra il 2005 e il 2017 si attesta mediamente intorno al 10% dei cicli iniziati.
Un giudizio positivo può essere espresso solo in relazione all'inseminazione artificiale omologa che funga da ausilio, e non da sostituzione, dell'atto di fecondazione naturale. Altre forme di IA sono considerate eticamente illecite. È fondamentale sottolineare la differenza tra una tecnica che "aiuta" l'atto sessuale e una che lo "sostituisce".
Fecondazione Artificiale
La fecondazione artificiale comprende un insieme di tecniche volte a ottenere un concepimento umano al di fuori del processo naturale dell'unione sessuale (Cfr. R. Lucas Lucas, op. cit., p. 100). Il denominatore comune di queste procedure è un elevato grado di invasività, che spesso sostituisce l'atto naturale del concepimento.
Gamete Intrafallopian Transfer (GIFT)
La GIFT è una tecnica di fecondazione artificiale intracorporea che prevede il trasferimento simultaneo, ma separato, dei gameti maschili e femminili all'interno della tuba di Falloppio (E. Sgreccia, op. cit., p. 627). In questa procedura, ovuli e spermatozoi vengono trasferiti tramite catetere, separati da una bolla d'aria, per consentire il loro incontro all'interno del corpo femminile.
La GIFT viene valutata separatamente dalla fecondazione artificiale in senso stretto a causa della sua natura "ibrida", a metà strada tra inseminazione e fecondazione artificiale. L'analogia con l'IA risiede nella tecnica intracorporea che permette un incontro "naturale" o spontaneo dei gameti. Questo aspetto riduce il rischio di manipolazione degli embrioni. Tuttavia, la procedura si presta più a sostituire l'atto sessuale che ad aiutarlo. Si segnala un'alta incidenza di aborti, attribuibile all'artificialità della tecnica e al potenziale degrado biologico dei gameti trascorso un certo tempo fuori dal corpo. Mediamente, un terzo delle gravidanze clinicamente iniziate non giunge a termine, e mancano informazioni sul destino dei gameti non fecondati, che potrebbero portare ad aborti pre-impianto.
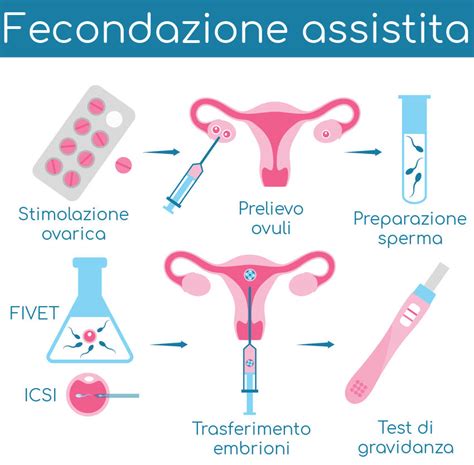
Fecondazione In Vitro con Trasferimento Embrionale (FIVET)
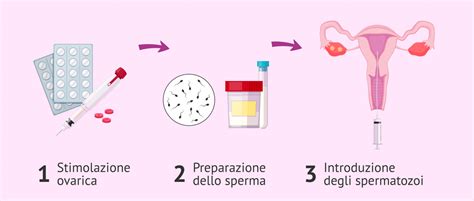
La FIVET è una tecnica di fecondazione artificiale extracorporea che prevede la raccolta dei gameti, la creazione in laboratorio di più embrioni e il successivo trasferimento in utero. È una delle tecniche più diffuse e rappresenta una soluzione per diverse patologie.
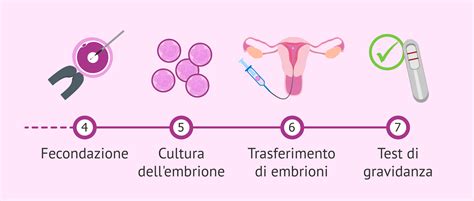
Il ciclo completo dura circa 2-3 settimane. Attraverso una terapia personalizzata, si induce un'ovulazione multipla, monitorata ecograficamente e biochimicamente. Gli ovociti vengono prelevati tramite aspirazione ecoguidata (Pick Up Ovocitario). La fecondazione avviene in vitro, e gli embrioni ottenuti vengono trasferiti nell'utero, preventivamente preparato farmacologicamente.
Le tecniche non cambiano se si utilizzano ovociti e/o spermatozoi da donatori. La donazione di gameti è un atto volontario, altruista, gratuito e anonimo, regolamentato da norme specifiche. Nonostante l'esistenza di centri pubblici e privati, la diversità delle normative regionali porta molte coppie a rivolgersi a strutture lontane dal proprio domicilio.
Affrontare un percorso di Procreazione Medicalmente Assistita (PMA) ha un impatto significativo sulla coppia, sia emotivamente che economicamente. Le équipe multidisciplinari mirano a offrire un'assistenza globale.
Storia ed Evoluzione delle Tecniche di PMA
La Procreazione Medicalmente Assistita (PMA), nota anche come fecondazione artificiale, è diventata una pratica clinica efficace per il trattamento di varie forme di sterilità fin dagli anni '70. Le prime inseminazioni artificiali risalgono alla fine del XVIII secolo, con studi che dimostravano come l'orgasmo femminile non fosse essenziale per la fecondazione. Già alla fine dell'Ottocento, la fecondazione artificiale era un argomento trattato nei manuali di chirurgia ginecologica.
Tuttavia, l'intervento di una terza persona, il medico, nell'intimità sessuale sollevò obiezioni morali, portando a processi e condanne ecclesiastiche. La possibilità di utilizzare sperma di donatore spinse verso la clandestinità della pratica. L'assistenza alla procreazione si istituzionalizzò con il progresso tecnico, che permise di attenuare le obiezioni morali e di dimostrare la natura terapeutica della tecnica, in particolare con la fecondazione eterologa.
La crioconservazione dello sperma, ottenuta nel 1953, permise di separare nel tempo e nello spazio l'intervento del donatore e della donna. Negli anni '30, studi pionieristici come quelli di Gregory Pincus anticiparono la fecondazione in vitro (FIV), dimostrando la possibilità di fecondare ovuli in laboratorio e di ottenere divisioni cellulari embrionali.
La comprensione dei meccanismi ormonali che controllano la fisiologia riproduttiva femminile, iniziata negli anni '20 e '30 del Novecento, aprì la strada allo sviluppo di farmaci per la sterilità e alla pillola anticoncezionale. Nel 1954, venne sperimentato un trattamento per le donne infertili basato sulla somministrazione di HMG (gonadotropina menopausale umana) per stimolare la maturazione follicolare, seguito da HCG (gonadotropina corionica umana) per indurre l'ovulazione.
La collaborazione tra Robert Edwards e Patrick Steptoe, che aveva introdotto la laparoscopia in ginecologia, portò a esperimenti di FIVET. Dopo anni di tentativi, nel 1978 nacque Louise Brown, il primo bambino al mondo concepito tramite FIVET. La fecondazione in vitro si affermò come pratica abituale, con un aumento esponenziale dei bambini nati tramite PMA nei decenni successivi.
Nel 1984 venne introdotta l'inseminazione intrauterina con iperstimolazione ovarica controllata, e nel 1985 la crioconservazione degli embrioni. Nel 1986 si registrò la prima gravidanza dopo crioconservazione di ovociti maturi, e la prima gravidanza tramite GIFT e ZIFT (Zygote Intrafallopian Transfer). Nel 1998 venne introdotta la crioconservazione di tessuti ovarici.
La seconda metà degli anni '80 vide i primi casi di maternità surrogata. Nel 1992 venne sviluppata la tecnica ICSI (iniezione intracitoplasmatica dello spermatozoo) per trattare l'infertilità maschile grave, e tra il 1989 e il 1990 la diagnosi genetica preimpianto.
Nonostante i continui miglioramenti tecnici, i tassi di successo della PMA rimangono moderati. Solo il 23% delle donne che si sottopongono al trattamento diventa fertile, e meno del 15% degli embrioni trasferiti porta alla nascita di un bambino.
Indicazioni, Tecniche e Sfide Attuali
Le principali indicazioni per la PMA includono l'infertilità di origine evidente (endometriosi, oligospermia grave, patologie tubariche o uterine) e la sterilità idiopatica dopo tentativi infruttuosi. La fertilità maschile può essere influenzata da fattori genetici, ambientali e stile di vita.
La legge italiana 40/2004 regola la PMA, rivolgendosi a coppie eterosessuali con sterilità accertata. Le probabilità di successo dipendono da vari fattori, in particolare dall'età della donna, dalla tecnica utilizzata e dalla qualità dei gameti.
L'iniezione intracitoplasmatica di spermatozoi (ICSI) è una variante avanzata dell'FIVET, indicata in casi di grave infertilità maschile, dove un singolo spermatozoo viene iniettato direttamente nell'ovocita.
La maternità surrogata, o utero in affitto, rappresenta un'alternativa in contesti legali e culturali diversificati, offrendo un'opportunità a coppie con infertilità accertata non modificabile.
La manipolazione genetica e la selezione degli embrioni, se da un lato offrono opportunità terapeutiche, dall'altro sollevano preoccupazioni sul rischio di eugenetica e di alterazione dell'essenza umana.
Le implicazioni psicologiche della PMA sono significative. Ansia, pressione sociale e aspettative elevate possono intensificare lo stress, portando a difficoltà relazionali. Un approccio realistico e un supporto psicologico adeguato sono fondamentali. Tra le complicanze mediche, si annoverano la sindrome da iperstimolazione ovarica (OHSS), che richiede monitoraggio e intervento tempestivo.
L'integrazione di intelligenza artificiale e big data sta ottimizzando la selezione degli embrioni, aumentando le performance di successo e riducendo il rischio di anomalie genetiche. La genetica predittiva offre la possibilità di identificare precocemente patologie ereditarie.

La comunicazione con i pazienti deve essere chiara, sensibile e rispettosa delle loro condizioni emotive, aiutandoli a superare ansie e frustrazioni. La PMA, in continua evoluzione, rappresenta un'opportunità per molte coppie che affrontano il problema dell'infertilità, ma richiede un ripensamento coerente con l'antropologia sia della sessualità che dell'uso della tecnologia. La società deve affrontare la sfida di accogliere la vita come frutto di un dono d'amore reciproco, piuttosto che come un prodotto selezionato, in un panorama di crescente crisi demografica.
È importante affidarsi a esperti qualificati per navigare questo complesso percorso, bilanciando le promesse della scienza con le profonde implicazioni etiche e umane. La fecondazione, nel suo nucleo, rimane l'atto che pone in essere un nuovo individuo, una persona unica e irripetibile, la cui dignità deve essere preservata in ogni fase del suo concepimento.
tags: #vita #e #fecondazione #assistita