Scoprire una gravidanza è un momento emozionante e cruciale nella vita di ogni donna. La conferma da parte del ginecologo rappresenta un passo fondamentale per garantire una gestazione sana e monitorata adeguatamente. Tuttavia, le tempistiche e le aspettative riguardo alle prime visite e alle ecografie possono generare incertezze, specialmente quando si parla di fasi molto precoci, come 3 settimane dal concepimento. Questo articolo esplorerà in dettaglio cosa ci si possa aspettare da una visita ginecologica in un momento così anticipato della gravidanza, analizzando le possibilità, i limiti e le informazioni che si possono ottenere, e contestualizzandole all'interno del più ampio percorso di cura prenatale.
Comprendere le Tempistiche della Gravidanza: Dal Concepimento all'Amenorrea
Prima di addentrarci nei dettagli dell'ecografia a 3 settimane dal concepimento, è fondamentale chiarire alcuni concetti chiave relativi alle tempistiche della gravidanza. La durata della gravidanza viene convenzionalmente calcolata a partire dal primo giorno dell'ultima mestruazione (UM), piuttosto che dal giorno effettivo del concepimento. Questo perché la data dell'UM è solitamente più facile da ricordare e da determinare con precisione rispetto al giorno dell'ovulazione e della fecondazione.
Di conseguenza, quando si parla di "3 settimane dal concepimento", ci si riferisce in realtà a circa 5 settimane di amenorrea (assenza di mestruazioni), calcolate a partire dall'UM. Questa discrepanza è importante perché le ecografie sono in grado di rilevare la presenza di una gravidanza solo dopo un certo lasso di tempo, quando l'embrione è sufficientemente sviluppato da essere visualizzato attraverso gli ultrasuoni.
Rilevare una Gravidanza: Metodi e Tempistiche Iniziali
Generalmente, i test di gravidanza su sangue sono i primi a dare un risultato positivo, seguiti dai test sulle urine che diventano positivi qualche giorno dopo. I test di gravidanza casalinghi, che misurano l’hCG nelle urine, sono abbastanza sensibili e facili da usare, ma possono dare risultati falsi negativi se eseguiti troppo presto. Una visita ginecologica può certamente sospettare l’inizio di una gravidanza, già nelle prime settimane.
In alcuni casi, può capitare che il ginecologo non rilevi immediatamente una gravidanza. Questo può dipendere da vari fattori, tra cui il momento della visita, la presenza di sintomi poco chiari o situazioni particolari come gravidanze ectopiche. È importante sapere che l’aumento di volume dell’utero, percepibile tramite visita ginecologica interna, non è rilevabile prima delle 5-6 settimane di amenorrea (circa 20-30 giorni dopo il concepimento). Inoltre, la presenza di anomalie uterine come fibromi e adenomiosi può rendere difficile la diagnosi iniziale.
Durante la visita, il ginecologo esegue un esame pelvico bimanuale per rilevare cambiamenti fisici nell’utero e nelle ovaie, che possono indicare la presenza di una gravidanza. Tuttavia, la conferma definitiva avviene tramite i test di laboratorio che misurano i livelli dell’ormone hCG (gonadotropina corionica umana) nel sangue o nelle urine.
L'Ecografia a 3 Settimane dal Concepimento (5 Settimane di Amenorrea): Possibilità e Limiti
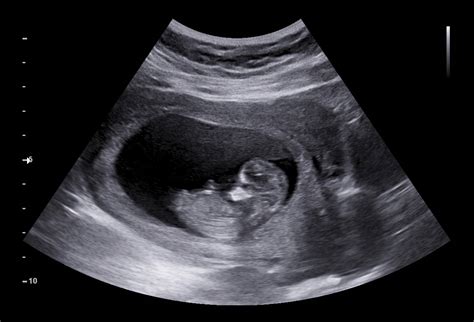
Tecnicamente, è possibile sottoporsi ad un'ecografia a 3 settimane dal concepimento (o 5 settimane di amenorrea). Tuttavia, è essenziale essere consapevoli dei limiti e delle aspettative realistiche. In questa fase iniziale della gravidanza, l'embrione è estremamente piccolo, misurando solo pochi millimetri. Di conseguenza, la visualizzazione ecografica potrebbe essere difficile o impossibile, a seconda della sensibilità dell'apparecchiatura e dell'esperienza dell'operatore.
In molti casi, un'ecografia transaddominale (effettuata posizionando la sonda sull'addome) potrebbe non essere in grado di rilevare la presenza della camera gestazionale (la sacca che contiene l'embrione) a 5 settimane di amenorrea. Un'ecografia transvaginale, che prevede l'inserimento di una sonda sottile nella vagina, offre una migliore risoluzione e può aumentare le probabilità di visualizzare la camera gestazionale in questa fase precoce.
Cosa Ci Si Può Aspettare di Vedere (o Non Vedere)
Anche se l'ecografia riesce a visualizzare qualcosa a 3 settimane dal concepimento, le informazioni che si possono ottenere sono limitate. Ecco cosa ci si può aspettare:
- Camera Gestazionale: La camera gestazionale è la prima struttura che si può identificare ecograficamente. Appare come una piccola sacca scura all'interno dell'utero. La sua presenza conferma che la gravidanza è intrauterina (cioè, che si è impiantata correttamente all'interno dell'utero) e non ectopica (cioè, al di fuori dell'utero, ad esempio nelle tube di Falloppio). Verso le 4 settimane di gestazione, si osserva la camera gestazionale, che altro non è che lo spazio entro il quale crescerà l’embrione.
- Sacco Vitelino: Il sacco vitellino è una struttura che fornisce nutrimento all'embrione nelle prime fasi dello sviluppo. Può essere visualizzato all'interno della camera gestazionale a partire da circa 5.5-6 settimane di amenorrea.
- Embrione: A 3 settimane dal concepimento, l'embrione è ancora molto piccolo e potrebbe non essere visibile all'ecografia. In alcuni casi, con apparecchiature ad alta risoluzione, si può intravedere un piccolo punto all'interno della camera gestazionale. Verso le 5/6 settimane, normalmente compare l’embrione (quando raggiunge la misura di 5 mm).
- Battito Cardiaco: Il battito cardiaco dell'embrione di solito non è rilevabile fino a circa 6 settimane di amenorrea. Pertanto, non ci si aspetta di sentirlo o vederlo a 3 settimane dal concepimento. Verso le 6/8 settimane è possibile cogliere il cosiddetto “sfarfallio” che indica l’attività cardiaca dell’embrione. Dalle 10/12 settimane, grazie all’impiego del doppler, si può percepire il battito cardiaco embrionale.
È importante sottolineare che la mancata visualizzazione dell'embrione o del battito cardiaco a 3 settimane dal concepimento non è necessariamente motivo di preoccupazione. Potrebbe semplicemente essere troppo presto. Il medico curante probabilmente raccomanderà un'altra ecografia a distanza di una o due settimane per valutare l'evoluzione della gravidanza. Questa è una situazione che può generare molta ansia, come nel caso di una paziente che riporta: "Avevo avuto ultimo ciclo 19/11/2023, ovulazione presunta, concepimento e impianto con ragionevole certezza nei primi giorni di dicembre (2-3-4 e seguenti…). Alla visita con ecografia transvaginale, senza le debite informazioni e senza la presa di coscienza che forse la visita era molto precoce, è seguito da parte della dottoressa a mio avviso una datazione ambigua, e una molto distaccata valutazione della situazione, assenza battito e dimensione ridotta rispetto alle settimane, come se le settimane fossero in effetti 8 e un conseguente velato allarmismo ingiustificato sull'ipotesi remota di interruzione gravidanza o semplice ritardo e conseguente ridatazione necessaria a 10gg, esecuzione immediata delle Beta a distanze regolari, etc…che ovviamente per quanto razionalmente forse normale, emotivamente ci hanno molto turbati e ora siamo in attesa. Beta fatte in ospedale al 16/12 29000u suggerite da altro specialista con esame diagnostico accurato a cui ci siamo poi rivolti. Ieri è stata infatti rilevata traccia del battito ACE, che prima non era evidente."
In risposta a situazioni simili, gli specialisti sottolineano che: "In base all'ultima mestruazione (unico parametro utilizzato da noi ginecologi per definire la presunta epoca gestazionale, non i test su urine, non la presunta ovulazione né il momento del concepimento) le è stato dato un appuntamento ad un'epoca di circa 7-8 settimane, periodo generalmente adeguato per fare la prima ecografia in gravidanza, per la diagnosi e la datazione ecografica. Il tipo di condotta a cui è stata sottoposta è assolutamente la prassi, perché non sempre siamo in grado al primo controllo di indicare se la gravidanza sia semplicemente iniziata dopo rispetto al previsto o se è una gravidanza che si è spenta e si è sempre molto cauti a sbilanciarsi in una direzione o nell'altra, per non dare false rassicurazioni né dare per spacciata una gravidanza che è semplicemente precoce."
Quando e Perché un'Ecografia Precoce può Essere Necessaria
Nonostante i limiti di una visualizzazione chiara, ci sono alcune situazioni in cui un'ecografia a 3 settimane dal concepimento (5 di amenorrea) o poco dopo può essere utile o addirittura necessaria:
- Sanguinamento Vaginale o Dolore Addominale: In presenza di sanguinamento vaginale o dolore addominale nelle prime settimane di gravidanza, un'ecografia può aiutare ad escludere una gravidanza ectopica, che è un'emergenza medica. L’ecografia interna è particolarmente utile nelle prime fasi della gravidanza perché fornisce informazioni più precise rispetto all’ecografia addominale e può rilevare una gravidanza extrauterina.
- Precedenti Gravidanze Ectopiche: Le donne con una storia di gravidanze ectopiche hanno un rischio maggiore di ripresentazione. Un'ecografia precoce può aiutare a confermare che la gravidanza è intrauterina.
- Trattamenti di Fertilità: Le donne che hanno concepito attraverso trattamenti di fertilità (come la fecondazione in vitro) spesso si sottopongono a ecografie precoci per confermare l'impianto dell'embrione e la vitalità della gravidanza.
- Incertezza sulla Data dell'Ultima Mestruazione: Se la data dell'ultima mestruazione non è certa o i cicli mestruali sono irregolari, un'ecografia precoce può aiutare a stimare l'età gestazionale.
In molti casi, invece di sottoporsi ad un'ecografia a 3 settimane dal concepimento, il medico può raccomandare di monitorare i livelli di beta-HCG (gonadotropina corionica umana) nel sangue. I suoi livelli aumentano rapidamente nelle prime settimane. Misurazioni seriali dei livelli di beta-HCG possono fornire informazioni sull'andamento della gravidanza e aiutare ad escludere una gravidanza ectopica.
La Prima Visita Ginecologica in Gravidanza: Un Appuntamento Fondamentale
La prima visita ginecologica in gravidanza è un momento cruciale sia per confermare la gravidanza stessa che per stabilire un piano di cura personalizzato per i mesi successivi. Ecco cosa aspettarsi durante questo appuntamento fondamentale:
1. Anamnesi Completa
Il ginecologo inizierà con una dettagliata anamnesi, raccogliendo informazioni sulla tua storia medica personale e familiare. Questo include eventuali precedenti gravidanze, aborti, patologie croniche, allergie e uso di farmaci. La storia familiare di malattie genetiche o croniche sarà anch’essa presa in considerazione. Nel caso del patrimonio genetico, si tratta innanzitutto di indicare le patologie di famiglia che il bambino potrebbe essere predisposto a ereditare, così come mutazioni già certificate nella mamma o in altri componenti del nucleo familiare. In questo modo il ginecologo potrà decidere se visitarti più spesso del consueto o se usare particolari attenzioni o cure. Verranno inserite anche malattie, passate o presenti, che possono essere rilevanti nel procedere della gravidanza, o richiedere accorgimenti da parte del ginecologo. Infine, nel fascicolo viene inserita la tua storia ginecologica: se hai avuto altri figli o altre gravidanze, aborti, dovrai semplicemente raccontare come sono andate al ginecologo. La scelta del ginecologo per la prima visita ginecologica è importante; deve essere un professionista che dia fiducia, che possa accompagnarti per tutto il percorso della gravidanza e, in molti casi, anche al momento del parto.
2. Conferma della Gravidanza e Datazione
Anche se potresti aver già effettuato un test di gravidanza a casa, il ginecologo confermerà la gravidanza attraverso un esame del sangue per misurare i livelli di hCG (gonadotropina corionica umana) e un’ecografia. L’ecografia transvaginale è solitamente la scelta per le prime settimane, in quanto può fornire immagini più chiare dell’utero e del sacco gestazionale. I valori e le misure riscontrati dalla prima visita dal medico ginecologo sono fondamentali per accertare lo stato di attesa, determinare l’età gestazionale e calcolare la data del parto. La data presunta del parto si calcola a partire dalla durata media del tuo ciclo, se regolare di 28 giorni, e dalla data dell’ultima mestruazione. Con un calendarietto il ginecologo calcolerà 40 settimane (questa è la durata di una gravidanza in media). Imparerai presto infatti a ragionare per settimane, e non per mesi. Questa data è solo un indicatore, non inciderla ancora nel marmo.
3. Esame Clinico
Durante la prima visita, il ginecologo eseguirà un esame clinico completo che comprende:
- Esame pelvico: Per valutare la dimensione e la forma dell’utero, e per escludere la presenza di eventuali anomalie come fibromi o cisti ovariche.
- Esame del seno: Per controllare eventuali cambiamenti o noduli, che potrebbero richiedere ulteriori indagini.
- Misurazione della pressione sanguigna e del peso: Questi parametri saranno monitorati attentamente durante tutta la gravidanza.
4. Ecografia Transvaginale Dettagliata
Durante le prime settimane, l’ecografia transvaginale è preferita per visualizzare meglio l’utero e il sacco gestazionale. Questa ecografia permette di confermare la presenza dell’embrione e di rilevare il battito cardiaco fetale, solitamente visibile intorno alla sesta settimana di gestazione. L’ecografia interna, o ecografia transvaginale, è uno strumento diagnostico molto efficace per confermare una gravidanza. Questa tecnica permette di visualizzare l’embrione e la camera gestazionale all’interno dell’utero già dalla quinta settimana di gestazione. Durante questa procedura, una sonda ecografica viene inserita delicatamente nella vagina, permettendo al medico di ottenere immagini dettagliate dei primi stadi della gravidanza. L'ecografia transvaginale è più accurata nelle prime fasi rispetto all'addominale perché la sonda è posizionata più vicino all'utero, consentendo una migliore risoluzione. Se l’apparecchiatura del tuo ginecologo lo consente, potrai chiedergli di farti sentire il battito del cuore. Un’avvertenza: il suo cuore batterà molto veloce, non devi preoccuparti perché è giusto che sia così. Molte mamme diventano dipendenti da questo suono rassicurante, in particolare nei primi mesi, quando non ci sono né calcetti né movimenti a far sentire il bambino in pancia. L'ecografia può anche riservare una grande sorpresa, ovvero una gravidanza gemellare. In questo momento il medico osserva anche il posizionamento della placenta, organo temporaneo che fino al momento del parto provvede a nutrire e crescere il bambino, come un filtro che lascia passare le sostanze buone e filtra quelle potenzialmente nocive. La placenta può quindi essere anteriore, posteriore o laterale e si modifica con la crescita dell’utero, risalendo se precedentemente fosse bassa.
5. Screening e Test di Laboratorio Approfonditi
Il ginecologo prescriverà una serie di test di laboratorio per assicurarsi che la gravidanza proceda senza complicazioni e per definire in modo personalizzato il rischio riproduttivo, ovvero la probabilità che il proprio figlio manifesti un’anomalia congenita.
Analisi del sangue: Per controllare i livelli di hCG, l’emocromo completo (per screening dei portatori di beta-talassemia tramite elettroforesi dell'emoglobina), il gruppo sanguigno, il fattore Rh (Test di Coombs indiretto per scoprire l’eventuale presenza di anticorpi anti-eritrociti), e la glicemia (quantità di glucosio nel sangue, valore limite 95 mg/ml). Saranno inclusi screening per infezioni come l’HIV (saggi immunoenzimatici di ultima generazione), l’epatite B e C (determinazione di HbsAg, HBcAb, anti-HBsAg e HCV-Ab), e la sifilide (screening con test treponemico come CLIA - ELISA-TPHA e, in caso di positività, con un test di conferma non treponemico quantitativo RPR).
- Toxoplasma gondii IgG e IgM (Toxotest): serve per accertare la presenza nell’organismo di anticorpi antitoxoplasmosi. La toxoplasmosi è una malattia infettiva in genere trasmessa all’uomo da animali. È pericolosa nel corso della gravidanza perché può essere trasmessa al prodotto del concepimento, danneggiandolo. Spesso asintomatica, può manifestarsi con febbre, ingrossamento delle ghiandole del collo, stanchezza, mancanza di appetito. Le pazienti recettive (IgG e IgM negative) devono ricevere indicazioni per la profilassi igienico alimentare. In caso di positività per IgG specifiche in assenza di IgM, la paziente può essere considerata immune e non necessita di ulteriori controlli in gravidanza. Nel caso in cui ci sia una sierologia negativa, sia per IgG che per IgM, la donna deve prestare maggior attenzione ad alcune norme igieniche quotidiane, come lavare con cura le mani dopo essere stati a contatto con animali e lavare accuratamente frutta e verdura.
- Citomegalovirus IgG e IgM: esame non incluso nel DM 10.09.98. La paziente recettiva per CMV (IgG e IgM negativa) deve essere informata sulle misure di prevenzione dell’infezione primaria da CMV da applicare fin da prima del concepimento e in gravidanza. La presenza nel siero di anticorpi IgG specifici e l’assenza di anticorpi IgM sono indicative di infezione pregressa e non prevedono ulteriori accertamenti in gravidanza.
- Rosolia IgG e IgM (Rubeotest): serve a verificare la presenza di anticorpi antirosolia nel sangue. La rosolia è una malattia infettiva sostenuta da un virus, tipica dell’infanzia. Se contratta in gravidanza, nelle prime 17 settimane, può provocare gravi malformazioni nel bambino. A prescindere dalla vaccinazione, è opportuno avere sempre una valutazione sierologica delle IgG e IgM specifiche. Se la madre è immune (IgG positiva e IgM negativa), il test non deve più essere ripetuto in gravidanza. In caso di recettività o dubbia immunità (IgG negative o a basso titolo protettivo e IgM negative), bisogna procedere con la vaccinazione. Poiché si tratta di un vaccino contenente un virus vivo attenuato, è opportuno lasciar passare un mese dalla vaccinazione prima di programmare la gravidanza. Dopo la vaccinazione, non è più necessario ripetere la determinazione delle IgG e IgM specifiche.
- Herpes Simplex IgG: Al momento della prima visita, va eseguita una anamnesi accurata in associazione alla determinazione delle IgG anti-HSV-1 e 2 in entrambi i partners.
- Varicella-Zoster IgG: Le donne con ricordo di varicella o di vaccinazione con 2 dosi di vaccino o con sierologia positiva per VZV-IgG possono essere rassicurate, perché verosimilmente immuni e non necessitano di ulteriori controlli. Per le donne con sierologia negativa per VZV IgG sono raccomandati regimi vaccinali a due dosi. Essendo un vaccino costituito da virus vivo attenuato, è necessario attendere almeno un mese dall’ultima somministrazione prima di iniziare a programmare la gravidanza. Dopo la vaccinazione, la donna è da considerarsi immune.
- HIV: Ricerca di anticorpi anti-virus dell’immunodeficienza acquisita. L’HIV è l’agente eziologico dell’AIDS.
- Virus dell'Epatite B (HBV) e C (HCV): Lo screening prevede la determinazione di HbsAg, HBcAb, anti-HBsAg e HCV-Ab. In caso di negatività per i marcatori di HBV, si raccomanda la vaccinazione e successivo controllo della risposta anticorpale. Nelle coppie HBsAg discordanti si raccomanda la vaccinazione del partner non immune.
Analisi delle urine: Per rilevare eventuali infezioni urinarie e per monitorare la presenza di proteine e glucosio, che potrebbero favorire condizioni come la preeclampsia o il diabete gestazionale. Serve per diagnosticare precocemente un’eventuale infezione urinaria (che in rari casi può portare all’aborto o al parto pretermine) e per monitorizzare eventuali segni precoci di diabete o gestosi. Quest’ultimo sarà ripetuto più volte nel corso della gravidanza.
Pap test: Se non è stato eseguito di recente, per escludere la presenza di anomalie cervicali. Un Pap test non crea alcun problema in una donna incinta.
Le immunoglobuline (anticorpi) G (IgG) e M (IgM) si formano dopo un contatto con l'agente patogeno. Le IgG sono presenti in concentrazioni elevate durante la malattia e permangono poi stabilmente in circolo, a concentrazioni un po’ più basse, anche per tutta la vita. Le IgM indicano un'infezione recente o in atto.
Screening prenatale: come si fa? - Dottoressa Ilma Floriana Carbone - UPsalute Channel
6. Discussione dei Sintomi e dei Cambiamenti Fisici
Il ginecologo discuterà con te dei sintomi comuni della gravidanza, come nausea, vomito, stanchezza e cambiamenti nel seno. Ti fornirà consigli su come gestire questi sintomi e su cosa aspettarti nei mesi a venire.
7. Consigli su Stile di Vita e Nutrizione Essenziali
Il ginecologo ti darà indicazioni su una dieta equilibrata e su eventuali integratori necessari, come l’acido folico, fondamentale per prevenire difetti del tubo neurale nel feto (spina bifida ed anencefalia). Molti studi hanno dimostrato che se le donne assumessero 0.4 milligrammi di acido folico ogni giorno, due mesi prima della gravidanza e nel primo trimestre di gestazione, vi sarebbe una riduzione del 40% di bambini affetti da difetti del tubo neurale. Non si conosce esattamente come l’acido folico agisca per prevenire questi difetti. È preferibile che l’acido folico sia associato ad altre vitamine.
Inoltre, discuterà l’importanza di evitare alcool, fumo e altre sostanze nocive, e ti fornirà consigli sull’attività fisica adeguata durante la gravidanza. Raggiungere e mantenere il peso forma prima di iniziare la gravidanza è fondamentale. Le donne in sovrappeso, specie se obese, hanno un maggior rischio di infertilità, di complicazioni ostetriche come l’aborto spontaneo, il parto prematuro e maggiori complicazioni per la loro salute con aumento di incidenza del diabete gestazionale, ipertensione arteriosa e difficoltà respiratorie. È pertanto consigliabile correggere e migliorare le abitudini alimentari per raggiungere il peso ideale prima della gravidanza e tenerlo sotto controllo durante tutta la gravidanza. Nei casi di maggiore difficoltà è utile riferirsi ad un servizio specialistico.
Fumare dalle 10 sigarette in su, quotidianamente, riduce la fertilità della coppia e peggiora le condizioni generali della salute materna. Si osserva un aumento di probabilità di aborto spontaneo, di prematurità e basso peso neonatale. L’abuso di alcol è sempre pericoloso, e lo diventa maggiormente in gravidanza quando, oltre ad avere effetti nocivi sulla salute della donna, ha effetti dannosi sul feto. È dimostrato che l’abuso di alcol è responsabile di una crescita ridotta del bambino e può provocare malformazioni cerebrali, disturbi del comportamento fino al ritardo mentale (sindrome feto-alcoolica), anche per quantità relativamente basse di alcol. Non esiste infatti un dosaggio minimo sicuro. È inutile sottolineare che tutte le droghe, anche quelle definite leggere, siano assolutamente controindicate per chi desidera avere un bambino.

Il Percorso Preconcezionale e l'Importanza della Salute del Partner
Il percorso preconcezionale si rivolge alle donne che hanno deciso di avere un figlio, a quelle che pensano, anche se in futuro, di avere un figlio, e alle donne all’inizio della gravidanza. Quasi tutte le donne, quando si accorgono di aspettare un bambino, cominciano a prendere precauzioni e a curare di più la propria salute. Gli organi del feto, infatti, si formano nelle prime settimane di gravidanza, nel periodo che si chiama embrionale. È più o meno a questo punto che la donna scopre di essere in gravidanza: in genere, fra la sesta e l’ottava settimana, a volte anche più tardi, quando l’embrione ha già compiuto buona parte del suo percorso di sviluppo.
Nell’ambito del percorso preconcezionale, questo consulto pone attenzione alla valutazione del benessere della donna e agli aspetti psico-sessuali della coppia che desidera una gravidanza (colloquio), all’esecuzione degli esami preconcezionali (previsti dal DM10.09.98), ovvero emocromo ed elettroforesi dell’emoglobina per lo screening dei portatori di beta-talassemia, e alla verifica dello stato immunitario e delle vaccinazioni. Contestualmente al colloquio viene eseguita la visita, un eventuale pap-test se non eseguito di recente e un’ecografia trans-vaginale.
Il rischio riproduttivo è la probabilità che il proprio figlio manifesti un’anomalia congenita (genetica o non genetica). Il valore di questa probabilità è del 3% per tutte le coppie della popolazione. L’embrione, durante la gravidanza, è però influenzato anche da un altro fattore importante: l’ambiente in cui si sviluppa, che è il corpo della sua mamma. Mentre non è possibile modificare la costituzione genetica dei genitori e, per evitare malattie ereditarie, possiamo solo identificare i portatori sani ed informarli, sulla componente “ambientale” è possibile fare molto. Le anomalie genetiche della specie umana sono rappresentate dalle anomalie cromosomiche (variazioni del numero o della struttura dei cromosomi), dalle anomalie genomiche (microdelezioni o microduplicazioni di segmenti del DNA) e dai difetti puntiformi del DNA, cioè le mutazioni dei geni.
Lo strumento più potente per identificare eventuali fattori genetici già presenti nella famiglia è l’anamnesi, cioè la storia della famiglia con la costruzione dell’albero genealogico. Questa ricerca a volte preoccupa la coppia, e può portare qualcuno a evitare questa indagine pensando che sia meglio “non sapere” oppure occultare. È incoraggiato che la coppia raccolga e comunichi tutti i dati disponibili. Si tratta di test fortemente indicati per coloro che hanno una familiarità positiva per malattie genetiche già diagnosticate. In questi casi è necessaria la visita di genetica medica per valutare il test più appropriato e dare il proprio consenso. Bisogna però considerare che la richiesta di eseguire il test del portatore è sempre più spesso volontaria, da parte di coloro che desiderano conoscere con maggiore precisione il proprio stato di portatore pur non avendo familiarità. È importante discutere del test del portatore anche per persone di particolari etnie oppure che scelgono di sottoporsi a fecondazione assistita con donazione di gameti. In questi casi il pannello delle malattie indagate dovrebbe essere più ampio (pannello esteso). Sebbene sia noto che ciascun individuo è portatore sano di almeno 4 o 5 malattie genetiche trasmissibili, sarebbe illusorio pensare di individuarle tutte. Con i test di screening è possibile identificarne alcune, le più frequenti. In nessun caso, a prescindere dall’estensione del test, possono essere individuate tutte le malattie di cui si è portatori sani.
Il Ruolo della Salute Andrologica del Partner
A differenza delle donne che fin dall’adolescenza intraprendono un percorso di controlli ginecologici periodici che durerà tutta la vita, l’uomo di regola non effettua alcun controllo andrologico a scopo preventivo. Questo atteggiamento potrebbe avere un peso anche rilevante sulla funzione sessuale maschile e sulla capacità riproduttiva che, specialmente nel giovane, riflettono il benessere generale dell’individuo. Numerosi sono i fattori di rischio per la salute andrologica, frequentemente misconosciuti. I più rilevanti sono rappresentati da patologie ad elevata diffusione nella popolazione maschile tra cui il sovrappeso, le malattie metaboliche quali il diabete, l’ipertensione arteriosa ed abitudini di vita errate quali la sedentarietà, l’eccesso alimentare, l’abuso di alcolici e il fumo. Vi sono inoltre alcune patologie che possono silenziosamente interferire con la capacità riproduttiva maschile. Altri aspetti importanti per la fertilità risiedono anche nella storia pregressa del paziente, ad esempio il criptorchidismo, ossia la mancata discesa del testicolo dalla sede addominale verso la borsa scrotale, che normalmente avviene alla nascita e comunque generalmente entro l’anno di vita.

Il Calendario delle Visite e degli Esami successivi: Un Percorso Strutturato
Dopo la prima visita, il ginecologo stabilirà un calendario di appuntamenti per monitorare la salute della madre e del bambino nel corso della gravidanza. Le visite successive avranno cadenza mensile, a meno che non si riscontrino particolari condizioni di rischio.
Fasi Salienti del Monitoraggio Prenatale:
- Prima Visita (6-8 settimane): Si svolge di solito tra la sesta e l’ottava settimana. Durante questo incontro, la ginecologa confermerà la gravidanza attraverso un’ecografia, verificherà la datazione della gravidanza e discuterà la storia medica della paziente.
- Controlli (9-12 settimane): Nelle visite successive, l’ostetrica monitorerà il battito cardiaco del feto e continuerà a controllare i parametri di salute della madre, come la pressione sanguigna e il peso.
- Test del DNA fetale: Questo tipo di test prenatale non invasivo (non diagnostico) delle anomalie cromosomiche fetali (come trisomia 21, 18, 13, aneuploidie sessuali e altre rare aneuploidie) può essere effettuato già dalla 10a settimana di gravidanza. Ha prestazioni significativamente migliori (sensibilità oltre il 99%) rispetto ai test di screening basati sulle analisi biochimiche e sulla translucenza nucale.
- BiTest (o duo test o test combinato): Si esegue tra la 11a e la 13a+6 settimana. Consiste in un prelievo e nell’analisi del sangue materno, accompagnati da un’ecografia traslucenza nucale. Questi sono esami di screening prenatali che vengono effettuati durante il primo trimestre di gestazione per calcolare la possibilità che il feto abbia alterazioni cromosomiche.
- Prima Ecografia Ostetrica di Datazione: Si effettua intorno alla ottava - decima (8a - 10a) settimana. In questo periodo, infatti, inizia a essere visibile il feto e si può sentire il battito del cuore. Una corretta datazione della gravidanza è cruciale per una gestione ottimale della stessa. La datazione ecografica, idealmente eseguita tra le 11 e le 13 settimane + 6 giorni, offre la stima più precisa dell'età gestazionale e della data presunta del parto. Questa datazione viene utilizzata come riferimento per monitorare la crescita del feto, pianificare gli esami di screening e diagnosticare eventuali complicazioni.
- Visita di metà gravidanza (16-20 settimane): Si tratta di una fase molto importante, in quanto segnata dallo svolgimento dell’ecografia morfologica, un esame dettagliato che valuta lo sviluppo degli organi del feto, il suo scheletro, gli arti, la vitalità e le dimensioni.
- Controlli (24-27 settimane): Durante le visite nel secondo trimestre, l’ostetrica monitora la crescita del feto e controlla la presenza di eventuali complicazioni come il diabete gestazionale, per il quale si effettua il test di carico glicemico intorno alla 24a settimana. A 24 settimane si consiglia di eseguire la curva glicemica breve, che consiste in un primo prelievo di base (con valutazione della glicemia a digiuno), l’assunzione di 50 g di glucosio diluiti in acqua e un secondo prelievo a distanza di un’ora (con valutazione della glicemia). La curva breve è alterata quando i valori sono superiori a 95 e 140 mg/dl. In questo periodo, le coppie in attesa possono partecipare ai corsi pre-parto per prepararsi all’arrivo del nuovo arrivato in famiglia. È consigliato il vaccino trivalente contro difterite, pertosse e tetano, preferibilmente intorno alla 28a settimana (27a-36a settimana).
- Visite (28-34 settimane): Durante le visite di questo periodo, l’ostetrica continuerà a monitorare la crescita e il benessere del feto. Saranno eseguiti controlli del battito cardiaco del bambino e misurazioni della pancia per valutare la crescita fetale. Questa è l'ecografia finale, del terzo trimestre di gravidanza, si esegue tra la 28a e la 32a settimana e viene anche chiamata “ecografia della crescita (o ecografia dell’accrescimento)”.
- Visita finale (35-40 settimane): Nel corso delle ultime settimane, le visite si faranno più frequenti (ogni settimana oppure ogni due settimane). Saranno eseguiti controlli per valutare la posizione del feto, il liquido amniotico e il benessere generale della paziente e del nascituro. Tra la 35a e la 37a settimana, si effettua la ricerca del GBS (streptococco ß-emolitico di gruppo B) tramite tampone vaginale e rettale. L’eventuale positività va trattata mediante una profilassi antibiotica al momento del travaglio di parto, per prevenire le infezioni neonatali da GBS. L’infezione da streptococco ß-emolitico di gruppo B rappresenta un’importante causa di morbosità e mortalità neonatale. Dal 10 al 30% delle donne in gravidanza risultano portatrici di GBS a livello vaginale o intestinale in maniera asintomatica.
- Cardiotocografia (NST): Test per monitorare il battito cardiaco del bambino e l’attività contrattile della muscolatura uterina, tipicamente nelle ultime settimane. Se la donna non partorisce entro le 42 settimane di gestazione, prenderà appuntamento per un ricovero ordinario per un’eventuale induzione.

Aspetti Emotivi e Comunicazione con il Ginecologo
L'emozione di scoprire di essere incinta è spesso seguita da una serie di domande e aspettative, tra cui quella di sottoporsi ad un'ecografia. Sottoporsi ad un'ecografia precoce può essere un'esperienza emotivamente intensa. È importante essere preparati alla possibilità di non vedere l'embrione o il battito cardiaco e di dover ripetere l'esame a distanza di qualche giorno. Come dimostrato dalle esperienze dirette delle pazienti, la comunicazione chiara e l'empatia del medico sono fondamentali per mitigare l'ansia e la preoccupazione.
È fondamentale discutere con il proprio medico curante le proprie aspettative e preoccupazioni riguardo all'ecografia in qualsiasi fase della gravidanza. Il medico sarà in grado di fornire informazioni personalizzate in base alla propria situazione clinica e di consigliare il percorso diagnostico più appropriato. È importante ricordare che l'ecografia è solo uno strumento diagnostico. I risultati devono essere interpretati nel contesto clinico complessivo, tenendo conto dei sintomi, della storia medica e degli esami di laboratorio.