L'identificazione di determinate caratteristiche durante l'ecografia prenatale può generare domande e preoccupazioni nei futuri genitori. Tra queste, le cisti dei plessi corioidei rappresentano un reperto relativamente comune che richiede un'attenta valutazione del suo significato clinico, specialmente in relazione a condizioni cromosomiche come la Trisomia 18. Comprendere la natura di queste cisti, le cause e le manifestazioni della Trisomia 18 e i percorsi diagnostici disponibili è fondamentale per una gestione informata della gravidanza.
Le Cisti dei Plessi Corioidei: Un Reperto Ecografico Comune
Le cisti dei plessi corioidei sono un riscontro frequente durante l'ecografia prenatale e spesso non indicano alcuna patologia. La loro scoperta, tuttavia, necessita di un'analisi approfondita per escludere correlazioni con anomalie cromosomiche.
Che cosa sono le Cisti dei Plessi Corioidei: Formazione e Natura
Una cisti del plesso corioideo è un accumulo di liquido che si trova nella sezione coroide del cervello del feto. Il plesso corioideo è costituito da una rete di cellule e vasi sanguigni che si trovano nei ventricoli, degli spazi del cervello pieni di liquido. Generalmente le cisti di questo tipo vengono diagnosticate durante un'ecografia e non sono considerate sempre anormali o pericolose. Il plesso coroideo è una rete di cellule e vasi sanguigni in diversi spazi pieni di liquido nel cervello, noti come ventricoli. Una cisti del plesso coroideo può svilupparsi se il fluido è intrappolato negli strati di cellule del plesso corioideo. La formazione di una cisti del plesso corioideo è simile a una vescica che si forma sotto la pelle. Il plesso coroideo è una parte del cervello che non influenza l'intelligenza o lo sviluppo cognitivo di una persona.
Frequenza e Evoluzione Spontanea delle Cisti Isolate
Secondo le stime, circa il 2% delle gravidanze viene interessata dalla formazione di queste cisti, solitamente nel secondo trimestre. Il plesso coroideo è la parte del cervello che produce il liquido cerebrospinale. In circa l'1-2 percento dei neonati normali (1 su 50-100), una piccola bolla di liquido viene pizzicata via quando si forma il plesso coroideo. Questo tipo di cisti si sviluppa in circa 1 o 2 per cento delle gravidanze. Di solito non causa alcun problema di salute e si risolve da sola prima della nascita del bambino. Di solito, una cisti del plesso coroideo non richiede cure poiché la maggior parte delle cisti scompare da sola entro la 28a settimana di gestazione. Un bambino sano con una cisti del plesso coroideo ha probabilità di svilupparsi normalmente. Le cisti isolate, ossia senza altre anomalie ecografiche, sono considerate varianti normali, senza effetti sullo sviluppo neurologico o intellettivo del bambino. Nella maggior parte dei casi, scompaiono spontaneamente tra la 26ª e la 32ª settimana di gestazione. Non c'è modo di trattare una cisti del plesso corioideo. I dottori considerano le cisti del plesso corioideo come parte della normale variazione umana. Le cisti non danneggiano il bambino.
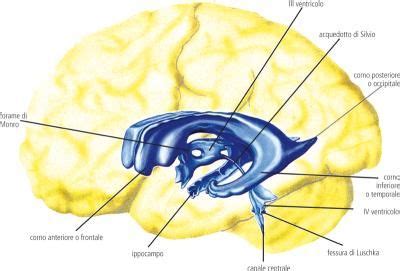
Il Plesso Corioideo: Anatomia e Funzione Fisiologica nella Produzione del Liquido Cerebrospinale
I plessi corioidei, localizzati all'interno dei ventricoli cerebrali, sono un gomitolo di vasi sanguigni rivestiti da un sottile strato di cellule epiteliali che hanno la funzione di produrre Liquido Cerebro Spinale (LCS) contenuto nei ventricoli cerebrali e di fungere da sistema barriera tra sangue e LCS. Ogni plesso (sono 4) è deputato alla produzione del liquido cerebrospinale (liquor). Il liquido cerebrospinale normalmente bagna e protegge la colonna vertebrale e il cervello. La secrezione di LCS da parte dei plessi corioidei avviene attraverso un processo di osmosi che consente il passaggio transmembrana di liquido dai plessi corioidei alle cavità ventricolari. Tra sangue e LCS e tra sangue e liquido interstiziale del cervello esistono due barriere definite rispettivamente emato-liquorale ed emato-encefalica, costituite dai plessi corioidei e dalla parete dei capillari di quasi tutte le regioni cerebrali (Guyton AC, Hall JE, 2006; Damkier HH). Queste barriere operano con un delicato meccanismo a diversa permeabilità permettendo o precludendo il passaggio di sostanze nel LCS.
La Trisomia 18 (Sindrome di Edwards): Una Condizione Cromosomica Complessa
La Trisomia 18 è una delle anomalie cromosomiche più gravi, con un ampio spettro di manifestazioni che influenzano profondamente lo sviluppo fetale e la prognosi post-natale.
Definizione e Basi Genetiche della Trisomia 18
La trisomia 18, nota anche come sindrome di Edwards, è una grave anomalia cromosomica caratterizzata dalla presenza di una copia extra del cromosoma 18 nelle cellule di un individuo. Questa condizione porta a una vasta gamma di malformazioni congenite e problemi di salute, spesso con esiti fatali. La trisomia 18 è un'anomalia cromosomica che si verifica quando un individuo ha tre copie del cromosoma 18 invece delle normali due. Questa presenza extra di materiale genetico altera lo sviluppo normale del feto, causando una serie di anomalie fisiche e funzionali. La sindrome di Edwards è la seconda trisomia autosomica più comune dopo la sindrome di Down (trisomia 21), ma è significativamente più grave. L'embrione può ereditare il cromosoma in più da un genitore, oppure il cromosoma in più può svilupparsi al momento del concepimento. Ciò causa molti problemi di salute. Le cause della trisomia 18 sono generalmente legate a un errore nella divisione cellulare durante la formazione delle cellule riproduttive (ovuli o spermatozoi) o nelle prime fasi dello sviluppo embrionale. Questo errore, noto come non-disgiunzione, porta a una cellula con un numero anomalo di cromosomi. L'età materna avanzata è un fattore di rischio noto per la trisomia 18, sebbene possa verificarsi in gravidanze di donne di qualsiasi età.
Varietà di Manifestazioni Cliniche e la Loro Gravità
Le manifestazioni cliniche della trisomia 18 sono molteplici e variabili, ma alcune caratteristiche sono particolarmente comuni. Queste includono:
- Ritardo di crescita intrauterino: Il feto affetto da trisomia 18 spesso cresce più lentamente del previsto.
- Anomalie cardiache congenite: Difetti del setto interventricolare (DIV) e del setto interatriale (DIA) sono frequenti.
- Malformazioni del sistema nervoso centrale: Si possono riscontrare idrocefalo, difetti del tubo neurale e altre anomalie cerebrali.
- Anomalie facciali: Micrognazia (mandibola piccola), orecchie a basso impianto e palatoschisi sono comuni.
- Deformità degli arti: Mani e piedi possono presentare anomalie come dita sovrapposte (soprattutto il secondo e il quinto dito), piede equino-varo e pollici corti.
- Onfalocele: Un difetto della parete addominale che permette agli organi interni di sporgere al di fuori del corpo.
- Cisti dei plessi corioidei: Piccole cisti presenti nel cervello del feto, che possono essere un segno di trisomia 18 (ma anche di altre condizioni o, in alcuni casi, essere varianti normali).
La gravità delle manifestazioni cliniche varia da individuo a individuo, ma in generale la prognosi per i neonati con trisomia 18 è infausta. Molti bambini muoiono durante la gravidanza o poco dopo la nascita. Quelli che sopravvivono presentano gravi disabilità intellettive e fisiche e hanno una breve aspettativa di vita. Diversi feti con trisomia 18 non sopravvivono fino alla nascita a causa di anomalie degli organi.
Le Diverse Forme Genetiche della Trisomia 18
La Trisomia 18 può presentarsi in diverse forme, ognuna con specifiche implicazioni sulla gravità e sulla prognosi.
- Forma completa: Circa il 94% dei bambini con sindrome di Edwards ha la forma completa, cioè ogni cellula del corpo possiede tre copie del cromosoma 18, invece di due.
- Trisomia a mosaico: Circa il 5% dei bambini con sindrome di Edwards ha la copia extra del cromosoma 18 solo in alcune cellule del corpo. Questa forma meno grave della malattia è conosciuta come trisomia 18 a mosaico. La gravità dei segni e dei sintomi della malattia a mosaico dipende dal tipo e dal numero di cellule che hanno il cromosoma supplementare. Alcuni bambini possono essere colpiti solo lievemente dalla malattia, mentre altri lo sono in modo molto grave.
- Forma parziale: In questa forma, la meno frequente tra i tipi di trisomia 18, ad essere triplicato è solo un segmento del cromosoma 18.
Sindrome di Down (Trisomia 21)
Il Legame tra Cisti dei Plessi Corioidei e Trisomia 18: Valutazione del Rischio
Il riscontro di cisti dei plessi corioidei è un reperto molto frequente in feti con cariotipo assolutamente normale ma è stato associato anche ad un maggior rischio di anomalie cromosomiche. È cruciale comprendere come queste cisti si inseriscono nel quadro della valutazione del rischio per la Trisomia 18.
Le Cisti dei Plessi Corioidei come "Soft Marker" di Aneuploidia
Esistono in medicina prenatale due gruppi di marcatori ecografici suggestivi di aneuploidia (Raniga S. et al., 2006). Le Cisti dei Plessi Corioidei (CPC) sono considerate dei "soft markers", ovvero indicatori deboli di potenziali anomalie cromosomiche. Il sospetto che queste immagini sollevano è debole perché le cisti a carico dei plessi corioidei sono visibili ecograficamente nel 2° trimestre di gravidanza in circa l'1-2% dei feti esaminati, tendono poi a scomparire spontaneamente nel terzo trimestre, non influenzano lo sviluppo psicomotorio e intellettivo, non hanno quindi sempre associazione con la presenza di una patologia fetale.
Significato Clinico delle Cisti Isolate Versus Associate ad Altre Anomalie
In un recente lavoro (1024 gravide tra 11 e 20 settimane) l'incidenza di CPC è risultata dell'1% (10 su 1024) e nel 20% dei casi (2 su 10) sono state riscontrate anomalie associate (Shah N., 2018). Le cisti dei plessi corioidei sono un reperto molto frequente in feti con cariotipo assolutamente normale e secondo alcuni Autori la loro presenza non modifica il rischio di trisomia 21 (Gupta JK et al., 1995; Bromley B et al., 1996). Esse sono considerate un marcatore debole "soft marker". Secondo altri, il rischio aumenta specie se non isolate o in associazione con altri marcatori (Lu JW et al., 2017; Renna MD et al., 1996).
In un lavoro di Snijders è riportato il rischio di aneuploidia dei vari marcatori da soli o in associazione: per quanto riguarda le cisti dei plessi corioidei isolate presentano un rischio dell'1% che passa al 48% in associazione con altri marcatori (Snijders RJ et al., 1996). Un altro aspetto da considerare è che, in una piccola percentuale, le cisti potrebbero formarsi in bambini con trisomia 18, che porta a vari problemi neurologici e di sviluppo.
Statistiche e Riferimenti sul Rischio di Trisomia 18
Discorso a parte è la Trisomia 18 dove il riscontro di cisti dei plessi corioidei è rilevato nel 50% dei feti affetti in associazione con altre anomalie evidenziabili ecograficamente: ritardo di crescita, polidramnios, piede torto, … (Cereda A, et al., 2012; Cho RC et al., 2009; Hill LM). I dati attualmente disponibili in letteratura suggeriscono che ogni qualvolta viene scoperta una cisti dei plessi corioidei è necessario ricercare attentamente eventuali anomalie associate, specie quelle caratteristiche della trisomia 18 (es. IUGR e piede torto).
In sintesi, il rischio di aneuploidia (per esempio, trisomia) è molto basso (< 1 %) se le CPC sono isolate. Se ci sono altri marker o anomalie ecografiche, il rischio può aumentare fino al 10-12 %. Per quanto riguarda la Trisomia 18 (Sindrome di Edwards), le CPC sono rilevabili in circa il 44-50 % dei casi, mentre per la Trisomia 21 (Down), solo l'1,4 % dei casi con CPC presentano questa condizione.
L'Ecografia Morfologica: Strumento Fondamentale nello Screening Prenatale
La diagnosi prenatale, in particolare attraverso l'ecografia morfologica, riveste un ruolo cruciale nella gestione di queste patologie.
Obiettivi e Metodologia dell'Ecografia Morfologica
L'ecografia morfologica, eseguita idealmente tra la 19a e la 21a settimana di gestazione, è un esame ecografico dettagliato che mira a valutare l'anatomia fetale e identificare eventuali anomalie strutturali. Questo esame è fondamentale per lo screening e la diagnosi prenatale della trisomia 18. Durante l'ecografia morfologica, il medico specialista (ecografista) esamina attentamente tutti gli organi e i sistemi del feto, alla ricerca di segni che possano suggerire la presenza di trisomia 18. Se durante l'esame vengono rilevati segni sospetti, è necessario eseguire ulteriori test diagnostici per confermare o escludere la diagnosi di trisomia 18.
Identificazione dei Segni Ecografici di Sospetto
Alcuni dei segni ecografici più comuni e significativi che vengono cercati durante l'ecografia morfologica includono:
- Ritardo di crescita: Un feto più piccolo del previsto per l'età gestazionale.
- Anomalie cardiache: Difetti cardiaci strutturali, come DIV o DIA.
- Cisti dei plessi corioidei: La presenza di cisti nei plessi corioidei.
- Onfalocele: La presenza di organi addominali al di fuori della cavità addominale.
- Anomalie degli arti: Mani e piedi torti, dita sovrapposte.
- Micrognazia: Una mandibola piccola.
- Idrocefalo: Accumulo di liquido nel cervello.
È importante sottolineare che la presenza di uno solo di questi segni non è sufficiente per diagnosticare la trisomia 18. Tuttavia, la combinazione di più segni aumenta significativamente la probabilità di questa condizione. Rimane il principio che di fronte al rilievo di cisti dei plessi corioidei la possibilità più alta è che ci si trovi di fronte ad un feto perfettamente sano.Inoltre, le immagini ecografiche di cisti dei plessi corioidei e d'intestino iperecogeno sono ritenute "indicatori deboli" rispettivamente di presenza di anomalie cromosomiche e di fibrosi cistica nel feto. Possiamo solo aggiungere che il sospetto che queste immagini sollevano è debole perché l'intestino iperecogeno è evidenziato in circa l'1% delle gravidanze al 2° trimestre, tende a scomparire spontaneamente nel terzo trimestre, non è quindi sempre automaticamente associato alla presenza di una patologia fetale. Patologia che, se presente, può essere la FC ma anche un'anomalia cromosomica o altro tipo di malformazione fetale. In questo caso è la presenza contemporanea di due indicatori ecografici, sebbene ciascuno dei due presi singolarmente sia debole, che ha fatto scattare correttamente la necessità d'indagini di approfondimento.
Limiti e Interpretazione dell'Esame Ecografico
È importante riconoscere che l'ecografia morfologica, pur essendo uno strumento diagnostico potente, presenta delle limitazioni. Non tutte le anomalie associate alla trisomia 18 sono rilevabili ecograficamente, e alcune anomalie possono essere difficili da identificare, soprattutto nelle prime fasi della gravidanza. Inoltre, la qualità dell'immagine ecografica può essere influenzata da fattori come l'obesità materna, la posizione del feto e la presenza di cicatrici addominali.
Un altro aspetto da considerare è che l'ecografia morfologica è un esame operatore-dipendente, il che significa che la sua accuratezza dipende dall'esperienza e dalla competenza dell'ecografista. Per questo motivo, è fondamentale che l'esame venga eseguito da un medico specialista in ecografia ostetrica. Infine, è importante ricordare che l'ecografia morfologica è un esame di screening e non fornisce una diagnosi definitiva. Se durante l'esame vengono rilevati segni sospetti, è necessario eseguire ulteriori test diagnostici per confermare o escludere la diagnosi di trisomia 18. L'ecografia morfologica prenatale è uno strumento essenziale per lo screening e la diagnosi della trisomia 18.
Dallo Screening alla Diagnosi Definitiva: Percorsi e Tecniche
Quando vengono riscontrati segni ecografici suggestivi, si rendono necessari ulteriori passaggi diagnostici per ottenere una conferma.
Test Non Invasivi: Il DNA Fetale (NIPT) e il Test Combinato
L'ecografia morfologica è un esame di screening, il che significa che non fornisce una diagnosi definitiva, ma identifica i feti a rischio di trisomia 18. Se durante l'ecografia morfologica vengono rilevati segni sospetti, il medico raccomanderà ulteriori test diagnostici per confermare o escludere la diagnosi.Uno di questi test è il Test del DNA fetale (NIPT). Il NIPT è un esame del sangue materno che analizza il DNA fetale circolante per rilevare anomalie cromosomiche, tra cui la trisomia 18. Il NIPT è un test non invasivo con un'alta sensibilità e specificità. Questo test, messo a punto di recente, prevede l'analisi del DNA fetale (screening prenatale non invasivo basato sul DNA), ottenuto da un campione di sangue materno dalla 10a settimana in avanti, su cui è possibile effettuare esami citogenetici e molecolari.Il test AFP viene in genere eseguito tra la 15esima e la 20esima settimana di gravidanza. Il medico può anche eseguire un test dell'alfa-fetoproteina (AFP), che esamina i livelli di proteine nel sangue della donna. I medici di solito eseguono il test dell'AFP in qualsiasi momento tra la 15a e la 20a settimana di gravidanza. In genere, ci vogliono circa una o due settimane per ottenere i risultati. A differenza dell'amniocentesi, un test dell'AFP non comporta rischi aggiuntivi. I medici di solito suggeriscono il test dell'AFP se ritengono che vi sia un rischio aumentato che il feto soffra di una malattia congenita. Un risultato anomalo del test può aumentare le preoccupazioni delle donne incinte. Tuttavia, se i dottori scoprono una cisti del plesso coroideo, in particolare in un feto in via di sviluppo normale, le donne non devono preoccuparsi.Un altro test non invasivo è il test di screening che di solito si effettua tra la 11a e la 14a settimana di gestazione, noto come test combinato. Questo comprende un esame specifico di sangue e il test della translucenza nucale (un'ecografia mirata per la ricerca dell'ispessimento cutaneo nella parte posteriore del collo del bambino). La Translucenza Nucale (NT) è un esame ecografico effettuato nel primo trimestre di gravidanza (tra 11 settimane + 0 giorni e 13 settimane + 6 giorni, quando la CRL - lunghezza vertice-sacro - è tra 45 e 84 mm) per misurare lo spessore dello spazio translucente dietro la nuca del feto. Lo scopo e significato di questo test è quello di servire come marcatore ecografico precoce di anomalie cromosomiche, in particolare trisomia 21 (Down), trisomia 18 e trisomia 13. Può anche essere associata a malformazioni cardiache congenite e altre sindromi genetiche. Non è però diagnostica: segnala un rischio aumentato, che va confermato con test diagnostici: villocentesi o amniocentesi. Per quanto riguarda sensibilità e specificità, quando è combinata con età materna e test biochimici (free β-hCG e PAPP-A nel cosiddetto test combinato), la sensibilità per trisomia 21 è di circa 82-87%, con un tasso di falsi positivi di circa 5%. Se usata da sola (solo ecografia NT): la sensibilità è più bassa (~70%), quindi meno affidabile. Tra i limiti, c'è una finestra temporale stretta: oltre le 14 settimane, il valore perde significato. Non rileva tutte le anomalie cromosomiche: alcune trisomie o microdelezioni non determinano aumento della NT. Ci sono anche falsi positivi: un aumento della NT può derivare anche da cause non genetiche (es. difetti cardiaci, infezioni fetali). Infine è operatore-dipendente: richiede certificazione e formazione specifica (per esempio, Fetal Medicine Foundation). Il valore predittivo della NT va interpretato in base a: CRL (correzione per la lunghezza fetale) e percentili; in genere, > 95° percentile o > 3,0 mm è considerato aumentato. Più alta è la NT, maggiore è il rischio di anomalia cromosomica o malformazione. Oggi nel contesto dei test prenatali spesso si integra con il DNA fetale circolante (NIPT) con questi risultati: NT + NIPT aumentano la sensibilità e la specificità. La NT rimane utile per valutare morfologia precoce e anomalie non rilevabili dal NIPT (per esempio, cardiopatie, sindromi rare). Riassumendo: la translucenza nucale ha una validità alta se si associa a un test combinato biochimico + età materna. Non permette di formulare diagnosi, però è un ottimo strumento di screening precoce. La finestra di esecuzione è 11+0 - 13+6 settimane: si deve effettuare in questo arco di tempo affinché abbia valore clinico. Un risultato che indica un aumento del rischio richiede consulenza genetica e suggerisce l'opportunità di effettuare un test invasivo oppure il NIPT (Ricerca del DNA fetale nel sangue materno).
Procedure Invasive: Amniocentesi e Villocentesi per l'Analisi Cromosomica
Se i test di screening indicano un rischio elevato o se sono presenti segni ecografici multipli, il medico può raccomandare test diagnostici invasivi per ottenere una diagnosi definitiva. Questi test diagnostici includono:
- Amniocentesi: Un prelievo di liquido amniotico, che contiene cellule fetali, per l'analisi cromosomica. L'amniocentesi è un test invasivo che comporta un piccolo rischio di aborto spontaneo. Eseguita intorno alla 16a-18a settimana, consente il prelievo del liquido amniotico dalla cavità uterina attraverso la parete addominale. È un test in cui i medici estraggono il liquido amniotico dall'utero con un ago.
- Villocentesi: Un prelievo di villi coriali (tessuto placentare) per l'analisi cromosomica. Anche la villocentesi è un test invasivo con un piccolo rischio di aborto spontaneo. Si esegue più precocemente dell'amniocentesi, intorno alla 10a-11a settimana, e consiste nel prelievo per via transaddominale e sotto controllo ecografico di tessuto trofoblastico, contenente cellule fetali.
Sia nel caso dell'amniocentesi che della villocentesi, sul campione si può eseguire un'analisi cromosomica diretta o, come nel caso del liquido amniotico, le cellule sono poste in coltura e successivamente analizzate. L'amniocentesi rimane l'indagine principale per lo studio dei cromosomi fetali e la diagnosi prenatale delle aneuploidie (anomalie di numero) cromosomiche.Se sono presenti altri soft markers o anomalie fetali o in pazienti con età pari o superiore a 35 anni o in caso di test biochimico positivo è raccomandato lo studio del cariotipo fetale mediante tecniche invasive: nel I trimestre è consigliata la Villocentesi, nel II trimestre l'Amniocentesi con tecnica CGH-Array. In caso di cisti dei plessi corioidei isolate senza altri fattori di rischio è utile un attento studio della morfologia fetale senza ricorso a tecniche invasive; alcuni Autori riportano in letteratura la possibilità di associare l'ecografia ad un test per la ricerca del DNA fetale nel sangue materno (NIPT).
L'Importanza della Scelta del Test Diagnostico più Appropriato
La scelta del test diagnostico più appropriato dipende da diversi fattori, tra cui l'età gestazionale, i risultati dell'ecografia morfologica e le preferenze della coppia. Nel caso la gestante non voglia correre il rischio di interrompere la gravidanza come complicanza possibile della tecnica invasiva, sia nel I che nel II trimestre può essere proposto alla coppia il ricorso ad un NIPT (test prenatale non invasivo).
Implicazioni della Diagnosi Prenatale e il Ruolo della Consulenza
La diagnosi prenatale non è solo un processo medico, ma un percorso che coinvolge profondamente le dimensioni emotive e decisionali della coppia.
Decisioni Informate sulla Gestione della Gravidanza
La diagnosi prenatale della trisomia 18, ottenuta grazie all'ecografia morfologica e ai successivi test diagnostici, permette alla coppia di prendere decisioni informate sulla gestione della gravidanza. Queste decisioni possono includere:
- Interruzione volontaria di gravidanza (IVG): In molti paesi, l'IVG è un'opzione legale per le coppie che ricevono una diagnosi di trisomia 18.
- Continuazione della gravidanza: Alcune coppie scelgono di continuare la gravidanza, preparandosi ad affrontare le sfide associate alla cura di un bambino con trisomia 18.
- Cure palliative perinatali: In alcuni casi, la coppia può optare per cure palliative perinatali, che si concentrano sul comfort e sul benessere del bambino durante e dopo la nascita.
Il Supporto Medico e Psicologico alle Coppie
Indipendentemente dalla decisione presa, la diagnosi prenatale permette alla coppia di ricevere supporto medico e psicologico adeguato. Il medico in genere nota una cisti del plesso coroideo durante un'ecografia durante il secondo trimestre di gravidanza. Quando le donne sono preoccupate per la possibilità che il loro bambino non ancora nato soffra di trisomia 18, possono consultare il medico in modo che possa eseguire un test noto come amniocentesi. Non essendovi unanimità di vedute nel tipo di management da adottare appare chiaro che la decisione di ricorrere o meno allo studio del cariotipo mediante tecniche invasive (villocentesi, amniocentesi) spetta alla paziente.
Sindrome di Down (Trisomia 21)
Il Concetto di Genitorialità Evolutiva di Fronte a Sfide Prenatali
Un feto in utero è un cantiere edile in cui gli operai (i geni contenuti nei cromosomi) sono messi a disposizione da due grandi general contractor (i genitori) che forniscono gli strumenti per costruire una casa o un grattacielo compresi tutti gli impianti necessari. Tutte le nuove costruzioni hanno dei sistemi di controllo per il cemento, il ferro, l’acqua, l’elettricità e le connessioni per il miglior funzionamento finale. In gravidanza accade la stessa cosa: esistono dei sistemi di controllo che ci informano sulla regolarità con cui gli operai (i geni) stanno lavorando nell’edificazione di un nuovo equilibrio biologico, dando la precedenza al sistema cardio-vascolare, poi cerebrale e poi addominale, per finire con gli arti. Due sensori importanti sono appunto la Translucenza Nucale ed i Plessi Corioidei.L’utilizzo dei sensori, cioè delle indagini per la formulazione di diagnosi prenatale, sono raccomandati a tutti i genitori, in tutto il mondo, quindi utilizzarli o non utilizzarli è una assunzione di responsabilità dei genitori nei confronti dei figli che non hanno chiesto di essere concepiti. I sensori possono essere non invasivi o invasivi (amniocentesi, villocentesi) e tutti hanno la stessa finalità: far conoscere le caratteristiche del feto prima che possa raggiungere la capacità di vita autonoma (22-24 settimane di gravidanza). Dopo tale data, anche se individuiamo una anomalia grave, essendo non più un aborto ma un parto prematuro, se la mamma ce lo chiede a termini della Legge 194, noi possiamo far nascere il bimbo, ma lo manteniamo in vita anche se la mamma è contraria. La raccomandazione forte in questi casi è quello di affidarsi a tutte le indagini che lo specialista propone, il cui risultato deve essere disponibile per i genitori prima che il feto realizzi la propria capacità di vita autonoma. Nessuno demolisce un palazzo solo perché gli ascensori non sono puntuali. Se un figlio dovesse avere un problema di salute, lo si cura, non lo si butta via.La genitorialità si realizza progressivamente quando i genitori crescono con i loro figli grazie ad un percorso di apprendimento reciproco dei dubbi-paturnie-pensieri-desideri ingenerati su entrambi i versanti, per tutta la vita. Il "Diploma di Genitorialità Evolutiva" di questo percorso scolastico non è cartaceo-definitivo bensì è "unico in progress". Le materie che si apprendono sono: Genitorialità Biologica (predisposizione naturale a prendersi cura, modellata da una fusione tra istinto e cultura); Genitorialità Flessibile (capacità di adattarsi ai diversi stili di vita, ai contesti culturali ed alle situazioni familiari); Genitorialità Plastica (modellare e modificare la propria tolleranza genitoriale lungo il tempo, adeguandosi ai cambiamenti nel bambino, nella famiglia e nella società). Il parere degli specialisti ha uno scopo puramente informativo e non può in nessun caso sostituirsi alla visita specialistica o al rapporto diretto con il medico curante. Gli specialisti mettono a disposizione le loro conoscenze scientifiche a titolo gratuito, per contribuire alla diffusione di notizie mediche corrette e aggiornate.