L'aspirazione a formare una famiglia è un desiderio profondo per molti, ma per le coppie che affrontano l'ostacolo dell'infertilità, il percorso verso la genitorialità può presentare sfide significative. Fortunatamente, i progressi nella medicina riproduttiva offrono diverse opzioni di trattamento, note collettivamente come Procreazione Medicalmente Assistita (PMA). Tra le tecniche più comunemente impiegate per superare l'infertilità di coppia figurano l'Inseminazione Intrauterina (IUI), la Fecondazione In Vitro con Embryo Transfer (FIVET) e l'Iniezione Intracitoplasmatica dello Spermatozoo (ICSI). Sebbene tutte mirino a facilitare il concepimento, queste metodologie differiscono sostanzialmente nelle loro procedure, nel grado di invasività e nelle indicazioni specifiche, rendendo fondamentale una chiara comprensione delle loro caratteristiche per fare scelte informate.
Fondamenti della Procreazione Medicalmente Assistita (PMA)
La fecondazione assistita, comunemente chiamata anche fecondazione artificiale, prevede la manipolazione e l’incontro tra ovociti e spermatozoi, al fine di ottenere una gravidanza dopo un caso accertato di infertilità. La PMA si divide in livelli basati sul grado di invasività degli interventi. Il primo livello racchiude tecniche meno invasive, tra cui il monitoraggio ecografico dell’ovulazione, il monitoraggio ecografico con induzione all’ovulazione e l’inseminazione intrauterina (IUI). Il secondo livello, invece, prevede una manipolazione più diretta dei gameti maschili e femminili e racchiude la FIVET e l’ICSI. Esiste anche un terzo livello, che riguarda specificamente l'uomo e prevede una manipolazione chirurgica dello sperma dalle vie seminali, con tecniche di prelievo quali MESA, TESA e TESE.
Ogni tecnica viene scelta dopo specifici accertamenti prescritti dalla ginecologa, in base allo studio di una serie di indagini, sia nell’uomo che nella donna. L’obiettivo primario è identificare la causa o le cause dell’infertilità e selezionare il percorso terapeutico più idoneo per massimizzare le probabilità di successo.
L'Inseminazione Intrauterina (IUI): La Tecnica Meno Invasiva
L'IUI, che sta per Inseminazione Intrauterina, è considerata la tecnica di PMA di primo livello e, tra le tre principali metodiche, è quella meno invasiva. Il suo principio fondamentale è quello di facilitare l'incontro tra spermatozoo e ovocita, pur mantenendo una dinamica di fecondazione naturale all'interno del corpo femminile.
Procedura e Funzionamento:La procedura dell'IUI consiste nel prelievo di un campione di liquido seminale, che viene successivamente preparato e ottimizzato in laboratorio. Questo processo di preparazione, noto come capacitazione dello sperma, mira a selezionare gli spermatozoi più mobili e funzionali, concentrandoli in una frazione liquida. Successivamente, il liquido seminale preparato viene introdotto direttamente nell'utero della donna tramite un piccolo e sottile catetere, che viene inserito attraverso la vagina e la cervice. Questa introduzione mirata aumenta notevolmente il numero di spermatozoi che entrano nel tratto riproduttivo superiore, superando eventuali barriere come il muco cervicale, e incrementa di circa mille volte il numero di spermatozoi che entrano nella tuba di Falloppio.
La procedura viene svolta in prossimità del picco dell’ovulazione, che può essere spontanea o indotta attraverso una terapia farmacologica. In alcuni protocolli, si ricorre a una leggera stimolazione ovarica controllata per indurre lo sviluppo di più follicoli e sincronizzare il momento dell'ovulazione, aumentando così il numero potenziale di ovociti disponibili. Durante questo periodo, i medici monitorano attentamente lo sviluppo follicolare mediante ecografie transvaginali e dosaggi ormonali.
Il ciclo di inseminazione intrauterina dura in media tra i 10 e i 14 giorni, con il monitoraggio dell'ovulazione che richiede solitamente 2-4 visite. Il giorno dell'inseminazione, il partner maschile produce il campione seminale, che viene processato e utilizzato entro 1-2 ore. Dopo l'inseminazione, si entra nella fase luteinica, durante la quale può essere prescritta una terapia con progesterone per sostenere l'endometrio e facilitare l'annidamento dell'eventuale embrione.
Indicazioni per l'IUI:L'IUI è generalmente raccomandata per le giovani coppie che, dopo un anno o più di rapporti sessuali non protetti, non hanno ancora raggiunto la gravidanza. È particolarmente indicata in casi di:
- Infertilità inspiegata: condizione in cui, nonostante approfondite indagini mediche, non si riescono a identificare cause specifiche dell'infertilità.
- Infertilità maschile lieve-moderata: dovuta ad alterata eiaculazione, alterazioni lievi dei parametri seminali (come lieve diminuzione della motilità o della concentrazione spermatica), o impotenza.
- Infertilità femminile: legata ad alterazioni del muco cervicale, fattori immunologici (come anticorpi antispermatozoo - ASA), o lievi disfunzioni ovulatorie.
- Fattore cervicale: quando l'ambiente cervicale è ostile agli spermatozoi per cause di natura ormonale, infiammatoria, meccanica o immunitaria, impedendo il normale passaggio degli spermatozoi verso l'utero.
- Difficoltà nei rapporti sessuali: come vaginismo o impotenza, che rendono difficile o impossibile il concepimento naturale.
L'IUI può anche essere valida in donne con disordini ovulatori, ammesso che rispondano adeguatamente alla terapia ormonale. La tecnica è efficace nei casi di incompatibilità immunologica, dove il sistema immunitario della donna riconosce gli spermatozoi del partner come corpi estranei, ostacolandone la motilità e la capacità di penetrazione. L'IUI, depositando il seme preparato direttamente nella cavità uterina, accorcia il percorso e aumenta le possibilità di incontro con l'ovocita.
Successo e Limiti dell'IUI:Le percentuali di successo dell'IUI variano in base a molti fattori, tra cui l'età della donna, la qualità del seme, la riserva ovarica, le patologie associate e la causa specifica dell'infertilità. In condizioni ideali, le probabilità di successo si aggirano intorno al 10-20% per ciclo. Alcune coppie riescono ad ottenere una gravidanza già al primo ciclo, mentre altre necessitano di più tentativi. Il tasso cumulativo di successo può aumentare significativamente dopo quattro tentativi, raggiungendo circa il 50%.
Nonostante sia una tecnica minimamente invasiva e generalmente ben tollerata, l'IUI presenta dei limiti. Non è adatta a tutti i pazienti, in particolare a quelli con problemi di infertilità maschile grave (come la totale assenza di spermatozoi nel liquido eiaculato) o con patologie tubariche significative, dove le tube sono ostruite o non funzionanti. In questi casi, la fecondazione all'interno del corpo diventa impossibile.
Considerazioni sulla Procedura IUI:La procedura IUI comporta tipicamente un disagio minimo per la maggior parte delle pazienti, spesso paragonato a quello di un pap test in termini di esperienza. Non è necessario un riposo prolungato dopo l'inseminazione; si consiglia la ripresa delle normali attività quotidiane. La ripresa dei rapporti sessuali dopo l'inseminazione è possibile e, in alcuni protocolli, anche raccomandata, poiché il rapporto nelle 12-24 ore successive alla procedura può incrementare le probabilità di successo.
Tra i rischi principali, sebbene rari, vi sono la sindrome da iperstimolazione ovarica (OHSS), una reazione esagerata alla somministrazione ormonale, e le gravidanze multiple. Da non sottovalutare è anche l'aspetto psicologico: l'inseminazione artificiale può essere emotivamente impegnativa, e le coppie possono sperimentare stress e ansia legati sia alla durata del processo sia all'esito incerto delle singole procedure. Infine, esiste il rischio, seppur raro, di gravidanza ectopica, ovvero quando l'ovulo fecondato si impianta fuori dall'utero.
La Fecondazione In Vitro (FIVET): Un Approccio Esterno al Corpo
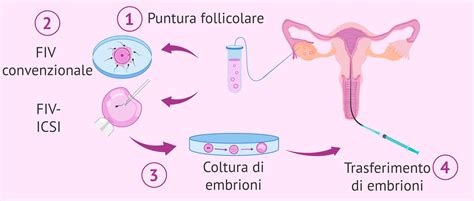
La FIVET, acronimo di Fecondazione In Vitro ed Embryo Transfer, è una tecnica di secondo livello che rappresenta una vera e propria rivoluzione nel campo della medicina della riproduzione. Con questa tecnica, gli ovociti vengono prelevati dalla donna e fecondati artificialmente in laboratorio, in vitro, con gli spermatozoi. Gli embrioni ottenuti dall’incontro di spermatozoi e ovociti vengono poi trasferiti nell’utero della donna.
Procedura e Funzionamento:La FIVET è un processo che inizia con la stimolazione ovarica. Alla paziente viene somministrata una terapia farmacologica per indurre le ovaie a produrre un numero maggiore di ovociti maturi rispetto a un ciclo naturale. Questa stimolazione, che può variare da poche settimane a diversi mesi a seconda del protocollo (ciclo lungo, breve o naturale), mira a ottenere 10-15 ovuli sani. Durante questo periodo, la crescita dei follicoli viene attentamente monitorata.
Una volta che gli ovociti hanno raggiunto la maturazione ottimale, vengono recuperati dalle ovaie attraverso un piccolo intervento chirurgico minimamente invasivo, chiamato pick-up ovocitario. Questa procedura viene solitamente eseguita in sedazione leggera o anestesia locale e comporta l'aspirazione dei follicoli maturati attraverso la parete vaginale, utilizzando un sottile ago cavo.
Contemporaneamente al prelievo ovocitario, viene raccolto un campione di liquido seminale dal partner. In laboratorio, gli ovociti recuperati vengono posti a contatto con gli spermatozoi opportunamente selezionati in una piastra di coltura. Nella FIVET classica, gli spermatozoi penetrano spontaneamente all’interno dell’ovocita, in un processo che mima quanto avviene in natura, ma che avviene in un ambiente controllato. L’ambiente e le tecniche con cui avviene la fecondazione dell’uovo e la conseguente formazione dell’embrione costituiscono uno degli elementi discriminanti rispetto all’IUI.
Se la fecondazione ha successo, si forma uno zigote, che si sviluppa poi in embrione. Gli embrioni vengono coltivati in laboratorio per un periodo che varia da 3 a 6 giorni, fino a raggiungere lo stadio di blastocisti. Prima del trasferimento in utero, in alcuni casi, può essere effettuato uno screening genetico pre-impianto (PGS/PGT-A) sugli embrioni per garantire una genetica fetale sana e selezionare gli embrioni cromosomicamente normali.
Infine, uno o due embrioni selezionati vengono trasferiti nell’utero della donna attraverso un catetere sottile e indolore, in una procedura chiamata embryo transfer. Dopo il trasferimento, la paziente può ricevere farmaci che migliorano l'impianto dell'embrione nel rivestimento uterino e supportano la gravidanza iniziale. Il successo viene poi verificato con un test di gravidanza (dosaggio di hCG) circa 10-14 giorni dopo il transfer.
Indicazioni per la FIVET:La FIVET è indicata in una vasta gamma di casi di infertilità, tra cui:
- Disturbi dell’ovulazione non risolti con terapie più semplici.
- Fattori immunologici.
- Endometriosi, anche moderata.
- Patologia tubarica, come ostruzione o danno alle tube di Falloppio, che impedisce l'incontro naturale tra ovulo e spermatozoo.
- Oligo-astenospermia di grado lieve o moderato, quando la qualità dello sperma è sufficiente a permettere la fecondazione spontanea in vitro.
- Fallimento di precedenti tentativi di IUI.
- Infertilità inspiegata, quando altre tecniche si sono rivelate inefficaci.
La FIVET è stata la prima tecnica di fecondazione in vitro a permettere la nascita di un neonato, avvenuta nel 1978 con Louise Brown, grazie al lavoro di Robert Edwards e Patrick Steptoe.
Successo e Costi della FIVET:Le percentuali di successo della FIVET variano notevolmente e dipendono da età della donna, qualità degli ovociti e dello sperma, causa dell'infertilità e la clinica scelta. In generale, la FIVET offre tassi di successo per ciclo più elevati rispetto all'IUI, che possono variare ampiamente, ma sono spesso riportati tra il 30% e il 50% o anche più in centri specializzati e per specifiche fasce d'età e condizioni cliniche. Studi suggeriscono che passare alla FIVET dopo diversi cicli di IUI non riusciti può portare a gravidanze più rapide rispetto a continuare con tentativi di IUI.
La FIVET è una procedura più complessa e tecnologicamente avanzata rispetto all'IUI, il che si riflette nei costi. È una procedura costosa, poiché richiede manipolazioni riproduttive avanzate, ricerca medica specialistica, farmaci, attrezzature sofisticate e personale altamente qualificato. Il costo per ciclo può variare significativamente. Tuttavia, la FIVET ha il vantaggio di poter produrre più embrioni, alcuni dei quali possono essere congelati per un uso futuro, offrendo così la possibilità di gravidanze successive senza dover ripetere l'intero processo di stimolazione ovarica e prelievo ovocitario, rendendola potenzialmente più conveniente nel lungo termine per chi desidera più figli.
L'Iniezione Intracitoplasmatica dello Spermatozoo (ICSI): Per l'Infertilità Maschile Severa
L'ICSI, acronimo di Iniezione Intracitoplasmatica dello Spermatozoo, è una tecnica avanzata di fecondazione in vitro, considerata di secondo livello, che si differenzia dalla FIVET classica per le specifiche procedure di laboratorio relative all'incontro tra ovocita e spermatozoo. È stata sviluppata per superare i casi più gravi di infertilità maschile, dove la FIVET classica potrebbe non essere sufficiente.
Procedura e Funzionamento:Il prelievo degli ovuli e degli spermatozoi avviene allo stesso modo della FIVET. Tuttavia, ciò che cambia radicalmente è l'incontro dei gameti in vitro. Nella ICSI, gli spermatozoi vengono selezionati singolarmente dal biologo embriologo e, utilizzando un micro ago, uno spermatozoo viene iniettato direttamente nel citoplasma di ciascun ovocita disponibile. Questa microiniezione "forza" la fecondazione, bypassando le naturali barriere che lo spermatozoo potrebbe incontrare durante una fecondazione in vitro spontanea.
Questa operazione viene ripetuta per tutti gli ovociti che si desidera inseminare. L'obiettivo è garantire la fecondazione anche in presenza di condizioni seminali estremamente compromesse. Una volta avvenuta la fecondazione tramite microiniezione, il processo prosegue come nella FIVET: gli embrioni vengono coltivati in laboratorio per 3-6 giorni e successivamente trasferiti nell'utero della donna.
Indicazioni per l'ICSI:L'ICSI è particolarmente indicata nelle seguenti situazioni:
- Grave infertilità maschile: inclusi bassi conteggi di spermatozoi (oligozoospermia), scarsa motilità (astenozoospermia), morfologia anomala degli spermatozoi (teratozoospermia), o assenza di spermatozoi nell'eiaculato (azoospermia), ma con presenza di spermatozoi recuperabili chirurgicamente dai testicoli (tramite TESA/TESE) o dall'epididimo.
- Fallimento della FIVET classica: quando precedenti tentativi di FIVET non hanno portato a fecondazione.
- Età materna avanzata: in donne con età superiore ai 36 anni, dove la qualità ovocitaria potrebbe essere ridotta.
- Scarsa produzione di ovociti: quando la stimolazione ovarica produce un numero limitato di ovociti.
- Infertilità di origine immunologica o con presenza di anticorpi antispermatozoo.
- Utilizzo di spermatozoi crioconservati.
In casi particolarmente gravi di infertilità maschile, si può ricorrere alla IMSI (Intracytoplasmic Morphologically Selected Sperm Injection), una versione "più avanzata" della ICSI, dove la selezione dello spermatozoo da iniettare avviene sotto un microscopio ad altissimo ingrandimento, permettendo di scegliere spermatozoi con una morfologia esterna quasi perfetta.
Successo e Vantaggi dell'ICSI:L'ICSI ha tassi di successo comparabili a quelli della FIVET, ma è la tecnica d'elezione per superare le forme più severe di infertilità maschile. Permette di ottenere gravidanze anche quando, in natura o con tecniche meno invasive, la fecondazione sarebbe impossibile. Il risultato del concepimento avviene in vitro entro 16-20 ore dall'iniezione, portando alla formazione di uno zigote.
La ICSI, così come la FIVET, può includere lo screening genetico pre-impianto degli embrioni, che contribuisce ad aumentare le probabilità di successo dell'impianto e di una gravidanza sana, riducendo il rischio di aborti spontanei e la trasmissione di malattie genetiche.
Confronto delle Tecniche: IUI vs FIVET vs ICSI
Comprendere le differenze tra IUI, FIVET e ICSI è cruciale per le coppie che intraprendono un percorso di PMA. La distinzione più importante risiede nel luogo in cui avviene la fecondazione e nel grado di intervento medico richiesto.
Differenze Chiave:
Luogo della Fecondazione:
- IUI: La fecondazione avviene all'interno del corpo femminile, nell'utero, dopo che lo sperma è stato introdotto direttamente mediante un catetere. La fecondazione è un processo naturale una volta che gli spermatozoi raggiungono l'ovocita.
- FIVET: La fecondazione avviene al di fuori del corpo femminile, in laboratorio ("in vitro"). Gli spermatozoi e gli ovociti vengono messi a contatto in una piastra di coltura, e la fecondazione avviene spontaneamente al loro interno.
- ICSI: La fecondazione avviene al di fuori del corpo femminile, in laboratorio, ma in modo più diretto. Uno spermatozoo viene iniettato manualmente all'interno di ciascun ovocita.
Invasività e Complessità:
- IUI: È la tecnica meno invasiva e più semplice. Non richiede il prelievo degli ovuli e la fecondazione avviene in vivo.
- FIVET/ICSI: Sono tecniche più invasive e complesse. Richiedono la stimolazione ovarica, il prelievo ovocitario chirurgico, la manipolazione dei gameti in laboratorio e il successivo trasferimento embrionale. L'ICSI è ulteriormente più complessa della FIVET per la microiniezione.
Indicazioni:
- IUI: Adatta per infertilità lieve o inspiegata, problemi di muco cervicale, lievi anomalie seminali, difficoltà nei rapporti sessuali. Richiede che almeno una tuba sia pervia e funzionante e che gli spermatozoi abbiano una capacità di fecondazione intrinseca sufficiente.
- FIVET: Indicata per patologie tubariche, endometriosi moderata, fallimento dell'IUI, infertilità maschile lieve-moderata, infertilità inspiegata.
- ICSI: Indicata principalmente per infertilità maschile grave, scarsa qualità ovocitaria, basso numero di ovociti, fallimento della FIVET classica.
Tassi di Successo:
- IUI: Generalmente inferiori per ciclo rispetto alla FIVET/ICSI, con percentuali che variano tra il 10% e il 20% per ciclo in condizioni ideali. Tuttavia, i tassi cumulativi possono aumentare con tentativi ripetuti.
- FIVET/ICSI: Offrono tassi di successo per ciclo generalmente più elevati, variabili in base a età e cause di infertilità, ma spesso superiori al 30-40% e più in cliniche specializzate. L'ICSI è fondamentale per ottenere gravidanze in casi di infertilità maschile severa dove la FIVET classica fallirebbe.
Costi:
- IUI: È la tecnica più economica per ciclo.
- FIVET/ICSI: Sono tecniche significativamente più costose a causa della complessità delle procedure, dei farmaci e delle attrezzature specializzate richieste.
Percorso Terapeutico:Spesso, l'IUI viene proposta come primo approccio terapeutico per le coppie con problematiche lievi di fertilità, data la sua minore invasività e costo. Se l'IUI non porta al concepimento dopo un certo numero di tentativi (solitamente 3-6 cicli), o se le indagini preliminari rivelano cause di infertilità che la rendono inadatta, le coppie vengono indirizzate verso tecniche di secondo livello come la FIVET o l'ICSI. La scelta tra FIVET classica e ICSI viene fatta in base alle caratteristiche specifiche dello sperma e dell'ovocita.
La scelta della tecnica più appropriata deve essere personalizzata, basata su un'attenta valutazione medica del quadro riproduttivo della coppia, tenendo conto di età, cause di infertilità, riserva ovarica, qualità dello sperma e storia clinica. Gli specialisti della PMA guidano i pazienti attraverso queste decisioni, spiegando le terapie e utilizzando un linguaggio comprensibile, per affrontare questo percorso con consapevolezza.
PMA, Linari (biologa): «FIVET O ICSI, ecco quando si usano le varie tecniche»
Considerazioni Legali e Accesso alle Tecniche
Le normative relative alla fecondazione assistita sono in continua evoluzione. In Italia, la legge 40 ha subito modifiche che hanno ampliato l'accesso a diverse tecniche. Ad esempio, è stato eliminato il divieto di fecondazione eterologa e il limite massimo di tre embrioni da produrre, così come l'obbligo di impianto contemporaneo degli embrioni, considerato incompatibile con la tutela della salute della donna. Tuttavia, permangono restrizioni, come il divieto di accesso alla fecondazione eterologa da parte di coppie omosessuali o donne single.
La distribuzione dei centri PMA in Italia mostra una concentrazione in alcune regioni, come Lombardia, Campania, Sicilia, Lazio e Veneto, con una prevalenza di strutture private. Questo dato evidenzia l'importanza di informarsi e confrontare i dati riguardanti i centri presenti sul territorio per fare una scelta consapevole.
La possibilità di congelamento di ovociti ed embrioni rappresenta un'opzione essenziale per avviare una gravidanza anche in caso di insuccesso delle tecniche "a fresco" e per evitare un doppio iter di stimolazione ovarica. Questi aspetti, uniti alla valutazione delle probabilità di riuscita ipotizzate dai centri e confrontate con algoritmi predittivi, contribuiscono a orientare le coppie nel loro percorso.
L'Importanza della Consulenza Medica e del Supporto
Per una paziente che si avvicina per la prima volta ad un percorso di PMA, le tecniche possono sembrare inizialmente molto simili tra loro, non riuscendo a cogliere le differenze tra FIVET, ICSI e IUI. Soprattutto nella fase iniziale, il paziente deve essere guidato dallo specialista nelle varie tappe del percorso, prestando attenzione a spiegare e ad illustrare le terapie alle quali si sottoporrà, utilizzando un linguaggio a lui comprensibile. Molto spesso, però, il dialogo dottore-paziente viene meno, con il risultato che quest’ultimo si trova costretto a raccogliere informazioni online presso forum o blog, confrontandosi con altri pazienti e ricevendo in molti casi indicazioni errate.
È fondamentale che le coppie affrontino questo percorso con consapevolezza delle possibili sfide emotive e psicologiche che possono emergere. I tentativi di fertilità falliti possono richiedere un significativo tributo emotivo. Pertanto, è incoraggiante che i pazienti non si esauriscano con qualcosa se non funziona, ma parlino con il proprio medico per vedere quali sono le opzioni piuttosto che gettare la spugna se non funziona. Se si è pronte per iniziare o continuare il proprio percorso verso la gravidanza e non si sa da dove iniziare, è possibile ricevere aiuto da professionisti qualificati. L'evoluzione delle tecniche e delle tecnologie applicate garantisce miglioramenti costanti nei tassi di successo, rendendo queste modalità di trattamento sempre più efficaci e accessibili.