Quando si intraprende un percorso di procreazione medicalmente assistita, come la FIVET o l’ICSI, è necessario prestare attenzione a numerosi fattori. Tra questi, la qualità degli ovociti e degli spermatozoi, il corretto ed adeguato sviluppo degli embrioni, il momento ideale per il transfer e le percentuali di successo del trattamento sono elementi cruciali. Tuttavia, un fattore spesso dibattuto ma essenziale per l’annidamento dell’embrione e il successivo sviluppo del feto è lo spessore dell’endometrio. Comprendere il suo funzionamento, i valori considerati ottimali e le modalità di preparazione contribuisce a vivere questo delicato momento con maggiore consapevolezza e serenità.
L'Endometrio: La Culla della Vita
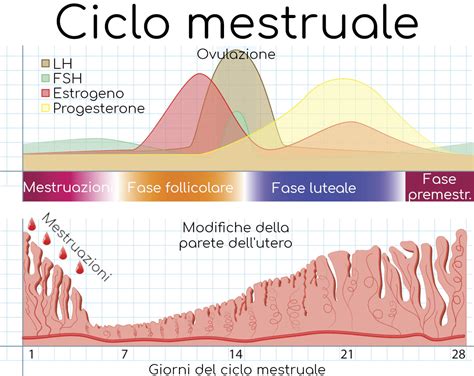
L’endometrio è il tessuto interno che riveste la cavità uterina. È proprio in questo tessuto che l’embrione deve attaccarsi per proseguire il suo cammino verso la vita. Per tale motivo, l’endometrio deve essere pronto ad accoglierlo in condizioni ottimali. Questo tessuto cambia aspetto, spessore e struttura nel corso del ciclo mestruale, sotto l’influenza degli ormoni, in particolare estrogeni e progesterone. La sua principale funzione è, quindi, quella di accogliere l’embrione fecondato e permetterne l’impianto.
Se la gravidanza non avviene, tale tessuto si sfalda e viene eliminato con la mestruazione. Se, invece, l’impianto ha successo, l’endometrio si trasforma e diventa il luogo in cui il feto potrà crescere nei mesi successivi. Per ottemperare adeguatamente a tale prezioso compito, l'endometrio deve avere uno spessore adeguato, essere ben vascolarizzato e presentare una struttura “recettiva”, ovvero pronta ad accogliere l’embrione. La mucosa che ricopre le pareti interne dell’utero, l'endometrio, dopo le mestruazioni, entra nella cosiddetta fase proliferativa, che corrisponde alla fase follicolare del ciclo. Una volta avvenuta l’ovulazione, si passa alla fase secretiva, che corrisponde alla fase luteale del ciclo. In questa fase secretiva, l’endometrio raggiunge in media uno spessore di 12-13 mm, che viene mantenuto fino all’inizio del ciclo successivo. Se il concepimento non avviene, la concentrazione di estrogeni e di progesterone cala e l’endometrio si sfalda dando origine al flusso mestruale. L'esame utilizzato per valutare lo spessore dell’endometrio è l’ecografia transvaginale. Poco prima dell’ovulazione, nella fase proliferativa tardiva, l’endometrio assume un aspetto trilaminare, il che significa che appare suddiviso in tre strisce chiare (iperecogene) e due scure (ipoecogene) alternate.
Spessore Endometriale Ideale: Tra Evidenze e Pratica Clinica
Lo spessore dell’endometrio varia fisiologicamente. La domanda fondamentale, dunque, è: qual è lo spessore endometriale ideale per l’impianto di un embrione? In base alle evidenze scientifiche e alla pratica clinica, si considera generalmente favorevole uno spessore uguale o superiore a 7 mm al momento del transfer e idealmente compreso tra 8 e 12 mm. Spessori inferiori ai 6-7 mm sono associati a una riduzione delle probabilità di attecchimento, anche se non le azzerano del tutto. Esistono infatti gravidanze ottenute anche con endometri più sottili, ma le percentuali di successo sono più basse. Ad esempio, alcuni studi condotti da importanti gruppi di ricerca hanno dimostrato che anche con un endometrio di 4 mm si possono ottenere gravidanze normali. Tuttavia, la maggior parte dei medici e dei centri di riproduzione assistita concordano sul fatto che uno spessore intorno ai 9-10 mm sia ottimale, sebbene molti centri spagnoli, ad esempio, sostengano che da 6-7 mm in su la probabilità di successo sia la stessa.
La ricerca mondiale si sta concentrando su questa tematica per comprendere come ottimizzare l'ambiente uterino e ridurre l'impatto del fattore endometriale sulle percentuali di impianto. Un aspetto che genera spesso ansia tra le pazienti riguarda la possibilità che l'endometrio sia "troppo spesso". È stato sollevato il dubbio, ad esempio, se uno spessore di 14 mm possa essere considerato eccessivo. Al momento, le opinioni sono contrastanti e non esiste una chiara indicazione su un limite massimo di spessore che possa compromettere l'impianto. In alcuni casi, come testimoniato da una paziente con un endometrio di 24 mm al 5° giorno post ovulazione e una gravidanza evolutiva naturale, anche spessori elevati possono essere compatibili con il successo. D'altra parte, esperienze personali hanno mostrato che con un endometrio di 15 mm e un embrione di pessima qualità e molto frammentato, la gravidanza è terminata in quinta settimana, suggerendo che lo spessore non è l'unico parametro determinante.
È importante ricordare che lo spessore è solo uno dei fattori coinvolti. Anche la struttura, come l’aspetto trilaminare, la vascolarizzazione e la sincronizzazione con l’embrione, sono elementi fondamentali.
Oltre lo Spessore: Struttura, Vascolarizzazione e Finestra di Impianto
Oltre allo spessore, altri attributi dell'endometrio sono cruciali per un impianto di successo. L'aspetto trilaminare è considerato un segno di un endometrio ben preparato. Nelle ecografie di controllo, oltre a misurare lo spessore, è fondamentale verificare che la struttura dell’endometrio soddisfi le condizioni necessarie per programmare il trasferimento dell’embrione. La vascolarizzazione adeguata dell'endometrio assicura l'apporto di nutrienti e ossigeno essenziali per l'embrione in via di sviluppo. Terapie mirate per migliorare la vascolarizzazione possono essere implementate in situazioni specifiche.
Un concetto chiave è la "finestra dell’impianto", ovvero il periodo di tempo in cui l’endometrio è recettivo e pronto a ricevere l’embrione. Questa finestra si verifica tipicamente tra i giorni 19 e 21 del ciclo mestruale, corrispondenti a 5-7 giorni dopo l’ovulazione. La sincronizzazione tra lo stadio di sviluppo dell'embrione e la recettività endometriale è di vitale importanza per massimizzare le probabilità di successo.
Trasferimento di embrioni, finestra di impianto ed endometrio: che relazione c'è tra loro?
La Preparazione Endometriale nei Trattamenti di Fecondazione in Vitro
La preparazione dell’endometrio al transfer dell’embrione è una fase cruciale nei trattamenti di fecondazione in vitro, specialmente nei cicli che prevedono il trasferimento di embrioni congelati, conosciuto come criotrasferimento. Diverse forme di preparazione endometriale sono utilizzate nella fecondazione in vitro, ognuna adattata alle esigenze specifiche della paziente.
Molte cliniche di riproduzione assistita si concentrano esclusivamente sull’ottenimento di embrioni di qualità, talvolta dando meno importanza al ruolo dell’utero. Tuttavia, la preparazione endometriale non è una procedura semplice nell’ambito della riproduzione assistita, ma è qualcosa di fondamentale che deve essere trattato in modo personalizzato. Di conseguenza, se l’endometrio non è in condizioni ottimali, il trasferimento non viene effettuato in un determinato ciclo. Al contrario, si valuta come preparare l’endometrio per il ciclo successivo, per non rischiare di perdere nemmeno un singolo embrione se non sono soddisfatte le migliori condizioni per ogni paziente. Pertanto, quando le pazienti affrontano il trasferimento, è perché l'equipe medica si è assicurata che la preparazione endometriale soddisfi tutte le condizioni per ottenere una gravidanza.
Ciclo Farmacologico (Ciclo Sostitutivo)
In questo protocollo, vengono somministrati estrogeni per stimolare la crescita dell’endometrio e progesterone per renderlo recettivo. Questa è ideale per quelle donne che non hanno avuto successo con il ciclo naturale, che non hanno ciclo o che hanno cicli molto irregolari con periodi ogni 3 o 4 mesi. Utilizziamo questo metodo anche per quelle pazienti che provengono da fuori o lontano dalla clinica.
La preparazione inizia tra il primo e il terzo giorno del ciclo successivo. Viene utilizzato l’estradiolo, che può essere somministrato per via orale o transdermica, con dosi progressive o fisse a seconda del tipo di protocollo. Circa una settimana dopo l’inizio del trattamento con estrogeni, o tra il 12° e il 14° giorno di preparazione, viene eseguito un controllo ecografico per misurare principalmente lo spessore e l’ecostruttura dell’endometrio. Le informazioni possono essere integrate con un’analisi del sangue per determinare i livelli ormonali (estrogeni +/- progesterone). Lo spessore endometriale adeguato dovrebbe essere compreso tra 8 e 15 mm, anche se un minimo di 6 mm è accettabile. L’ecostruttura dovrebbe essere tristrato.
Quando l’endometrio è ottimale e ha lo spessore appropriato (tra 7 e 11 mm), si aggiunge il progesterone. In questo momento si determina il giorno specifico del trasferimento, che dipenderà anche dai giorni che aveva l’embrione al momento del congelamento. Il progesterone può essere somministrato per via vaginale, sottocutanea o intramuscolare.
In alcune situazioni, possono essere effettuate modifiche dei dosaggi ormonali in base alle risposte individuali, terapie per migliorare la vascolarizzazione e strategie specifiche e personalizzate in presenza di un endometrio sottile o poco responsivo. Durante la preparazione, sono quindi essenziali i controlli, che avvengono con ecografie transvaginali. Talvolta, se non si raggiungono i valori ottimali, il transfer può essere rimandato per aumentare le probabilità di successo. Se la paziente ha cicli regolari, si può optare per l'inibizione ipofisaria nel ciclo precedente alla preparazione endometriale, prevenendo un'eventuale attività ovarica nel ciclo successivo che potrebbe alterare la recettività endometriale. Questa inibizione può essere effettuata somministrando un agonista della GnRH (GnRHa) dalla fase mesoluteale del ciclo precedente, o un antagonista della GnRH (GnRHant) nello stesso ciclo, in caso di attività ovarica. Nel caso del GnRHa, può essere usata una singola dose di preparato depot per via sottocutanea o intramuscolare, o dosi giornaliere sottocutanee o anche intranasali. Nel caso del GnRHant, si tratterebbe di dosi giornaliere sottocutanee, in caso di rilevamento di attività ovarica. Se la paziente ha cicli irregolari, si può coordinare l’assunzione di pillole anticoncezionali per regolare il ciclo con la somministrazione dell’analogo della GnRH. Un’altra strategia è la precedente soppressione ovarica, somministrando antagonisti del GnRH per 5 giorni, un antagonista che aiuta a prevenire una possibile ovulazione. Può essere fornito anche un analogo del GnRH, come il decapeptil o il gonapeptil. Quest’ultimo è solitamente usato in pazienti che soffrono di endometriosi o di adenomiosi uterina abbastanza grave, poiché l’endometriosi e l’adenomiosi sono estrogeno-dipendenti e la loro evoluzione peggiora ad ogni ciclo.
Dopo il criotrasferimento, a 10-14 giorni, è possibile effettuare un test di gravidanza per verificare l'inizio di una gravidanza. In caso di gravidanza, si consiglia di continuare il trattamento di supporto luteo con progesterone fino a quando il ginecologo lo riterrà opportuno.
Preparazione con Ciclo Naturale
In questo tipo di preparazione endometriale, si sfrutta il ciclo mestruale della donna. È, quindi, il metodo appropriato per quelle donne che hanno periodi regolari. Il ciclo mestruale ha due parti: una prima fase proliferativa, che va fino al giorno 14 del ciclo, momento in cui avviene l’ovulazione. In questa fase, l’endometrio diventa più spesso a causa dell’azione degli estrogeni endogeni. La seconda fase del ciclo naturale è la fase secretoria, che si sviluppa dal giorno 15 del ciclo fino alla fine, sotto l’azione del progesterone endogeno. I risultati che si ottengono con la preparazione endometriale seguendo il ciclo naturale sono molto positivi.
In questo protocollo, vengono effettuati regolari controlli ecografici durante il ciclo mestruale in cui si desidera effettuare il trasferimento embrionale. Una volta trovate le condizioni adeguate prima dell’ovulazione spontanea e per controllare meglio la finestra di impianto, sarebbe consigliabile indurre l’ovulazione con una dose di coriogonadotropina umana (HCG). A 36-48 ore dalla somministrazione di HCG, sarà il giorno dell’ovulazione, che si considera il giorno 0. In questo giorno o il successivo, la paziente inizia il supporto luteo con progesterone a basse dosi, poiché ha già una secrezione endogena da parte del corpo luteo. Successivamente vengono calcolati i giorni di maturazione endometriale fino alla finestra di impianto, a partire dal giorno 0, in base ai giorni di vita in cui gli embrioni sono stati congelati o vitrificati. In questo modo verrà programmata la data del criotrasferimento. La procedura di criotrasferimento non differisce da quella già spiegata nel post del trasferimento embrionale. Il giorno del criotrasferimento o qualche giorno prima, a seconda del piano di scongelamento, si procederà allo scongelamento degli embrioni e si controllerà la loro sopravvivenza e sviluppo nel laboratorio di embriologia. Dopo 10-14 giorni dal criotrasferimento embrionale, è possibile effettuare un test di gravidanza per verificare se si è iniziata una gravidanza.
Transfer in Fresco vs. Transfer Differito: Strategie per Ottimizzare l'Impianto
Una scelta importante nei trattamenti di PMA riguarda il momento del trasferimento: se farlo in fresco o differito. Nel trasferimento in fresco, l’embrione non viene congelato, ma viene trasferito da 3 a 5 giorni dopo il prelievo ovocitario. Questa pratica non viene solitamente eseguita in tutte le cliniche, specialmente quando la maggior parte delle pazienti sono in là con gli anni e l’utero probabilmente necessita di un trattamento prima del trasferimento. Viene effettuata solo in casi molto specifici, come in giovani donne senza un fattore uterino quale causa di sterilità. Molte cliniche optano per il trasferimento differito, dove prima si ottengono gli embrioni, li si vitrifica e in un altro ciclo si prepara l’utero per effettuare il trasferimento. Questa strategia permette di ottimizzare al meglio le condizioni endometriali, svincolandole dagli effetti della stimolazione ovarica, che può talvolta compromettere la recettività dell'endometrio.

Il Dibattito sullo Spessore Endometriale: Opinioni e Controversie
Nonostante l'ampio consenso sull'importanza dell'endometrio, lo spessore esatto e la sua correlazione diretta con le probabilità di successo rimangono oggetto di dibattito. Alcune pazienti riferiscono di aver letto sulla rete che non esistono ancora studi affidabili sullo spessore dell’endometrio, con alcuni che ne dimostrano il peso sulla probabilità di successo e altri che sostengono l'esatto contrario. Una recente revisione Cochrane, infatti, conclude che non esista un protocollo ideale per la preparazione endometriale, né per quanto riguarda la somministrazione di estradiolo (pillole o cerotti), né per il progesterone (vaginale o intramuscolare), né per l'uso di agonisti della GnRH per evitare l’ovulazione spontanea. Tutti gli studi mostrano risultati simili, e si raccomanda la realizzazione di studi aggiuntivi per arrivare a risultati significativi.
Questa mancanza di chiarezza può generare confusione. Ad esempio, una paziente ha riportato la preoccupazione che il suo endometrio di 14 mm, rilevato dopo un transfer negativo di una blastocisti sana, potesse essere "troppo spesso". Un medico ha suggerito che un transfer negativo possa dipendere da mille concause e che lo spessore di 14 mm potrebbe non essere il problema, data la continua ricerca per ottimizzare l'ambiente uterino.
Anche per quanto riguarda i valori limite per decidere se cancellare o meno un ciclo ci sono opinioni contrastanti. In primo luogo, perché alcuni aspetti come il pattern ecografico dell’endometrio sono abbastanza soggettivi; in secondo luogo, perché fino al momento non esiste nessuno studio che dimostri qual è lo spessore minimo o massimo che permetta di fare una previsione sul risultato del trattamento (bisogna tenere in considerazione che in questi casi uno spessore maggiore non sempre è migliore). Esistono infatti studi condotti da importanti gruppi di ricerca che hanno scoperto che anche con un endometrio di 4 mm si possono ottenere gravidanze normali. Altri medici, invece, hanno affermato che un endometrio di 7 mm è un valore limite per un transfer e che sarebbe preferibile raggiungere almeno 8-9 mm.
Una paziente ha condiviso la sua esperienza in cui, durante una stimolazione, il suo endometrio aveva raggiunto a stento i canonici 7 mm, nonostante la terapia con Progynova intravaginale fosse stata iniziata dopo il transfer. La sua preoccupazione derivava dal timore che fosse troppo sottile. Le è stato chiarito che il Progynova post-transfer è corretto, poiché permette di verificare i reali valori dell'estradiolo al momento del pick up, e che anche con un endometrio di 6,78 mm era rimasta incinta in un precedente tentativo, seppur terminato come uovo cieco per problemi genetici e non per problemi di impianto. Questo le ha dato morale, sottolineando che il suo corpo, anche con un endometrio "piccolo", fa comunque il suo lavoro se strutturalmente perfetto.
Un altro esempio riguarda una paziente con un endometrio di 7,4 mm al momento del transfer. Nonostante la sua ansia, il medico l'ha rassicurata dicendo che "non ci sono dei numeri di riferimento" e che "ci sono persone che ci sono riuscite anche con un endometrio da 4", enfatizzando che la cosa importante è la qualità. Un'altra paziente ha riferito che al transfer le è stato detto che l'endometrio "conta per un 20%, l'embrione all'80%", una risposta data da uno dei maggiori esperti di PMA in Europa. Queste diverse prospettive evidenziano la complessità della questione e la necessità di un approccio individualizzato.
Personalizzazione del Trattamento e Ruolo dell'Esperienza Medica
Quando si affronta un percorso di fecondazione in vitro, è necessario affidarsi a un medico esperto in medicina riproduttiva, che abbia le dovute competenze ed esperienze tecniche, ma anche una particolare empatia e dedizione all’ascolto. La valutazione dello spessore endometriale e della sua recettività viene sempre inserita in una visione globale, personalizzata e attenta ai dettagli. Ogni paziente è diversa e può seguire una preparazione endometriale differente. Che si tratti di un ciclo naturale o di un ciclo sostitutivo, i tassi di gravidanza sono molto simili. Ciò significa che seguire un ciclo naturale non assicura maggiori probabilità di gravidanza di un ciclo sostitutivo, e viceversa.
Presso centri specializzati si adotta un approccio che mette al centro la donna, la sua storia e i suoi tempi, studiando approfonditamente ogni paziente e analizzando le condizioni dell’utero attraverso ultrasuoni, risonanza magnetica o isteroscopia diagnostica. Vengono tenuti in conto anche i cicli precedenti e le preparazioni endometriali che non hanno funzionato, per modificare il trattamento di conseguenza. Nei casi in cui non si raggiunge la gravidanza e ci sono fallimenti nell’impianto, si ricercano le cause per capire il motivo e cosa si può fare per migliorare il risultato. Questa personalizzazione è fondamentale, specialmente per le pazienti con condizioni particolari come l'endometriosi, per le quali possono essere necessarie dosi molto basse di estrogeni.
L'esperienza del medico nella preparazione endometriale è cruciale. Ad esempio, l'esperienza nel eseguire ecografie lo stesso giorno del trasferimento per valutare come è cambiato l’endometrio e la sua compattazione, consente un monitoraggio più preciso. È un fattore da monitorare costantemente in un trattamento di fecondazione assistita. Sebbene la vitrificazione degli embrioni sia una tecnica ampiamente utilizzata, in cui si congelano gli embrioni o gli avanzi di buona qualità per un utilizzo successivo, la preparazione endometriale rimane un pilastro fondamentale. Se le pazienti avvertono dubbi o perdono fiducia nel medico a causa delle differenze di opinioni, è importante ricordare che l'equipe medica ha lo stesso interesse della paziente di ottenere un buon risultato, e per questo è fondamentale avere piena fiducia nello specialista.
Esperienze Reali e Riflessioni delle Pazienti
Le esperienze individuali delle pazienti offrono uno spaccato prezioso sulla complessità del fattore endometriale. Si sono viste situazioni in cui un endometrio di 7 mm al giorno dell’induzione ha portato a una gravidanza evolutiva a 32 anni, mentre un endometrio di 9 mm (ultimo monitoraggio prima del progesterone) a 34 anni ha ugualmente portato a una gravidanza evolutiva con due blastocisti di qualità A. Un endometrio di 6,5 mm, rilevato all'ultimo monitoraggio prima di iniziare il progesterone e il giorno del transfer in una donna di 41 anni, ha dato inizio a una gravidanza, suggerendo che un valore non "ideale" non preclude completamente il successo. Una paziente ha riferito che il suo endometrio di solito si attesta tra 6,5 e 7,5 mm, eppure ha avuto successi.
Altre esperienze mostrano la difficoltà nel raggiungere lo spessore desiderato. Una paziente ha raccontato che dopo quasi 2 settimane di estrogeni aveva un endometrio trilaminare a 10,6 mm, ma pochi giorni dopo era sceso a 10,1 mm. Nonostante le rassicurazioni del suo ginecologo, che attribuiva la diminuzione a misurazioni con macchinari diversi, l'ansia era palpabile. Questo evidenzia come anche piccole variazioni e la soggettività delle misurazioni possano influire sull'umore delle pazienti.
Alcune donne hanno espresso preoccupazione per la crescita lenta dell'endometrio, come quella che al 12° giorno di terapia con progynova aveva un endometrio di 7,2 mm, salito a 7,6 mm due giorni dopo. La domanda ricorrente è: "È troppo sottile? È possibile che sia cresciuto così poco?". Altre si sono trovate con un endometrio di soli 4,5 mm al 7° giorno di stimolazione, generando forte ansia. Tuttavia, le risposte dei medici spesso tendono a rassicurare, sottolineando l'importanza della qualità dell'embrione e del suo aspetto trilaminare, piuttosto che unicamente lo spessore. Alcuni ginecologi, infatti, sostengono che, a parte endometri veramente miseri, l'attecchimento è tutto frutto della bontà dell'embrione, spiegando che diversamente non si spiegherebbe come un embrione possa attecchire anche in tuba. Un medico ha anche affermato di aver rassicurato una paziente dicendo che l'endometrio di 8,2 mm al transfer era adeguato, e le beta positive successive hanno confermato che non conta solo lo spessore ma che sia trilaminare, a patto di raggiungere una misura minima di 7 mm.
Anche la gestione della terapia ormonale può essere fonte di dubbi. Una paziente si chiedeva se il Progynova non andasse bene, dopo aver notato una crescita limitata dell'endometrio. Un'altra ha interrogato il suo centro sull'opportunità di misurare lo spessore al momento del transfer in fase luteale, ottenendo la risposta che l'endometrio in quella fase cambia e quindi non sarebbe giusto misurarlo, una posizione con cui altri medici e pazienti non concordano, ritenendo che una misurazione sia sempre utile. Questa varietà di informazioni e opinioni mette in luce l'importanza di una comunicazione chiara e di un rapporto di fiducia tra paziente e team medico.
In sintesi, la gestione dell'endometrio è un aspetto multifattoriale e altamente personalizzato del percorso di fecondazione in vitro. Sebbene uno spessore tra 8 e 12 mm sia spesso considerato ideale, le testimonianze e le evidenze scientifiche suggeriscono che gravidanze di successo possono verificarsi con un intervallo più ampio di spessori, a patto che l'endometrio sia recettivo, trilaminare e ben vascolarizzato. La decisione finale sul transfer, e sulle strategie di preparazione, deve sempre essere il frutto di un'attenta valutazione clinica individuale e di un dialogo aperto tra medico e paziente.
tags: #transfer #blastocisti #meglio #8 #mm