La pertosse, conosciuta anche come tosse convulsa, è un'infezione batterica altamente contagiosa che colpisce l'apparato respiratorio, causata dal batterio Bordetella pertussis. Sebbene la vaccinazione infantile abbia ridotto significativamente la sua incidenza, la pertosse rimane una minaccia globale, soprattutto per i neonati e i bambini piccoli, rappresentando una delle principali cause di morte prevenibili con vaccino. La sua natura insidiosa e la presentazione clinica variabile, che può essere atipica negli adulti e nei vaccinati, rendono la diagnosi tempestiva e accurata cruciale per un trattamento efficace e per il controllo della diffusione.
Comprendere la Pertosse: il batterio e il suo decorso clinico
Il Bordetella pertussis è un patogeno esclusivamente umano, distribuito in tutto il mondo, che si trasmette da persona a persona per via aerea attraverso goccioline di saliva infetta. Il periodo di incubazione, il tempo che intercorre tra l'esposizione al batterio e la manifestazione dei segni e sintomi, è di circa 7-14 giorni, con un massimo di 21 giorni.
La malattia si manifesta tipicamente in tre fasi:
- Fase catarrale: Dura da 1 a 2 settimane (generalmente due) ed è caratterizzata da sintomi simili a quelli di un comune raffreddore: naso che cola, starnuti, leggera febbricola e tosse lieve, prevalentemente notturna. In questa fase, il batterio è espulso attraverso i colpi di tosse, rendendo il paziente altamente contagioso.
- Fase parossistica: Questa fase può durare da 1-2 settimane fino a un paio di mesi. È contrassegnata da violenti e incontrollabili attacchi di tosse (parossismi), spesso seguiti da un suono acuto e inspiratorio, il cosiddetto "urlo inspiratorio" o "whoop", e talvolta da vomito post-tussivo. Gli attacchi di tosse si verificano soprattutto di notte. Durante questa fase, il batterio continua ad essere espulso. Nei neonati, possono manifestarsi apnea (assenza temporanea di respirazione) e cianosi (colorazione bluastra della pelle e delle mucose), rendendoli più inclini al soffocamento.
- Fase decrescente (o di convalescenza): Si protrae per diverse settimane e si assiste a una progressiva diminuzione degli attacchi tussigeni. Tuttavia, la tosse può persistere per diverse settimane o addirittura mesi.
La trasmissione attraverso oggetti contaminati non può essere esclusa. Le stagioni e il clima non hanno alcuna influenza sulla frequenza della malattia. L'infezione lascia un'immunità specifica, che tuttavia diminuisce dopo alcuni decenni.
Prevenzione della Pertosse
Complicazioni e vulnerabilità
Soprattutto nei bambini, possono insorgere complicanze gravi come la polmonite secondaria e l'otite media. Nei neonati, i parossismi possono portare a complicazioni più severe come polmonite, convulsioni e danni cerebrali a causa della mancanza di ossigeno. In rari casi, la pertosse può essere fatale, specialmente nei neonati. È importante essere consapevoli di queste potenziali complicazioni a lungo termine e consultare un medico se si sospetta di avere la pertosse. Una diagnosi e un trattamento precoci possono aiutare a prevenire queste complicanze.
La malattia colpisce anche gli adulti e gli adolescenti ma è spesso sotto-diagnosticata, con conseguente presenza di serbatoi di infezione per neonati non vaccinati o soggetti sensibili. Molti adulti, anche se vaccinati, possono sviluppare un'infezione più blanda, con solo tosse persistente, senza la caratteristica tosse parossistica. È probabile che la malattia nei soggetti vaccinati dipenda dalla presenza di nuovi ceppi mutati.
Metodi diagnostici per la Pertosse
In Italia, la diagnosi di pertosse è tradizionalmente clinica, ma il Centro Europeo per la Prevenzione e il Controllo delle Malattie (ECDC) ha raccomandato l'uso di test di laboratorio per confermare la diagnosi di malattia. Gli esami disponibili per diagnosticare la pertosse comprendono l'esame clinico, il test colturale, il test sierologico e il test molecolare.
Diagnosi clinica
La diagnosi clinica di pertosse si basa sui sintomi osservati nel paziente. Secondo le linee guida dell’American College of Chest Physicians, nel paziente adulto, i quattro sintomi da considerare sono: tosse parossistica, vomito post-tussivo, sibilo inspiratorio e assenza di febbre. Tosse parossistica e assenza di febbre sono sintomi con bassa specificità ma elevata sensitività, indicando che la loro assenza rende molto improbabile la diagnosi di pertosse. Il sibilo inspiratorio e il vomito post-tussivo, invece, hanno elevata specificità e bassa sensitività, suggerendo che la loro presenza rende la diagnosi di pertosse più probabile.
I clinici hanno definito tre raccomandazioni per il paziente adulto:
- Se un paziente presenta tosse acuta (durata < 3 settimane) o subacuta (durata: 3-8 settimane) dovrebbe essere inviato ad un’indagine clinica specifica per tosse parossistica, vomito post-tussivo, sibilo inspiratorio e assenza di febbre per poter sospettare di pertosse.
- Se un paziente presenta tosse acuta o subacuta, con febbre ma non tosse parossistica, è probabile che la tosse non abbia natura convulsiva (poco probabile che si tratti di pertosse).
- Se un paziente presenta tosse acuta o subacuta, con sibilo inspiratorio e vomito post-tussivo è probabile possa trattarsi di pertosse.
In ambito pediatrico, il solo sintomo a cui è stato possibile attribuire una stima di sensitività e specificità, sebbene moderata, è il vomito post-tussivo. Le linee guida raccomandano:
- Nel bambino con tosse acuta (durata < 4 settimane) sarebbe opportuno valutare tosse parossistica, vomito post-tussivo e sibilo inspiratorio per poter porre diagnosi clinica di pertosse.
- Nel bambino con tosse acuta e vomito post-tussivo è probabile una diagnosi di pertosse.
- Nel bambino con tosse acuta di natura parossistica o sibilo inspiratorio è probabile una diagnosi di pertosse.
Esami di laboratorio
La scelta del test di laboratorio da utilizzare per la diagnosi di pertosse dipende dalla fase temporale della malattia.

Coltura batterica
L'Organizzazione Mondiale della Sanità (OMS) considera l'esame in coltura il test di riferimento ("gold standard") per la diagnosi di pertosse in caso di sospetto di malattia. Per l’esame colturale possono essere utilizzati il tampone nasofaringeo o l’aspirato nasofaringeo. Questi campioni devono essere seminati in ambiente adatto entro 4 ore dal prelievo. Il tampone nasofaringeo è più indicato quando la produzione di muco è scarsa, mentre l’aspirato è preferibile nei bambini fino all’anno di età perché permette di rilevare il batterio con una frequenza più alta del 15% rispetto al tampone.
Una piccola quantità di campione del paziente viene 'seminata' su una piastra di agar selettiva e incubata in atmosfera aerobia e camera umida a 35-37° C, senza arricchimento di anidride carbonica. I batteri eventualmente presenti nel campione cresceranno sulla piastra, confermando la presenza di infezione. Possono essere richiesti fino a 10 giorni per la crescita.
L’esame colturale dovrebbe essere effettuato prima della somministrazione di antibiotici, poiché la probabilità di crescita dei batteri diminuisce se il paziente è stato trattato con antibiotici. Il test colturale consente di accertare la presenza di Bordetella pertussis e di porre diagnosi differenziale con un batterio molto simile, la Bordetella parapertussis, responsabile di un quadro clinico simile, ma più lieve. Sui ceppi di Bordetella isolati è possibile poi valutare la sensibilità agli antibiotici (eritromicina, claritromicina, azitromicina). Una coltura positiva è diagnostica per infezione da B. pertussis. Un risultato negativo non può escludere la presenza di infezione.
Conservazione del campione per consegna differita: i campioni possono essere conservati a temperatura ambiente fino a 8 ore o a 2-8 °C fino a 72 ore. Per la pertosse, il campione prelevato dovrebbe essere conservato in frigorifero ad una temperatura compresa tra +2° C e +8° C fino ad un massimo di 48 ore.
Test molecolare (PCR)
Il test molecolare, come la PCR (reazione a catena della polimerasi) o Real time PCR (qPCR), rileva la presenza del materiale genetico (DNA) dei batteri in meno di due ore. Questo test può essere applicato dal momento dell’insorgenza dei sintomi fino a circa 3-4 settimane dopo. Si tratta di un metodo più sensibile rispetto al metodo colturale e può essere singolo (ricerca solo la B. pertussis), doppio (ricerca sia la B. pertussis che la B. parapertussis) o multiplo (rientra nel pannello dei patogeni respiratori, responsabili di polmoniti gravi).
I target genici per la diagnosi differenziale di B. pertussis rispetto ad altre specie del genere Bordetella in real time PCR sono molteplici. La positività per il target IS481, confermato dalla positività per il target ptxA-Pr, è diagnostica per la presenza di B. pertussis. Con la Real Time PCR è possibile identificare anche altre specie di Bordetella: B. parapertussis (positività per “insertion sequence IS 1001”) e B. holmesii (positività per la sequenza specifica del gene recA).
La PCR è utilizzata per confermare la diagnosi clinica di pertosse e può essere effettuata nelle prime tre settimane di malattia, quando il DNA batterico è ancora presente nel retrofaringe. Dopo questa finestra temporale, il DNA batterico diminuisce velocemente. Una PCR positiva indica la presenza del materiale genetico (DNA) di B. pertussis all’interno del campione analizzato, suggerendo la presenza di infezione. Un risultato negativo indica invece la probabile assenza di infezione, anche se non può escluderla. Questo test permette una diagnosi precoce e rapida e quindi l’inizio di una terapia specifica che è efficace nel ridurre l’infettività e quindi la diffusione dell’infezione ad altre persone suscettibili.
Il CDC indica che, quando il sospetto di pertosse è forte, il test deve essere effettuato il prima possibile sul tampone nasofaringeo effettuato ai contatti: la terapia deve essere iniziata senza attendere la conferma di laboratorio.
Test sierologici (esame del sangue)
Il test sierologico si concentra sulla misurazione degli anticorpi specifici prodotti dal sistema immunitario in risposta all'infezione da Bordetella pertussis. Questi anticorpi, in particolare le immunoglobuline G (IgG) e le immunoglobuline A (IgA), possono essere rilevati nel sangue a partire da circa due o tre settimane dopo l'inizio dei sintomi.
L'esame del sangue per la pertosse è una procedura relativamente semplice. Un operatore sanitario preleva un campione di sangue da una vena del braccio del paziente. Il campione viene quindi inviato a un laboratorio, dove viene analizzato per la presenza e la quantità di anticorpi specifici contro Bordetella pertussis. I risultati del test vengono solitamente espressi come titolo anticorpale, che indica la quantità di anticorpi presenti nel sangue. Un titolo anticorpale elevato suggerisce un'infezione recente o attuale da pertosse.
I test sierologici ricercano la presenza degli anticorpi IgG contro la tossina pertussica (PT) rilasciata dal batterio della pertosse. Il ruolo di IgA e IgM come indicatori di risposta protettiva non è chiaro. L’uso di altri antigeni come l’emoagglutinina filamentosa (FHA) e la pertactina (PRN) non sono specifici per la B. pertussis perché presenti anche in altre specie batteriche del genere Bordetella o di altri generi. Valori di anticorpi anti PT (IgG anti-PT) > 120 UI/ml sono indicativi di un’infezione recente in persone non vaccinate, mentre valori pari a 50-120 UI/ml sono indicativi di un probabile contatto. In caso di valori di IgG anti-PT incerti, si può ricorrere alla determinazione delle IgA anti-PT.
Il test sierologico è particolarmente utile nei seguenti casi:
- Fasi avanzate della malattia: Nelle fasi avanzate della pertosse, quando la coltura nasofaringea e il test PCR possono risultare negativi, il test sierologico può confermare la diagnosi identificando la presenza di anticorpi specifici.
- Individui precedentemente vaccinati: La vaccinazione contro la pertosse può alterare la risposta immunitaria all'infezione. In questi casi, il test sierologico può aiutare a distinguere tra una risposta anticorpale dovuta alla vaccinazione e una risposta dovuta a un'infezione attiva.
- Diagnosi retrospettiva: Il test sierologico può essere utilizzato per confermare una diagnosi di pertosse in individui che hanno già superato la fase acuta della malattia.
- Indagini epidemiologiche: Il test sierologico può essere utilizzato per monitorare la diffusione della pertosse in una popolazione e per valutare l'efficacia dei programmi di vaccinazione.
Il test non è considerato adatto per l’identificazione dell’infezione in atto, in quanto la risposta immunitaria è tardiva. Risulta particolarmente utile se eseguito nelle 3-4 settimane successive all’insorgenza dei sintomi, nei casi clinicamente dubbi ed in corso di epidemie. In accordo con il CDC e il ECDC, i test sierologici possono essere eseguiti dalle 2 alle 8 settimane dopo l’insorgenza della tosse, e in alcuni casi, fino a 12 settimane dopo.
La diagnosi sierologica di pertosse deve essere formulata solo nei pazienti con sintomi compatibili con la pertosse. Nel caso di vaccinazione, il test sierologico dà indicazioni diagnostiche valide dopo almeno un anno dalla vaccinazione (prima dell’anno infatti diventa difficile distinguere tra gli anticorpi dovuti ad infezione e quelli indotti dalla vaccinazione).
Per quanto riguarda i test sierologici, gli anticorpi IgG dovrebbero essere presenti in tutti i soggetti vaccinati o che hanno avuto un’infezione. Le IgA e IgM sono generalmente presenti invece solo nel breve periodo successivo all’infezione o alla vaccinazione (2-3 mesi) e possono essere assenti nei bambini affetti da pertosse sotto i 4 anni di età. Un aspetto fondamentale riguarda la classe di immunoglobuline (Ig) da analizzare. La misurazione degli anticorpi IgA è raccomandata solo in un secondo momento per confermare un eventuale risultato indeterminato delle IgG. La misurazione degli anticorpi IgM, invece, manca di sensibilità ed è, pertanto, inutile ai fini diagnostici. Viene utilizzato l’antigene purificato presente nel vaccino acellulare (tossina pertussica) e il metodo immunoenzimatico su micropiastra (ELISA) o chemiluminescente (CLIA).
Interpretazione dei risultati del test sierologico:L'interpretazione dei risultati del test sierologico deve essere effettuata da un medico, tenendo conto della storia clinica del paziente, dei sintomi e di altri risultati diagnostici. In generale, un aumento significativo del titolo anticorpale tra due campioni di sangue prelevati a distanza di alcune settimane è indicativo di un'infezione recente da pertosse.
Tuttavia, è importante notare che:
- Falsi positivi: In rari casi, il test sierologico può produrre risultati falsi positivi, ovvero indicare la presenza di anticorpi quando in realtà non c'è un'infezione. Questo può accadere a causa di reazioni crociate con altri batteri o virus.
- Falsi negativi: Il test sierologico può anche produrre risultati falsi negativi, ovvero non rilevare la presenza di anticorpi quando in realtà c'è un'infezione. Questo può accadere se il test viene eseguito troppo presto dopo l'inizio dei sintomi, prima che il sistema immunitario abbia avuto il tempo di produrre una quantità sufficiente di anticorpi.
- Vaccinazione: La vaccinazione può influenzare i risultati del test. Individui vaccinati possono avere anticorpi presenti anche in assenza di infezione recente.

Considerazioni sull'accuratezza e l'affidabilità:L'accuratezza e l'affidabilità dell'esame del sangue per la pertosse dipendono da diversi fattori, tra cui il tipo di test utilizzato, il momento in cui viene eseguito il test e la storia clinica del paziente. I laboratori utilizzano diversi tipi di test sierologici, tra cui il test ELISA (enzyme-linked immunosorbent assay) e il test di immunofluorescenza indiretta (IFA). Il test ELISA è generalmente considerato più sensibile e specifico del test IFA. È importante che il test venga eseguito in un laboratorio accreditato e che i risultati vengano interpretati da un medico esperto nella diagnosi di pertosse.
Campionamento per gli esami di laboratorio
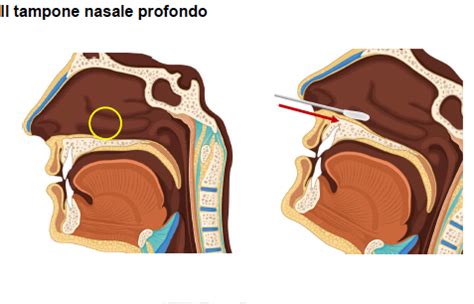
Per l'esame colturale o molecolare viene richiesto un tampone naso-faringeo o un aspirato nasale. Il tampone nasofaringeo viene prelevato piegando la testa del paziente all'indietro e inserendo (per 7-9 cm) un tampone (simile ad un lungo cottonfioc con una piccola punta) nelle narici, fino a toccare la parete posteriore del rino-faringe, dove viene lasciato per alcuni secondi e quindi ruotato alcune volte prima di disinserirlo. Non, il test della pertosse non può essere eseguito su un tampone faringeo.
Test Rapido Streptococco A: un esempio di test immunocromatografico
Il Test Rapido Streptococco A Intermedical, pur essendo specifico per lo Streptococco A, offre un esempio chiaro di come funzionano i test immunocromatografici rapidi. Questo test è progettato per la determinazione qualitativa dell'antigene dello Streptococco A su tampone faringeo.
Come funziona: Il test funziona grazie alla reazione tra l'anticorpo specifico anti-antigene carboidrato dello Streptococco A e il campione prelevato, generando una banda rossa nella zona reattiva del test in caso di risultato positivo. La presenza di una banda rossa nella zona di controllo indica che il test è stato eseguito correttamente.
Modalità d'uso:
- Raccolta campione: Utilizzare solo i reagenti e i tamponi sterili forniti nel kit. Prelevare il campione con il tampone faringeo sterile, evitando il contatto con lingua, guance e denti. Il test deve essere eseguito preferibilmente subito dopo il prelievo dei campioni. I campioni possono essere conservati a temperatura ambiente fino a 8 ore o a 2-8 °C fino a 72 ore.
- Procedura di test: Portare tutti i componenti a temperatura ambiente (15-30 °C) prima dell'analisi. Versare 4 gocce di Reagente 1 (nitrito di sodio 2 M) e 4 gocce di Reagente 2 (acido citrico 0,027 M) in una provetta, mescolando fino a ottenere una soluzione gialla. Aggiungere il tampone faringeo e agitare per 1 minuto. Aggiungere 3 gocce della soluzione al pozzetto per campione sulla card di test e avviare il timer. Leggere il risultato dopo 5 minuti.
- Interpretazione dei risultati:
- Positivo: Due bande rosse distinte indicano la presenza di Streptococco A.
- Negativo: Una sola banda rossa nella zona di controllo indica l'assenza di Streptococco A.
- Non valido: Nessuna banda rossa indica un errore nella procedura.
Questo tipo di test, sebbene non applicabile direttamente alla pertosse per via della necessità di rilevare anticorpi o DNA batterico specifici, illustra i principi generali di un test diagnostico rapido che potrebbe essere teoricamente sviluppato per la pertosse in futuro, se le condizioni biologiche lo permettessero con sufficiente accuratezza. Al momento, non esiste un test semplice e rapido per la diagnosi della pertosse eseguibile ambulatorialmente.
Implicazioni della diagnosi e trattamento
Una diagnosi di pertosse richiede un trattamento tempestivo con antibiotici, generalmente eritromicina, azitromicina, claritromicina, che possono risolvere l’infezione e limitarne la diffusione. È inoltre importante isolare il paziente per prevenire la diffusione dell'infezione ad altre persone. I neonati e i bambini piccoli con pertosse possono richiedere l'ospedalizzazione per monitorare le complicazioni e fornire supporto respiratorio. Il CDC indica che, quando il sospetto di pertosse è forte, il test deve essere effettuato il prima possibile sul tampone nasofaringeo effettuato ai contatti: la terapia deve essere iniziata senza attendere la conferma di laboratorio.
Prevenzione della Pertosse
La vaccinazione è il modo più efficace per prevenire la pertosse. Il vaccino contro la pertosse è solitamente somministrato in combinazione con i vaccini contro la difterite e il tetano (DTP). Il vaccino DTP viene somministrato ai bambini in una serie di cinque dosi, a partire dall'età di due mesi. È inoltre raccomandato un richiamo del vaccino Tdap (tetano, difterite e pertosse acellulare) per gli adolescenti e gli adulti, soprattutto per le donne in gravidanza, per proteggere i neonati dalla pertosse.
Il Piano Nazionale Prevenzione Vaccinale (PNPV) 2017-19 ha introdotto la vaccinazione dTpa in gravidanza nel 3° trimestre di gravidanza (ottimale se alla 28° settimana). Infatti, vaccinare la madre nelle ultime settimane di gravidanza consente il trasferimento transplacentare di anticorpi in grado di proteggere il neonato fino allo sviluppo di una protezione attiva attraverso la vaccinazione. In considerazione del fatto che gli anticorpi anti-pertosse si riducono progressivamente con il trascorrere del tempo, è raccomandato effettuare la vaccinazione dTpa ad ogni successiva gravidanza, garantendo in tal modo il passaggio di un alto livello di anticorpi ad ogni nascituro. Il vaccino dTpa si è dimostrato sicuro sia per la donna in gravidanza, sia per il feto.
È interessante citare anche la strategia "Cocoon" ("bozzolo") che prevede, oltre alla vaccinazione della madre alla 28° settimana di gravidanza, anche la vaccinazione, nei primi mesi di vita del neonato, dei contatti umani stretti (membri della famiglia) che potrebbero rappresentare la fonte dell’infezione.
Oltre alla vaccinazione, ci sono altre misure che possono essere adottate per prevenire la diffusione della pertosse, tra cui:
- Lavarsi frequentemente le mani con acqua e sapone.
- Coprire la bocca e il naso quando si tossisce o si starnutisce.
- Evitare il contatto stretto con persone malate.
- Pulire e disinfettare regolarmente le superfici che vengono toccate frequentemente.
Prevenzione della Pertosse
Epidemiologia e sorveglianza
Nel mondo, dati OMS del 2008 indicano che ogni anno l’infezione da Bordetella pertussis è responsabile di circa 16 milioni di casi di malattia e di 195.000 casi di morte infantile, con il 95% dei casi rilevato nei paesi in via di sviluppo. Nel 2017 sono stati riportati dall’ECDC 42.242 casi di pertosse in Europa. I bambini di età inferiore ad 1 anno erano il gruppo di età più rappresentato.
In Italia il numero di casi di pertosse è notevolmente diminuito a partire dagli anni 2000, grazie al progressivo aumento delle coperture vaccinali dovuto all’introduzione del vaccino acellulare nel 1996, con una sensibile caduta del carico di malattia nel periodo 2010-2013. L’incidenza è diminuita da 86.3 per 100.000 nel 1927 a 1 per 100.000 dopo il 2008. Dal 2014 però, anno in cui si è realizzato un calo delle coperture vaccinali, il numero di bambini con età minore di 1 anno ricoverati per pertosse sono aumentati. In Italia l’incidenza della malattia è bassa rispetto a molti paesi europei. Nel 2017 in Italia sono stati segnalati 964 casi.
In USA, a seguito della vaccinazione, i casi riportati si sono gradualmente ridotti costantemente fino al 1976. A partire dal 1980 invece i casi sono aumentati, fino al 2012 (ultimo anno epidemico) in cui sono stati riportati 48.277 casi. Negli anni successivi i casi riportati sono progressivamente calati, fino al 2017 in cui si sono avuti 18.975 casi. Una situazione analoga si è osservata in tutto il mondo, a causa di una serie di fattori, che possono aver contribuito all’incremento: immunità vaccinale poco duratura (4-12 anni); vaccini acellulari (introdotti negli anni Novanta) più sicuri ma meno immunogeni rispetto ai vaccini cellulari; migliorata capacità diagnostica e quindi maggior notifica; modifiche molecolari del batterio stesso con comparsa di mutanti resistenti; maggior numero di casi causati da Bordetella parapertussis o Bordetella holmesii.
In Italia la pertosse è inserita fra le malattie a segnalazione obbligatoria (Decreto Ministeriale 1990) ed è all’interno di un protocollo di sorveglianza sanitaria utile per la prevenzione delle epidemie, per la valutazione dell’efficacia dei protocolli di vaccinazione e per la scelta delle terapie antibiotiche. La scarsa richiesta di una conferma di laboratorio nella diagnosi di un caso sospetto di pertosse costituisce un aspetto critico per la valutazione del reale impatto della malattia insieme alla mancata diagnosi differenziale tra le varie specie di Bordetella. Il problema della sottonotifica dei casi, con conseguente sottostima, unito al non corretto utilizzo dei test diagnostici, assume una rilevanza particolare per i casi di pertosse nei neonati, sotto i 6 mesi di età.
La pertosse e le implicazioni economiche
La pertosse può avere anche implicazioni economiche significative. I costi diretti associati alla pertosse includono:
- Costi di assistenza sanitaria: I costi di assistenza sanitaria per la pertosse possono essere elevati, soprattutto se è necessaria l'ospedalizzazione.
- Costi di farmaci: I costi dei farmaci per il trattamento della pertosse possono essere significativi.
- Costi di assenza dal lavoro: I genitori che si prendono cura di bambini con pertosse possono dover assentarsi dal lavoro, con conseguente perdita di reddito.
I costi indiretti associati alla pertosse includono:
- Perdita di produttività: La pertosse può causare perdita di produttività al lavoro e a scuola.
- Costi di assistenza all'infanzia: I genitori che non possono prendersi cura dei propri figli a causa della pertosse possono dover pagare per l'assistenza all'infanzia.
È importante considerare queste implicazioni economiche quando si valutano le strategie di prevenzione e trattamento della pertosse.
Ricerca futura e sviluppo di nuovi test diagnostici
La ricerca sulla pertosse è in corso per sviluppare nuovi e più efficaci test diagnostici, nonché nuovi vaccini e trattamenti. I ricercatori stanno lavorando per sviluppare test diagnostici più rapidi e sensibili, che possano essere utilizzati per diagnosticare la pertosse nelle fasi iniziali dell'infezione. Stanno inoltre lavorando per sviluppare nuovi vaccini che forniscano una protezione più duratura contro la pertosse. Infine, stanno studiando nuovi trattamenti per la pertosse, che possano essere utilizzati per ridurre la gravità dei sintomi e prevenire le complicazioni.
Il test sierologico rappresenta uno strumento diagnostico prezioso nella gestione della pertosse, soprattutto in situazioni in cui altri metodi diagnostici possono non essere efficaci. Comprendere il suo funzionamento, le sue limitazioni e il suo ruolo complementare rispetto ad altri test è fondamentale per una diagnosi accurata e una gestione ottimale della malattia.