La fertilità femminile è un argomento complesso e delicato, influenzato da una molteplicità di fattori biologici, ormonali e di stile di vita. La capacità di concepire è al centro delle preoccupazioni di molte donne e coppie, e affrontare eventuali difficoltà può essere un percorso emotivamente impegnativo. I test di fertilità, sia quelli eseguibili a casa che quelli clinici più approfonditi, rappresentano strumenti fondamentali per comprendere lo stato della propria salute riproduttiva, identificare precocemente potenziali problemi e intraprendere, se necessario, le decisioni più appropriate.
In generale, i test di fertilità vengono eseguiti su pazienti che hanno difficoltà a concepire. Tuttavia, possono anche essere utili in caso di precedenti di aborti o altri problemi ginecologici in famiglia, se si decide di posticipare la maternità o semplicemente se non si esclude di diventare madre in futuro. L’obiettivo di questi esami è quello di verificare che tutto funzioni correttamente e valutare le possibilità di avere figli. I problemi di infertilità sono più frequenti di quanto possa sembrare. Colpiscono il 15% delle coppie e, nel 30% dei casi, sono dovuti sia a problemi di origine maschile che femminile. L’infertilità in Italia riguarda circa il 15% delle coppie mentre, nel mondo, circa il 10-12%. In circa il 33% dei casi si tratta di problemi femminili, mentre in un altro 33% dei casi si tratta di fattori maschili. Il vantaggio di sottoporsi ai test di fertilità in anticipo è che, se viene rilevato qualche problema, si può iniziare un trattamento quanto prima, e si ha più tempo per prendere qualsiasi decisione.
Perché e Quando Sottoporsi a Test di Fertilità?
Se una donna sta cercando di concepire e non ci riesce, questi esami possono aiutare a identificare problemi di fertilità precocemente. L’età gioca un ruolo fondamentale nell’infertilità, in modo particolare da quando le coppie hanno cominciato a posticipare i tentativi di concepimento tra i 30 e i 40 anni. La diagnosi di infertilità viene posta in seguito all’evidenza di mancata gravidanza dopo 12 mesi di rapporti non protetti. Si consiglia di iniziare lo studio se non si è ottenuta una gravidanza dopo un anno di rapporti sessuali senza l’uso di alcun metodo contraccettivo e se non vi è un’anamnesi medica di rischio di infertilità. Questo periodo si riduce a sei mesi quando una donna ha 35 anni o più, poiché nelle coppie di età superiore ai 35 anni, invece, è opportuno iniziare lo studio dopo 6 mesi di ricerca infruttuosa. Prima di questa fascia d’età invece, in assenza di fattori di rischio, non viene raccomandato di eseguire la valutazione della fertilità prima di 12 mesi dal mancato concepimento. In tal caso, può essere consigliato di monitorare la fertilità e di sincronizzare i rapporti con l’ovulazione.

Per le donne che non stanno ancora pensando a una gravidanza, ma desiderano un check-up generale della propria salute riproduttiva, è consigliabile sottoporsi a un’ecografia e a un pap test, come suggerito dalla Dottoressa Katharina Spies. Questi esami possono determinare la fase del ciclo mestruale, escludere eventuali anomalie uterine o altre patologie. Inoltre, sarebbe ideale integrare questo check-up con un’analisi ormonale per valutare lo stato della riserva ovarica in base all’età.
La Prima Valutazione: Un Approccio Olistico
La prima fase di qualsiasi valutazione della fertilità inizia con una visita approfondita. "In generale, e se non è necessario sottoporsi a esami particolari, il test è semplice e i risultati si ottengono in poche settimane”, spiega la Dott.ssa Marina Solsona, specialista in riproduzione assistita presso Dexeus Mujer. “È necessario effettuare una prima visita per conoscere lo stato di salute, le abitudini alimentari, lo stile di vita, la storia clinica e i precedenti familiari della paziente”. L’infertilità può essere un argomento delicato per molte donne e affrontare i problemi di concepimento può essere difficile. L'analisi della storia personale e familiare della donna, associata ad un esame fisico completo, è la fase iniziale della valutazione delle cause di infertilità femminile.
Durante questa prima visita, viene effettuata anche un’analisi del sangue, un’esplorazione fisica e una citologia - per escludere possibili infezioni o lesioni cellulari - e un’ecografia vaginale. Se la paziente ha più di 40 anni, è possibile che venga consigliata anche una mammografia o un’ecografia mammaria. Ogni caso viene studiato in modo individualizzato, per cui il tipo di esami si adatta sempre alle necessità della paziente. Non si possono applicare gli stessi metodi diagnostici a tutti i pazienti. In Medicina della Riproduzione è molto importante personalizzare ogni paziente, poiché ognuno può avere una diversa causa di infertilità. Se la paziente ha un partner maschile, in alcuni centri viene offerta la possibilità di effettuare un test di fertilità di coppia.
Test Diagnostici Approfonditi per la Fertilità Femminile
Gli esami del sangue per la fertilità femminile sono tra i test diagnostici più comuni e servono a determinare il livello degli ormoni riproduttivi nel sangue. La fertilità femminile è molto influenzata dal profilo ormonale femminile e dallo stile di vita che conduciamo. Questi esami possono aiutare a capire se ci sono problemi nella funzione ovarica, se si presentano cicli anovulatori, se ci sono squilibri di tipo ormonale o endocrino. L’interpretazione dei risultati dipende dalla fase del ciclo mestruale in cui viene effettuato il test. I medici di solito raccomandano di effettuare gli esami del sangue per la fertilità femminile durante la fase follicolare del ciclo mestruale, che solitamente inizia il primo giorno del ciclo e dura circa 14 giorni. Tuttavia, il medico può raccomandare un momento diverso per il test in base alle esigenze individuali della paziente. Inoltre, il medico può raccomandare di ripetere il test in più occasioni per confermare i risultati.
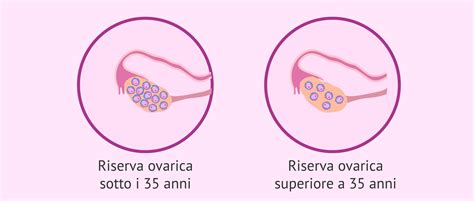
Valutazione della Riserva Ovarica: Ecografia Transvaginale e Ormone Antimulleriano (AMH)
La valutazione della riserva ovarica consiste nell’effettuare un’ecografia transvaginale tra il terzo e il quinto giorno del ciclo mestruale, allo scopo di fare un conteggio del numero di follicoli che contiene ogni ovaia. I follicoli sono sacchetti di liquido al cui interno c’è un ovocita non maturo. Se vengono rilevati più di 10 follicoli (in totale, tra entrambe le ovaie), significa che la riserva ovarica è nella norma. Un conteggio uguale o inferiore a 4 follicoli per ovaia, ossia 7 in totale tra le due ovaie, è considerato una bassa riserva ovarica. L’ecografia transvaginale può anche essere utilizzata per contare il numero di follicoli antrali e valutare la riserva ovarica. Tuttavia, questo non significa che non sia possibile ottenere una gravidanza o che gli ovociti non abbiano la qualità necessaria.
L’Ormone antimulleriano (AMH) è un ormone prodotto dai follicoli. È fondamentale conoscere questi valori per rilevare eventuali problemi endocrini che possano influire sul ciclo mestruale e valutare la riserva ovarica. Se il risultato è alto (> 3,1 ng/ml), significa che la riserva ovarica è elevata. Se, al contrario, il risultato è basso (< 1 ng/ml), questo indica che la riserva è diminuita e che rimane meno tempo di vita fertile o capacità riproduttiva. I livelli normali di AMH variano da 0,7 a 3,5 mg/ml, mentre livelli bassi (<0,7 mg/ml) possono suggerire una menopausa precoce.
Analisi Ormonali Complementari: FSH, LH, Estradiolo, Progesterone, Testosterone e Prolattina
È fondamentale conoscere i valori di Ormone follicolo-stimolante (FSH), Ormone luteinizzante (LH) ed Estradiolo per rilevare eventuali problemi endocrini che possano influire sul ciclo mestruale e valutare la riserva ovarica.
- Ormone Follicolo-Stimolante (FSH): Prodotto dalla ghiandola pituitaria, si occupa di attivare e selezionare i follicoli affinché crescano e stimola la produzione di estrogeni. Un livello elevato di FSH può indicare una funzione ovarica ridotta. In generale, valori di FSH superiori a 10 all’inizio del ciclo mestruale indicano una bassa riserva ovarica, anche se questi valori possono fluttuare da un ciclo all’altro (variano di più rispetto all’ormone antimulleriano).
- Ormone Luteinizzante (LH): Anch’esso prodotto dalla ghiandola pituitaria, è quello che induce l’ovulazione e stimola la produzione di progesterone. Un livello elevato di LH può indicare una sindrome dell’ovaio policistico (PCOS).
- Estradiolo: È l’ormone prodotto dai follicoli durante la loro maturazione. Tutti forniscono informazioni utili per valutare il potenziale di fertilità della paziente. Valori di estradiolo superiori a 80 pg/ml all’inizio del ciclo mestruale indicano una bassa riserva ovarica. Un basso livello di estrogeni può indicare una funzione ovarica ridotta.
- Progesterone: Questo ormone viene prodotto dalle ovaie dopo l’ovulazione e indica il rilascio dell’ovocita fuori dall’ovaia o possibili problemi di anovulazione. Prepara l’utero per l’impianto dell’embrione. Un basso livello di progesterone può indicare una mancata ovulazione o una disfunzione della fase luteale. I livelli adeguati devono superare i 5-10 ng/ml.
- Testosterone: Prodotto dalle ovaie e dalle ghiandole surrenali, è coinvolto nella crescita e nello sviluppo muscolare e osseo. Un livello elevato di testosterone può indicare una sindrome dell’ovaio policistico (PCOS).
- Prolattina: Prodotta dalla ghiandola pituitaria, stimola la produzione di latte durante l’allattamento. Un livello elevato di prolattina può interferire con la fertilità.
L’equilibrio ormonale e i suoi effetti sulla fertilità femminile
Imaging Diagnostico per gli Organi Riproduttivi: Ecografia Vaginale, Isterosalpingografia e Isteroscopia
Gli esami di imaging, come l’ecografia pelvica, l’isterosalpingografia e la laparoscopia, possono fornire informazioni sulle condizioni delle tube di Falloppio, dell’utero e degli ovaie.
- Ecografia Vaginale: Il suo obiettivo è quello di esaminare gli organi riproduttivi, come le ovaie e l’utero. L’ecografia vaginale ad alta risoluzione o 3D è necessaria per rilevare eventuali irregolarità - come miomi, polipi, cisti, ecc. - o problemi strutturali, come malformazioni o disfunzioni dell’utero o del sistema riproduttivo. Consente anche di effettuare uno studio dettagliato dell’utero, delle ovaie e della pelvi. È fondamentale per individuare anomalie e malformazioni uterine, la presenza di tumori e cisti nell’utero, nelle tube e nelle ovaie. Permette anche di effettuare il conteggio dei follicoli menzionato sopra, al fine di valutare la riserva ovarica.
- Isterosalpingografia (HSG): È un esame un po’ più complesso, simile a una radiografia, e prevede l’applicazione di un mezzo di contrasto iodato attraverso la vagina. Il suo obiettivo è verificare la presenza di eventuali ostruzioni nelle tube di Falloppio o altri problemi nell’utero che possano impedire agli spermatozoi di attraversarle per raggiungere l’ovocita e fecondarlo. L’HSG è un esame che utilizza i raggi X per valutare le tube di Falloppio e l’utero e può rilevare blocchi o irregolarità che possono impedire il concepimento.
- Salpingosonografia: Attualmente, esiste un’alternativa all'HSG, la salpingosonografia, che utilizza gli ultrasuoni per ottenere le immagini al posto dei raggi X. Questa esplorazione evita gli esami radiologici con l’uso di contrasto, eliminando sia la necessità di essere irradiati sia i rischi legati all’uso del contrasto.
- Isteroscopia (HSC): Si tratta di una tecnica in cui viene introdotta una telecamera attraverso la vagina e il collo dell’utero per raggiungere l’endometrio. Permette di rilevare la presenza di miomi, polipi, malformazioni uterine, resti abortivi o lesioni che possono indicare un processo canceroso o precanceroso. È consigliata in caso di aborto spontaneo e per individuare anomalie dell’utero come polipi e fibromi uterini.
Indagini Cellularistiche e Genetiche: Citologia, Biopsia Endometriale e Cariotipo
Oltre agli esami ormonali e di imaging, in alcuni casi, sono necessari esami aggiuntivi per una diagnosi più completa.
- Citologia: Viene effettuata nell'ambito della prima visita per escludere possibili infezioni o lesioni cellulari.
- Biopsia Endometriale: È indicata in caso di fallimenti di impianto per determinare la ricettività dell’endometrio. Consiste nell’estrazione di un piccolo campione di tessuto del rivestimento dell’utero (endometrio) per la sua analisi. Permette di diagnosticare infezioni, alterazioni cellulari e irregolarità come l’iperplasia endometriale.
- Cariotipo: È un test genetico che analizza il numero e la struttura dei cromosomi per rilevare possibili anomalie cromosomiche che potrebbero causare infertilità, aborti ricorrenti o problemi nello sviluppo della gravidanza. L’analisi del cariotipo viene utilizzata per identificare eventuali alterazioni del numero o della struttura dei cromosomi che possono causare infertilità. Poiché tutte le cellule con nucleo contengono cromosomi, questo test può essere eseguito su un semplice campione di sangue esaminando i globuli bianchi o i linfociti.
Esplorazione Fisica e Anamnesi
L'esplorazione fisica consiste nel realizzare un esame fisico del seno e un’esplorazione vaginale per rilevare se c’è qualche irregolarità. Viene effettuato in consultazione ed è lo stesso tipo di esplorazione che viene eseguito nelle visite ginecologiche di controllo annuale. La valutazione della storia (anamnesi) personale e familiare della donna è parte integrante della valutazione iniziale dell'infertilità.
Test di Fertilità Domestici: Autovalutazione e Monitoraggio
Per le coppie che stanno attivamente cercando di concepire, la conoscenza del periodo fertile è cruciale. In farmacia è possibile acquistare test per determinare alcuni dei parametri coinvolti nella fertilità, noti come autotest. Alcune tipologie di test della fertilità permettono alle donne di rilevare autonomamente il periodo ovulatorio, anche detto periodo fertile, durante il quale la probabilità di concepimento aumenta. Esistono vari metodi per determinare le tempistiche del periodo ovulatorio e del ciclo mestruale. I test della fertilità possono contribuire a stabilire il periodo ovulatorio, per aiutare le coppie a identificare la finestra fertile.
- Test di Ovulazione (LH): Questo autotest determina un ormone chiamato LH e viene effettuato nelle urine (proprio come il test di gravidanza). Questo ormone aumenta notevolmente nelle 24 ore precedenti l’ovulazione. Quando il test è positivo, indica che il giorno successivo circa avremo un ovulo pronto per essere rilasciato e quindi in grado di fecondare. I test per rilevare autonomamente il periodo ovulatorio sono dispositivi digitali che prevedono l’ovulazione in base ai livelli di LH nelle urine.
- Misura della Temperatura Basale (BBT): Eseguita tramite uno speciale termometro. La temperatura basale corrisponde alla temperatura corporea misurata prima di alzarsi dal letto. Questa diminuisce subito prima dell’ovulazione per poi aumentare in corrispondenza dell’ovulazione e permanere elevata per i 3 giorni successivi. Il monitoraggio della temperatura basale per 3-4 mesi permette di individuare l’andamento preciso del ciclo mestruale di ciascuna donna.
- Valutazione delle Secrezioni Vaginali (Muco Cervicale): Si tratta di un altro buon metodo per valutare l’ovulazione, sebbene sia soggetto ad errori. Prima dell’ovulazione, il muco secreto è elastico, chiaro, sottile e non viscoso, un ambiente utile alla sopravvivenza ed al trasporto degli spermatozoi. Quando il muco può essere stirato tra il dito indice ed il pollice fino a formare un sottile filo di 5-7.5 cm di lunghezza, l’ovulazione è in corso e comincia il periodo fertile. L’analisi microscopica di un campione di muco rileva, nel periodo dell’ovulazione, le caratteristiche formazioni “a felce”.
Considerando che gli spermatozoi possono rimanere attivi nell’apparato genitale femminile fino a 5 giorni, il periodo migliore per tentare il concepimento è quello corrispondente alle 48 ore precedenti l’ovulazione.

Infertilità di Causa Sconosciuta e Prospettive Future
A volte i risultati dei test sono completamente normali. In effetti, ciò si verifica tra il 20% e il 30% delle coppie studiate. In questi casi si parla di infertilità di causa sconosciuta. Non significa che non c’è un problema, ma che non è stato ancora individuato e richiede l’aiuto di altre tecniche diagnostiche o addirittura del laboratorio di FIV per scoprire le cause che risiedono nella qualità degli ovociti, nella fecondazione in vivo, nelle anomalie nella fecondazione e/o nello sviluppo embrionale e nella qualità degli embrioni, tra le altre.
Una volta eseguiti gli esami, il ginecologo spiega in dettaglio i risultati ottenuti. Se i risultati degli esami del sangue per la fertilità femminile sono anormali, il medico può raccomandare ulteriori esami di imaging o una valutazione più approfondita della storia medica della paziente. In alcuni casi, il medico può raccomandare trattamenti per aiutare a ripristinare la fertilità. Ad esempio, se i livelli di FSH sono elevati, il medico può raccomandare un trattamento di stimolazione ovarica per aiutare a promuovere la crescita dei follicoli. Se i livelli di estrogeno sono bassi, il medico può raccomandare la terapia ormonale sostitutiva per aiutare a mantenere la salute riproduttiva. Non tutti i casi di infertilità possono essere risolti, anche se gli approcci utilizzati sono utili nell’85-90% dei casi. Le tecniche di fecondazione in vitro (FIVET) prevedono la manipolazione degli ovuli e degli spermatozoi in laboratorio e l’inserimento dell’ovulo fecondato direttamente nell’utero della donna.
L'Importanza dello Stile di Vita e dell'Alimentazione
La fertilità femminile è molto influenzata dal profilo ormonale femminile e dallo stile di vita che conduciamo e dalla nostra alimentazione, la quale può preservare o penalizzare la nostra fertilità. L’assunzione di nutrienti essenziali e l’adozione di uno stile di vita sano, quindi, sono fondamentali per preservare la fertilità femminile e contrastare l’azione degli agenti ossidanti sui nostri ovociti. Il medico può raccomandare modifiche allo stile di vita per migliorare la salute riproduttiva. La dieta mediterranea, ricca di nutrienti, può essere un alleato prezioso per il benessere femminile.
Aspetti Economici e Supporto
Ovviamente, i costi degli esami possono variare e possono rappresentare una preoccupazione. Spesso è utile poter avere una copertura assicurativa per fronteggiare i costi. Nel caso tu ne abbia già una, è consigliabile contattare il tuo assicuratore sanitario per verificare quali test diagnostici per la fertilità femminile sono coperti dalla tua assicurazione. Potrebbe essere anche possibile trovare assistenza finanziaria attraverso programmi governativi o organizzazioni senza scopo di lucro.
La Fertilità Maschile: Una Parte Integrante della Valutazione di Coppia
La valutazione della fertilità è un percorso che spesso coinvolge entrambi i partner. Se la paziente ha un partner maschile, in molti centri viene offerta la possibilità di effettuare un test di fertilità di coppia. I test per l’infertilità femminile sono diversi da quelli per l’infertilità maschile. La fertilità maschile può essere valutata attraverso vari test specifici che analizzano la qualità e la funzionalità degli spermatozoi. Così come per la donna, il primo esame che viene eseguito per valutare l’infertilità maschile è un esame di tipo fisico, per la valutazione di anomalie anatomiche, e di tipo anamnestico (storia clinica personale e familiare).
Il test principale è il seminogramma, noto anche come analisi del seme, che valuta parametri quali la concentrazione, la motilità e la morfologia degli spermatozoi. In esso si studiano innanzitutto le caratteristiche del plasma seminale e la quantità di spermatozoi, la loro mobilità, vitalità e forma. Inoltre, possono essere eseguiti, caso per caso, test più avanzati. Possono essere richiesti anche diversi esami ematici per la valutazione ormonale, al fine di rilevare eventuali condizioni cliniche responsabili dell’infertilità maschile. Se necessario, possono essere prescritti ulteriori esami di laboratorio, al fine di individuare eventuali condizioni cliniche che possono influire sulla fertilità.
Esistono anche autotest per la fertilità maschile che hanno lo scopo di determinare la concentrazione di spermatozoi. Si eseguono con l’eiaculato e con un’astinenza precedente di 2-3 giorni.
In definitiva, gli esami del sangue per la fertilità femminile sono un importante strumento diagnostico per valutare la salute riproduttiva di una donna. Questi test possono aiutare a identificare i problemi di fertilità e a determinare il trattamento più appropriato per ripristinare la fertilità. Tuttavia, è importante tenere presente che gli esami del sangue per la fertilità femminile non forniscono una valutazione completa della salute riproduttiva. Una valutazione completa richiede anche una valutazione dei sintomi, una valutazione della storia medica e degli esami di imaging. Occorre rivolgersi ad un medico per determinare la tipologia di test per la fertilità a cui sottoporsi e per discutere dei risultati del test. Talvolta, può essere necessario rivolgersi ad uno specialista per stabilire l’approccio terapeutico più appropriato. Se hai difficoltà nel concepimento o sei preoccupata per la tua fertilità, è importante consultare il medico per una valutazione completa della tua salute riproduttiva e per ricevere le informazioni e le raccomandazioni appropriate per mantenere la salute riproduttiva e affrontare eventuali problemi di fertilità.