Il test di Coombs è un esame di laboratorio che si esegue sul sangue e serve a rilevare la presenza di anticorpi specifici che sono in grado di distruggere ed attaccare i globuli rossi, le cellule del sangue che trasportano l’ossigeno ai tessuti. Questo tipo di anticorpi sono diretti verso strutture sulla superficie dei globuli rossi chiamate “antigeni”, ereditati dai genitori, e si possono sviluppare in seguito all’esposizione a globuli rossi non propri, ad esempio a causa di una trasfusione di sangue o di una gravidanza. Questi anticorpi possono essere legati direttamente al globulo rosso, nel caso del test di Coombs diretto, oppure in forma libera nel flusso sanguigno, nel caso del test di Coombs indiretto.
In gravidanza, il test di Coombs indiretto viene preventivamente effettuato per verificare la compatibilità del gruppo sanguigno della madre con quello del feto. Il test di Coombs, detto anche test dell'antiglobulina, è un esame ematochimico che consiste in una raccolta di un campione di sangue intero, tramite prelievo da una vena del braccio, che viene analizzato con una particolare tecnica di laboratorio. Permette di rilevare la presenza di specifici anticorpi - detti anticorpi anti-globuli rossi o, più specificamente, anticorpi anti-Rh - sulla superficie dei globuli rossi oppure liberi nel siero, i quali sono in grado di attaccare e distruggere gli eritrociti. Il meccanismo che scatena l'emolisi dei globuli rossi può essere autoimmunitario, alloimmunitario, oppure indotto dall'assunzione di alcuni farmaci, come chinidina, metildopa o procainamide. Il test di Coombs prende il nome dall'immunologo di Cambridge che nel 1945 mise a punto la tecnica di laboratorio che permette di provocare l'agglutinazione tra globuli rossi. Normalmente i globuli rossi non vengono mai a contatto tra loro perché sulla loro membrana sono presenti cariche elettriche negative che creano una continua repulsione. Si tratta di un test di emoagglutinazione in vitro e si distingue in diretto ed indiretto.
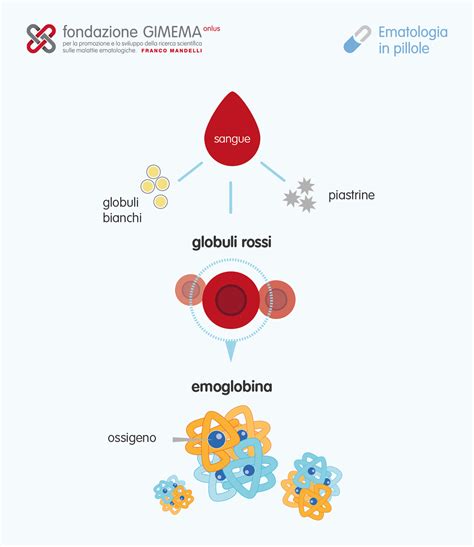
I Globuli Rossi: Trasportatori di Ossigeno e Bersagli Immunitari
I globuli rossi sono cellule presenti nel sangue che si occupano di trasportare l’ossigeno verso i distretti periferici, per cederlo raccogliendo l’anidride carbonica di rifiuto. Questa anidride carbonica viene riportata ai polmoni, dove avviene lo scambio anidride carbonica-ossigeno ed il ciclo ricomincia senza pause, per tutta la vita. I globuli rossi espongono sulla loro superficie specifiche proteine, chiamate antigeni, che possiamo immaginare come una sorta di bersaglio. In determinate condizioni, questo bersaglio è in grado di stimolare il sistema immunitario fino a farlo rispondere con la produzione di anticorpi in grado di attaccare proprio questi obiettivi. Normalmente gli antigeni sono, o dovrebbero essere, attaccati solo quando presenti su batteri, virus e altri microrganismi in grado di rappresentare una reale minaccia. Tuttavia, in caso di malattia autoimmune, i controlli non funzionano come dovrebbero e l’organismo può iniziare ad attaccare sé stesso.
Ogni persona presenta i propri antigeni, ereditati dai genitori. I principali antigeni che è possibile individuare sui globuli rossi sono l’O, l’A e il B e sono utilizzati per determinare il gruppo sanguigno (A, B, AB o 0). Un altro antigene importante è il D, usato invece nella tipizzazione Rh. Se l’antigene D è presente, il sangue è Rh+ (Rh positivo), mentre se non c’è, il sangue è Rh- (Rh negativo). Esistono infine molti altri tipi di antigeni usati per identificare gruppi meno conosciuti ma clinicamente significativi; tra di essi ricordiamo: il fattore di Kell, il fattore Duffy e il fattore Kidd. Questa è la ragione per cui la donazione di sangue può avvenire solo tra gruppi compatibili. Quando si riceve una trasfusione, se il sangue che viene trasfuso non è dello stesso gruppo di quello del paziente ricevente o comunque almeno compatibile, il sistema immunitario si attiva come se dovesse difendersi da una pericolosa minaccia, perché non c’è corrispondenza e il sangue immesso viene scambiato per un pericolo.
Differenze tra i Tipi di Test di Coombs: Diretto e Indiretto
Il test di Coombs può essere eseguito in due differenti modalità e viene definito test di Coombs diretto o test di Coombs indiretto.
Coombs Test (antiglobulin test)
Il Test di Coombs Diretto: Ricerca di Anticorpi Legati ai Globuli Rossi
Nel test di Coombs diretto, uno specifico anticorpo viene messo a contatto con il sangue prelevato al paziente, al fine di verificare se gli anticorpi dell’organismo hanno attaccato i propri globuli rossi. Un esito positivo significa che sono stati trovati anticorpi legati ai globuli rossi, condizione che può provocarne la distruzione. Il test di Coombs diretto effettua la ricerca di anticorpi presenti sulla superficie dei globuli rossi. Il test diretto si esegue incubando i globuli rossi prelevati con un siero contenente anti-immunoglobuline umane, chiamato siero di Coombs, che sono in grado di riconoscere e legarsi agli anticorpi presenti sulla membrana dei globuli rossi. Se il test è positivo, si osserva una agglutinazione, ovvero la formazione di aggregati dei globuli rossi.
Il test di Coombs diretto permette di individuare autoanticorpi, detti auto-Ab, o frazioni del complemento, adesi direttamente, fissati e legati alla superficie dei globuli rossi. Il test è positivo se gli anticorpi presenti nel siero di Coombs creano dei legami a ponte responsabili dell'agglutinazione dei globuli rossi e della formazione di precipitato. Il test è negativo se il campione risulta inalterato. La procedura prevede di prelevare una piccola quantità di sangue e di isolarne i globuli rossi. Il preparato viene poi incubato con un siero contenente anti-immunoglobuline (Ig) umane, capaci di riconoscere e legarsi agli anticorpi esposti sulla membrana dei globuli rossi, come gli anti-Rh.
Il test diretto permette di individuare anticorpi legati alla superficie dei globuli rossi ed è prescritto in presenza di un'anemia di origine sconosciuta. Nasce principalmente per essere prescritto in caso di sospetto di anemia emolitica, una condizione di carenza dei globuli rossi causata dalla distruzione continua per effetto del proprio sistema immunitario. Un globulo rosso vive mediamente per circa 120 giorni; in persone affette da anemia emolitica, la distruzione avviene molto prima del previsto e talvolta il midollo osseo può provare a compensare le perdite aumentando la produzione, ma questo sforzo non sempre è sufficiente per contrastare efficacemente le perdite dovute alla continua distruzione.
Il test di Coombs diretto può essere prescritto ai pazienti che soffrono di anemia emolitica, per diagnosticare la causa del disturbo. È utilizzato per accertare e fare diagnosi di diverse malattie, oltre alla malattia emolitica del neonato, tra cui la mononucleosi infettiva, il lupus eritematoso sistemico (LES), l'artrite reumatoide, la sclerodermia e la tubercolosi. Inoltre, il test diretto è utilizzato nelle persone con segni e disturbi (sintomi) riconducibili a un'anemia da trasfusione. Se il paziente manifesta i sintomi di una reazione allergica dopo una trasfusione, viene eseguito il test di Coombs per capire se gli anticorpi si sono attaccati ai globuli rossi del sangue trasfuso. Il test di Coombs diretto può essere eseguito anche sul sangue del cordone ombelicale pochi istanti prima della nascita del piccolo o subito dopo, per scoprire eventuali anomalie nel sangue del neonato, come la malattia emolitica neonatale, una seria forma di anemia. Questa è un’eventualità che si verifica assai raramente.
Il Test di Coombs Indiretto: Identificazione di Anticorpi Liberi nel Plasma
Nel test di Coombs indiretto si cercano invece gli anticorpi liberi nel plasma, la parte liquida del sangue, non attaccati ai globuli rossi, ma potenzialmente in grado di farlo. Il test di Coombs indiretto evidenzia l’eventuale presenza di anticorpi liberi nel siero, non legati cioè ai globuli rossi. Il test indiretto si esegue separando il plasma dai globuli rossi ed incubandolo con dei globuli rossi noti per appartenere a un determinato gruppo sanguigno, ad esempio Rh positivo. Se il plasma contiene anticorpi contro quel gruppo sanguigno, si osserva una agglutinazione, cioè una congiunzione, dei globuli rossi aggiunti ed il test è positivo. Per il test dell’antiglobulina indiretto, il siero di un campione di sangue viene isolato e i globuli rossi rimossi. Il campione di siero isolato viene quindi incubato con globuli rossi estranei di antigenicità nota. Il test di Coombs indiretto rileva eventuali anticorpi anti-eritrocitari circolanti nel sangue, svincolati dal legame con le emazie e diretti contro i globuli rossi.
La sua principale indicazione è verificare la compatibilità del sangue in caso di donazione. Prima di ricevere una trasfusione di sangue, il gruppo sanguigno e il tipo Rh del paziente vengono abbinati con quelli del donatore, per impedire che si verifichi una grave reazione al momento della trasfusione. Il sangue del donatore deve essere compatibile con quello del ricevente, sia per il gruppo sanguigno sia per l’Rh: solo così si è certi che gli anticorpi di chi riceve la trasfusione non reagiscano con i globuli rossi donati e non li distruggano. Dopo una trasfusione di sangue, l’organismo del ricevente può anche riconoscere altri antigeni RBC (Red Blood Cell) come estranei, ad esempio quelli di altri gruppi sanguigni come il fattore di Kell o il fattore Kidd. Il ricevente può produrre gli anticorpi che possono attaccarsi agli antigeni estranei sui globuli rossi del donatore che circolano nel suo organismo. Chi riceve molte trasfusioni corre un rischio maggiore di avere gli anticorpi ai globuli rossi, perché si espone a una maggiore quantità di antigeni. Viene inoltre prescritto alle donne in gravidanza per verificare che il proprio sangue non contenga anticorpi potenzialmente pericolosi per il feto.
Il Test di Coombs in Gravidanza: Prevenzione e Monitoraggio dell'Incompatibilità Materno-Fetale
Il test di Coombs nella sua forma indiretta viene eseguito in gravidanza alla futura madre e consiste nel rilevare gli anticorpi liberi prodotti dalla madre contro i globuli rossi fetali che potenzialmente possono causare la malattia emolitica fetale. Questo tipo di esame in gravidanza serve per verificare la compatibilità del gruppo sanguigno della madre con quello del feto.
Quando e Perché Viene Eseguito
Il test di Coombs viene effettuato in tutte le gestanti all’inizio della gravidanza per escludere una incompatibilità sierica materno-fetale che si può verificare quando il feto eredita dal padre degli antigeni dei globuli rossi che la madre non possiede. Lo scopo è quello di verificare l’eventuale presenza di anticorpi che, con il passaggio di sangue attraverso la placenta, possono causare la malattia emolitica nel feto e nel neonato (MEFN). Si cercano principalmente gli anticorpi diretti contro l’antigene D del fattore Rh. All'inizio della gravidanza, le gestanti vengono sottoposte ad un test per determinare il gruppo sanguigno (A, B, AB, 0) e l'eventuale presenza del fattore Rh (Rh positivo - Rh negativo), altrimenti detto antigene D. Nel caso di uno scambio di sangue con il feto, le donne in gravidanza possono infatti sviluppare una risposta immunitaria, ovvero produrre anticorpi contro i globuli rossi del feto che l’organismo materno identifica come estranei, perché diversi dai propri. Questa condizione si verifica in modo particolare quando la madre ha un gruppo sanguigno Rh negativo e il feto Rh positivo, rendendo il sangue materno non compatibile con quello del feto.
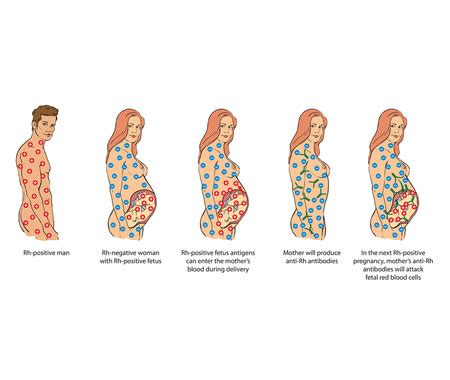
Il Ruolo dell'Incompatibilità Rh
La circolazione materna e quella fetale in condizioni normali sono separate dalla barriera placentare; tuttavia, anche attraverso una placenta integra, nel corso della gravidanza può teoricamente avvenire il passaggio di piccole quantità di sangue fetale nel circolo materno e la madre può essere esposta ai globuli rossi del figlio. Quando gli antigeni materni e fetali sono differenti, il sistema immunitario materno può iniziare a produrre anticorpi diretti contro gli antigeni estranei che possono attaccare e distruggere i globuli rossi del nascituro, provocando la malattia emolitica del feto e del neonato (MEFN). Ciò si verifica prevalentemente quando il gruppo della madre è Rh- ed il feto è Rh+. In questo caso, l’organismo materno può sviluppare anticorpi contro l’antigene Rh.
In genere, la MEFN non si verifica nel corso della prima gravidanza ma nel corso delle gravidanze successive, in quanto la prima esposizione produce anticorpi IgM che non sono in grado di attraversare la placenta. La seconda esposizione è invece caratterizzata dalla produzione di elevate quantità di anticorpi IgG (dai linfociti B-memoria materni) che attraversano la placenta ed attaccano e distruggono i globuli rossi (emolisi) fetali. Il bambino può infatti ereditare dal padre antigeni che non si trovano sui globuli rossi della madre. La madre, quindi, può essere esposta agli antigeni durante la gravidanza, al momento del parto o se alcune cellule del bambino entrano in circolo al momento del distacco della placenta. La madre può iniziare a produrre anticorpi contro questi antigeni estranei: si ha così la malattia emolitica del neonato, che di solito non colpisce il primo figlio ma i fratelli successivi, se gli anticorpi della madre attraversano la placenta, si attaccano ai globuli rossi e li distruggono. La malattia di solito è molto lieve, ma è comunque la causa principale dell’attacco dei globuli rossi del feto da parte degli anticorpi della madre.
Durante la gestazione, grazie alla placenta, la circolazione sanguigna materna e fetale rimangono ben separate, per cui è raro che si giunga ad una produzione anticorpale significativa nei confronti delle emazie fetali Rh positive. Tuttavia, il problema si ripresenta nella successiva gravidanza, oppure direttamente in quella in corso se per qualche ragione la madre è già immunizzata nei confronti dell'antigene D, ad esempio per precedenti trasfusioni di sangue o per uso promiscuo di siringhe. Infatti, una volta entrato in contatto con l'antigene, l'organismo acquisisce e conserva la capacità di produrre anticorpi specifici contro tale molecola. Se la produzione di anticorpi anti-Rh è già attiva, questi attraversano la placenta distruggendo i globuli rossi fetali. Il fattore Rh è implicato nella maggior parte degli episodi di malattia emolitica del neonato. Il rischio di malattia emolitica da anticorpi anti-Rh è quindi modesto per il primo figlio, ma piuttosto elevato per le gravidanze successive, a patto che il padre sia ancora una volta Rh positivo. È importante notare che già nella prima gravidanza la madre può essere immunizzata nei confronti di antigeni eritrocitari fetali come l'antigene D, ad esempio per pregresse trasfusioni di sangue o emoderivati, oppure per uso promiscuo di siringhe infette.
Incompatibilità AB0 e Altri Antigeni Minori
Durante la gravidanza, l'immunizzazione per i gruppi sanguigni A e B è ancora più frequente dell'immunizzazione Rh, ma a differenza di quest'ultima di rado provoca problemi clinici di rilievo. Interessa infatti circa l'uno percento delle nascite, ma solo nell'1,5 - 2% dei casi si registrano manifestazioni importanti, tali da comportare la necessità di terapia trasfusionale nello 0,02% dei casi. Queste situazioni possono manifestarsi come un ittero da incompatibilità AB0, una condizione solitamente non grave. Di regola, infatti, si tratta di un ittero non così elevato da provocare problemi neurologici e l'anemia non raggiunge valori tali da richiedere la trasfusione ematica. Per l'incompatibilità AB0 non esiste al momento una terapia di prevenzione.
È comunque possibile, anche se raro, registrare la presenza di anticorpi diretti verso altri antigeni, rilevati tramite il test di Coombs indiretto, che valuta la presenza di anticorpi liberi contro i globuli rossi. Esiste infatti la possibilità che la madre sviluppi anticorpi anche per fattori sanguigni minori rispetto al fattore Rh, come gli anti-Kell, anti-c, anti-E, ecc. Si tratta di casi piuttosto rari, che a differenza di quanto si osserva per il fattore Rh, non sono prevenibili tramite immunoprofilassi. La loro frequenza è pari allo 0.05% delle nascite e solo il 10% ha una rilevanza clinica tale da richiedere un intervento trasfusionale. Gli anticorpi anti-c e anti-Kell provocano le MEN clinicamente più significative di questo gruppo.
Malattia Emolitica del Feto e del Neonato (MEFN): Conseguenze e Gravità
In caso di incompatibilità, la madre può sviluppare una risposta immunitaria contro i globuli rossi del feto, producendo anticorpi in grado di attaccare e distruggere le emazie del giovane organismo. La possibile e pericolosa conseguenza è un'anemia, nota come malattia emolitica del feto (MENF), che nei casi più gravi può condurre a morte intrauterina. Gli anticorpi della madre attaccano i globuli rossi del feto, arrivando a distruggerli. La bilirubina che consegue alla distruzione si accumula nel sangue, dando vita anche all’ittero neonatale grave. Il midollo osseo, allora, per compensare la distruzione dei globuli rossi ne produce tanti ma immaturi, perché non ha avuto il tempo di farli maturare. E questo provoca gravi conseguenze, come uno scompenso cardiaco con morte fetale intrauterina.
Le conseguenze della malattia emolitica durante la vita fetale spaziano dalle manifestazioni cliniche di un'anemia lieve sino alla morte "in utero". Un test di Coombs diretto positivo nel neonato indica la presenza di anticorpi diretti contro antigeni dei globuli rossi (in genere relativi al fattore Rh) passati al neonato (Rh+) dalla madre (Rh-). La MENF si manifesta raramente alla prima gravidanza, a meno che la madre non sia stata già sensibilizzata da precedenti trasfusioni. È difficile che l’anemia emolitica si manifesti alla prima gravidanza, a meno che la futura mamma non sia già stata sensibilizzata da precedenti trasfusioni o contatti con sangue Rh+. La malattia emolitica del neonato è di tipo IgG prodotti dalla madre.

Interpretazione dei Risultati del Test di Coombs Indiretto in Gravidanza
In gravidanza viene effettuato il test di Coombs indiretto per individuare eventuali rischi a carico del feto. Per controllare la presenza e la concentrazione di eventuali anticorpi materni contro i globuli rossi del feto, viene eseguito il cosiddetto Test di Coombs indiretto, che di regola dovrebbe dare risultati negativi.
Test di Coombs Indiretto Negativo
Un test di Coombs indiretto negativo indica che la madre non ha sviluppato anticorpi contro il sangue del feto e che il bambino non è attualmente in pericolo per problemi relativi all’incompatibilità Rh. Se, invece, il test di Coombs indiretto è negativo, vuol dire che gli anticorpi non sono presenti e si può stare tranquille. Se l’esito del test di Coombs è negativo, è altamente probabile che non ci siano anticorpi sulla superficie dei globuli rossi e che i segni e i sintomi siano da imputare a cause diverse. Il test di Coombs indiretto è negativo quando non vi è nessuna reazione tra gli anticorpi del siero e gli antigeni dei globuli rossi.
Test di Coombs Indiretto Positivo in Gravidanza: Significato e Valutazione
Un esito positivo del test di Coombs (indiretto o diretto, a seconda del contesto) significa che sono stati trovati anticorpi, legati ai globuli rossi o liberi, condizione che può provocarne la distruzione. In particolare, un test di Coombs indiretto positivo indica che la madre ha sviluppato anticorpi contro i globuli rossi fetali ed è sensibilizzata. Se il risultato del test di Coombs indiretto è positivo, significa che ci sono gli anticorpi e quindi che l’organismo della mamma sta reagendo contro i globuli rossi del feto. Di conseguenza è necessario intervenire con le adeguate cure mediche.
Le conseguenze di un test di Coombs positivo non sono sempre prevedibili. Il test da solo non indica l’entità del danno che si è verificato per il feto o che è probabile che si verifichi nel neonato. Se i risultati del test mostrano che le quantità di anticorpi aumentano durante la gravidanza, il feto potrebbe essere maggiormente a rischio di subire ripercussioni sulla sua salute. In generale, più l’esame è positivo (più la reazione è forte), maggiore è la quantità di anticorpi presenti, ma la concentrazione degli anticorpi non sempre è indice di gravità del disturbo, soprattutto se i globuli rossi sono già stati distrutti. Un test positivo indica la presenza di anticorpi circolanti che potrebbero attaccare i globuli rossi.
L’esame indica che ci sono gli anticorpi, ma non dà alcuna informazione sul tipo di anticorpo o sul fatto che l’anticorpo sia la vera causa dei sintomi. L’anamnesi e la visita sono fondamentali per scoprire se l’esito positivo è dovuto a una reazione a una trasfusione, a una reazione autoimmune, a un’infezione, all’uso di un farmaco o all’incompatibilità tra il gruppo sanguigno della madre e quello del bambino. Il test di Coombs indiretto è positivo quando sono presenti uno o più anticorpi anti-globuli rossi.
La possibile conseguenza di un Coombs indiretto positivo è la distruzione dei globuli rossi fetali che può presentare differenti livelli di gravità di malattia emolitica feto-neonatale con evoluzione clinica variabile, da quasi asintomatica a letale sia in epoca prenatale che neonatale. Gli anticorpi coinvolti possono essere diretti contro il “sistema AB0”, che è l’immunizzazione più frequente e causa conseguenze lievi, o contro “l’antigene D del sistema Rh”, che può avere conseguenze più gravi. In caso di positività del test è necessario eseguire la titolazione anticorpale. Il valore soglia critico per gli anticorpi anti-D è posto a 1:16 e al di sopra di tale livello il rischio di MEFN aumenta significativamente e devono essere effettuate indagini prenatali diagnostiche specialistiche, come ecografie, per evidenziare precocemente l’insorgenza di un’anemizzazione fetale. Qualora durante i vari controlli si evidenzino anticorpi, occorre monitorarne il titolo con esami quindicinali nel corso della gravidanza.
La lettura e l’interpretazione dei risultati del test di Coombs in gravidanza devono sempre essere affidati al proprio medico. È fondamentale eseguire ulteriori esami in un centro specializzato nel caso di dubbi o di positività del test, ma è importante allo stesso tempo non allarmarsi. Da notare che per fortuna non tutti i feti o i neonati sviluppano l’anemia emolitica nella forma più grave, che è in realtà abbastanza poco comune, con rischio di morte perinatale o insorgenza di danni neuronali dopo la nascita. Un test di Coombs positivo è quindi preoccupante solo in alcuni casi, e solo se la presenza di anticorpi supera certi livelli: sarà il medico curante a fornire maggiori indicazioni a riguardo.
Gestione del Test di Coombs Positivo: L'Immunoprofilassi Anti-D
In caso di incompatibilità materno-fetale accertata, la futura mamma viene sottoposta ad un trattamento d’immunoprofilassi con immunoglobuline (Ig) anti-D che permette di prevenire l’attacco ai globuli rossi fetali. Con la somministrazione per via intramuscolare di siero a base di immunoglobulina Rh0 (anti-D), i globuli rossi del feto entrati nel flusso sanguigno materno vengono rivestiti e neutralizzati da queste immunoglobuline. In questo modo vengono “mimetizzati” così da evitare che gli anticorpi materni li aggrediscano. Il test di Coombs indiretto positivo prevede che si inizi immediatamente una terapia specifica con anticorpi specifici (chiamata immunoprofilassi anti-D) in grado di “azzerare” gli anticorpi anti-Rh+ che possono scatenare la reazione immunitaria che mira a distruggere i globuli rossi del feto.
La possibilità di prevenire l'immunizzazione Rh tramite immunoprofilassi anti-D rappresenta una pietra miliare nella storia della medicina. La profilassi anti-D si basa sull'iniezione di immunoglobuline anti-D (anti Rh), praticata per via intramuscolare sulla spalla. Nella madre Rh negativa, la somministrazione di immunoglobuline anti-D impedisce la formazione di anticorpi diretti contro i globuli rossi del feto Rh positivo. In questo modo, nelle gravidanze successive, viene eliminato, o perlomeno attenuato, il rischio di malattia emolitica da incompatibilità materno-fetale. In pratica, il siero iniettato va a neutralizzare i globuli rossi Rh positivi provenienti dal sangue fetale, ancor prima che il sistema immunitario materno li riconosca come estranei ed inizi il processo di alloimmunizzazione nei loro confronti.
L’immunoprofilassi anti-D viene eseguita intorno alla 28ª settimana di gravidanza e viene replicata in caso di sanguinamento vaginale o in seguito ad interventi invasivi, come l’amniocentesi o la villocentesi. L’ultima somministrazione di profilassi avviene entro le 72 ore successive al parto se il gruppo del neonato risulta effettivamente incompatibile con quello della madre, in quanto la sensibilizzazione materna, cioè la stimolazione della produzione di anticorpi contro i globuli rossi del neonato incompatibili con quelli della madre, è “massima” al momento del parto. Per evitare sensibilizzazioni già durante la gravidanza, ad esempio a causa di piccole emorragie transplacentari, l'immunoprofilassi può essere effettuata in maniera sistemica alla 28ª - 30ª settimana di gestazione, estendendola a tutte le donne Rh negative. Generalmente, quindi, nel caso la gestante Rh negativa venga sottoposta ad una procedura diagnostica invasiva, come il prelievo dei villi coriali o l'amniocentesi, di routine viene sottoposta ad un trattamento con immunoglobuline anti-D, che eliminano le emazie fetali o ne bloccano i siti antigenici.
Per sicurezza, oggi si tende a effettuare le cure per l’immunizzazione come profilassi nella madre dopo ogni gravidanza, anche quelle eventualmente finite con un aborto. Si esegue in genere tramite un’iniezione sulla spalla. Ad oggi, in genere, non sussistono più grossi problemi grazie ai controlli di routine che vengono fatti abitualmente su tutte le gestanti e che permettono di intervenire con farmaci appositi in caso di situazioni a rischio. Si raccomanda, in caso di dubbi, di segnalarli sempre al ginecologo, mettendolo al corrente anche di eventuali parti o aborti precedenti. Nei casi in cui, per vari motivi, non si sia potuta avviare una profilassi con immunoglobuline anti-D, quando la gravità delle circostanze lo richiede, i medici possono ricorrere ad una precoce trasfusione del sangue fetale in utero, in modo da renderlo analogo a quello della madre. Dopo la nascita, il sangue trasfuso verrà gradatamente sostituito da quello prodotto nel midollo osseo del bambino.
Coombs Test (antiglobulin test)
Frequenza e Preparazione all'Esame del Test di Coombs in Gravidanza
Questo test di screening, condotto sul sangue della madre, dovrebbe essere sottoposto a tutte le gestanti nel primo trimestre di gravidanza (entro la 16ª settimana), soprattutto quando il gruppo sanguigno della madre è Rh negativo e quello del padre è Rh positivo. Sulla base di queste premesse, nelle donne Rh negative il test di Coombs viene ripetuto ogni mese, mentre in quelle Rh positive viene ripetuto nel terzo trimestre di gravidanza. La prima misura da mettere in atto per prevenire la malattia emolitica del feto e del neonato (MEFN) è l’esecuzione per tutte le donne in gravidanza del test di Coombs indiretto entro il I trimestre di gravidanza a prescindere dal gruppo sanguigno e dal fattore Rh. Le donne Rh+ dovranno ripeterlo a 28 settimane gestazionali, mentre le madri Rh- dovranno sottoporsi al test ogni mese. Il test di Coombs, chiamato anche test dell’antiglobulina, è un esame che si esegue a partire da un prelievo di sangue venoso dal braccio, quindi è definito minimamente invasivo. Si effettua all’inizio della gestazione e alla 28ª settimana di gravidanza.
Per quest’esame non è necessaria alcuna preparazione e non serve digiuno. Tuttavia, sebbene non strettamente richiesto per il test di Coombs stesso, per alcuni esami ematici è talvolta consigliabile che il paziente si presenti a digiuno. Le informazioni pubblicate in questo articolo non si sostituiscono al parere del medico. Le informazioni contenute in questo sito non intendono e non devono in alcun modo sostituire il rapporto diretto fra professionisti della salute e l’utente.
Sintomi e Indizi di Anemia Emolitica e Reazioni Avverse
I sintomi di un'anemia da trasfusione possono includere: carnagione ingiallita, difficoltà respiratorie e sangue nelle urine. Chi soffre di anemia emolitica può presentare una carnagione ingiallita. Il test di Coombs diretto può essere prescritto ai pazienti che soffrono di anemia emolitica, per diagnosticare la causa del disturbo. Un globulo rosso vive mediamente per circa 120 giorni; in persone affette da anemia emolitica, la distruzione avviene molto prima del previsto e talvolta il midollo osseo può provare a compensare le perdite aumentando la produzione, ma questo sforzo non sempre è sufficiente per contrastare efficacemente le perdite dovute alla continua distruzione. L’anemia emolitica autoimmune potrebbe essere presente pur in presenza di Coombs diretto negativo. Il test di Coombs diretto potrebbe essere positivo in alcuni individui apparentemente sani. Il paziente positivo per una reazione a una trasfusione, ad un’infezione o all’uso di un farmaco rimane tale per un periodo variabile dalle 48 ore ai 3 mesi. La positività causata da una malattia autoimmune può invece essere cronica. Quando un paziente presenta una immediata reazione avversa a seguito di una trasfusione, il medico richiederà un test di Coombs diretto utile per capire la causa dell’attacco dei globuli rossi da parte degli anticorpi. Oltre alla malattia emolitica del neonato, il test di Coombs diretto è utilizzato per accertare e fare diagnosi di mononucleosi infettiva, tubercolosi, lupus eritematoso sistemico, artrite reumatoide e sclerodermia. I valori di riferimento degli esami di laboratorio possono variare a seconda della metodologia di analisi dei campioni, quelli indicati in questa scheda hanno uno scopo puramente informativo.