Alle ore 23.47 del 25 luglio 1978, Louise Joy Brown venne alla luce, pesando 2.608 kg, sana e con un viso bellissimo. Lesley e John Brown, dopo anni di tentativi falliti, riuscirono finalmente ad abbracciare il loro piccolo miracolo. Louise è stata la prima bambina a nascere grazie alla fecondazione in vitro (FIV). Questo evento storico ha segnato l'inizio di una nuova era nella lotta contro l'infertilità, offrendo speranza a milioni di coppie in tutto il mondo. La fecondazione in vitro (FIV o IVF) rappresenta oggi una delle tecniche di procreazione medicalmente assistita più antiche ed efficaci, permettendo l'unione dell'ovocita e dello spermatozoo al di fuori del corpo femminile, in laboratorio, per poi trasferire l'embrione così formato nell'utero.

La decisione di intraprendere un percorso di fecondazione assistita è spesso preceduta da un periodo di riflessione e di attesa. Una coppia può parlare di infertilità solo dopo aver avuto rapporti intenzionalmente fertili per almeno un anno senza essere riuscita a concepire. Tuttavia, questo periodo di attesa può variare in base a fattori come l'età della donna o la presenza di note condizioni mediche che possono influenzare la fertilità. Di fronte a questa realtà, come specialisti disponiamo di varie possibilità per risolvere la sterilità di coppia, con l'obiettivo primario di aumentare le possibilità di gravidanza. Un aspetto fondamentale per incrementare queste probabilità è che la donna produca un numero maggiore di ovociti rispetto a quanto avviene in un ciclo spontaneo. Questo viene generalmente ottenuto attraverso protocolli di stimolazione farmacologica mirati a indurre la maturazione di più follicoli ovarici contemporaneamente.
Le Fasi Chiave del Percorso di Fecondazione In Vitro
Il percorso di fecondazione in vitro è un processo complesso ma ben definito, che si articola in diverse fasi cruciali, ognuna delle quali è fondamentale per il successo complessivo del trattamento. Ogni passo è attentamente monitorato da un team di professionisti dedicati, pronti ad assistere la coppia in ogni momento.
Fase 1: Stimolazione Ovarica Controllata
La prima fase consiste nella stimolazione farmacologica delle ovaie. L'obiettivo è indurre la maturazione di più follicoli (e quindi più ovociti) nello stesso ciclo mestruale, anziché uno solo, come avviene naturalmente. I farmaci utilizzati contengono ormoni simili a quelli naturalmente prodotti dall'organismo femminile (FSH e LH) e vengono somministrati quotidianamente sotto controllo medico. Queste preparazioni sono studiate per l'autosomministrazione, solitamente tramite iniezioni sottocutanee. Il trattamento si inizia nei primi giorni del ciclo e dura tra 8 e 11 giorni circa. Durante questo periodo, si eseguono monitoraggi ecografici seriati per stabilire, in base alla crescita delle dimensioni del follicolo, quando gli ovociti saranno maturi.
Esistono diversi protocolli per la stimolazione ovarica, progettati per ottimizzare la risposta individuale della paziente. Tra questi, si distinguono il protocollo lungo e il protocollo breve. Il protocollo lungo inizia prima delle mestruazioni con farmaci agonisti di GnRH, che rallentano l'ipofisi e prevengono la secrezione di ormoni endogeni. Una volta arrivato il ciclo mestruale, le iniezioni vengono combinate con quelle di gonadotropina per avviare lo sviluppo follicolare multiplo. Il protocollo breve, invece, riduce il numero di punture poiché la stimolazione con gonadotropina inizia dopo l'arrivo delle mestruazioni. All'ottavo giorno del ciclo, vengono avviate le iniezioni con antagonisti di GnRH per ottenere il freno ipofisario. Negli ultimi anni, si è registrata una tendenza alla semplificazione dei protocolli di stimolazione ovarica controllata, grazie ai numerosi vantaggi che offre. Come afferma il Dr. Gorka Barrenetxea, specialista in Ginecologia e Ostetricia, "Per 10-15 anni abbiamo usato altri farmaci coadiuvanti, antagonisti dello GnRH, per cui ora il processo di stimolazione richiede circa 10 giorni". La fase di somministrazione delle gonadotropine (FSH) dura solitamente circa 6-10 giorni, durante i quali il paziente dovrà sottoporsi a controlli ecografici circa 2 o 3 volte per monitorare la crescita follicolare.
Fase 2: Prelievo Ovocitario (Pick-up Follicolare)
Quando i follicoli raggiungono la maturità adeguata, si procede con il prelievo degli ovociti, noto come pick-up ovocitario. L'intervento viene eseguito in anestesia leggera o sedazione profonda, è rapido e indolore, e avviene tramite iniezione transvaginale di un sottile ago ecoguidato che aspira il liquido follicolare contenente gli ovociti. Circa 30-34 ore prima della puntura ovarica, la paziente deve essere sottoposta a un'iniezione dell'ormone hCG per innescare l'ovulazione e indurre la maturazione finale delle uova. L'embriologa Maria De Las Heras sottolinea che "La puntura follicolare non è dolorosa, poiché la paziente viene sedata quando entra in sala operatoria". La procedura dura circa 10-15 minuti. La paziente deve essere ricoverata in clinica il giorno stesso, accompagnata e a digiuno. Sotto guida ecografica, si pungono i follicoli e si estrae il liquido follicolare, che viene analizzato in laboratorio per poter recuperare gli ovociti. Dopo l'intervento, la paziente rimane ricoverata in osservazione un paio d'ore, a riposo, per recuperarsi dall'anestesia e valutare le sue condizioni cliniche. Trascorso questo tempo e valutato che sia in condizioni cliniche stabili, viene dimessa.
Una volta in laboratorio, il liquido follicolare viene esaminato in dettaglio sotto la lente d'ingrandimento per individuare le uova e trasferirle su una piastra con terreno di coltura. In questa fase, è necessario rimuovere lo strato di cellule (cumulo) che circonda l'uovo maturo. Questa procedura, chiamata decumulo o denudazione, può avvenire tramite tecniche chimiche (usando enzimi come la ialuronidasi) o meccaniche (facendo passare l'uovo attraverso pipette di diverso calibro). Dopo la decumulazione, è necessario controllare se le uova sono mature per poter procedere alla fecondazione, verificando la presenza del corpuscolo polare nello spazio perivitellino.
Fase 3: Raccolta e Preparazione del Liquido Seminale
Parallelamente al prelievo ovocitario, il partner maschile fornisce un campione di liquido seminale. Questo campione viene sottoposto a un processo di preparazione e selezione degli spermatozoi migliori, ovvero quelli con maggiore motilità e morfologia ottimale. Per realizzare la fecondazione, si può utilizzare il campione di liquido seminale del partner o quello di un donatore. La preparazione include la "capacitazione" degli spermatozoi, che consiste nella rimozione del plasma seminale e nella concentrazione dello sperma di altissima qualità in un nuovo mezzo di coltura. L'obiettivo è ottenere un campione di spermatozoi mobili progressivi (PMSC) di circa un milione per millilitro. In caso di fattore maschile grave, quando il numero o la qualità degli spermatozoi sono ridotti, è possibile ottenere lo sperma anche tramite tecniche come la puntura testicolare o la biopsia. Nonostante le sfide, l'ICSI può essere eseguita anche in queste condizioni, poiché per l'iniezione sono necessari solo pochi spermatozoi vitali.
Fase 4: La Fecondazione in Laboratorio: FIVET vs. ICSI
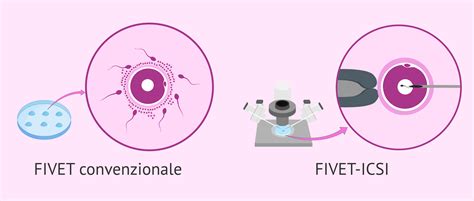
È in laboratorio che avviene il momento cruciale dell'unione tra ovocita e spermatozoo. Esistono due tecniche principali per realizzare la fecondazione in vitro: la FIVET convenzionale e l'ICSI (Iniezione Intracitoplasmatica di Spermatozoi). La scelta tra le due dipende dalla specifica situazione clinica della coppia.
FIVET (Fecondazione In Vitro con Embryo Transfer): In questa tecnica, sugli ovociti prelevati viene versata una goccia di liquido seminale preparato. Così come avviene in natura, si attende che lo spermatozoo da solo attraversi la membrana dell'ovulo per fecondarlo spontaneamente. Questa procedura richiede che gli spermatozoi siano in numero sufficiente e con una buona motilità e morfologia.
ICSI (Iniezione Intracitoplasmatica di Spermatozoi): L'ICSI è una tecnica più avanzata e si riferisce al metodo in cui, nell'ovocita maturo, viene iniettato, tramite un ago sottilissimo, un solo spermatozoo. A selezionare il più adatto, dopo averne valutato mobilità e morfologia, sarà l'embriologo. Questa procedura è particolarmente indicata nei casi di infertilità maschile grave, quando la FIVET convenzionale avrebbe scarse probabilità di successo. L'ICSI è una delle fasi di un trattamento di fecondazione in vitro (FIVET), ma spesso viene utilizzata per riferirsi all'intero processo di trattamento della fertilità quando questa tecnica è impiegata.
I passaggi specifici dell'ICSI includono: la preparazione delle pipette di mantenimento e di microiniezione su un microscopio rovesciato; la selezione dello spermatozoo migliore, che viene poi immobilizzato e aspirato nella pipetta; l'orientamento dell'ovulo per evitare danni interni; e infine l'iniezione intracitoplasmatica dello spermatozoo nell'ovulo. Dopo l'iniezione, si valuta la qualità dell'ovulo e si pongono le cellule fecondate in piastre di coltura nell'incubatrice per monitorarne lo sviluppo. Dopo circa 18-21 ore, si verifica che gli ovociti si siano fecondati perfettamente.
Fase 5: Coltura degli Embrioni
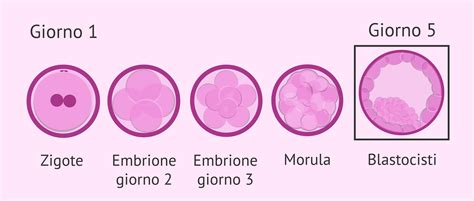
I gameti fecondati vengono posti in coltura in un incubatore, dove vengono mantenute le condizioni ottimali affinché si sviluppino. L'incubatore simula l'ambiente uterino, mantenendo temperatura, umidità e composizione dei gas costanti. Gli embrioni vengono osservati e monitorati costantemente per valutarne lo sviluppo. Questo periodo di coltura in laboratorio dura in genere dai due ai cinque giorni, e a volte fino a sei giorni. Durante questo tempo, gli embrioni attraversano diverse fasi di sviluppo: dallo zigote (il primo stadio, 18-21 ore dopo la fecondazione, caratterizzato dalla presenza di due pronuclei e due corpuscoli polari) fino a stadi più avanzati come la morula e, infine, la blastocisti.
Le blastocisti, che si formano generalmente al quinto o sesto giorno dallo sviluppo, sono embrioni più complessi, costituiti da una moltitudine di cellule che formano la massa cellulare interna (destinata a diventare il feto) e il trofoectoderma (destinato a formare la placenta). Si valuta il grado di espansione delle blastocisti e se hanno iniziato il processo di "hatching" (uscita dalla zona pellucida). L'utilizzo di incubatori di ultima generazione, come quelli che sfruttano la tecnologia Time Lapse, permette di ottenere immagini degli embrioni ogni dieci minuti, fornendo dati morfocinetiche estremamente dettagliate per selezionare quelli di migliore qualità e con una maggiore possibilità di impianto.
Fase 6: Trasferimento Embrionale (Embryo-transfer)
L'embryo-transfer è lo step finale del percorso di fecondazione in vitro. È una procedura non fastidiosa e non dolorosa, che le donne vivono come una comunissima visita ginecologica. Non richiede anestesia né ricovero. Dopo la selezione degli embrioni che presentano le migliori caratteristiche di sviluppo, questi vengono depositati all'interno della cavità uterina tramite un sottile catetere. La procedura si realizza sotto guida ecografica per assicurarsi che gli embrioni vengano trasferiti nella sede corretta, ovvero nell'endometrio.
Come da normativa, vengono trasferiti in utero al massimo 3 embrioni, ma in genere si effettua il transfer di 1-2 embrioni per ridurre il rischio di gravidanze gemellari e favorire un impianto naturale. La tendenza attuale è infatti quella di trasferire un unico embrione per ridurre i rischi associati alle gravidanze multiple. Prima del trasferimento, la donna deve aver ricevuto una preparazione endometriale ottimale, solitamente con somministrazione di estrogeni e progesterone.
Fase 7: Crioconservazione degli Embrioni
Gli embrioni in eccesso, ovvero quelli che non vengono trasferiti al primo tentativo perché di buona o media qualità, vengono conservati mediante crioconservazione (vitrificazione) in azoto liquido. Questi embrioni soprannumerari possono essere utilizzati per tentativi futuri, nel caso in cui il primo trasferimento non abbia avuto successo, o per avere un secondo figlio in futuro. La vitrificazione è una tecnica di congelamento ultra-rapido che preserva la struttura cellulare degli embrioni, garantendo un'elevata percentuale di sopravvivenza dopo la devitrificazione. Esiste anche la possibilità di donare gli embrioni in eccesso ad altri pazienti o alla ricerca scientifica.
Fase 8: Test di Gravidanza e Supporto Emotivo
Dopo circa 10-14 giorni dal trasferimento, viene eseguito un test di gravidanza su sangue (beta-hCG) per verificare l'avvenuto impianto embrionale. Questo periodo di attesa tra il trasferimento e il test è comunemente chiamato "l'attesa della beta", e può essere emotivamente intenso per la coppia. La maggior parte degli specialisti raccomanda di continuare con la routine quotidiana e di evitare di pensare eccessivamente all'esito durante questo periodo.
Affrontare un percorso di fecondazione assistita comporta inevitabilmente un impatto emotivo. La preoccupazione sul viso delle donne può lasciare spazio alla felicità, e le lacrime versate per un corpo che non funziona possono trasformarsi in sorrisi. Per questo, molte cliniche offrono un servizio di supporto psicologico dedicato, che accompagna la coppia o la donna lungo tutte le fasi del trattamento per ridurre lo stress e migliorare la serenità mentale. Scegliere di intraprendere un percorso di fecondazione in vitro significa affidarsi a un'équipe di professionisti in grado di unire competenza clinica, tecnologia e umanità.
Esiste anche una innovativa tecnica biofisica su cui si sta lavorando, perché l’organismo femminile non rigetti l’embrione e anzi ne accetti l’impianto. Questa tecnica permette la trasmissione del segnale bioenergetico maschile al corpo della donna, con l'obiettivo di migliorare le possibilità di impianto.
Come funziona la Procreazione Medicalmente Assistita?
Successi, Prospettive e Accompagnamento
I risultati della fecondazione in vitro variano in base a numerosi fattori, tra cui l'età della donna, la riserva ovarica, la qualità degli embrioni e lo stato generale di salute. In media, i tassi di gravidanza si attestano intorno al 35-40% per ciclo nelle donne sotto i 35 anni. Presso centri specializzati, come SISMER - Gruppo Nefrocenter, l'adozione di protocolli personalizzati, incubatori di ultima generazione e sistemi di selezione embrionale avanzata ha permesso di ottenere percentuali di successo tra le più alte a livello nazionale.
Ogni giorno, i professionisti del settore lavorano per aiutare le coppie a realizzare il loro sogno più grande: avere una famiglia. Fornendo informazioni chiare e aggiornate sulle diverse fasi del trattamento e sulle possibilità reali di successo, l'obiettivo è quello di accompagnare ogni donna e ogni coppia in un cammino di consapevolezza e speranza.
In sintesi, la fecondazione in vitro è un percorso articolato che unisce scienza, tecnologia e un profondo supporto umano. Dalla stimolazione ovarica alla diagnosi di gravidanza, ogni fase è progettata per massimizzare le possibilità di successo, offrendo una concreta via per superare le sfide dell'infertilità e dare vita a nuovi sorrisi.
tags: #tese #tecnica #fecondazione