Il periodo successivo alle restrizioni imposte dalla pandemia da SARS-CoV-2 ha segnato una ripresa delle attività di vita e delle relazioni sociali. Questa ripresa ha purtroppo coinciso con una maggiore circolazione e contagio da virus e batteri respiratori in tutte le fasce di età, inclusa quella pediatrica. In questo contesto, si è osservato un incremento significativo di episodi infettivi causati dallo Streptococco beta emolitico di gruppo A (SBEA). Al contempo, si è registrata una riduzione, sia in Italia sia in Europa, della produzione e distribuzione dell’antibiotico più frequentemente impiegato in questi casi, l’amoxicillina.
Di fronte a queste premesse, il Tavolo Tecnico Malattie Infettive e Vaccinazioni della Società Italiana di Pediatria (SIP), sotto la guida della Prof.ssa Susanna Esposito, ha elaborato un documento essenziale. Questo documento è stato redatto con l'obiettivo di promuovere una maggiore aderenza alle linee guida nazionali per un uso appropriato degli antibiotici. La Presidente SIP Annamaria Staiano ha sottolineato lo scopo di tale documento: "fornire ai genitori alcune risposte ai più comuni dubbi in merito allo Streptococco beta emolitico di gruppo A". Il consiglio principale offerto è quello di "rivolgersi sempre al pediatra per evitare un uso inappropriato degli antibiotici e garantire ai bambini i migliori percorsi per la tutela della loro salute sulla base delle evidenze scientifiche". L'infezione da streptococco rappresenta una delle cause più comuni di mal di gola e, se non trattata adeguatamente, può portare a gravi complicazioni.

Comprendere lo Streptococco Beta Emolitico di Gruppo A (SBEA)
Lo SBEA, noto anche come Streptococcus pyogenes, è un batterio che frequentemente fa parte della flora microbica del nostro organismo senza causare disturbi. Tuttavia, in determinate circostanze, questo batterio può diventare patogeno, scatenando infezioni. L’infezione da SBEA è una condizione comune ma potenzialmente grave che richiede una diagnosi accurata e un trattamento tempestivo. Questo batterio è responsabile di circa 1 caso su 4 di faringotonsillite in età pediatrica, una patologia di origine prevalentemente virale. La faringotonsillite da SBEA interessa principalmente i bambini in età scolare e gli adolescenti, con una prevalenza che varia dal 19% al 30% nella fascia di età tra i 5 e i 19 anni. Lo SBEA che causa la faringotonsillite streptococcica è il medesimo agente eziologico che provoca la scarlattina; quest’ultima si manifesta quando lo SBEA produce particolari sostanze note come esotossine, che determinano un esantema scarlatto sulla cute. Le infezioni sintomatiche da streptococco possono essere contratte più volte, poiché numerosi sono i tipi di streptococco ("siero-tipi") con cui il bambino può entrare in contatto. Pertanto, una volta superata un’infezione, guarita con o senza terapia antibiotica, non deve sorprendere se la patologia si ripresenta.
Manifestazioni Cliniche e Diagnosi della Faringotonsillite da SBEA
I sintomi dell’infezione da streptococco hanno un esordio acuto e possono includere mal di gola severo e difficoltà a deglutire (faringodinia e disfagia). Spesso si accompagnano a febbre alta e linfonodi ingrossati nel collo (ipertrofia tonsillare). Le tonsille, in questi casi, appaiono di volume aumentato, arrossate e frequentemente ricoperte di essudato o secrezioni biancastre. Altri sintomi possono comprendere mal di testa, eruzioni cutanee e perdita di appetito, che crea molto timore nei familiari. Nei bambini, i sintomi possono talvolta essere più gravi, includendo nausea e vomito. È importante notare che non tutti i mal di gola sono causati dallo streptococco; altre infezioni virali possono presentare sintomi simili. La tempestività nella diagnosi e nel trattamento è essenziale per prevenire complicazioni come la febbre reumatica e la glomerulonefrite post-streptococcica.
La diagnosi dell’infezione da streptococco viene solitamente effettuata tramite un test rapido dell’antigene o una coltura della gola. In Italia, le più recenti indicazioni sono state proposte dalla regione Emilia Romagna ("Dossier n. 253/2015 - Faringotonsillite in età pediatrica. Linea guida regionale"). Secondo queste Linee Guida (LG), in un bambino di età superiore ai due anni con faringodinia e sospetta faringite streptococcica è raccomandato un approccio diagnostico che prevede l'esecuzione del test rapido. Il test rapido dell’antigene può fornire risultati in pochi minuti, ma la sua affidabilità dipende dall’adeguatezza della raccolta del campione. Un esito positivo o negativo al test antigenico rapido è sufficiente per la diagnosi nella maggior parte dei casi, senza la necessità di eseguire un esame colturale di conferma, a meno di una forte discordanza con il quadro clinico. Non sono raccomandati esami ematici, quali il tasso antistreptolisinico, la proteina C reattiva e la conta leucocitaria, per la diagnosi di faringotonsillite da SBEA o di scarlattina. La diagnosi di scarlattina è clinica, in presenza della positività del tampone faringeo per SBEA.
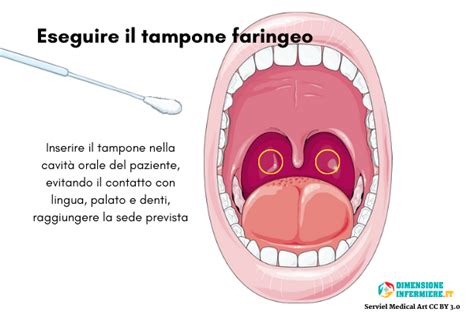
L’attendibilità del tampone faringeo dipende dall’adeguatezza della raccolta del campione. Il campione deve essere prelevato dalla parete posteriore dell’orofaringe e dalla superficie di entrambe le tonsille, da parte di personale sanitario adeguatamente formato. Occorre evitare il contatto con altre zone del cavo orale e con la saliva, anche per questo è essenziale l’uso dell’abbassalingua. Il campione raccolto può essere analizzato mediante test antigenico rapido, esame colturale o test molecolari. L’esecuzione del tampone deve avvenire su indicazione del pediatra curante per evitare diagnosi errate e un utilizzo inappropriato della terapia antibiotica. È importante sottolineare che, in assenza di sintomi acuti, o alla fine della terapia antibiotica, non deve essere eseguito il test rapido per l’identificazione della presenza di SBEA nella faringe, poiché il nostro criterio di guarigione è la risoluzione della clinica e non la negativizzazione del test.
Le Complicanze dell'Infezione da SBEA e il Rischio dei Portatori Sani
La faringotonsillite da SBEA presenta generalmente un decorso benigno, con risoluzione del quadro clinico entro 3-7 giorni. Tuttavia, in una minoranza di casi, l’infezione streptococcica può associarsi a complicanze. Queste possono essere conseguenti a un'estensione dell’infezione nei tessuti vicini, dando origine a condizioni come ascessi peritonsillari, parafaringei o retrofaringei, otite media, sinusite e mastoidite. Esistono poi altre complicanze, note come sindromi post-infettive, in cui il batterio non è il protagonista diretto del danno. Tra le sequele post-infettive, che non sono complicanze dirette dell’infezione (non suppurative), le più note sono la Glomerulonefrite (GN) Post-Streptococcica e la Febbre Reumatica. Per la prevenzione delle complicanze da streptococco è fondamentale un trattamento tempestivo e adeguato.
Un aspetto cruciale nella gestione dell’SBEA è la distinzione tra un’infezione attiva e lo stato di portatore sano. Una percentuale di bambini, che va dal 10 al 25%, che risultano positivi al tampone, sono in realtà portatori di SBEA. Lo stato di portatore può perdurare da settimane a mesi, ma è associato a un rischio minimo di complicanze e a un basso rischio di trasmissione. Non è raccomandato il trattamento antibiotico nei soggetti portatori di SBEA. I test rapidi e gli altri esami microbiologici non sono in grado di distinguere un soggetto affetto da faringotonsillite da SBEA da un portatore di SBEA che ha una faringite intercorrente causata da un altro agente infettivo. Per questo motivo, il test rapido non deve essere eseguito in assenza di sintomi acuti.
Principi della Terapia Antibiotica: Quando è Davvero Necessaria
Il trattamento principale per l’infezione da streptococco è l’uso di antibiotici. Tuttavia, è di vitale importanza comprendere quando la terapia antibiotica sia effettivamente raccomandata. Nei pazienti in età pediatrica affetti da faringotonsillite da SBEA o da scarlattina è raccomandata la terapia antibiotica per la rapida riduzione dei sintomi e per prevenire il rischio di complicanze. Se la faringotonsillite non è causata da SBEA, la terapia antibiotica non è raccomandata, poiché gli antibiotici non sono efficaci contro le infezioni virali. Questo approccio mirato è fondamentale per evitare un uso inappropriato degli antibiotici, che può contribuire allo sviluppo di resistenze batteriche.
Amoxicillina: La Prima Scelta nel Trattamento
L’antibiotico raccomandato di prima scelta per il trattamento della faringite da streptococco beta-emolitico di gruppo A è l’amoxicillina. È efficace, economica e generalmente ben tollerata. L'amoxicillina è un antibiotico beta-lattamico a spettro intermedio, batteriolitico, appartenente alla famiglia delle aminopenicilline. Viene impiegato nel trattamento di batteri sensibili sia Gram-positivi che Gram-negativi. È il farmaco di prima scelta nella sua classe perché viene assorbito meglio quando assunto per via orale rispetto ad altri antibiotici beta-lattamici. Di solito sono sensibili all’amoxicillina batteri come Streptococcus, Bacillus subtilis, Enterococcus, Haemophilus, Helicobacter e Moraxella, mentre sono resistenti Citrobacter, Klebsiella e Pseudomonas aeruginosa. Alcuni ceppi di E. coli possono anch'essi mostrare resistenza.
Il dosaggio e la durata del trattamento antibiotico variano a seconda dell’età del paziente, del tipo di antibiotico prescritto e della gravità dell’infezione. Per l’amoxicillina, il dosaggio consigliato è di 50 mg per chilo al giorno, divisi in due dosi per un tempo generalmente non inferiore a 6 giorni, ma che in alcuni casi viene prolungato fino a 14 giorni o più. Di solito, viene assunta prima di un pasto o di uno spuntino ogni 8 ore (tre volte al giorno) o ogni 12 ore (due volte al giorno), a giudizio del medico. In caso di mancata assunzione di una dose, è consigliabile prenderla non appena ci se ne accorge. Tuttavia, se è quasi l’ora della dose successiva, non si deve assumere la dose saltata e si deve riprendere il proprio schema terapeutico abituale. Non bisogna raddoppiare la dose successiva per compensare quella dimenticata.
Nausea ed eruzioni cutanee sono effetti collaterali frequenti dell'amoxicillina. L'amoxicillina-acido clavulanico, una combinazione, può anche aumentare il rischio di infezioni da lieviti (per esempio candida) e, in combinazione con l’acido clavulanico, causare diarrea. L'amoxicillina non dovrebbe essere assunta da soggetti allergici alla penicillina. In assenza di altre indicazioni (quali recidive o fallimento terapeutico) o in assenza di controindicazioni all’amoxicillina, non è raccomandata la terapia antibiotica con amoxicillina-acido clavulanico, cefalosporine o macrolidi come prima scelta. La combinazione amoxicillina-acido clavulanico è stata associata a numerosi casi di danni epatici acuti clinicamente conclamati; è attualmente la causa più comune di malattia epatica indotta da farmaci nella maggior parte delle casistiche negli USA e in Europa. L’insorgenza dei danni avviene tipicamente da qualche giorno a anche 8 settimane (in media, 3 settimane) dall’inizio della terapia; spesso si manifesta una volta completato il ciclo di antibiotici, con una latenza variabile da qualche giorno a sei settimane. La formulazione liquida deve essere conservata in frigorifero (non congelare), ben chiusa; qualunque residuo non utilizzato dopo 7 giorni deve essere gettato.
Trattamenti Alternativi: Macrolidi e Altre Opzioni
In caso di allergia all’amoxicillina, sospetta o confermata, o di recidive o fallimento terapeutico, si possono considerare trattamenti alternativi. Per i pazienti allergici alla penicillina, esistono altre opzioni come l’azitromicina, la claritromicina e la clindamicina. In particolare, si può optare per i macrolidi, come l'azitromicina, da somministrare alla dose di 20 mg/kg/die per 3 giorni in mono-somministrazione giornaliera, al fine di superare l'eventuale resistenza di SBEA a questa classe di antibiotici. Le cefalosporine di 2ª e 3ª generazione non dovrebbero essere raccomandate come alternativa di prima linea.
La Claritromicina (Veclam): Indicazioni e Considerazioni Specifiche
L’antibiotico di scelta per il trattamento della faringite da streptococco beta-emolitico di gruppo A è l’amoxicillina, tuttavia anche la claritromicina, che è un macrolide, funziona in almeno la metà dei casi, nonostante l'alta prevalenza di ceppi di SBEGA resistenti ai macrolidi. Questo non significa che questi antibiotici siano sempre inefficaci. Come evidenziato da uno specialista, nel caso di un bambino che assumeva claritromicina per bronchite e la cui sorella aveva contratto lo streptococco, l'approccio del pediatra di considerare la claritromicina efficace contro lo SBEGA, se il bambino fosse stato coperto, è condivisibile, anche in considerazione del fatto che un eventuale test positivo potrebbe indurre il medico a prescrivere inutilmente un antibiotico se il bambino fosse stato un "portatore sano".
La claritromicina è un antibiotico macrolide con un profilo farmacologico complesso che richiede attenta valutazione. È controindicata in pazienti con ipersensibilità agli antibiotici della classe dei macrolidi o a uno qualsiasi degli eccipienti. Non deve essere utilizzata in pazienti con congenito o acquisito prolungamento dell'intervallo QT documentato e con aritmia ventricolare pregressa. È altresì controindicata in pazienti con ipokaliemia, data l’esistenza di un rischio di prolungamento dell'intervallo QT. Veclam non deve essere somministrato a pazienti che soffrono di grave insufficienza epatica associata a danno renale. Essendo la claritromicina metabolizzata ed escreta principalmente a livello epatico, particolare cautela deve essere posta nella somministrazione del farmaco a pazienti con funzionalità epatica compromessa e nei soggetti con danno renale di grado moderato o severo. Sono stati riportati casi fatali di insufficienza epatica; alcuni pazienti potevano aver presentato una pregressa malattia epatica o assunto altri medicinali epatotossici. Si deve raccomandare al paziente di interrompere il trattamento e contattare il proprio medico nel caso si presentassero segni e sintomi di malattia epatica, come anoressia, ittero, urine scure, prurito o dolore addominale. Con l'uso di quasi tutti gli antibatterici, inclusi i macrolidi, sono stati segnalati casi di colite pseudomembranosa, con un intervallo di gravità compreso tra il moderato e il rischioso per la vita. Sono stati segnalati casi di diarrea da Clostridium difficile (CDAD) con l'uso della maggior parte degli antibatterici, compresa la claritromicina, che può variare dalla diarrea moderata alla colite fatale. Il trattamento a base di antibatterici altera la normale flora intestinale, il che può determinare una proliferazione eccessiva del C. difficile. In tutti i pazienti che, in seguito all'assunzione di antibiotici, lamentino episodi di diarrea, si deve valutare l'eventuale presenza di CDAD. Questi pazienti devono essere sottoposti ad un'attenta anamnesi poiché è stato segnalato che il CDAD si può presentare nel corso dei due mesi che seguono l'assunzione di antibatterici. In tali casi, la sospensione del trattamento con claritromicina deve avvenire senza tener conto dell’indicazione terapeutica, deve essere effettuato un test microbico e iniziato un trattamento adeguato.
Macrolidi
Interazioni Farmacologiche della Claritromicina
È di fondamentale importanza informare il medico o il farmacista se si è recentemente assunto qualsiasi altro medicinale, anche quelli senza prescrizione medica, a causa delle numerose e potenzialmente gravi interazioni farmacologiche della claritromicina. L'uso dei seguenti medicinali è assolutamente controindicato a causa dei potenziali gravi effetti dovuti alla loro interazione farmacologica: astemizolo, cisapride, pimozide, terfenadina. L'assunzione concomitante di questi farmaci con claritromicina ha dato luogo a intervallo QT prolungato e aritmie cardiache, incluse tachicardia ventricolare, fibrillazione ventricolare e torsione di punta. È controindicata anche la concomitante somministrazione di claritromicina con ticagrelor o ranolazina, e con alcaloidi dell'ergot (ergotamina o diidroergotamina), poiché quest'ultima può condurre a tossicità da segale cornuta (ergotismo, caratterizzato da vasospasmo e ischemia delle estremità e di altri tessuti). È controindicata inoltre la concomitante somministrazione di claritromicina e midazolam per uso orale.
Veclam non deve essere somministrato contemporaneamente agli inibitori della HMG-CoA reduttasi (statine), che sono estensivamente metabolizzati dal CYP3A4, come lovastatina e simvastatina, a causa dell'aumentato rischio di miopatia, inclusa la rabdomiolisi. Sono stati riportati casi di rabdomiolisi in pazienti che assumevano claritromicina contemporaneamente a queste statine. Se il trattamento con claritromicina non può essere evitato, la terapia con lovastatina o simvastatina deve essere sospesa durante il trattamento. Deve essere prestata attenzione quando si prescrive claritromicina con statine, e in situazioni dove l'uso concomitante non può essere evitato, si raccomanda di prescrivere la dose più bassa registrata di statine. Può essere valutata la possibilità di utilizzare una statina che non sia dipendente dal metabolismo dell'enzima CYP3A (ad esempio, fluvastatina), e i pazienti devono essere monitorati per segni e sintomi di miopatia.
La somministrazione concomitante di claritromicina, che è un noto inibitore del CYP3A, e di un farmaco metabolizzato principalmente dal CYP3A, può essere associata ad aumenti delle concentrazioni del farmaco, che possono potenziare o prolungare gli effetti terapeutici e gli effetti avversi del farmaco somministrato in concomitanza. La claritromicina deve essere utilizzata con cautela nei pazienti sottoposti a terapia con altri farmaci che sono ritenuti substrati dell'enzima CYP3A, soprattutto se il substrato del CYP3A presenta un ristretto margine di sicurezza (ad esempio la carbamazepina) e/o se il substrato viene metabolizzato in maniera estesa da questo enzima. Si devono prendere in considerazione aggiustamenti del dosaggio e, quando risulti possibile, si devono attentamente monitorare le concentrazioni sieriche dei farmaci metabolizzati principalmente dal CYP3A nei pazienti sottoposti a terapia concomitante con claritromicina.
I farmaci o classi di farmaci noti o ritenuti essere metabolizzati dallo stesso isozima CYP3A includono: alprazolam, anticoagulanti orali (es. warfarin), astemizolo, carbamazepina, cilostazolo, cisapride, ciclosporina, disopiramide, alcaloidi della segale cornuta, lovastatina, metilprednisolone, midazolam, omeprazolo, pimozide, chinidina, rifabutina, sildenafil, simvastatina, sirolimus, tacrolimus, terfenadina, triazolam e vinblastina, ma questa lista non è esaustiva. Altri farmaci che interagiscono con un meccanismo simile nell'ambito del sistema del citocromo P450 sono fenitoina, teofillina e valproato, con casi riportati di aumentati livelli sierici.
Sono stati riportati altri casi di torsione di punta a seguito dell'impiego concomitante di claritromicina e chinidina o disopiramide. È necessario monitorare le concentrazioni sieriche di questi farmaci durante l'impiego in terapia di claritromicina. Casi di ipoglicemia sono stati riportati a seguito dell'impiego concomitante di claritromicina e disopiramide; è necessario monitorare i livelli di glucosio nel sangue durante la terapia. Nel caso di uso concomitante di claritromicina con alcuni farmaci ipoglicemizzanti quali nateglinide e repaglinide, l'inibizione dell'enzima CYP3A da parte della claritromicina può verificarsi e causare ipoglicemia, rendendo raccomandato un attento monitoraggio dei livelli di glucosio.
Soggetti adulti sani che hanno ricevuto claritromicina (500 milligrammi ogni 8 ore) in associazione all'omeprazolo (40 milligrammi al giorno) hanno mostrato un aumento delle concentrazioni plasmatiche basali di omeprazolo (Cmax, AUC0-24 e T1/2 sono aumentati rispettivamente del 30%, dell'89% e del 34%). Il valore del pH gastrico medio nel corso di 24 ore è risultato pari a 5.2 quando l'omeprazolo è stato somministrato in monoterapia, ed è risultato pari a 5.7 quando l'omeprazolo è stato somministrato in concomitanza alla claritromicina.
Per quanto riguarda sildenafil, tadalafil e vardenafil, ognuno di questi inibitori della fosfodiesterasi viene metabolizzato, almeno parzialmente, dal CYP3A, e il CYP3A può essere inibito dalla concomitante somministrazione di claritromicina. È molto probabile che la somministrazione concomitante di claritromicina e questi farmaci determini un aumento dell'esposizione all'inibitore della fosfodiesterasi. Deve pertanto essere presa in considerazione una riduzione del dosaggio di sildenafil, tadalafil e vardenafil quando tali farmaci vengono somministrati in concomitanza alla claritromicina.
Risultati di studi clinici hanno dimostrato che i livelli plasmatici di carbamazepina e teofillina possono subire un modesto ma statisticamente significativo aumento quando questi siano somministrati contemporaneamente alla claritromicina.
La via metabolica principale della tolterodina passa attraverso l'isoforma 2D6 del citocromo P450 (CYP2D6). Tuttavia, in un sottoinsieme di popolazione sprovvisto di CYP2D6, la via metabolica identificata è rappresentata dal CYP3A. In questo sottoinsieme di popolazione, l'inibizione del CYP3A determina concentrazioni sieriche di tolterodina significativamente più elevate. In presenza degli inibitori del CYP3A, può essere necessaria una riduzione del dosaggio di tolterodina, così come può essere necessario procedere a una riduzione del dosaggio della claritromicina nella popolazione di pazienti in cui il CYP2D6 risulti scarsamente metabolizzato.
Si raccomanda attenzione nella somministrazione concomitante di claritromicina e altri farmaci ototossici, in particolare amminoglicosidi. La colchicina è un substrato sia del CYP3A che dell'efflux transporter P-glicoproteina (Pgp). È noto che la claritromicina e altri macrolidi inibiscono il CYP3A e la Pgp. Quando la claritromicina e la colchicina sono somministrate contemporaneamente, l'inibizione del CYP3A e/o della Pgp da parte della claritromicina può portare ad aumentata esposizione alla colchicina. È necessario monitorare i pazienti per l'insorgenza di sintomi clinici di tossicità da colchicina. Pazienti in terapia con claritromicina e digossina hanno mostrato un aumento delle concentrazioni sieriche di quest'ultima; pertanto è necessario monitorare i livelli di digossina. La concomitante somministrazione di claritromicina in compresse e zidovudina in pazienti adulti con infezioni da HIV può determinare una riduzione della concentrazione di zidovudina allo steady state. Poiché la claritromicina sembra interferire con l'assorbimento della zidovudina somministrata contemporaneamente per via orale, questa interazione può essere fortemente evitata sfalsando le dosi di claritromicina e zidovudina per permettere un intervallo di almeno 4 ore. Tale interazione non compare nei pazienti pediatrici con infezioni da HIV quando la claritromicina sia assunta nella forma granulare contemporaneamente a zidovudina o didanosina.
Vi sono stati report spontanei o pubblicati di interazioni degli inibitori del CYP3A, inclusa la claritromicina, con farmaci non considerati essere metabolizzati dal CYP3A (ad esempio fenitoina e valproato). Determinazioni dei livelli sierici sono raccomandate per questi farmaci quando somministrati concomitantemente alla claritromicina. Sono stati riportati casi di aumentati livelli sierici.
Claritromicina e atazanavir, come itraconazolo e saquinavir, sono substrati ed inibitori del CYP3A, ed esistono prove di interazione farmacologica bidirezionale tra questi farmaci. È consigliata attenzione nella somministrazione concomitante di claritromicina e bloccanti del canale del calcio metabolizzati dal CYP3A4 (es. verapamil, amlodipina, diltiazem) a causa del rischio di ipotensione. Le concentrazioni plasmatiche di claritromicina così come quelle dei bloccanti del canale del calcio possono aumentare a causa dell'interazione. È necessario porre attenzione in quei pazienti che manifestano grave insufficienza renale. Essendo la claritromicina escreta principalmente a livello epatico, particolare cautela deve essere posta nella somministrazione dell'antibiotico a pazienti con funzionalità epatica compromessa e nei soggetti con danno renale di grado moderato o severo. Sono stati riportati casi fatali di insufficienza epatica.
D'altra parte, i farmaci che inducono il CYP3A (ad esempio rifampicina, fenitoina, carbamazepina, fenobarbitale, erba di San Giovanni) possono indurre il metabolismo della claritromicina, portando a livelli sub-terapeutici di claritromicina con conseguente riduzione dell'efficacia terapeutica. I farmaci che risultano essere forti induttori del metabolismo del citocromo P450 come l'efavirenz, la nevirapina, la rifampicina, la rifabutina e la rifapentina possono accelerare il metabolismo della claritromicina e di conseguenza abbassare i livelli plasmatici della claritromicina, aumentando al contempo i livelli plasmatici del 14-OH-claritromicina, un metabolita che risulta anche attivo dal punto di vista microbiologico. Uno studio di farmacocinetica ha dimostrato che la contemporanea somministrazione di 200 mg di ritonavir ogni 8 ore e 500 mg di claritromicina ogni 12 ore conduce ad una marcata inibizione del metabolismo della claritromicina. È stata notata una completa inibizione della formazione del 14-OH claritromicina. L'esposizione alla claritromicina è stata ridotta dall'etravirina; tuttavia, la concentrazione del metabolita attivo, 14-OH-claritromicina, è aumentata. Dal momento che la 14-OH-claritromicina ha ridotto l'attività contro il Mycobacterium Avium Complex (MAC), può essere alterata l'attività complessiva nei confronti di questo patogeno; quindi, per il trattamento del MAC è necessario valutare delle alternative alla claritromicina. La somministrazione concomitante di 200 mg di fluconazolo al giorno e di una dose pari a 500 mg di claritromicina due volte al giorno a 21 volontari sani ha determinato aumenti della concentrazione minima basale media di claritromicina (Cmin) e dell'area sotto la curva (AUC) pari al 33% ed al 18%, rispettivamente. Le concentrazioni basali del metabolita attivo, la 14-OH-claritromicina, non sono state influenzate in maniera significativa dalla somministrazione concomitante di fluconazolo. Non è necessario procedere ad alcun aggiustamento del dosaggio di claritromicina in questo caso.
Gestione dei Sintomi e Prevenzione della Diffusione
Oltre agli antibiotici, esistono vari modi per gestire i sintomi dell’infezione da streptococco e migliorare il comfort del paziente. Il riposo è fondamentale per permettere al corpo di combattere l’infezione. Gargarismi con acqua salata possono alleviare il mal di gola e ridurre l’infiammazione; un cucchiaino di sale in un bicchiere d’acqua calda può essere utilizzato per fare gargarismi più volte al giorno. L’uso di analgesici da banco come il paracetamolo o l’ibuprofene può aiutare a ridurre la febbre e alleviare il dolore. Infine, umidificare l’aria nella stanza può aiutare a mantenere le vie respiratorie umide e ridurre l’irritazione della gola; un umidificatore o anche una ciotola di acqua calda può essere utile in questo senso.

La prevenzione delle complicanze da streptococco inizia con un trattamento tempestivo e adeguato. È anche importante evitare il contatto stretto con altre persone durante il periodo di contagiosità, che dura generalmente fino a 24 ore dopo l’inizio del trattamento antibiotico. Per i bambini, è consigliabile tenere informati gli insegnanti e il personale scolastico sulla diagnosi per evitare la diffusione dell’infezione. Mantenere uno stile di vita sano e un sistema immunitario forte può aiutare a prevenire future infezioni.

Quando Consultare uno Specialista
In alcuni casi, può essere necessario consultare un medico specialista, come un otorinolaringoiatra o un infettivologo. Complicazioni come la febbre reumatica o la glomerulonefrite richiedono una gestione specialistica. Sintomi come dolore toracico, difficoltà respiratorie o gonfiore delle articolazioni devono essere valutati immediatamente da un medico. Anche se si sospetta una resistenza agli antibiotici o in caso di faringotonsilliti ricorrenti da SBEA dopo trattamento antibiotico (per le quali, allo stato attuale, sulla base delle evidenze disponibili in letteratura non è possibile stabilire una raccomandazione in merito alla terapia antibiotica dopo trattamento con amoxicillina), è consigliabile consultare uno specialista. Test specifici possono essere necessari per determinare l’antibiotico più efficace. In generale, non si deve esitare a consultare un medico se si hanno dubbi o preoccupazioni riguardo alla gestione dell’infezione da streptococco.
tags: #streptococco #bambini #veclam #o #augmentin