Il percorso di Procreazione Medicalmente Assistita (PMA) culmina con il transfer embrionale, l'ultimo passo che porta all'introduzione dell'embrione nell'utero materno. Questo momento, carico di aspettative e speranze, può talvolta essere accompagnato da un fenomeno che genera ansia nelle pazienti: lievi perdite ematiche, comunemente definite come spotting. Comprendere le cause, la frequenza e il significato di queste perdite è fondamentale per affrontare con maggiore serenità questa fase cruciale.
La Fisiologia dell'Endometrio e l'Impianto Embrionale
L'utero, descritto come un vero e proprio "santuario" che accoglie, protegge e nutre la vita nascente, è un organo complesso la cui cavità cambia ciclicamente morfologia e funzione sotto l'influsso degli stimoli ormonali. Anatomica mente, è composto da tre strati: la tonaca esterna (perimetrio), la tonaca muscolare media (miometrio) e la tonaca interna, l'endometrio.
L'endometrio è un tessuto di natura ghiandolare che subisce continue modificazioni cicliche. Le cellule epiteliali superficiali formano un singolo strato, l'epitelio colonnare luminale, che agisce da barriera verso l'esterno e entra in contatto diretto con la blastocisti. Le cellule dell'epitelio ghiandolare si sviluppano nello stroma sottostante, costituendo elementi con funzione secretoria. Lo stroma endometriale, tessuto connettivo, fornisce il supporto necessario all'epitelio.
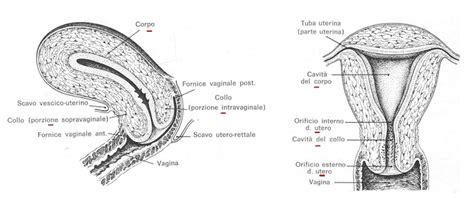
La preparazione dell'utero ad accogliere e mantenere una gravidanza è un processo orchestrato dagli ormoni. Gli estrogeni promuovono la crescita stromale dell'endometrio e ne aumentano la vascolarizzazione, mentre il progesterone è fondamentale per la crescita e la maturazione delle ghiandole. Patologie ginecologiche, come la Sindrome dell'Ovaio Policistico, caratterizzate da un eccesso di estrogeni, possono portare a un endometrio ipertrofico e poco ricettivo, aumentando la suscettibilità al sanguinamento.
La vascolarizzazione uterina è garantita dalle arterie uterine, che si ramificano in vasi più piccoli (arterie arcuate, radiali e basali o rette) fino a formare le arterie spirali. Queste ultime, sotto la spinta ormonale, si attorcigliano e, attraversando lo stroma, creano una rete capillare che irrora gli strati superficiali dell'endometrio, assicurando il nutrimento necessario alla blastocisti.
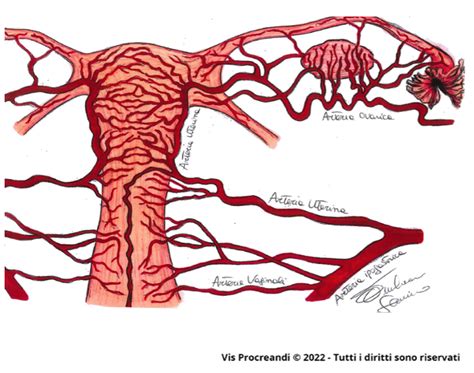
Tra il 22° e il 23° giorno del ciclo, sotto l'influsso del progesterone, l'endometrio va incontro alla decidualizzazione: le cellule stromali si trasformano in cellule predeciduali, organizzandosi in uno strato compatto. Se avviene il concepimento, questo strato funzionale aumenta la vascolarizzazione per nutrire la blastocisti e contemporaneamente forma una "barriera" che impedisce un'invasione eccessiva del tessuto muscolare sottostante. Disfunzioni in questo processo possono portare ad anomalie di placentazione.
L'impianto embrionale è un processo complesso che si articola in tre fasi: apposizione (adesione iniziale), attaccamento (adesione stabile) e invasione (o migrazione). Al giorno 2, la blastocisti stabilisce un primo contatto con l'endometrio grazie all'espressione di molecole come le L-selectine e alla presenza di pinopodi, piccole estroflessioni che fungono da strutture di ancoraggio.
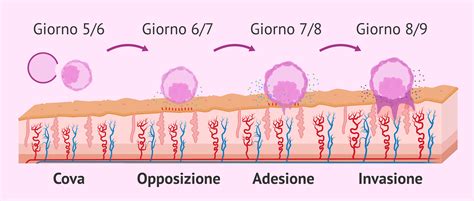
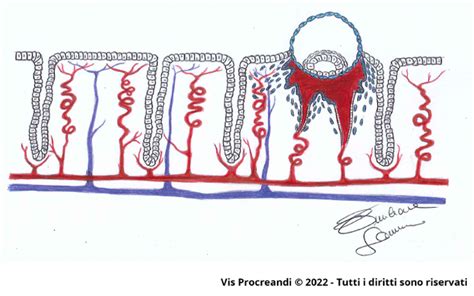
Dal giorno 3 al giorno 5, le cellule della blastocisti iniziano a differenziarsi e la blastocisti penetra nello strato funzionale con l'aiuto di molecole come integrine, selectine e metalloproteasi. Le citochine sono responsabili della differenziazione del trofoectoderma in citotrofoblasto e sinciziotrofoblasto.
Nella gravidanza normale, le cellule trofoblastiche invadono la decidua materna e i vasi deciduali, trasformando le arterie spirali in vasi ad elevata portata per aumentare il flusso sanguigno. Questo rimodellamento vascolare è inevitabilmente caratterizzato da una fuoriuscita di sangue dal lume dei vasi. Una parte di questo sangue si riversa nelle lacune vascolari stromali, mentre una quota non trascurabile può raggiungere la superficie endometriale, raccogliendosi nella cavità uterina.
Spotting Post-Transfer: Cause e Frequenza
Le perdite ematiche dopo il transfer di blastocisti, comunemente note come spotting da impianto, sono un fenomeno che si verifica in una percentuale significativa di casi. Studi osservazionali indicano che sanguinamenti uterini si verificano fino al 30% dei casi dopo una tecnica di PMA, a fronte dell'8% nelle gravidanze spontanee.
Lo spotting da impianto è causato dalla micro-lacerazione dell'endometrio e dalla rottura di piccoli vasi sanguigni che avviene quando la blastocisti si annida nella parete uterina. Questo processo, essenziale per l'instaurarsi della gravidanza, può manifestarsi come una leggera perdita di sangue.
La frequenza con cui si osserva questo fenomeno è notevole, ma è importante sottolineare che la sua assenza non implica un insuccesso del trattamento. Molte gravidanze progrediscono senza alcun sanguinamento da impianto.
Caratteristiche dello Spotting da Impianto: Come Distinguerlo dalle Mestruazioni
Distinguere lo spotting da impianto dalle mestruazioni può essere fonte di confusione, soprattutto per le donne che seguono cicli irregolari o che si sottopongono a trattamenti di PMA. Tuttavia, esistono alcune caratteristiche distintive:
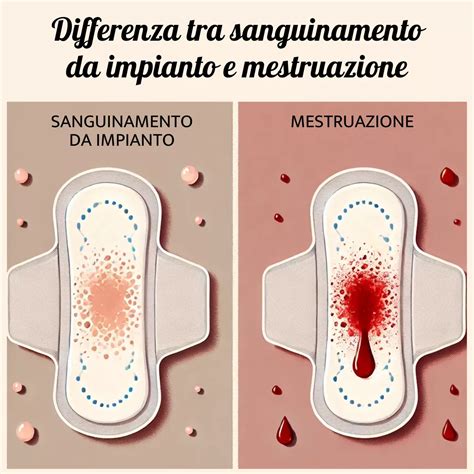
- Colore: Lo spotting da impianto tende ad essere più scuro, con tonalità marroni o rosate, a causa dell'ossidazione del sangue o della sua mescolanza con perdite vaginali o muco cervicale. Il sangue mestruale è solitamente di un rosso più vivo.
- Quantità: Le perdite da impianto sono generalmente minime, decisamente inferiori alla quantità di sangue prodotta durante le mestruazioni. Possono manifestarsi come una leggera macchia o un "spotting" intermittente.
- Durata: Lo spotting da impianto è solitamente di breve durata, potendo durare poche ore o manifestarsi in modo intermittente per un paio di giorni. Le mestruazioni hanno una durata maggiore.
- Dolore: Le perdite da impianto possono essere accompagnate da lievi crampi addominali, simili a quelli premestruali ma generalmente meno intensi e localizzati nella parte bassa dell'addome.
È fondamentale ricordare che la certezza di una gravidanza si ottiene solo attraverso un test di gravidanza (beta-HCG, su urine o sangue) eseguito nel momento indicato dal centro PMA. La presenza o l'assenza di spotting non costituisce una diagnosi definitiva.
Altri Sintomi Associati all'Impianto e alla Gravidanza Iniziale
Oltre allo spotting, altri sintomi possono suggerire l'avvenuto impianto e l'inizio di una gravidanza. Tuttavia, è importante notare che molti di questi sintomi possono essere aspecifici e confusi con quelli premestruali o essere indotti dai farmaci ormonali assunti durante i cicli di PMA.
- Crampi addominali: Simili a quelli mestruali, ma spesso meno intensi. La loro presenza non è obbligatoria per confermare l'impianto.
- Tensione mammaria: Un aumento della sensibilità e del gonfiore del seno, in particolare dell'areola e del capezzolo, è comune.
- Nausea e vomito: Sebbene classicamente associati al secondo mese di gravidanza, alcune donne possono sperimentare nausea già nelle prime settimane dopo l'annidamento.
- Aumento della frequenza urinaria: L'utero in crescita può esercitare pressione sulla vescica, ma gli ormoni giocano un ruolo predominante in questo sintomo.
- Cambiamenti intestinali: Alterazioni della motilità intestinale, con tendenza alla stitichezza o alla diarrea, possono verificarsi a causa delle fluttuazioni ormonali.
- Affaticamento e sonnolenza: L'impegno dell'organismo nei cambiamenti legati alla gravidanza, supportato dagli ormoni come il progesterone, può causare una sensazione di stanchezza cronica.
- Aumento delle perdite vaginali: Possono presentarsi fluidi più sottili, bianchi e con un odore particolare, sebbene non intenso. Tuttavia, è importante distinguere queste perdite da quelle che possono indicare un'infezione, soprattutto se si utilizzano supporti vaginali di progesterone.
Prime fasi della gravidanza: nausea, crampi, perdite, gusti che cambiano. Che fare?
È cruciale evitare un'eccessiva focalizzazione sull'analisi di ogni sintomo, poiché l'ansia e il desiderio di maternità possono indurre a interpretare cambiamenti fisiologici come segnali di gravidanza. La calma e il rilassamento sono fondamentali in questo periodo.
Gestione dello Spotting e Consulto Medico
Lo spotting da impianto, seppur fonte di preoccupazione, è generalmente un fenomeno innocuo e non richiede cure specifiche. Non influisce sul normale proseguimento della gravidanza. Tuttavia, è sempre consigliabile consultare il proprio ginecologo o specialista di PMA nei seguenti casi:
- Perdite abbondanti o persistenti: Se il sanguinamento è più copioso di una normale macchia o dura per molti giorni.
- Dolore intenso: Se lo spotting è accompagnato da forti crampi o dolore addominale.
- Altri sintomi preoccupanti: Febbre, nausea o vomito intensi, mal di testa severo, o qualsiasi altro sintomo che desti allarme.
Questi sintomi potrebbero indicare complicazioni come un aborto spontaneo, una gravidanza extrauterina o un'infezione, che richiedono una valutazione medica tempestiva.
In caso di dubbi, il dosaggio della beta-HCG è il test di elezione per confermare la gravidanza. Se i livelli superano una soglia specifica (ad esempio, 700 mUI/ml), è indicato un controllo ecografico per verificare il corretto impianto in utero e l'assenza di problematiche iniziali. L'ecografia permette anche di valutare la necessità di modificare eventuali terapie in corso, come la sospensione di farmaci che agiscono sull'emostasi (es. acido acetilsalicilico, eparine a basso peso molecolare).
La comprensione approfondita dei meccanismi fisiologici che sottendono l'impianto embrionale e la gestione dei sintomi associati, come lo spotting post-transfer, contribuisce a un percorso di PMA più consapevole e sereno, riducendo l'ansia e permettendo alle pazienti di affrontare questa fase con maggiore tranquillità.
tags: #spotting #post #transfer #blastocisti #avviene #sempre