Le tecniche di Procreazione Medicalmente Assistita (PMA) rappresentano un approccio avanzato e altamente specializzato, specificamente progettato per affrontare le diverse forme di infertilità di coppia. Il primo incontro tra il medico e le coppie è fondamentale per pianificare l’intero percorso del programma, comprendere quali sono le sue fasi, esaminare tutta la documentazione, pianificare i tempi e definire la necessità e le modalità di accesso ai trattamenti. È un momento importante: per questo è utile che siano presenti entrambi i partners ed è fondamentale portare con sé tutti gli accertamenti, le cartelle cliniche e se il caso, i documenti relativi ai trattamenti eseguiti in altra sede.
Secondo le linee guida dell’Organizzazione Mondiale della Sanità (OMS), in caso di mancato concepimento, si può ricorrere alla Procreazione assistita dopo almeno 12/24 mesi di rapporti liberi e non protetti. La Procreazione medicalmente assistita è finalizzata alla diagnosi e alla terapia dell’infertilità di coppia.
La procreazione medica assistita comprende metodiche impegnative per la coppia sia dal punto di vista medico-biologico che psicologico. Tuttavia, è importante sottolineare che le procedure chirurgiche necessarie prevedono interventi minimamente invasivi e poco dolorosi e sono considerate a basso rischio chirurgico; le complicanze gravi sono, infatti, molto rare. Per permettere alla donna di affrontare un ciclo di Procreazione medicalmente assistita in tutta serenità, è sempre consigliato dagli specialisti condurre una vita normale prima, durante e anche dopo il trattamento. Infatti, stare a letto giorni e giorni dopo il trattamento non ha alcun valore nell'instaurarsi o meno di una gravidanza.
La Fecondazione In Vitro (FIVET): Il Percorso Tradizionale
Con il termine FIVET (fertilizzazione in vitro con embryo transfer) si indica la fecondazione in vitro, ossia la fusione dell’ovulo con lo spermatozoo effettuata in laboratorio con l’obiettivo di ottenere embrioni già fecondati da trasferire nell’utero materno. La FIVET è una tecnica in cui la fertilizzazione dei gameti femminili (ovociti) con quelli maschili (spermatozoi) avviene in vitro, in laboratorio e una volta formato l’embrione viene successivamente trasferito nell’utero della donna. Questa tecnica è sicuramente la più nota, poiché ha permesso la nascita della prima bambina concepita in provetta nel 1978 (Louise Brown).
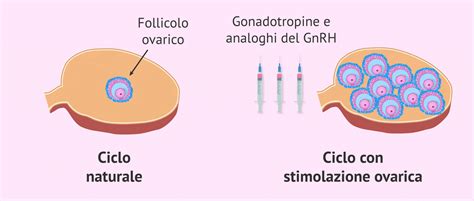
Fase 1: La Stimolazione Ovarica Controllata
La paziente viene sottoposta a una stimolazione ovarica con trattamento farmacologico specifico, per favorire una crescita follicolare multipla volta a ottenere un numero di ovociti adeguato alla fecondazione e alla formazione di embrioni. Si tratta di indurre la crescita di più follicoli mediante la somministrazione di farmaci (le gonadotropine) allo scopo di ottenere più ovociti maturi invece di uno come avviene naturalmente ogni mese. La stimolazione ovarica consiste nella somministrazione di farmaci ormonali in modo che diversi follicoli ovarici possano maturare contemporaneamente. In questo modo sarà possibile ottenere un numero maggiore di ovuli per fecondarli in laboratorio e aumentare le possibilità di gravidanza. Inoltre, grazie alla stimolazione ovarica, il ciclo mestruale della donna viene controllato e viene impedita l'ovulazione spontanea, che causerebbe il fallimento del ciclo FIV-ICSI.
Questa prima fase può durare dai 14 ai 28 giorni a seconda del protocollo utilizzato. La risposta alla terapia viene monitorata mediante vari prelievi di sangue ed ecografie transvaginali che consentono eventuali variazioni terapeutiche. La fase di somministrazione delle gonadotropine (FSH) dura di solito circa 6-10 giorni. Durante questo tempo, il paziente dovrà passare al controllo ecografico circa 2 o 3 volte per controllare la crescita follicolare.
Prima di iniziare la stimolazione ovarica, è comune prescrivere la pillola anticoncezionale alle pazienti per sincronizzare il ciclo mestruale. A seconda della durata della stimolazione ovarica, ci sono due protocolli di base nelle pazienti in FIVET:
- Protocollo lungo: inizia prima delle mestruazioni con gli scatti dei farmaci agonisti di GnRH, che servono a rallentare l'ipofisi e a prevenire la secrezione di ormoni endogeni. Una volta arrivato il righello, le punture anteriori vengono combinate con le punture di gonadotropina per avviare lo sviluppo follicolare multiplo.
- Protocollo breve: il numero di punture è ridotto, poiché la stimolazione della gonadotropina inizia dopo l'arrivo delle mestruazioni. L'ottavo giorno del ciclo, le punture vengono avviate con gli antagonisti di GnRH per fare il freno pituitario.
Negli ultimi anni si è registrata una tendenza alla semplificazione dei protocolli di stimolazione ovarica controllata dalla moltitudine di vantaggi che offre. Come dice il Dr. Gorka Barrenetxea, specialista in Ginecologia e Ostetricia: "Per 10-15 anni abbiamo usato altri farmaci coadiuvanti, antagonisti dello GnRH, per cui ora il processo di stimolazione richiede circa 10 giorni."
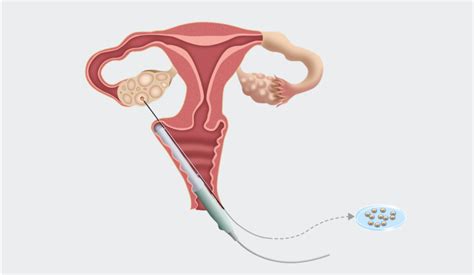
Fase 2: Il Prelievo Ovocitario (Pick-Up)
Quando i follicoli raggiungono una maturità adeguata, il ginecologo procede al loro prelievo con la punzione follicolare. Gli ovociti vengono aspirati direttamente dai follicoli ovarici tramite una procedura chirurgica ecoguidata, effettuata in anestesia locale o in sedazione profonda per garantire il comfort della paziente. La puntura follicolare consiste nell'aspirazione del liquido contenuto nei follicoli ovarici per estrarre le uova mature attraverso una puntura vaginale guidata da ultrasuoni. Avviene sotto controllo ecografico in sala operatoria e dura circa 15-25 minuti. Si tratta di una semplice operazione che dura circa 30 minuti e che viene eseguita in sala operatoria in anestesia, in modo che il paziente non senta dolore.
Circa 30-34 ore prima della puntura ovarica, la paziente deve essere sottoposta ad un'iniezione dell'ormone hCG per innescare l'ovulazione e indurre la maturazione finale delle uova. L'embriologa Maria De Las Heras ci dice che: "La puntura follicolare non è dolorosa, poiché la paziente viene sedata quando entra in sala operatoria."
Il prelievo ovocitario viene effettuato in anestesia generale senza necessità di intubazione. La procedura dura all’incirca una decina di minuti e il risveglio è immediato. Il numero degli ovociti prelevati non sempre corrisponde al numero dei follicoli e non sempre tutti gli ovociti prelevati sono maturi/idonei per la fecondazione. Una volta in laboratorio, il liquido follicolare deve essere esaminato in dettaglio sotto la lente d'ingrandimento per individuare le uova e trasferirle su una piastra con terreno di coltura. Il prelievo ovocitario (pick-up) è effettuato in day hospital.
Fase 3: Raccolta e Preparazione del Liquido Seminale
Il giorno del prelievo ovocitario (pick-up) viene prelevato e preparato il liquido seminale del partner maschile attraverso delle tecniche atte a favorire la capacità fecondante degli spermatozoi. Il medesimo giorno all’uomo viene richiesto di produrre un campione di liquido seminale. Mentre la donna si sottopone alla puntura follicolare, l'uomo deve lasciare un campione di sperma in laboratorio raccolto con la masturbazione, a meno che non si tratti di sperma congelato o di sperma di un donatore.
Per la preparazione del campione seminale è necessaria la capacitazione degli spermatozoi: il plasma seminale viene rimosso e lo sperma di altissima qualità viene concentrato in un nuovo mezzo di coltura. L'obiettivo è quello di ottenere un campione di sperma mobile progressivo (PMSC) di circa un milione per millilitro, poiché se ci fossero più spermatozoi sarebbe difficile selezionarli al microscopio. Nel caso in cui il campione seminale non risultasse idoneo per la procedura di fecondazione per mancanza di spermatozoi, questi ultimi potranno essere prelevati chirurgicamente direttamente dal testicolo e/o epididimo a seguito di attenta valutazione medica e previo consenso del paziente. Tale prelievo può essere effettuato in anestesia locale o in sedazione.
Fase 4: La Fecondazione in Vitro Convenzionale
In questa fase, vengono aggiunti gli spermatozoi del partner, selezionati dal campione seminale prodotto il giorno del prelievo ovocitario o precedentemente crioconservato, alla coltura contenente gli ovociti prelevati. I gameti a questo punto vengono collocati insieme in una provetta (in vitro) ed è qui che avverrà la fecondazione, ovvero l’incontro tra ovulo e spermatozoo, necessario alla formazione di un embrione. Questo incontro avviene in modo naturale, ovvero senza manipolazioni o interventi meccanici.
Il giorno del prelievo ovocitario si procede all’inseminazione. Il numero degli ovociti che verranno inseminati dipenderà da due fattori: in primo luogo, il numero di embrioni che la coppia richiede di trasferire/impiantare e, in secondo luogo, se la coppia ha firmato o meno il consenso per l'eventuale congelamento degli embrioni in esubero. Questo perché la legge in vigore non permette di sopprimere gli embrioni se sono vitali. Gli ovociti maturi che non vengono inseminati possono essere crioconservati per un futuro trattamento se la donna ha scelto tale opzione. Non sempre tutti gli ovociti inseminati fecondano. L’avvenuta fecondazione si verifica il giorno dopo. A volte la fecondazione può essere anomala e gli embrioni che ne conseguono vengono scartati.
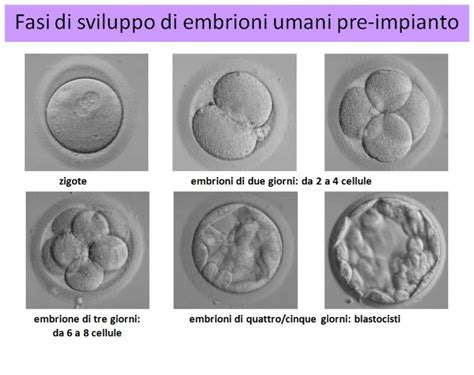
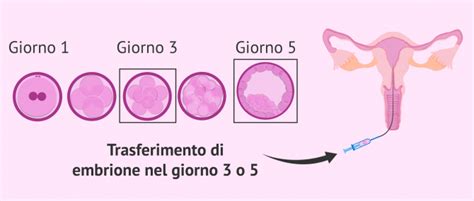
Fase 5: Coltura e Valutazione degli Embrioni
A questo processo si sussegue lo sviluppo e la valutazione dell’embrione. Dopo ulteriori 24 ore verranno valutate le prime divisioni cellulari basandosi esclusivamente su criteri morfologici. È necessario ancora un giorno per verificare la formazione o meno degli embrioni. Quindi a partire dal 2° giorno gli embrioni sono pronti per poter essere inseriti nella cavità uterina. Dopo la fecondazione e durante tutto lo sviluppo embrionale, è necessario valutare le caratteristiche morfocinetiche degli embrioni con l'obiettivo di trasferire quelli di migliore qualità e con una maggiore possibilità di impianto.
A seconda dello stadio di sviluppo in cui si trova l'embrione, vengono valutati parametri specifici:
- Zigoti: vengono valutate circa 18 ore dopo la fecondazione per vedere se i due corpuscoli polari e i due pronuclei sono apparsi, il che indica che la fecondazione ha avuto successo.
- Embrioni di 2-3 giorni: l'embrione si è già diviso e quindi si valuta il numero di cellule, la loro simmetria, la frammentazione, la multinucleazione, i vacuoli, ecc.
- Blastocisti da 5-6 giorni: in questa fase, l'embrione è già costituito da una moltitudine di cellule che formano la massa cellulare interna e il trofoectoderma. Si valuta anche il grado di espansione delle blastocisti e se hanno iniziato ad uscire dalla zona pellucida, che è nota come hatching.
Fase 6: Il Trasferimento Embrionale
Il transfer viene eseguito senza anestesia. Il trasferimento degli embrioni viene eseguito senza anestesia. Il ginecologo inserisce lo speculum e deterge l’ambiente vaginale. Il catetere molto sottile contenente gli embrioni viene poi inserito nella cavità uterina dove vengono rilasciati gli embrioni. Prima del trasferimento dell'embrione, la donna deve aver ricevuto estrogeni e progesterone per un preparazione endometriale ottimale.
La procedura prevede che il ginecologo, attraverso un catetere molto sottile, inserisca gli embrioni nella cavità uterina. Grazie all'ecografia che viene eseguita contemporaneamente, è possibile vedere come l'embrione viene lasciato nella parte inferiore dell'utero in modo che l'impianto possa avvenire. Successivamente il biologo verifica che nessun embrione sia rimasto all’interno del catetere. Se ciò dovesse verificarsi viene ripetuto il transfer per inserire l’/gli embrione/i rimasto/i. Una volta che l'embrione è depositato nell'utero della donna, il personale del laboratorio controllerà la cannula al microscopio.
Mediamente si ottiene il 20-30% di gravidanza dopo il transfer.
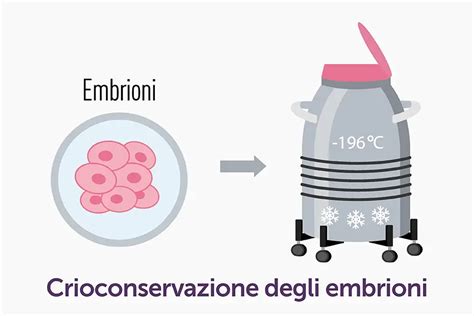
Il Ruolo della Crioconservazione degli Embrioni nella FIVET
Nella maggior parte dei cicli di FIVET rimarranno embrioni in eccesso dopo il trasferimento di embrioni, poiché la legislazione spagnola consente il trasferimento di un massimo di 3 embrioni. Tuttavia, c'è una crescente tendenza a trasferire un solo embrione invece di due o tre. Il motivo principale è quello di evitare la possibilità di una gravidanza multipla e i rischi che può comportare, sia per la madre che per i feti.
Di conseguenza, gli embrioni che non vengono trasferiti al primo tentativo vengono vitrificati per un uso futuro, o perché il primo trasferimento non ha avuto successo, o per avere un secondo figlio in futuro. Per poter vitrificare gli embrioni, essi devono essere di buona o media qualità, in modo da garantire la sopravvivenza degli embrioni dopo la devitrificazione. Un'altra opzione per gli embrioni in eccesso sarebbe quella di donarli ad altri pazienti o alla ricerca.
L'Iniezione Intracitoplasmatica di Spermatozoi (ICSI): Una Soluzione Mirata
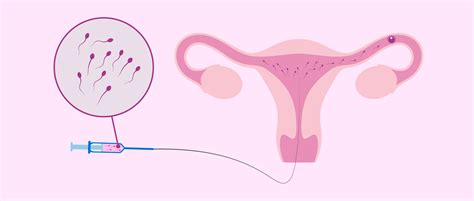
L'iniezione intracitoplasmatica di spermatozoi, abbreviata in ICSI, è una delle fasi di un trattamento di fecondazione in vitro (FIVET). In particolare, ICSI si riferisce al metodo di fecondazione degli ovuli con lo sperma. Tuttavia, molte persone spesso usano il termine ICSI o FIV-ICSI per riferirsi all'intero processo di trattamento della fertilità. La ICSI è una variante della FIVET indicata nei casi di infertilità maschile severa o in situazioni in cui sia necessario un intervento più diretto. L’ICSI (iniezione intracitoplasmatica) dello spermatozoo, è una terapia evoluta per trattare la infertilità maschile. La fecondazione FIVET con ICSI consiste nella micro iniezione di un singolo spermatozoo direttamente all’interno della cellula uovo.
Definizione e Indicazioni Specifiche dell'ICSI
L'ICSI si è andata sviluppando grazie anche alle innovazioni tecnologiche a partire dagli anni '90 ed è indicata nei casi di infertilità maschile grave dovuta ad un basso numero di spermatozoi o dalla mobilità ridotta. La FIVET con ICSI è solitamente riservata ai casi in cui si teme che, con la fecondazione in vitro convenzionale possano esserci problemi nell’ottenere la fecondazione. La Icsi è invece indicata in tutti quei casi in cui motilità e numero di spermatozoi risultano gravemente ridotti.
Le Fasi Simili a Quelle della FIVET: Stimolazione e Prelievo Ovocitario
L'ICSI ha procedure che sono completamente identiche alle parti del processo convenzionale di FIVET. Le fasi iniziali della stimolazione ovarica, del prelievo ovocitario e del monitoraggio sono simili a quelle della FIVET. La stimolazione avviene con la somministrazione alla donna di farmaci ormonali che permette alle ovaie di produrre più ovociti. Quando i follicoli raggiungono una maturità adeguata, il ginecologo procede al loro prelievo con la punzione follicolare. L’ICSI ha una procedura e relativi tempi IVI e dura tra i 10 e i 20 giorni, a seconda del protocollo utilizzato e della risposta di ciascuna paziente.
La Decumulazione degli Ovociti: Un Passaggio Fondamentale per l'ICSI
Questa fase del processo FIV-ICSI consiste nella rimozione dello strato di cellule dello strato di granulosio che circonda l'uovo maturo. Per effettuare la decumulazione degli ovociti è necessario attendere qualche ora dopo la puntura follicolare perché l'uovo subisce la maturazione finale durante questo tempo di riposo. Ci sono due tecniche per la decumulazione degli ovociti:
- Decumulazione chimica: viene utilizzato un mezzo con ialuronidasi, un enzima che degrada l'acido ialuronico che lega le cellule granulose. Nella fecondazione naturale, la ialuronidasi viene secreta dallo sperma per penetrare nell'ovulo.
- Decumulo meccanico: l'uovo viene fatto passare attraverso pipette di diverso calibro, da diametri più grandi a diametri più piccoli, fino al completo distacco di tutte le cellule che lo circondano.
In genere, i protocolli di laboratorio FIVET combinano entrambi i metodi per decumulare le uova in modo più efficace. Dopo la decumulazione, è necessario controllare se le uova sono mature per poter eseguire l'ICSI. Per fare questo, è necessario visualizzare il corpuscolo polare nello spazio perivitellino degli ovuli. La decumulazione degli ovuli, nota anche come denudazione, è un passo necessario prima di fare l'iniezione intracitoplasmatica dello sperma.
Preparazione degli Spermatozoi per l'ICSI
Per la preparazione del campione seminale è necessaria la capacitazione degli spermatozoi: il plasma seminale viene rimosso e lo sperma di altissima qualità viene concentrato in un nuovo mezzo di coltura. Nel caso in cui il campione seminale non risultasse idoneo per la procedura di fecondazione per mancanza di spermatozoi, questi ultimi potranno essere prelevati chirurgicamente direttamente dal testicolo e/o epididimo a seguito di attenta valutazione medica e previo consenso del paziente. Tale prelievo può essere effettuato in anestesia locale o in sedazione. In caso di fattore maschile grave, è possibile ottenere un numero inferiore di spermatozoi di qualità inferiore. Infatti, a volte è necessario ottenere lo sperma con una puntura testicolare o una biopsia per fare l'ICSI. Nonostante ciò, anche se è più complicato, l'ICSI può essere fatto anche in queste condizioni, poiché per l'iniezione sono necessari solo tanti spermatozoi vivi quanti sono gli ovuli.
È possibile effettuare un'iniezione intracitoplasmatica lenta di sperma? Sì, la cosa più importante nel fare un'ICSI è assicurarsi che gli spermatozoi siano vivi. Nei campioni di sperma astenozoospermico con ridotta motilità spermatica, si cercherà di selezionare spermatozoi che si muovano il più rettilinei possibile e che abbiano una buona morfologia.
L'Iniezione Intracitoplasmatica: Il Cuore della Tecnica ICSI
Il modo di fecondare le ovuli è ciò che differenzia la tecnica ICSI dalla FIV convenzionale. Come suggerisce il nome, l'ICSI prevede l'iniezione di sperma direttamente nel citoplasma dell'ovulo. Per fare ciò, si seguono attentamente i seguenti passi:
- Preparazione iniziale: le pipette di mantenimento e di microiniezione (ICSI) sono posizionate su un microscopio rovesciato. La piastra ICSI viene quindi preparata con gocce di terreno di coltura in cui gli ovuli saranno posizionati da un lato e gli spermatozoi dall'altro.
- Selezione dello spermatozoo: il campione di sperma viene osservato alla ricerca della migliore qualità e, una volta selezionato, deve essere immobilizzato con un rapido movimento della pipetta ICSI per rompere la coda. Lo sperma viene poi aspirato con questa stessa pipetta. Con la fecondazione ICSI c’è inoltre un risparmio notevole di spermatozoi, in quanto ne basta solo uno per ogni ovocita.
- Orientamento dell’ovulo: per non danneggiare le strutture interne dell'uovo con l'iniezione, l'uovo viene posto rivolto verso l'alto con il suo corpuscolo polare e viene tenuto dalla pipetta di tenuta in modo che non si muova.
- Iniezione intracitoplasmatica dello sperma: l'uovo viene delicatamente premuto con la pipetta di iniezione per passare attraverso la zona pellucida e la membrana interna. Una volta all'interno dell'uovo, un po' di citoplasma viene succhiato fino a quando non entra in contatto con lo sperma, e poi viene delicatamente introdotto all'interno dell'uovo.
- Valutazione finale: il tipo di rottura dell'uovo fornisce informazioni sulla qualità dell'uovo e può condizionarne l'ulteriore sviluppo. Pertanto, è necessario valutare il tipo di rottura, che può essere per pressione o per aspirazione.
Una volta completato l'intero processo ICSI, è importante notare anche le caratteristiche morfologiche delle uova: corpuscolo polare, citoplasma, spazio perivitellino, zona pellucida, ecc. Infine, le uova vengono conservate in piastre di coltura nell'incubatrice, in attesa di valutare se la fecondazione si è verificata. Questo avviene dopo circa 24 ore.
Tecnica #ICSI
Coltura e Valutazione degli Embrioni Nati da ICSI
Dopo 3-5 giorni in laboratorio gli ovociti fecondati (zigoti) generano dei pre-embrioni successivamente trasferiti nell’utero materno, in attesa del successivo sviluppo in feto. Dopo la fecondazione e durante tutto lo sviluppo embrionale, è necessario valutare le caratteristiche morfocinetiche degli embrioni con l'obiettivo di trasferire quelli di migliore qualità e con una maggiore possibilità di impianto, seguendo gli stessi criteri utilizzati per la FIVET tradizionale.
Il Trasferimento Embrionale nell'ICSI
Tenendo conto delle caratteristiche del trattamento e del numero di embrioni ottenuti, il trasferimento di embrioni può essere effettuato il giorno 3 o il giorno 5. A questo scopo, l'embrione o gli embrioni della migliore qualità saranno selezionati in base ai parametri discussi. Il transfer viene eseguito senza anestesia. Mediamente si ottiene il 20-30% di gravidanza dopo il transfer. La procedura prevede che il ginecologo, attraverso un catetere molto sottile, inserisca gli embrioni nella cavità uterina. Successivamente il biologo verifica che nessun embrione sia rimasto all’interno del catetere impiegato per l’intervento. Se ciò si verifica viene ripetuto il transfer per inserire gli embrioni rimasti.
Vantaggi dell'ICSI e la Crioconservazione
Con la tecnica ICSI è possibile crioconservare sia gli ovociti che gli embrioni vitali in esubero per un ulteriore tentativo. Anche per gli embrioni prodotti tramite ICSI, quelli in eccesso possono essere vitrificati per un uso futuro, seguendo le stesse modalità della FIVET.
Confronto tra FIVET e ICSI: Scegliere l'Approccio Giusto
La prima differenza sostanziale è dunque quella del modo in cui i due gameti si incontrano: nella FIVET in modo naturale, nell’ICSI con un’iniezione intracitoplasmatica. La differenza sta nel modo in cui la fecondazione avviene una volta che gli ovuli e lo sperma sono stati ottenuti in laboratorio.
Indicazioni Specifiche per Ogni Tecnica
Nonostante l’iter di prelievo, coltura e transfer coincidano, le due metodiche non sono speculari. Sono indicate per tipologie di pazienti diverse a seconda del problema di fertilità che c’è alla base. Mentre la FIVET convenzionale è indicata in diversi casi di infertilità, inclusi problemi tubarici, endometriosi lieve, fattore maschile lieve o inspiegata infertilità, la ICSI è specificamente raccomandata quando motilità e numero di spermatozoi risultano gravemente ridotti o in situazioni in cui si teme che la fecondazione spontanea non possa avvenire.
L'Importanza della Diagnosi Preliminare
È importante sottoporsi a tali tecniche solo dopo un completo approfondimento diagnostico, al fine di individuare per ogni coppia un trattamento personalizzato e dunque potenzialmente più efficace. Questo garantisce che la tecnica scelta sia la più appropriata per le specifiche esigenze della coppia.
Aspetti Pratici e Consigli per le Coppie
Esami Preliminari Indispensabili
Gli esami necessari prima di una FIVET o ICSI sono tutti quegli esami che vanno a verificare le condizioni cliniche che possono essere di ostacolo all’impianto dell’embrione o alla prosecuzione della gravidanza. Nella donna, questi includono esami della funzionalità tiroidea, studio endoscopico della cavità uterina e analisi dell’autoimmunità, screening della trombofilia e mappa cromosomica. Ovviamente, si richiedono tutti i test diagnostici, da quelli basilari a quelli più specifici a seconda del caso, per entrambi i partner.
La Vita Quotidiana Durante il Trattamento
Per permettere alla donna di affrontare un ciclo di Procreazione medicalmente assistita in tutta serenità, è sempre consigliato dagli specialisti condurre una vita normale prima, durante e anche dopo il trattamento. Infatti, stare a letto giorni e giorni dopo il trattamento non ha alcun valore nell'instaurarsi o meno di una gravidanza.
L'Attesa della Beta: Il Test di Gravidanza
La paziente dovrebbe aspettare circa 9-12 giorni per fare un test di gravidanza per vedere se la FIV-ICSI ha avuto successo. Questo test può essere eseguito sia sulle urine che sul sangue e misura la quantità di ormone beta hCG. Pertanto, questo periodo di tempo tra il trasferimento di embrioni e il test di gravidanza è comunemente chiamato "L’attesa della beta". La maggior parte degli specialisti raccomanda di continuare con la routine quotidiana e di evitare di pensare se il trattamento avrà avuto successo durante l'intero periodo di beta.
Tecniche Correlate e Progressi
Crioconservazione degli Ovociti
Le pazienti accettate nel programma di crioconservazione degli ovuli vengono sottoposte a induzione farmacologica di una ovulazione multipla. L'induzione della ovulazione multipla viene attentamente monitorata con valutazioni ecografiche e ormonali, ed al termine della stimolazione si effettua il prelievo degli ovociti per via transvaginale (procedura di chirurgia ambulatoriale eseguita in sedoanalgesia). La durata dell'intera procedura (inizio della stimolazione/prelievo degli ovociti) varia a seconda della fase del ciclo in cui la paziente si trova al momento dell'inizio della stimolazione; ma, di massima, non è superiore ai 14 giorni. Al momento del loro utilizzo, che può avvenire anche dopo molti anni, gli ovociti crioconservati potranno essere inseminati mediante la tecnica di iniezione dello spermatozoo nel citoplasma dell'ovocita (ICSI - Intra-Cytoplasmic Sperm Injection).
Diagnosi Genetica Preimpianto (DGP) Post-ICSI
La diagnosi genetica preimpianto o DGP consiste nell'analisi genetica di una cellula dell'embrione per scoprire se soffre di un'alterazione genetica. Questa biopsia cellulare viene normalmente effettuata 3 giorni dopo l'ICSI quando l'embrione ha circa 8 cellule. Tuttavia, è anche possibile fare la PGD con blastocisti, biopsiando diverse cellule del suo trofoectoderma.
Inseminazione Intrauterina (IUI): Una Metodica di Primo Livello
L’inseminazione intrauterina è una metodica di primo livello nella quale gli spermatozoi del partner vengono selezionati ed inseriti direttamente in cavità uterina, al fine di favorire l’incontro con i gameti femminili (ovociti). È una procedura totalmente ambulatoriale. L’inseminazione intrauterina consiste nell’inserire gli spermatozoi direttamente all’interno dell’utero materno nei giorni prossimi alla ovulazione.
Il liquido seminale, una volta prelevato, viene opportunamente trattato in laboratorio con un procedimento chiamato capacitazione in modo da selezionare gli spermatozoi più mobili e resistenti che vengono poi inseriti direttamente all’interno della cavità uterina (con l’ausilio di un tubicino di plastica e senza procurare alcun dolore). La fecondazione intrauterina è indicata per le coppie in cui non viene evidenziato alcun problema apparente (cosiddetto “fattore idiopatico”) e per quei casi in cui l’uomo ha lievi problematiche come oligozoospermia (numero di spermatozoi bassi) e/o astenozoospermia (motilità bassa).
La IUI ha una procedura in cui il ciclo mestruale viene monitorato attentamente con ecografie e spesso l'ovulazione viene indotta attraverso farmaci. Se il ciclo di inseminazione intrauterina fallisce, la donna avrà la mestruazione circa 14 giorni dopo. Se la donna non ha la mestruazione dovrà effettuare un dosaggio plasmatico quantitativo dell’hCG che, se positivo, viene ripetuto 2 giorni dopo. Se il valore del secondo dosaggio plasmatico dell’hCG è almeno raddoppiato rispetto a quello del primo, si esegue un’ecografia pelvica con sonda vaginale bidimensionale 2-3 settimane dopo la IUI propriamente detta. Con la sonda transvaginale si può visualizzare la camera gestazionale già alla quarta settimana di amenorrea (assenza di mestruazione). La localizzazione del sacco gestazionale all’interno dell’utero è importante per escludere la presenza di una gravidanza ectopica o extrauterina.
Il Ruolo dei Centri Specializzati e le Tecnologie Avanzate
Il nostro Centro specializzato in Procreazione medicalmente assistita garantisce un’assistenza multidisciplinare per ogni fase del trattamento, con un approccio personalizzato e il supporto di tecnologie all’avanguardia. Ogni coppia è accompagnata da un team di esperti che lavora per massimizzare le probabilità di successo, rispettando al contempo i desideri e le esigenze individuali.
Da più di 25 anni, Ospedale Santa Maria sostiene le coppie nel desiderio più grande, quello di avere un figlio. Agli aspiranti genitori la struttura offre servizi creati intorno alle loro esigenze, assicurando personale altamente specializzato, tecnologie innovative ed ambienti confortevoli. L’Ospedale Santa Maria è stato uno dei primi Centri in Italia ad applicare la tecnica ICSI, effettuando dal 1991 ad oggi oltre 10.000 prelievi ovocitari, da cui sono state ottenute circa 2.500 gravidanze e altrettanti bambini nati.
tags: #spiegazione #percorso #icsi #fivet