Il parto non si conclude con l’uscita del bambino; dopo la nascita, infatti, è necessaria l'espulsione della placenta dall'utero. Questa fase cruciale, nota come secondamento, è fondamentale per la salute della neomamma. La ritenzione della placenta è una complicanza rara del parto, che si verifica quando la placenta non esce ma rimane all'interno dell'utero dopo la nascita del bambino. Questo evento si manifesta in circa l'1-3% dei parti con bambini nati vivi, o nel 2% dei parti secondo altre stime, e richiede un'attenta gestione per prevenire gravi complicazioni.
Cos'è la Ritenzione Placentare e il Processo di Secondamento
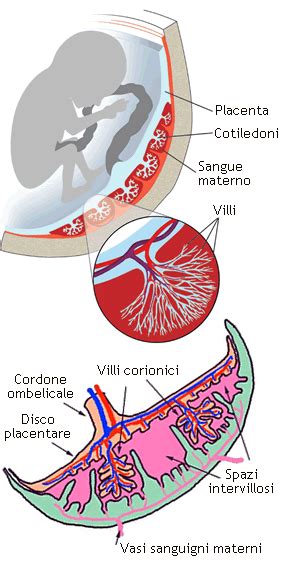
Il secondamento è la fase finale del parto e consiste nell'espulsione della placenta e di altri annessi fetali, come membrane e liquido amniotico, dopo l'uscita del bambino. In condizioni fisiologiche normali, il terzo stadio del travaglio, noto come secondamento, prevede l'espulsione completa della placenta e delle membrane entro 30 minuti dal momento della nascita del bambino. Il più delle volte il secondamento avviene in maniera naturale: dopo l'espulsione del bambino, segue anche tutto il resto. Altre volte, invece, richiede qualche manovra in più da parte dell'ostetrica e, raramente, del ginecologo.
Si parla di placenta ritenuta quando parte della placenta o delle membrare restano nell'utero. Questa condizione può essere classificata in ritenzione parziale, quando solo una parte della placenta rimane nell'utero dopo il parto, o ritenzione completa, che significa che l'intera placenta non è stata espulsa.
Forme Specifiche di Ritenzione Placentare
Esistono diverse modalità in cui la placenta può rimanere ritenuta, ognuna con le proprie specificità e implicazioni:
- Placenta "incarcerata" o "intrappolata": Questa condizione si verifica quando la placenta si stacca completamente dalla parete uterina ma non viene espulsa, rimanendo intrappolata nell’utero. Nonostante il distacco, fattori meccanici possono impedirne la fuoriuscita.
- Placenta accreta, increta o percreta: La placenta accreta è una condizione in cui la placenta si attacca troppo profondamente alla parete dell'utero causando complicazioni nel parto e provocando, in molti casi, gravi emorragie. Nelle varianti increta e percreta, l'invasione della parete uterina è ancora più profonda, con la placenta che invade il miometrio (increta) o addirittura lo attraversa raggiungendo altri organi (percreta). Queste forme sono caratterizzate da anomalie nell'aderenza della placenta, che rendono il suo distacco spontaneo estremamente difficile o impossibile.
- Ritenzione di frammenti di placenta o di membrane amniotiche: Questa condizione medica si verifica quando, dopo il parto (sia esso vaginale o cesareo), piccole porzioni di tessuto placentare o del sacco amniotico rimangono all'interno della cavità uterina. Un secondamento incompleto si manifesta quando la placenta non è riuscita a staccarsi dall’utero in maniera uniforme e completa; tale fenomeno riguarda quindi la “prima parte” del secondamento, ovvero il distacco della placenta dalla cavità uterina.
Fattori di Rischio per la Placenta Ritenuta
Anche se la placenta ritenuta può essere un rischio per qualsiasi donna, alcuni fattori aumentano la probabilità che questa condizione si verifichi. La causa esatta della placenta ritenuta non è sempre chiara, ma diversi elementi possono predisporre a tale complicanza.
Tra i fattori di rischio più riconosciuti si annoverano:
- Età materna avanzata: La ritenzione della placenta è più comune nelle donne con più di 30 anni.
- Parto prematuro: Le donne che partoriscono prematuramente prima della 34a settimana di gestazione hanno un rischio maggiore.
- Anomalie strutturali o interventi uterini pregressi: Una storia di interventi chirurgici uterini, come un precedente taglio cesareo, o la presenza di fibromi uterini può aumentare il rischio.
- Placenta previa: Questa condizione, in cui la placenta si impianta troppo vicina o sopra l'apertura cervicale, è un fattore predisponente.
- Dinamiche del travaglio: Un travaglio prolungato può contribuire alla ritenzione.
- Gravidanze multiple: Le donne che portano avanti gravidanze gemellari o multiple sono a maggior rischio.
- Distacco di placenta: Anche il distacco di placenta, una condizione in cui la placenta si separa dalla parete uterina prima della nascita, può essere un fattore.
- Obesità materna: L'obesità può influenzare il rischio di questa complicanza.
- Storia pregressa: Una storia di precedente placenta ritenuta aumenta la probabilità che l'evento si ripeta.
- Aderenza anomala: Una delle cause principali, in particolare per la ritenzione di frammenti, è l'aderenza anomala dei cotiledoni placentari (le unità funzionali della placenta) al miometrio, lo strato muscolare dell'utero.
- Vescica piena: In alcuni casi, anche la minzione può essere d’aiuto poiché la vescica piena può essere d’ostacolo all’espulsione.
Gravidanze a Rischio - Fattori di rischio prima del Concepimento - Patologie nei nove mesi
Sintomi e Segni della Placenta Ritenuta: Tempistiche e Manifestazioni Cliniche
Il riconoscimento tempestivo dei sintomi è cruciale per la gestione della placenta ritenuta. Il segno più evidente di tale problematica è dato dalla mancata nascita di tutta la placenta o di una parte di essa entro un’ora dal parto.
Se la placenta non viene espulsa in tempi adeguati, la madre è esposta a un rischio di infezione e di emorragia post-parto maggiori, fino al rischio di morte. Una placenta espulsa in maniera incompleta può provocare conseguenze anche gravi per la neomamma, che va incontro a dolori, emorragie e infezioni.
Nella variante senza emorragia immediata, i sintomi possono non essere evidenti nelle prime ore dopo il parto. Tuttavia, se vi è una parziale ritenzione di placenta all’interno del corpo materno, le donne presentano generalmente sintomi il giorno successivo al parto o nelle settimane seguenti. Questi includono:
- Sanguinamento persistente: Questo è un sintomo chiave. Può manifestarsi come un'emorragia postpartum particolarmente intensa e pericolosa immediatamente dopo il parto, oppure come sanguinamento persistente e scarse e continue perdite ematiche nei giorni o settimane successive. Se i medici non si accorgono dei residui di placenta rimasti nell'utero, solitamente si formano delle perdite di sangue emorragiche che l'utero, incapace di contrarsi come dovrebbe, non riesce ad arrestare.
- Dolore: Le donne possono sperimentare forti crampi e dolore pelvico persistente, che può essere descritto come un crampo simile a quello mestruale ma più intenso e continuo.
- Febbre: La presenza di febbre è un segno comune di possibile infezione in corso.
- Perdite vaginali atipiche: Queste possono includere secrezioni maleodoranti o fetide, segno di una possibile infezione in corso.
- Difficoltà nell'involuzione uterina: La presenza di materiale organico residuo all'interno dell'utero impedisce all'organo di contrarsi correttamente, processo noto come involuzione uterina. Questo può portare a un utero che non si contrae come dovrebbe.
Il codice ICD-11 JB0B.1 si riferisce specificamente ai casi in cui questa ritenzione non è accompagnata da un'emorragia immediata o massiva. Sebbene l'assenza di emorragia possa sembrare meno allarmante, la presenza di materiale organico residuo all'interno dell'utero crea un terreno di coltura ideale per la proliferazione batterica, aumentando il rischio di infezioni.
Diagnosi della Placenta Ritenuta
Una diagnosi accurata e tempestiva è fondamentale per prevenire complicazioni gravi. Il processo diagnostico inizia subito dopo il parto e prosegue con monitoraggi specifici in caso di sospetto.
- Anamnesi ed esame obiettivo: La diagnosi inizia con un'attenta anamnesi e un esame obiettivo. Il medico valuterà la consistenza dell’utero e l’altezza del fondo uterino, oltre a ispezionare le perdite vaginali.
- Ispezione meticolosa della placenta: Un passaggio cruciale è l'ispezione meticolosa della placenta dopo la sua espulsione. L'ostetrica o il ginecologo devono verificare che tutti i cotiledoni siano presenti e che le membrane siano integre. Se appare integra non c'è motivo di pensare che non sia andato a buon fine. Nella maggior parte dei casi, l'équipe medica si accorge della placenta ritenuta già durante il secondamento, o subito dopo, o perché questa non è integra, come dicevamo, o perché è in atto un'emorragia. Un errore medico può essere la mancanza di controllo dell’integrità della placenta al termine del parto spontaneo o del taglio cesareo.
- Ecografia Pelvica (Transvaginale o Addominale): È l'esame di primo livello e il più efficace per confermare la presenza di residui. L'ecografia permette di visualizzare masse iperecogene (aree più chiare) all'interno della cavità uterina che indicano la presenza di tessuto placentare o coaguli organizzati. Un medico controllerà se c'è sanguinamento, esaminerà il tuo addome e potrebbe usare l'ecografia per cercare eventuali tessuti placentari rimanenti.
- Esami del Sangue: Vengono eseguiti per monitorare i segni di infezione o anemia. Un aumento dei globuli bianchi (leucocitosi) e della Proteina C Reattiva (PCR) suggerisce un processo infiammatorio o infettivo. Gli esami del sangue possono aiutare a determinare se c'è un'infezione.
Un esempio di ritardo diagnostico si può riscontrare nel caso in cui una paziente, dopo un parto indotto con ventosa, venga visitata da un medico che non rileva anomalie immediate, salvo poi, a distanza di giorni, un altro medico riscontri "fuoriuscita di materiale velamentoso da residuo membranaceo". Successivamente, anche a distanza di settimane, ulteriori controlli possono rivelare un "utero in involuzione, cavita' atrofica" e la persistenza di materiale, con la necessità di valutare se intervenire o meno, come nel caso di una paziente a cui viene sconsigliato il raschiamento per rischio di perforazione a causa di un utero sottile, suggerendole di aspettare il ciclo o fare un'isteroscopia.
Prevenzione e Gestione Attiva del Secondamento
Esiste la possibilità di prevenire l’evento eseguendo una serie di azioni che promuovono la completa rimozione della placenta durante il terzo stadio del parto.
Queste azioni, che rientrano nella gestione attiva del terzo stadio del travaglio, sono così strutturate:
- Utilizzo di farmaci uterotonici: Somministrazione di farmaci per aumentare la contrattilità dell’utero e rilasciare la placenta. Tra questi l’ossitocina è la prima scelta. La somministrazione di farmaci appena dopo la nascita del bambino serve per aiutare e facilitare l’espulsione.
- Applicazione di una trazione controllata del cordone ombelicale: Questa manovra viene eseguita dopo aver tagliato il cordone.
- Massaggio uterino: Associato alla trazione controllata, il massaggio uterino può favorire il distacco e l'espulsione.
Per quanto riguarda il secondamento della placenta, esistono due differenti approcci di attesa: uno spontaneo e uno meccanico. Il secondamento spontaneo è un approccio naturale che permette al corpo della donna di espellerla naturalmente. Anche l'allattamento al seno può aiutare poiché, provocando contrazioni, consente l’espulsione della placenta dall’utero. In alcuni casi anche la minzione può essere d’aiuto, poiché la vescica piena può essere d’ostacolo all’espulsione.
Trattamento della Placenta Ritenuta
Il trattamento della ritenzione di frammenti di placenta, o della placenta ritenuta nel suo complesso, mira a svuotare completamente l'utero per prevenire infezioni e future emorragie. È fondamentale cercare assistenza medica tempestivamente per prevenire potenziali complicazioni.
Le opzioni di trattamento includono:
- Intervento manuale del personale sanitario: Altre volte, invece, è richiesto un intervento manuale, in particolare quando la placenta ha aderito all'utero, e può essere una manovra dolorosa, seppur necessaria.
- Gestione Farmacologica: Se i frammenti sono di piccole dimensioni e non vi sono segni di infezione, il medico può prescrivere farmaci uterotonici (come l'ossitocina o analoghi delle prostaglandine come il misoprostolo). Solitamente basta intervenire con la somministrazione di farmaci per favorire le contrazioni uterine, volte ad espellere completamente gli annessi fetali.
- Rimozione manuale: La rimozione manuale può essere effettuata da un operatore sanitario.
- Revisione della cavità uterina (raschiamento - D&C): Quando nonostante queste accortezze restano comunque dei residui in utero, si passa alla revisione della cavità uterina, conosciuta col nome comune di raschiamento, una pratica che di solito si svolge sotto anestesia locale o generale con l'aiuto di strumenti medici, praticata da un ginecologo. Questo è il trattamento tradizionale per i prodotti residui del concepimento (RPOC) dopo il parto.
- Isteroscopia: Presso centri specializzati, è possibile trattare i residui placentari con tecniche innovative. Innanzitutto, l’isteroscopia permette di esaminare visivamente la cavità uterina e, pertanto, di rimuovere sotto visione la patologia asportandola completamente in modo sicuro ed efficace.
- Tecniche avanzate per RPOC ipervascolarizzati: In caso di RPOC ipervascolarizzati, la paziente verrà dapprima sottoposta ad embolizzazione ultraselettiva del vaso afferente al residuo placentare, con tecniche di radiologia interventistica ultramoderne. La procedura di resezione isteroscopica del RPOC, se ipervascolarizzato, viene effettuata dopo 24 ore dalla procedura di embolizzazione.
- Morcellamento isteroscopico: Negli ultimi anni il morcellamento isteroscopico, nuova tecnica meccanica già usata per l'asportazione di polipi endometriali e miomi sottomucosi, è stato utilizzato per i RPOC. Questo nuovo strumento risulta essere molto efficace in termini di riduzione del tasso di aderenze intrauterine e di sicurezza intraoperatoria nella rimozione dei residui placentari. Al termine della procedura viene controllata l’emostasi e nella maggior parte dei casi di residui non/scarsamente vascolarizzati, la dimissione avviene dopo 3 ore dalla procedura, senza necessità di ricovero presso un reparto di degenza.
- Terapia con metotrexato: Il ginecologo valuterà se si può semplicemente monitorare il progressivo riassorbimento, mediante controllo ecografico transvaginale, oppure ricorrere all’asportazione completa in sede di isteroscopia operativa. O, ancora optare per una terapia con metotrexato, farmaco chemioterapico usato anche per facilitare il riassorbimento del materiale placentare residuo.
- Intervento chirurgico: In alcuni casi, potrebbe essere necessario un intervento chirurgico.
Non tentare di rimuovere la placenta da sola. Se i medici non si accorgono dei residui di placenta rimasti nell'utero, solitamente si formano delle perdite di sangue emorragiche che l'utero, incapace di contrarsi come dovrebbe, non riesce ad arrestare.
Un esempio di trattamento posticipato riguarda una paziente che, dopo cinquanta giorni da un taglio cesareo, riceve la diagnosi di "residuo di placenta increta". Questo porta a un'isteroscopia per prelevare un pezzetto di placenta, e tre settimane dopo, una verifica rivela che c'è ancora placenta, richiedendo un ulteriore controllo per valutare la persistenza del residuo e le eventuali azioni terapeutiche future.
Complicazioni e Rischi Associati
La placenta ritenuta, se non trattata tempestivamente, può portare a conseguenze gravi e potenzialmente letali per la madre.
Le complicazioni principali includono:
- Emorragia postpartum: Questa è la complicanza più immediata e pericolosa. La condizione, infatti, può provocare un'emorragia postpartum particolarmente intensa e pericolosa. I rischi della placenta ritenuta non trattata includono emorragia abbondante.
- Infezione: L'utero in involuzione, con la presenza di materiale organico residuo, crea un terreno di coltura ideale per la proliferazione batterica. Questo aumenta il rischio di infezioni uterine, che possono diventare sistemiche.
- Danno all'utero: La placenta ritenuta non trattata può causare potenziale danno all'utero, soprattutto se si tenta una rimozione inadeguata o se si verificano infezioni gravi.
- Rischio di morte: In casi gravi di emorragia o infezione non controllata, c'è un elevato rischio di morte della madre.
- Rischi legati all'anestesia: L’utilizzo di anestetici in caso di rimozione chirurgica della placenta può comportare ulteriori rischi, soprattutto se si prevede di allattare immediatamente dopo la nascita.
- Mancata involuzione uterina: La presenza dei residui impedisce all'utero di contrarsi correttamente e ritornare alle sue dimensioni pre-gravidiche, aumentando il rischio di sanguinamento e infezioni.
- Problemi in gravidanze future: Alcuni studi suggeriscono una maggiore vulnerabilità a emorragie del post parto in gravidanze successive, qualora si sia verificata una ritenzione placentare.
Errori Medici, Responsabilità e Assistenza Legale
Per i professionisti sanitari, quali medici ed ostetriche, la priorità è quella di assicurarsi che tutta la placenta sia fuoriuscita durante il secondamento. Tuttavia, possono verificarsi errori medici che compromettono la sicurezza della paziente.
Gli errori medici che possono verificarsi durante questo momento includono:
- Fallimento del secondamento completo: Ciò può essere dovuto a mancanza di conoscenza tecnica ed esperienza.
- Mancanza di controllo dell’integrità della placenta: Al termine del parto spontaneo o del taglio cesareo, la mancata verifica che tutti i cotiledoni siano presenti e le membrane integre costituisce un errore.
- Ritardo o negligenza nella prescrizione di farmaci: Farmaci come l’Ossitocina, essenziali per permettere la contrazione dell’utero, se non prescritti o somministrati in tempo utile, possono portare a complicanze.
- Ritardo o fallimento nel riconoscere i sintomi materni: La mancata o ritardata diagnosi di sintomi quali sanguinamento ed infezione è un grave errore.
- Mancata prescrizione di antibiotici per la madre: In caso di sospetta o accertata infezione, la mancata profilassi o terapia antibiotica può peggiorare il quadro clinico.
- Ritardo o negligenza nel fare diagnosi di placenta ritenuta: L’utilizzo dell’ecografia è fondamentale per una diagnosi precisa, e un ritardo in tal senso può avere serie ripercussioni.
Un errore del ginecologo o dell’ostetrica per mancata o ritardata diagnosi potrebbe portare, nei casi più gravi, anche al decesso della madre o del bambino, e la morte costituisce la lesione maggiore del bene giuridico della vita. In caso di placenta ritenuta bisogna verificare tutte le metodiche scelte dal ginecologo o dall’ostetrica. Un passaggio fondamentale se ci si trova davanti ad un caso di malasanità.
Gli avvocati di Dannidaparto.legal hanno un'esperienza pluriennale in casi di danni occorsi al neonato e alla madre a causa errori medici. Un medico legale, anche coadiuvato da uno specialista e da un avvocato, può capire se vi sia stato un errore nella diagnosi, nell’esecuzione del trattamento sanitario o nello svolgimento della terapia e, di conseguenza, se c’è responsabilità del medico, dell’equipe o dell’Ospedale (siano anche una Casa di cura o una Clinica). In questi casi anche i familiari del paziente vittima di malasanità potrebbero avere diritto al risarcimento, in particolare il marito (il convivente more uxorio o il partner convivente) i genitori, il figlio o la figlia, i fratelli o le sorelle o gli eredi.
Prognosi e Monitoraggio Post-Trattamento
La prognosi per le donne con ritenzione di frammenti placentari senza emorragia è eccellente, a condizione che la diagnosi sia tempestiva e il trattamento adeguato. Un monitoraggio accurato eviterà i problemi legati a questa rara complicanza tardiva.
Dopo le dimissioni dall'ospedale, è fondamentale che la neo-mamma monitori il proprio stato di salute. La placenta ritenuta è un'eventualità rara che colpisce pochissime mamme e non deve preoccupare: ostetriche e ginecologi sono in grado di valutare lo stato della placenta durante il secondamento e intervenire subito senza complicazioni.
Tuttavia, è importante notare che la placenta ritenuta può tornare anche dopo un trattamento riuscito. I prodotti residui del concepimento (RPOC) possono presentarsi dopo un aborto precoce o tardivo, dopo una interruzione di gravidanza precoce o tardivo (TOP) o dopo un parto vaginale o un taglio cesareo.
La decisione terapeutica attuale dipende dalle dimensioni del materiale placentare ritenuto, dal suo grado di vascolarizzazione e dalla sintomatologia riportata dalla paziente: si possono avere scarse e continue perdite ematiche o febbre o, ancora, dolore.
Valutando i diversi aspetti presenti nel singolo caso, il ginecologo valuterà se si può semplicemente monitorare il progressivo riassorbimento, mediante controllo ecografico transvaginale, oppure ricorrere all’asportazione completa in sede di isteroscopia operativa.