I disrafismi spinali rappresentano un gruppo eterogeneo di malformazioni congenite rare che possono interessare la colonna vertebrale, il midollo spinale o entrambi. Queste condizioni, spesso di origine genetica o legate a fattori ambientali durante le prime fasi dello sviluppo fetale, possono manifestarsi con gradi diversi di severità, dalle forme occulte e meno gravi fino a quelle più complesse e invalidanti. Tra le complicazioni che possono emergere con lo sviluppo dei pazienti affetti da disrafismi spinali, un ruolo di particolare rilievo assume la sindrome da ancoraggio midollare, conosciuta anche come tethered cord syndrome. Questa condizione, caratterizzata da un progressivo stiramento del midollo spinale, richiede una comprensione approfondita sia per la diagnosi che per la gestione clinica. La diagnosi precoce, in molti casi resa possibile attraverso tecniche prenatali come l'amniocentesi e la villocentesi, assume un'importanza cruciale per un approccio terapeutico tempestivo e mirato.
I Disrafismi Spinali: Classificazione e Caratteristiche Cliniche
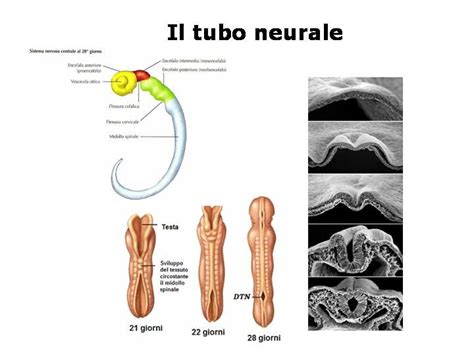
I disrafismi spinali sono un gruppo eterogeneo di malformazioni congenite rare della colonna vertebrale o del midollo o di entrambi. Queste anomalie derivano da un difetto nella chiusura del tubo neurale durante le prime settimane di gestazione, un processo fondamentale per la formazione del sistema nervoso centrale. Le forme semplici includono malformazioni solitarie, note come spina bifida, che può essere aperta od occulta. Tra le manifestazioni di spina bifida si annoverano il mielocele, il mielomeningocele e il lipomielomeningocele, ciascuno con specifiche caratteristiche e implicazioni cliniche.
Il Mielomeningocele
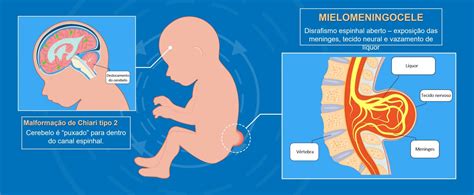
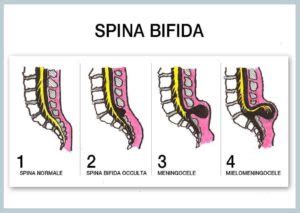
Il mielomeningocele è la variante più diffusa e anche più grave di spina bifida. Si caratterizza per la protrusione, dalla sede di mancata chiusura, di una sacca contenente midollo spinale, meningi, nervi e liquido cefalorachidiano. Questa esposizione delle strutture nervose al di fuori del canale vertebrale può portare a danni neurologici di varia entità, spesso associati a paralisi degli arti inferiori, disturbi della sensibilità, problemi vescicali e intestinali, e idrocefalo.
Il Meningocele
Il meningocele assomiglia al mielomeningocele, tranne per la presenza, nella sacca protrusa, delle sole meningi e del liquido cefalorachidiano, ma non del midollo spinale. Questa distinzione è cruciale poiché l'assenza del midollo spinale nella sacca protrusa tende a correlarsi con deficit neurologici meno gravi rispetto al mielomeningocele, sebbene possano comunque verificarsi problemi.
La Spina Bifida Occulta
La spina bifida occulta è la variante meno grave di spina bifida. Si contraddistingue per un’alterazione a carico della colonna vertebrale, senza però protrusioni visibili o danni evidenti a carico di nervi e midollo spinale. Spesso asintomatica, può essere scoperta casualmente e talvolta è associata a segni cutanei a livello della regione lombare o lombosacrale, come ciuffi di peli, lipomi o fossette. Nonostante la sua natura meno grave, anche la spina bifida occulta può, in alcuni casi, evolvere o essere associata alla sindrome del midollo ancorato.
Forme Sindromiche e Complesse
I disrafismi spinali possono essere sindromici e associarsi a deficit dei nervi cranici. Tra questi si annovera la sindrome di Currarino, che consiste nella presenza di meningocele presacrale, regressione caudale e malformazione anorettale. In questi contesti complessi, con lo sviluppo è possibile la sindrome da ancoraggio midollare, che aggiunge un ulteriore livello di complessità alla gestione clinica e riabilitativa del paziente. La probabilità di una tale associazione è particolarmente elevata in presenza di malformazioni multiple, configurando un quadro polimalformativo.
La Sindrome del Midollo Ancorato: Meccanismo, Sintomi e Diagnosi
La sindrome del midollo ancorato, o "tethered cord syndrome", è una condizione neurologica progressiva che si manifesta quando il midollo spinale è attaccato in modo anomalo alle strutture circostanti all'interno del canale spinale. La sindrome primitiva del midollo ancorato è una malformazione congenita non sindromica, di origine genetica, del canale neuroenterico, del midollo spinale e della colonna. Il meccanismo con cui questa sindrome si verifica è generalmente un ancoraggio del midollo (“tethered cord”) alle strutture circostanti a livello della malformazione. Questo ancoraggio, con la crescita del paziente, porta ad uno stiramento progressivo del midollo stesso, compromettendone la funzione e causando una serie di sintomi e complicanze.
Manifestazioni Cliniche
È caratterizzata dal progressivo deterioramento neurologico, che può includere dolore, deficit sensitivo-motorio, anomalie della deambulazione, riduzione del tono o riflessi anomali. Le alterazioni muscolo-scheletriche sono comuni e si manifestano con deformità e asimmetria dei piedi, atrofia muscolare, debolezza e insensibilità agli arti, e scoliosi. Un esempio specifico è la progressiva deformazione del piede sinistro in varismo, un segno che può indicare la presenza di un midollo ancorato. Inoltre, possono comparire sintomi a livello dell'apparato genito-urinario, come disfunzioni vescicali e intestinali, che spesso peggiorano con il tempo.
Segni di Sospetto e Valutazione Diagnostica
A volte la presenza di alterazioni cutanee, come angiomi, fossette cutanee, ciuffi di peli o masse lipomatose, a livello della linea mediana della regione lombare o lombosacrale, può essere di aiuto nel far sospettare tali patologie. Tuttavia, è soprattutto fondamentale eseguire un’attenta valutazione clinica con un accurato esame neurologico. Questo esame dovrà mettere in evidenza i deficit neurologici presenti, quali debolezza muscolare, alterazioni della sensibilità e disturbi degli sfinteri. Questi segni, seppur sottili inizialmente, tendono a peggiorare con la crescita del paziente a causa dello stiramento continuo del midollo spinale.
Prevenzione dei Difetti del Tubo Neurale
La prevenzione dei difetti del tubo neurale, inclusi molti casi di spina bifida e, indirettamente, la sindrome del midollo ancorato, è un aspetto cruciale della salute materno-fetale. Un fattore chiave universalmente riconosciuto è l'assunzione di acido folico. Assumere acido folico già da prima della gravidanza è fondamentale, poiché, come spiegato, l’acido folico ha un ruolo chiave nel favorire il corretto sviluppo fetale. È raccomandato iniziare l'integrazione di acido folico almeno un mese prima del concepimento e continuare per tutto il primo trimestre di gravidanza.
Integratori in gravidanza. L'acido folico
Altri fattori di rischio includono una storia familiare di difetti del tubo neurale, che può aumentare la probabilità che la condizione si ripresenti in gravidanze successive. Sebbene non direttamente correlata alla prevenzione delle malformazioni, è importante considerare che un'infezione delle meningi (meningite) può avere conseguenze neurologiche, anche se non è una causa diretta dei disrafismi spinali congeniti.
Diagnosi Prenatale dei Difetti del Tubo Neurale: Il Ruolo del Tri-Test, dell'Amniocentesi e della Villocentesi
La diagnosi precoce dei difetti del tubo neurale è fondamentale per consentire ai genitori e ai medici di prendere decisioni informate riguardo alla gestione della gravidanza e alla pianificazione delle cure postnatali. Diverse tecniche diagnostiche, sia di screening che invasive, sono disponibili per identificare queste condizioni.
Screening Iniziale: Il Tri-Test
Il tri-test è un esame di screening eseguito tipicamente durante il secondo trimestre di gravidanza. Questo test rileva una proteina nota come alfa-fetoproteina (AFP), i cui livelli elevati nel sangue materno sono associati ai difetti del tubo neurale. Sebbene sia un test di screening, un risultato anomalo non è diagnostico di per sé, ma indica la necessità di ulteriori indagini.
L'Amniocentesi: Una Diagnosi di Conferma
L’analisi del liquido amniotico, nota come amniocentesi, è un esame indicato in caso di tri-test dai risultati sospetti, per confermare o meno questi valori anomali. Valuta anch’esso i livelli di alfa-fetoproteina, stimando in modo più accurato il rischio per i difetti del tubo neurale. L'amniocentesi è una procedura diagnostica mininvasiva effettuata nel II trimestre di gravidanza, tipicamente tra la 15a e la 18a settimana di gestazione.
Procedura dell'Amniocentesi
Prima del prelievo si esegue un esame ecografico per valutare il numero, la vitalità e la posizione del/i feto/i e della placenta. Occorre anche misurare le dimensioni del feto e scegliere la zona più adatta per l'introduzione dell'ago, minimizzando il rischio di contatto con il feto o la placenta. Si esegue quindi una adeguata disinfezione della cute addominale e si utilizza una 'guaina' o altro tipo di involucro sterile (guanto chirurgico) per la sonda ecografica, garantendo un ambiente sterile per la procedura. Il prelievo va eseguito 'a mano libera' sotto controllo ecografico continuo, utilizzando un ecografo real-time equipaggiato con una sonda 'convex', che consente di ricostruire l'immagine in tempo reale. Questo controllo ecografico costante è essenziale per la sicurezza della procedura.
Amniocentesi in Gravidanze Gemellari
Nelle gravidanze gemellari è necessario effettuare una valutazione del numero delle placente e dei sacchi amniotici prima di eseguire il prelievo. Questo è un aspetto estremamente importante perché, di regola, i gemelli che hanno una sola placenta e che possono essere contenuti nello stesso sacco amniotico o in due sacchi differenti (gemelli monocoriali), sono geneticamente identici. In questi casi, la diagnosi di monocorionicità deve essere definitivamente accertata, e in assenza di anomalie morfologiche di uno o entrambi i feti e quando la crescita fetale non sia discordante, si procederà al campionamento ed al prelievo da un solo sacco amniotico.Al contrario, i gemelli che hanno due placente e che sono contenuti in due sacchi amniotici differenti (gemelli bicoriali) hanno ereditato dai genitori un corredo genetico differente, né più né meno come succede per i fratelli che non sono gemelli. Nelle gravidanze gemellari bicoriali, è invece necessario ottenere materiale genetico da entrambi i gemelli proprio perché il loro corredo genetico è differente. Tra le diverse tecniche riportate in letteratura, la più diffusa e meno rischiosa consiste nell'effettuare due prelievi distinti e consecutivi, con introduzione di due aghi distinti l'uno dopo l'altro sotto controllo ecografico continuo.Nel caso di anomalie ecografiche di uno o di entrambi i feti, in presenza di due sacchi amniotici differenti si procederà al prelievo in entrambi i sacchi, per escludere l'eventualità di mosaicismi, dove una parte delle cellule ha un corredo genetico diverso.
Amniocentesi Precoce
L'amniocentesi precoce, eseguita tra la 10a e la 14a settimana di gestazione, presenta maggiori difficoltà tecniche e un maggior rischio di perdita fetale, di perdita di liquido amniotico, di anomalie degli arti inferiori fetali (come il piede torto equinovaro) e di insuccesso delle colture cellulari. Per queste ragioni, l'amniocentesi è solitamente preferita nel secondo trimestre.
La Villocentesi (Biopsia del Trofoblasto)
Il prelievo di tali elementi cellulari avviene mediante tecniche diagnostiche mininvasive effettuate nel I trimestre di gravidanza (biopsia del trofoblasto o villocentesi) o nel II trimestre di gravidanza (prelievo di liquido amniotico o amniocentesi). Il prelievo dei villi coriali si effettua a partire dalla 10a settimana e non oltre la 13a settimana di gestazione.
Tecniche di Prelievo dei Villi Coriali
Per il prelievo transaddominale, si esegue una accurata disinfezione della cute e si utilizza una guaina o altro tipo di involucro sterile (guanto chirurgico) per la sonda, in modo simile all'amniocentesi. L'introduzione dell'ago avviene sotto guida ecografica. Meno frequentemente si ricorre ad un doppio ago per il prelievo.In alternativa, il prelievo può essere effettuato per via transcervicale, vale a dire utilizzando un catetere di polietilene con un mandrino di alluminio o una pinza da biopsia rigida che viene fatto passare attraverso il collo dell'utero. Questa via, sebbene efficace, può essere associata a un rischio leggermente maggiore di complicanze infettive.
Rischi e Considerazioni Associate alle Procedure Invasive di Diagnosi Prenatale
Le procedure diagnostiche invasive come l'amniocentesi e la villocentesi, pur essendo preziose per la diagnosi di condizioni fetali, non sono prive di rischi. È fondamentale che i pazienti siano pienamente informati su questi potenziali esiti.
Rischio di Perdita Fetale
L'amniocentesi aumenta dell'1-3/1000 il rischio di perdita fetale rispetto a quello naturale di qualsiasi gravidanza. L'aumento del rischio è analogo per la villocentesi. È importante sottolineare che questo rischio aggiuntivo è relativamente basso, ma significativo.
Altre Complicanze e Precauzioni
Dopo amniocentesi, il rischio di rottura delle membrane amniocoriali è all'incirca dell'1/1000. Il rischio di lesioni fetali causate dall'ago è trascurabile, ove si consideri che il prelievo deve essere effettuato sotto controllo ecografico continuo. È stato segnalato un aumento del rischio di parto pretermine dopo entrambe le procedure.Le complicanze infettive sono rare, ma più frequenti dopo i prelievi transcervicali, soprattutto se richiedono più di un tentativo.
Considerazioni Specifiche per la Villocentesi
Il prelievo dei villi coriali eseguito prima della 10a settimana di gestazione può associarsi ad un aumento del rischio di provocare lesioni degli arti del feto, motivo per cui è sconsigliato in questo periodo.
Indicazioni e Controindicazioni
Non vi sono indicazioni ad effettuare uno screening infettivologico pre-amniocentesi, né vi sono dati a favore di una profilassi antibiotica o di una terapia tocolitica (cioè rivolta a contrastare le contrazioni uterine) da utilizzare routinariamente in preparazione di un'amniocentesi o di una biopsia dei villi coriali.Nelle gestanti con gruppo sanguigno Rh negativo e con partner Rh positivo, è necessario effettuare, dopo la villocentesi, la profilassi anti-D mediante somministrazione di immunoglobuline specifiche al fine di ridurre il rischio di isoimmunizzazione Rh, una patologia che può avere conseguenze gravi per il feto/neonato. Nelle donne già immunizzate, l'esecuzione della biopsia dei villi coriali è controindicata.Nelle gestanti HIV positive non vi sono prove che la villocentesi aumenti il rischio di trasmissione del virus dalla mamma al feto, specie se il prelievo viene eseguito mentre è in atto una terapia adeguata con farmaci antiretrovirali.
Il Trattamento Chirurgico dei Disrafismi Spinali e della Sindrome del Midollo Ancorato
Il trattamento dei disrafismi spinali, in particolare delle forme più gravi come il mielomeningocele e il meningocele, e della sindrome del midollo ancorato, è prevalentemente chirurgico. L'obiettivo è prevenire o limitare i danni neurologici e migliorare la qualità di vita del paziente.
Intervento per Mielomeningocele e Meningocele
In presenza di mielomeningocele e meningocele, le due forme più serie di spina bifida, l’intervento prevede il riposizionamento corretto delle strutture nervose coinvolte e annesse (midollo spinale, nervi, meningi, liquor cefalorachidiano) e la chiusura dell’apertura. Questa operazione è eseguibile sia appena dopo la nascita che in età prenatale, attraverso l’introduzione di sottilissimi strumenti nell’utero della gestante. L'intervento prenatale ha mostrato, in alcuni studi, di poter migliorare gli esiti neurologici e ridurre l'incidenza di idrocefalo.
Intervento per la Sindrome del Midollo Ancorato
Per la sindrome del midollo ancorato, il paziente verrà quindi indirizzato verso una valutazione neurochirurgica, per un eventuale intervento di liberazione delle strutture nervose. Lo scopo di questo intervento è rimuovere, se possibile, le cause a monte del problema ortopedico o quantomeno limitarne la progressione, alleviando lo stiramento sul midollo spinale. Una volta sentito il parere del neurochirurgo, si potrà eventualmente programmare la correzione chirurgica.È fondamentale considerare che per le deformità associate a disrafismi spinali, vi è un elevato rischio di recidiva con la crescita, legato agli squilibri neurologici sottostanti. Questo significa che, anche dopo un intervento di disancoraggio, la progressione dei sintomi o la comparsa di nuove problematiche possono richiedere ulteriori interventi o un monitoraggio continuo.
Un Caso Clinico Complesso: Sindrome di Currarino e Midollo Ancorato Ricorrente
La gestione dei disrafismi spinali complessi e della sindrome del midollo ancorato richiede spesso un approccio multidisciplinare e può presentare sfide significative, come illustrato da un caso clinico di una paziente affetta da sindrome di Currarino e ancoraggio midollare ricorrente. La letteratura sul trattamento di questa sindrome è scarsa e la maggior parte degli autori descrive questi casi solo nel periodo neonatale. Mancano indicazioni chiare su approcci riabilitativi efficaci a lungo termine.
Anamnesi della Paziente
Una paziente di 22 anni giungeva per peggioramento deambulatorio paretico da circa due anni, in seguito a un precedente intervento di lisi di aderenze spinali. La sua storia clinica era complessa e multifattoriale. Alla nascita era presente agenesia dello sfintere anale e strabismo dell’occhio destro. Nel periodo perinatale era stata sottoposta a intervento di stomia con correzione della fistola retto-perineale e correzione di un lipomeningocele lombare.A 14 anni, compariva difficoltà deambulatoria con ipostenia all’arto inferiore sinistro, accompagnata da un progressivo deficit di dorsiflessione del piede. Concomitava la comparsa di una fistola sacrale cutanea. Per nuova fistolizzazione e infezione a 15 anni, associata a lombalgia, era operata di disancoraggio midollare. Successivamente, un nuovo peggioramento deambulatorio e algico la portava a un secondo intervento di disancoraggio a 16 anni. Un ulteriore peggioramento a 21 anni rendeva necessario un terzo intervento di disancoraggio, con successivo ulteriore peggioramento della sua condizione clinica. Il decorso progrediva fino a richiedere un intervento chirurgico di allungamento miotendineo degli ischiocrurali destri.L'anamnesi rivelava anche altre malformazioni e deficit: ipoacusia severa destra, deficit completo del nervo abducente destro, ipovisus dell'occhio destro, negatività delle onde T precordiali destre, malformazioni rare quali vertebra a farfalla, vertebre dismorfiche parzialmente fuse, mega sacco durale e siringomielia olomidollare. In tale contesto, si è evidenziato un paziente con piede cavo varo bilaterale in disrafismo spinale, e la probabilità di una tale associazione è particolarmente elevata in presenza di malformazioni multiple (quadro polimalformativo).
Progetto Riabilitativo e Interventi
Il progetto riabilitativo per questa paziente mirava al mantenimento dell’autonomia. Un'elettromiografia degli arti inferiori ha mostrato spasticità asimmetrica nei muscoli ileopsoas, più marcata a destra, e asimmetrica negli adduttori e nel retto femorale maggiore a sinistra, delineando un quadro di sofferenza neurogena cronica radicolare distale.La terapia con desametasone 1 mg/die, assieme alla fisiocinesiterapia, induceva un miglioramento soggettivo dell’algia e della spasticità. Le scale pre-intervento chirurgico rilevavano, per il test del cammino, una distanza di 14,4 m con bastoni canadesi; un punteggio BERG di 13; e un Time up and go di 43 secondi.Dopo l’intervento, già in prima giornata, era rilevato un miglioramento di 5,6 metri al test del cammino. Successivamente, rimanendo il Time up and Go test invariato, la distanza percorsa al walking test aumentava fino a 32,3 metri a 20 giorni. Quindi era inoculata la tossina botulinica sui muscoli ileopsoas in procedura TAC guidata e negli adduttori di sinistra. A una settimana post tossina, era notato un lieve calo della distanza percorsa, attestandosi a 27 metri. La scala Ashworth era migliorata di due punti nell'estensione delle anche bilateralmente. I parametri vitali e la soggettività a fine del test del cammino non mostravano un aumento del carico di sforzo, pur migliorando la distanza percorsa. Il follow-up è stato interrotto a causa della pandemia.
Significato del Caso Clinico
Questo è la prima descrizione nota di un approccio riabilitativo a una paziente con sindrome di Currarino, complicata da ricorrente ancoraggio midollare con paraparesi ingravescente. Sottolinea la complessità e la necessità di personalizzare le strategie terapeutiche e riabilitative in questi pazienti, data la scarsità di linee guida definitive e la natura unica di ogni caso polimalformativo.
Prospettive Future e Ricerca nel Campo dei Disrafismi Spinali
La gestione dei disrafismi spinali e della sindrome del midollo ancorato continua a evolversi grazie ai progressi nella diagnosi prenatale, nelle tecniche chirurgiche e nella riabilitazione. Tuttavia, come evidenziato dalla scarsità di letteratura sul trattamento riabilitativo a lungo termine per condizioni complesse come la sindrome di Currarino associata ad ancoraggio midollare, vi è ancora un'ampia area per la ricerca e lo sviluppo.L'obiettivo futuro è quello di affinare ulteriormente le tecniche diagnostiche non invasive per una rilevazione sempre più precoce e precisa, migliorare le strategie chirurgiche per ridurre i tassi di recidiva e sviluppare protocolli riabilitativi standardizzati ed efficaci che possano garantire ai pazienti la massima autonomia e qualità di vita possibile. L'approccio multidisciplinare, che coinvolge neurochirurghi, genetisti, neonatologi, fisiatri e riabilitatori, rimane la chiave per affrontare queste sfide complesse.

tags: #sindrome #del #midollo #ancorato #amniocentesi