L'estradiolo, spesso abbreviato in E2, è un ormone fondamentale che appartiene al gruppo degli estrogeni, il quale svolge un ruolo primario nella fisiologia femminile, soprattutto in età riproduttiva. Questo ormone è essenziale per la regolazione del ciclo mestruale, per il mantenimento della salute riproduttiva e svolge un ruolo cruciale durante i trattamenti di fertilità, come la fecondazione in vitro (FIVET). Quando i suoi livelli sono inferiori ai valori normali per l'età e la fase del ciclo mestruale della donna, si parla di estradiolo basso. Tale condizione solleva interrogativi importanti, in particolare per le donne che cercano di concepire: è possibile rimanere incinta con estradiolo basso? La risposta è complessa e dipende da numerosi fattori, ma comprendere il ruolo di questo ormone e le sue implicazioni è il primo passo per affrontare con consapevolezza le sfide legate alla fertilità.
Cos'è l'Estradiolo (E2) e il Suo Ruolo Fondamentale
L'estradiolo è il principale ormone estrogeno prodotto dal corpo umano, in particolare nelle ovaie delle donne, sebbene in misura minore sia generato anche nelle ghiandole surrenali e nei testicoli degli uomini. Si forma dal testosterone grazie all'azione dell'enzima aromatasi, presente in vari tessuti e organi, tra cui, oltre alle ovaie, i testicoli, la placenta, il cervello, le ossa, i tessuti prostatici e adiposi (grassi), e le ghiandole surrenali. Questo ormone è un "messaggero" che partecipa alla coordinazione del ciclo mestruale e che influisce anche su tessuti come l'endometrio e le ossa, oltre a molte altre funzioni dell'organismo.
Nelle donne, il 17-beta-estradiolo svolge un ruolo primario nello sviluppo del sistema riproduttivo e delle caratteristiche sessuali femminili. Contribuisce allo sviluppo dell'utero, delle tube di Falloppio, della vagina e del seno durante la pubertà, alla comparsa di peli sotto le ascelle e al pube, all'ingrossamento del bacino e alla ridistribuzione del grasso corporeo. Inoltre, favorisce l'arrivo delle prime mestruazioni.
Un'altra funzione chiave dell'estradiolo è la regolazione del ciclo mestruale e l'ovulazione. In ogni ciclo, è responsabile della formazione di un unico ovocita maturo e attiva la produzione dell'ormone luteinizzante (LH) necessario per indurre l'ovulazione. Modifica anche il muco cervicale, diminuendone la viscosità e facilitando così la motilità degli spermatozoi al suo interno; bassi livelli potrebbero rendere il muco cervicale meno favorevole al passaggio degli spermatozoi. Prepara inoltre l'endometrio, la zona dell'utero, affinché l'embrione possa annidarvisi e iniziare una gravidanza. Livelli insufficienti di estradiolo potrebbero rendere l'endometrio meno ricettivo all'impianto dell'embrione.
Oltre alla sfera riproduttiva, l'estradiolo contribuisce alla salute ossea, promuovendo la maturazione ossea e stimolando la crescita delle ossa lunghe e la loro corretta mineralizzazione. La diminuzione dei livelli di estradiolo dopo la menopausa è associata a un aumento del rischio di osteoporosi. Negli uomini, l'estradiolo è responsabile della regolazione della produzione di sperma, della libido e della funzione erettile.
Dinamiche dei Livelli di Estradiolo: Variazioni e Valori Normali
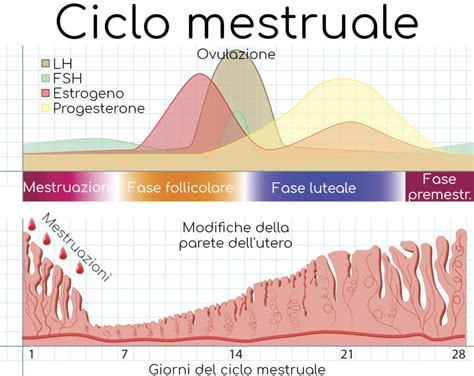
I livelli normali di estradiolo variano notevolmente durante il ciclo mestruale a causa delle fluttuazioni ormonali necessarie per la maturazione dell'ovulo e la preparazione dell'utero. Nelle donne in età riproduttiva, i livelli sono compresi tra 10 e 300 picogrammi per millilitro (pg/mL), ma oscillano in modo significativo.
Flussi abbondanti: come curarli con i contraccettivi ormonali
All'inizio del ciclo mestruale, nella fase follicolare, il livello basale di estradiolo si aggira intorno ai 50 pg/mL (o circa 40-60 pg/ml dal primo al terzo giorno del ciclo mestruale). Durante questa fase, l'estradiolo aumenta gradualmente fino a raggiungere circa 200 pg/mL (tra 60 e 161 pg/ml), stimolando la crescita del follicolo ovarico e la preparazione dell'endometrio per l'impianto. Poco prima dell'ovulazione, si verifica un picco di estradiolo che può superare i 400 pg/mL (tra 139 e 400 pg/ml, anche se possono essere più alti). Questo picco è fondamentale per innescare il rilascio dell'ovulo da parte dell'ovaio. Dopo l'ovulazione, nella fase luteale, i livelli di estradiolo diminuiscono leggermente e poi si stabilizzano, in concomitanza con l'aumento del progesterone (tra 73 e 150 pg/ml).
Durante la gravidanza, la placenta diventa la principale fonte di estradiolo. I livelli di estradiolo aumentano nel corso della gestazione, raggiungendo valori molto più alti rispetto a quelli del ciclo mestruale. Questo aumento è finalizzato a supportare la crescita dell'utero, lo sviluppo delle ghiandole mammarie e il mantenimento della gravidanza.
Dopo la menopausa, i livelli di estradiolo scendono a meno di 20-30 pg/mL, indicando menopausa conclamata. Nei bambini, i livelli di estradiolo sono bassi. Negli uomini, i livelli normali di estradiolo sono significativamente più bassi rispetto alle donne, con valori compresi tra 10 e 50 pg/mL considerati normali. Tuttavia, quando i livelli sono più alti del normale, possono manifestarsi caratteristiche femminili come lo sviluppo di tessuto mammario (ginecomastia).
La quantità di estradiolo si misura attraverso un esame del sangue, con i risultati espressi in picogrammi per millilitro (pg/mL). È importante sapere che diversi fattori possono influenzare i risultati del test. L'assunzione di farmaci come contraccettivi orali, terapie ormonali (inclusi estrogeni e testosterone), alcuni antibiotici (come ampicillina e tetraciclina), corticosteroidi e integratori come il DHEA possono alterare i livelli di estradiolo. Farmaci usati per il trattamento dei disturbi mentali, come le fenotiazine, possono anch'essi avere un impatto. È sempre necessario informare il proprio medico di tutti i farmaci, erbe, vitamine e integratori che si stanno assumendo prima di sottoporsi al test.
Estradiolo Basso: Cause, Sintomi e Implicazioni per la Salute
Quando parliamo di estradiolo basso, ci riferiamo a livelli inferiori ai valori normali per l'età e la fase del ciclo mestruale della donna. Tale condizione diventa clinicamente significativa quando i livelli rimangono persistentemente al di sotto dei range attesi per la specifica condizione fisiologica della paziente.
Le cause di un estradiolo basso possono essere molteplici e variano da condizioni fisiologiche a patologiche. La menopausa rappresenta la causa fisiologica più comune di estradiolo basso, caratterizzata dalla cessazione naturale dell'attività ovarica che si verifica tipicamente tra i 45 e i 55 anni. Durante questa transizione, le ovaie riducono progressivamente la produzione di estrogeni, portando a livelli permanentemente bassi di estradiolo.
Tuttavia, anche condizioni patologiche possono causare un calo prematuro di questo ormone. L'insufficienza ovarica precoce (IOP), una condizione in cui le ovaie smettono di funzionare normalmente prima dei 40 anni, è una causa importante. Per una diagnosi precisa di IOP si valutano l'anamnesi e la storia familiare, la visita fisica e ginecologica, esami del sangue (inclusi estradiolo, prolattina e FSH) e, a seconda del caso, esami come il gene FMR1 e il cariotipo. Non si diagnostica con un singolo valore, l'estradiolo è un pezzo del puzzle, non il quadro completo.
Altre cause includono la sindrome dell'ovaio policistico (PCOS), i disturbi dell'alimentazione come l'anoressia nervosa, l'eccessivo esercizio fisico e il severo stress psicofisico, che possono interferire con la normale funzione ovarica. Fattori genetici e autoimmuni possono contribuire allo sviluppo di IOP. Malattie come l'ipotiroidismo, il diabete non controllato e disturbi dell'ipofisi possono influenzare indirettamente la produzione di estradiolo attraverso alterazioni dell'asse ipotalamo-ipofisi-ovaio. L'uso prolungato di alcuni farmaci, inclusi antidepressivi e contraccettivi ormonali, può temporaneamente sopprimere la produzione naturale di estrogeni. Per esempio, l'uso di contraccettivi orali può ridurre i livelli di estradiolo, poiché contengono ormoni sintetici in dosi inferiori a quelli prodotti naturalmente durante il ciclo mestruale. Questo è normale e fa parte della loro funzione di inibire l'ovulazione. Inoltre, fattori legati allo stile di vita come il fumo, l'eccessivo consumo di alcol, l'obesità grave e la carenza nutrizionale possono compromettere la funzionalità ovarica.
I sintomi associati a un estradiolo basso possono manifestarsi gradualmente o improvvisamente, influenzando profondamente la qualità della vita femminile. Tra questi, le disfunzioni nella sfera sessuale sono comuni: la diminuzione dell'estradiolo può causare secchezza vaginale, diminuzione della libido e altri problemi sessuali. Possono comparire cambiamenti nel ciclo mestruale, come cicli irregolari o assenti, e le ben note vampate di calore. Anche la funzione cognitiva può subire alterazioni, con alcune donne che sperimentano quello che viene comunemente chiamato "brain fog", una sensazione di nebbia mentale che compromette concentrazione e memoria. La diminuzione dei livelli di estradiolo dopo la menopausa, o in altre condizioni di ipoestrogenismo, è associata a un aumento del rischio di osteoporosi, compromettendo la maturazione e la mineralizzazione ossea.
È importante consultare un medico se si sospettano bassi livelli di estradiolo o se si manifestano questi sintomi in modo persistente. Un calo significativo di questo ormone può precedere di mesi o anni l'insorgenza di sintomi evidenti, permettendo interventi preventivi mirati.
Estradiolo Basso e Fertilità: La Possibilità di una Gravidanza
Il quesito se si possa rimanere incinta con estradiolo basso è cruciale per molte donne. La risposta è: sì, è possibile rimanere incinta anche con livelli bassi di estradiolo, ma ci potrebbero essere delle difficoltà. Molte donne riescono a concepire un bambino, soprattutto se il problema è minimo e/o non ci sono altre condizioni come una riserva ovarica ridotta. L'importante è che l'ovulazione avvenga, anche se questo estrogeno ha livelli inferiori alla media ritenuta normale, e che l'endometrio sia pronto. Il rischio è comunque che ci voglia più tempo per ottenere una gravidanza.
L'estradiolo è uno degli ormoni più importanti quando si cerca una gravidanza, essendo essenziale per la regolazione del ciclo mestruale e per il mantenimento della salute riproduttiva. I bassi livelli di estradiolo possono ostacolare la fertilità in diversi modi. In primo luogo, l'estradiolo è fondamentale per l'ovulazione; è responsabile della formazione di un unico ovocito maturo e attiva la produzione dell'ormone luteinizzante (LH) necessario per indurre l'ovulazione. Bassi livelli potrebbero impedire l'innesco del picco di LH, ostacolando l'ovulazione.
In secondo luogo, l'estradiolo prepara l'endometrio, lo strato interno dell'utero, affinché l'embrione possa annidarvisi e iniziare una gravidanza. Livelli insufficienti di estradiolo potrebbero rendere l'endometrio meno ricettivo all'impianto dell'embrione, impedendogli di ispessirsi a sufficienza. Infine, l'estradiolo diminuisce la viscosità del muco cervicale, facilitando la motilità degli spermatozoi al suo interno. Bassi livelli potrebbero rendere il muco cervicale meno favorevole al passaggio degli spermatozoi, riducendo le possibilità di fecondazione.
Quando si indaga la fertilità, gli specialisti indicano il terzo giorno del ciclo mestruale per fare l'analisi del sangue, poiché questo periodo è significativo per valutare la base da cui parte la crescita follicolare. L'estradiolo basale (giorno 2-3 del ciclo) viene interpretato insieme all'FSH (e talvolta all'LH), contestualizzandolo con la storia clinica. È cruciale non interpretare l'estradiolo da solo; il contesto è fondamentale. Si deve considerare in quale giorno del ciclo è stato fatto il prelievo, qual era l'obiettivo dell'esame (controllo generale, valutazione della riserva ovarica, monitoraggio di un ciclo di stimolazione), quali unità di misura e quale intervallo usa il laboratorio e se ci sono terapie ormonali o trattamenti in corso.
Il fattore tempo è un aspetto critico. Anche se l'estradiolo basso può essere corretto, questo non accade subito e se si è intorno ai 35-40 anni, ogni mese conta: la riserva ovarica inizia a diminuire più rapidamente e l'efficacia degli interventi può ridursi. Quindi, per quanto possibile, intervenire presto può fare la differenza.
Valutazione della Riserva Ovarica e della Risposta Ovarica
Per comprendere appieno le possibilità di gravidanza, specialmente in presenza di estradiolo basso, è essenziale valutare la riserva ovarica e la risposta ovarica. La riserva ovarica si riferisce alla quantità e qualità degli ovuli disponibili in una donna in un dato momento della sua vita, e la sua capacità di produrre ovuli. L'età è il fattore più importante legato alla bassa riserva ovarica e alla fertilità, poiché con l'età, la quantità e la qualità degli ovuli diminuisce sempre.
Per determinare la riserva ovarica, si esegue una serie di test su donne che hanno cercato di rimanere incinte per più di un anno senza successo. In questo modo si valuta la risposta delle ovaie alla stimolazione ovarica. I test includono:
- Studio dei follicoli antrali (AFC): Consiste in un'ecografia all'inizio del ciclo in cui si conta il numero di follicoli nelle ovaie con dimensioni comprese tra 2 e 9 mm. Se si osserva un numero uguale o superiore a 8, di solito è indicativo di una buona riserva ovarica. Meno di 5 follicoli antrali sono associati a bassa risposta ovarica.
- Profilo ormonale: Un esame del sangue che valuta la funzione ovarica:
- Ormone follicolo-stimolante (FSH): I livelli di FSH indicano se la ghiandola pituitaria deve fare uno sforzo maggiore per avviare un ciclo naturale. Più alti sono i valori, maggiore è il rischio di una mancata risposta alla stimolazione. Si ritiene che esista una bassa riserva ovarica se i valori sono superiori a 10 mIU/ml (un FSH basale maggiore di 10 mUI/ml predice una bassa risposta). Valori elevati di FSH non solo prevedono una risposta bassa, ma anche una scarsa qualità degli ovuli, che diminuisce il tasso di gravidanza e aumenta il tasso di aborto.
- Estradiolo (E2) basale: Valori di estradiolo compresi tra 25-75 pg/ml sono considerati normali, ma valori inferiori a 50 pg/ml sono ideali in una donna fertile. Un estradiolo basale superiore a 50 pg/ml può essere un fattore che predice una bassa risposta ovarica.
- Ormone anti-mulleriano (AMH): L'AMH agisce controllando il numero di follicoli che possono essere reclutati in un ciclo e diminuendo la sensibilità dei follicoli all'FSH. Valori di AMH compresi tra 2,0 e 7,0 ng/ml sono considerati buoni. Un valore molto basso (inferiore a 1 ng/ml) indica una prognosi peggiore e può predire una bassa risposta. AMH ed ecografia (conta follicolare antrale) offrono generalmente una visione più stabile del potenziale di risposta ovarica rispetto a un ormone così dinamico come l'estradiolo.
La riserva ovarica indica indirettamente le possibilità di gravidanza che si hanno quando si effettua un ciclo di riproduzione assistita con i propri ovuli. Purtroppo, non esiste un metodo comprovato per migliorare una bassa riserva ovarica una volta confermata.
Diverso dalla bassa riserva ovarica è la bassa risposta ovarica, che si riferisce alla scarsa raccolta di ovuli maturi dopo la puntura follicolare in un trattamento di FIVET. I casi di bassa risposta sono confermati dopo l'esecuzione della stimolazione ovarica. I fattori che determinano una bassa risposta includono:
- Un numero di follicoli nell'ovaio uguale o inferiore a 5 follicoli antrali osservati con l'ecografia transvaginale.
- Un numero di ovuli recuperate da 3 a 5, anche se secondo la Società Spagnola di Fertilità (SEF) sono considerate 3 ovuli o meno.
- Un protocollo di stimolazione con un basso numero di uova recuperato con dosi di FSH inferiori a 3.000 UI.
- Una concentrazione di estradiolo (E2) inferiore a 500 pg/ml dopo aver seguito un protocollo di stimolazione.
Una donna è considerata una "bassa risponditrice" quando, dopo aver subito due cicli di stimolazione ovarica, ottiene 3 o meno follicoli in ciascuno di essi e livelli di estradiolo sierico inferiori a 500 pg/ml il giorno dell'iniezione di hCG.
Le cause principali della bassa risposta ovarica sono l'età (fattore inversamente proporzionale alla riserva ovarica), processi autoimmuni (recettori FSH su cellule granulosiche bloccate dagli anticorpi), la riduzione della massa ovarica mediante chirurgia o endometriosi e l'invecchiamento dell'ovaia. Le conseguenze di una bassa risposta in un ciclo FIVET sono indesiderate, poiché si ottiene un basso numero di ovuli da fecondare e la probabilità di gravidanza diminuisce, con l'ulteriore rischio di annullare il trasferimento embrionale. A ciò si aggiunge spesso un deterioramento della qualità degli ovuli che compromette la sopravvivenza degli embrioni in laboratorio.
Strategie e Trattamenti per Superare le Difficoltà
Il trattamento successivo dipenderà sempre dai risultati degli esami effettuati, dall'età e dalla storia clinica della coppia. Fortunatamente, ci sono diverse opzioni e alternative per le donne con una bassa risposta ovarica o estradiolo basso.
Flussi abbondanti: come curarli con i contraccettivi ormonali
Approccio Medico e Ormonale:
- Terapia Ormonale Sostitutiva (TOS): Se l'estradiolo basso è causa di sintomi, come quelli della menopausa o dell'insufficienza ovarica precoce, la TOS rappresenta spesso la prima scelta terapeutica. È disponibile in diverse formulazioni come compresse, cerotti transdermici, gel o anelli vaginali. Ogni modalità di somministrazione presenta vantaggi specifici; i cerotti e i gel bypassano il metabolismo epatico riducendo alcuni rischi, mentre le compresse offrono maggiore praticità. La decisione terapeutica deve sempre considerare l'anamnesi personale e familiare, eventuali controindicazioni e le preferenze della paziente.
- Supporto farmacologico ormonale: Farmaci come l'Omifin (clomifene citrato) possono essere usati come trattamento adiuvante. L'Omifin permette una crescita follicolare moderata, non blocca l'FSH e l'LH endogeni, consente un aumento stabile e progressivo dei livelli di estradiolo, richiede un numero inferiore di iniezioni ed è più economico.
Trattamenti di Riproduzione Assistita (FIVET):
- Monitoraggio accurato: Durante la fecondazione in vitro (FIVET), l'estradiolo è un indicatore importante dello sviluppo follicolare, della ricettività endometriale e dell'impianto dell'embrione. Livelli eccessivamente alti o bassi di estradiolo possono compromettere le possibilità di successo della procedura, per cui il monitoraggio è essenziale. L'estradiolo contribuisce alla stimolazione e maturazione dei follicoli, alla preparazione dell'endometrio, alla sincronizzazione dello sviluppo degli ovociti e al sostegno dell'endometrio durante la fase luteale.
- Pretrattamento androgeno: Dopo aver avuto un ciclo a bassa risposta, si può tentare un pretrattamento androgeno per ottenere un maggior numero di follicoli nella stimolazione. Questi trattamenti possono essere con testosterone transdermico o con DHEA, anche se la loro efficacia in questi casi non è ancora del tutto provata.
- Conversione del ciclo: Se si osservano solo 1 o 2 follicoli che si sviluppano con gli ultrasuoni, si può considerare la possibilità di convertire il ciclo di FIVET in un ciclo di inseminazione artificiale (AI), valutando gli altri fattori e a condizione che non vi sia un fattore maschile grave.
- Protocolli di stimolazione ovarica modificati: Nei pazienti con bassa risposta, si cerca sempre di offrire un trattamento più personalizzato per ottenere il maggior numero possibile di ovuli. Il breve protocollo con gli agonisti di GnRH, noto come "flare-up", offre risultati migliori nei soggetti a basso tasso di risposta, poiché evita la soppressione ovarica profonda del trattamento lungo e sfrutta l'effetto "flare-up" (rilascio immediato di FSH e LH all'inizio del trattamento, il cui effetto si aggiunge a quello degli ormoni somministrati per via esogena).
- Accumulo di ovuli con cicli di vitrificazione: Al fine di ottenere un numero maggiore di ovuli in laboratorio che aumenta la probabilità di ottenere embrioni di qualità per il trasferimento, vengono eseguiti diversi cicli di accumulo di ovuli. Questi consistono nel vetrificare tutte le uova ottenute in ogni ciclo fino a raggiungere un numero ottimale. È allora che vengono devetrificati, uniti a quelli ottenuti nell'ultima puntura, e si esegue un ICSI per fertilizzarli.
- Ciclo naturale: Alcune cliniche optano per questo metodo nelle donne con una bassa risposta perché, anche se si sviluppa solo un follicolo nell'ovaio, di solito si ottiene un embrione di buona qualità e la preparazione endometriale è migliore. Ha lo svantaggio dell'alta probabilità di cancellazione a causa dell'ovulazione spontanea.
- Ovodonazione: Quando diversi cicli di FIVET sono già stati cancellati a causa della scarsa risposta, l'alternativa più efficace è la donazione di ovuli. In questo caso, una giovane donna dona i suoi ovuli a un'altra donna, e questi vengono fecondati dallo sperma del partner della donna ricevente. Considerando il ritardo della maternità, la donazione di ovuli è ampiamente utilizzata poiché, con l'aumentare dell'età della donna, la qualità dei suoi ovuli è molto bassa. Per questo motivo, per diventare madre, a volte è necessario ricorrere agli ovuli di una giovane donna se non si sono precedentemente conservati i propri ovuli.
Approcci Naturali e Stile di Vita:
- Alimentazione: Svolge un ruolo cruciale; alimenti ricchi di fitoestrogeni come soia, semi di lino, legumi e alcuni cereali integrali possono fornire un supporto estrogenico naturale.
- Esercizio fisico: Regolare, ma non eccessivo, stimola la produzione ormonale e migliora l'utilizzazione degli estrogeni da parte dei tessuti.
- Evitare interferenti endocrini: Alcune sostanze chimiche possono essere scambiate per gli ormoni naturali del nostro corpo e alterarne l'equilibrio. Uno dei più comuni è il bisfenolo A (BPA), una sostanza chimica utilizzata per la produzione di materie plastiche. L'esposizione a questa sostanza chimica può influire negativamente sulla futura capacità riproduttiva.
È fondamentale consultare un medico specialista che possa verificare la presenza di patologie tiroidee o disfunzioni ormonali di varia origine e controllare la riserva ovarica. Monitorare i valori di estradiolo e gestire farmaci e integratori richiede competenza professionale.
L'Importanza del Contesto nell'Interpretazione dei Risultati
Cercare "valori normali dell'estradiolo" tende a generare più ansia che chiarezza, poiché l'estradiolo non è "buono" o "cattivo" di per sé. Ciò che conta è quando viene misurato, perché viene misurato e con quali altre analisi viene interpretato. Per interpretare correttamente un risultato dell'estradiolo, è indispensabile considerare:
- In quale giorno del ciclo è stato fatto il prelievo? Questo è il dato più importante, poiché l'estradiolo cambia moltissimo a seconda del giorno.
- Qual era l'obiettivo dell'esame? Non si interpreta allo stesso modo se è un controllo generale, una valutazione della riserva ovarica, il monitoraggio di un ciclo di stimolazione, uno studio per assenza di mestruazioni, o se c'è il sospetto di una diagnosi specifica.
- Quali unità di misura e quale intervallo usa il laboratorio? L'estradiolo può essere espresso con unità diverse e intervalli diversi a seconda del metodo. Prima di confrontare qualsiasi valore, bisogna verificare questo aspetto.
- Ci sono terapie ormonali o trattamenti in corso? Questo può cambiare completamente ciò che ci aspettiamo di vedere e ciò che consideriamo "adeguato". L'assunzione di farmaci contenenti estrogeni o la stimolazione ovarica possono portare a livelli elevati di estradiolo. Alcune cisti ovariche o tumori (delle ovaie, dei testicoli o delle ghiandole surrenali) possono anch'essi produrre estradiolo in eccesso, sebbene non sia così frequente. Anche l'endometriosi può influenzare i livelli di estradiolo.
Il nostro consiglio è che se un risultato sembra strano, si eviti di interpretarlo a vuoto. È fondamentale chiedere una lettura con: giorno del ciclo, obiettivo clinico, ecografia e altre analisi ormonali. La diagnosi è un puzzle; l'estradiolo è un pezzo, non il quadro completo.
In ambito di fertilità, l'estradiolo è uno strumento clinico, non un verdetto. Durante una stimolazione ovarica, l'ecografia è centrale. L'estradiolo può aiutare a interpretare la risposta e ad aggiustare la terapia farmacologica, ma viene sempre letto nell'insieme: follicoli, sintomi, anamnesi e piano clinico. Vedere un valore e pensare "ecco, è tutto sbagliato" è un errore comune. In realtà, in riproduzione assistita si cercano obiettivi adattati al singolo caso, non di "copiare" un ciclo naturale.
In conclusione, l'estradiolo si interpreta con il contesto: giorno del ciclo, obiettivo clinico, terapia farmacologica, ecografia e altre analisi ormonali. Nel ambito della fertilità, ci aiuta a capire il ciclo e la risposta al trattamento, ma raramente ha senso interpretarlo in modo isolato. Se il motivo è valutare qualcosa come una possibile insufficienza ovarica precoce, la strada giusta non è "guardare un numero", ma l'approccio completo: anamnesi, visita, esami del sangue (estradiolo/FSH/prolattina) e test come FMR1 o cariotipo quando indicato.