Il percorso della gravidanza e del parto è, per sua natura, un evento complesso e talvolta imprevedibile. Qualche volta, infatti, il parto non procede come ci si è immaginato, presentando deviazioni dalla fisiologia che possono generare preoccupazioni e richiedere interventi specifici. Parallelamente, anche durante la gravidanza stessa, episodi come gli svenimenti possono indicare condizioni che meritano un'attenta valutazione. Comprendere le cause e le conseguenze di queste eventualità è fondamentale per garantire il benessere sia della madre che del bambino, fornendo al contempo le informazioni necessarie per affrontare con maggiore consapevolezza ogni fase di questo percorso trasformativo.
Svenimenti in Gravidanza: Quando il Corpo Segnala un Allarme
Gli svenimenti, o episodi sincopali, durante la gravidanza sono un fenomeno che ha richiesto un'attenzione crescente. Secondo una nuova ricerca, le donne incinte che durante la gravidanza svengono, specialmente nel primo trimestre, possono avere un rischio maggiore di problemi di salute per sé stesse e per i loro bambini. L’analisi ha rivelato episodi sincopali in 4.667 donne, e in quasi un terzo dei casi (32,3%) si sono verificati nel primo trimestre di gravidanza.
I ricercatori hanno anche evidenziato come l’incidenza di anomalie congenite tra i bambini nati da gravidanze con episodi di svenimento multiplo è stata del 4,9%. Anche i parti prematuri sono stati più frequenti nelle madri con svenimenti durante il primo trimestre. È interessante notare che, storicamente, "ci sono dati molto limitati sulla frequenza degli svenimenti durante la gravidanza", e "si è pensato che gli svenimenti durante la gravidanza seguissero un decorso relativamente benigno", come ha affermato Kaul. Tuttavia, i risultati del recente studio suggeriscono che il momento in cui la donna sviene nel corso della gravidanza può essere importante. Sebbene la ricerca fornisca dati del mondo reale sullo svenimento durante la gravidanza in un’ampia popolazione, ha anche, come ogni studio, alcune limitazioni.

Per la donna in attesa, l'esperienza di sentirsi svenire o perdere conoscenza può essere spaventosa. È importante sottolineare che quello che capita è molto comune in gravidanza. La buona notizia è che, in caso di svenimento, il bambino è comunque protetto dalla placenta che gli garantisce un costante rifornimento di ossigeno. Il piccolino è comunque protetto dalla placenta che gli garantisce una corretta ossigenazione. Lo svenimento è un meccanismo di difesa che costringe ad sdraiarsi, ovvero ad assumere una posizione grazie alla quale il sangue, con il suo apporto di ossigeno, raggiunge più agevolmente il cervello.
In genere, lo svenimento è in agguato quando si sta in piedi fermi, oppure se si staziona in ambienti chiusi e affollati. In entrambe le condizioni, l’afflusso di sangue al cervello si riduce: nel primo caso perché la pompa muscolare delle gambe non si attiva e quindi non aiuta il sangue a ritornare verso l’alto; nel secondo perché caldo e ressa sottraggono ossigeno all’aria che si respira. In entrambe le eventualità, l’ossigeno necessario al bambino viene sottratto alla mamma: così la circolazione placentare resta garantita e il feto protetto. Il rischio per la madre è legato più che altro alla possibilità di cadere, riportando un trauma.
Il consiglio è di evitare le situazioni favorenti, ovvero i luoghi chiusi e affollati e le permanenze in piedi da ferma. In generale, fin dalle prime avvisaglie dello svenimento, è utile uscire se possibile all’aperto, perché l’aria esterna unita al movimento sono di aiuto per bloccare il malessere. Se per qualunque ragione non fosse possibile, è consigliabile sdraiarsi a terra con le gambe alzate, anche se a volte, se i sintomi sono proprio a uno stadio inizialissimo, è sufficiente compiere qualche passo. In generale, la pressione bassa crea disagio alla mamma ma non apre la strada a pericoli per il bambino. È comunque necessario effettuare gli esami del sangue per valutare l’eventuale presenza di un’anemia da carenza di ferro, condizione che accentua notevolmente i sintomi della pressione bassa e favorisce gli svenimenti.
PRESSIONE BASSA in GRAVIDANZA: Cause, cure e rimedi a cura dell'Ostetrica - Dr-Silva.com
Il Parto Distocico: Difficoltà e Sfide nella Nascita
Il parto distocico, per definizione, è un parto difficoltoso che devia dalla fisiologia, al contrario del parto naturale. I motivi per cui si presentano delle distocie del parto sono riconducibili a due grandi ordini di ragioni, che possono manifestarsi in momenti diversi del travaglio o del parto.
Distocia Dinamica: L'Alterazione delle Contrazioni Uterine
Si parla di “distocia dinamica” quando la causa sta in un’alterazione della capacità dell’utero di contrarsi. In questa condizione, l’utero può presentare contrazioni a frequenza o intensità alterate rispetto a quelle necessarie a permettere al bambino di nascere. Questa condizione si verifica soprattutto nelle donne multipare, ovvero quelle che hanno già avuto precedenti parti, o in età avanzata. Un ritmo di contrazioni inadeguato o inefficace può prolungare il travaglio, aumentando lo stress per la madre e potenzialmente per il feto.
Distocia Meccanica e Fetale: La Sproporzione tra Madre e Bambino
Le distocie meccaniche, come abbiamo detto, si verificano in caso di sproporzione fra le strutture materne (quali il bacino, l'utero, la vulva) e il feto. Il piccolo avrà allora difficoltà a passare attraverso il canale del parto. Quando il bambino ha dimensioni molto grandi, una condizione nota come macrosomia fetale, o si trova in una posizione che porta a un parto difficoltoso, si parla specificamente di distocia fetale. Il feto normalmente ha la testa flessa sul tronco, e la parte posteriore del cranio (vertice) è la prima parte del corpo a presentarsi all’esterno, seguita poi dalle spalle. Qualsiasi variazione da questa presentazione cefalica ottimale può rendere il parto più complesso.
Anche la distocia fetale non è prevedibile con assoluta certezza prima del parto. Come già accennato, il principale fattore di rischio è l’alto peso del neonato, un parametro che non può essere stimato accuratamente prima della nascita, ma che è più frequente se la donna soffre di diabete o di obesità. Talvolta, la sproporzione fra le dimensioni del feto e del bacino materno prolungano la durata della fase espulsiva del parto, con conseguente stanchezza estrema della donna e possibile sofferenza del piccolo, che viene stimata attraverso il tracciato cardiotocografico.
Monitoraggio e Interventi in Caso di Parto Difficoltoso
La gestione di un parto distocico richiede un monitoraggio attento e, talvolta, interventi tempestivi per garantire la sicurezza di madre e figlio.
Il Tracciato Cardiotocografico (CTG): Una Finestra sul Benessere Fetale
Il “tracciato cardiotocografico” (o semplicemente “tracciato”) è un esame non invasivo in grado di fornire molte informazioni utili. Viene praticato applicando all’addome della donna una sorta di “cintura” che registra contemporaneamente vari parametri, tra cui le contrazioni uterine e il battito cardiaco del feto, che è il principale indicatore del suo benessere. Il monitoraggio fetale può essere eseguito con un dispositivo di monitoraggio fetale interno o esterno. Il monitoraggio esterno, di gran lunga più usuale, si effettua attraverso fasce fissate con strap intorno all'addome della madre.
Un metodo più preciso di monitoraggio fetale è il monitoraggio interno. Esso funziona in modo analogo a quello esterno, eccetto che per la presenza di un elettrodo che viene posto sul cuoio capelluto del bambino per captare la frequenza cardiaca del bambino e trasmetterla al computer. Misurata internamente o esternamente, la frequenza cardiaca fornisce ai medici informazioni preziose sul fatto che il bambino stia ricevendo abbastanza ossigeno. Un battito cardiaco anomalo deve essere attentamente monitorato e devono essere valutate le opzioni di trattamento.
Quando il feto viene monitorato con il monitor fetale, viene stabilita una frequenza cardiaca di base. La frequenza cardiaca fetale normale di base (FHR) è di 110-160 battiti al minuto (bpm). La frequenza cardiaca di base è di natura ciclica, con periodi di variabilità, accelerazioni e decelerazioni. La variabilità si riferisce all'irregolarità o alle fluttuazioni che si possono vedere nella linea durante l'esame di un tracciato di FHR. La variabilità della frequenza di base rappresenta una lieve differenza nell'intervallo di tempo tra ciascun battito. Le fluttuazioni possono essere a intervalli brevi (da battito a battito) o ad intervalli più lunghi. Le decelerazioni possono essere un segno di una condizione grave in atto. Sono riduzioni periodiche e temporanee della frequenza di base che accompagnano le contrazioni in vari punti. La Bradicardia è una condizione molto grave e può essere causata da ipossia o può essere la causa stessa dell'ipossia. Gli episodi di bradicardia che si verificano vicino alla fine della seconda fase del travaglio, se sufficientemente prolungati e gravi, possono portare all'ipossia. Gli episodi di bradicardia che derivano da ipossia severa non ritornano alla linea di base e hanno variabilità diminuita o assente (linea piatta). Quando la frequenza cardiaca fetale è inferiore a 100 bpm per più di 3-5 minuti - indipendentemente dalle contrazioni uterine - significa che il bambino non sta ottenendo abbastanza ossigeno e che si sta verificando un'asfissia grave.
Misure di Supporto e Interventi Strumentali
A seconda della situazione, si possono adottare alcune semplici misure di sostegno alla donna, come un’idratazione adeguata, l'uso di farmaci antidolorifici, il cambio di posizione per facilitare la progressione del travaglio, o lo svuotamento della vescica. Oppure, potrebbe rendersi necessaria la rottura delle membrane amniotiche, nel caso in cui non si fossero ancora “rotte le acque”, per accelerare il processo.
In alcuni casi, il ginecologo può proporre l’utilizzo della ventosa per il parto distocico. Questo è uno strumento in plastica a forma di campana o coppa che si applica sulla testa del piccolo e permette di esercitare una trazione per facilitarne l’uscita. Prima di utilizzarla, il ginecologo chiede il consenso alla donna e chiama il pediatra o il neonatologo per assistere il neonato in caso di necessità. Per risultare efficaci, le trazioni effettuate dal ginecologo devono essere concomitanti alla contrazione uterina e alla spinta: è quindi importante essere informate sulla possibilità dell’utilizzo della ventosa in modo tale da recepire meglio le informazioni e le istruzioni che verranno date in sala parto. La donna, invece, potrebbe andare incontro a ematomi e lacerazioni nella zona genitale a seguito dell'uso di tale strumento.
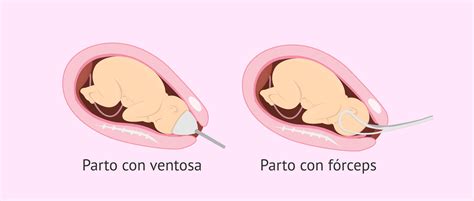
Sofferenza Fetale e Ipossia: Un Apporto di Ossigeno Insufficiente
L’ipossia fetale indica un insufficiente apporto di ossigeno ai tessuti del bambino nel grembo materno. Se questa condizione si verifica durante o dopo la nascita si parla, rispettivamente, di ipossia neonatale o perinatale. L’ipossia fetale indica una carenza di ossigeno nei tessuti del feto. Durante la gestazione l’ossigeno viene trasmesso dalla madre attraverso la placenta e il cordone ombelicale fino al momento della nascita. L’ipossia perinatale è spesso causa di asfissia alla nascita: se il bambino non riceve ossigeno a sufficienza per un lungo periodo si possono produrre danni o, addirittura, la morte. Se il feto rimane a corto di ossigeno per troppo tempo, le cellule cerebrali iniziano a morire. Questo margine di sicurezza è piuttosto limitato, e l’ipossia fetale non può durare a lungo senza determinare lesioni e finanche morte del feto.
Poiché l’ipossia può portare a lesioni gravi e permanenti, i medici dovrebbero sempre prestare attenzione ai sintomi che fanno capire che il bambino non sta ricevendo un adeguato apporto di ossigeno. Una delle prime indicazioni che il feto sta entrando in condizione ipossica è una frequenza cardiaca irregolare. L'interpretazione del tracciato del cuore fetale richiede competenza. Se i Sanitari non riescono a monitorare il bambino o ad interpretare correttamente i tracciati/grafici, la condizione di emergenza richiedente il parto cesareo potrebbe non essere diagnosticata in tempo.
Oltre al monitoraggio cardiotocografico, altri strumenti di valutazione sono l’indice di Apgar, una metodica valutativa per descrivere lo stato di vitalità del bambino dal momento in cui esce dal ventre materno, e l’Emogasanalisi (EGA) cordonale, che serve a misurare il pH arterioso del cordone ombelicale e analizzare l’equilibrio acido-base del feto.
PRESSIONE BASSA in GRAVIDANZA: Cause, cure e rimedi a cura dell'Ostetrica - Dr-Silva.com
Cause dei Danni da Ipossia Fetale
Ci sono molte ragioni per cui un bambino può non ricevere abbastanza ossigeno prima, durante o dopo la nascita. Tra le cause più comuni e significative troviamo:
- Problemi relativi al cordone ombelicale: Il cordone ombelicale è l'ancora di salvezza del feto; è il condotto attraverso il quale il sangue ricco di ossigeno viene fornito dalla madre (attraverso la placenta) al feto. Problemi come la compressione, il prolasso (quando il cordone scende prima del bambino nel canale del parto) o l'avvolgimento intorno al collo possono esercitare pressione contro il cordone o annodarlo, impedendo al flusso di sangue di muoversi correttamente.
- Rottura dell'utero: L'utero, durante il travaglio, può lacerarsi. La lacerazione è spesso causata dalla forza delle contrazioni uterine o dal cedimento di una cicatrice di un precedente taglio cesareo. A causa della rottura, la placenta viene parzialmente o completamente tagliata fuori dalla circolazione della madre, compromettendo l'ossigenazione fetale.
- Iperstimolazione dell'utero: Questa condizione può essere dovuta all'uso improprio di Ossitocina o di altri farmaci per l'induzione del parto. Tali farmaci possono causare contrazioni così forti e frequenti da rendere l'utero ipertonico, cioè in uno stato di contrazione quasi costante. In tal caso, i vasi che trasportano sangue al bambino sono compressi e, poiché le contrazioni sono quasi continue, non si verifica un rilassamento dell'utero sufficiente a consentire alla placenta e ai suoi vasi di tornare alla normalità e fornire al feto un normale apporto di ossigeno.
- Distacco della placenta: È una condizione grave in cui la placenta si separa parzialmente o completamente dall'utero prima del parto. Poiché il bambino riceve sangue ricco di ossigeno dalla madre attraverso la placenta e il cordone ombelicale, il distacco può causare nel bambino stesso carenza di ossigeno. In caso di distacco totale della placenta, al bambino sarà completamente impedito di ricevere sangue ricco di ossigeno.
- Insufficienza utero-placentare: Tutto ciò che causa un flusso sanguigno insufficiente alla placenta durante la gravidanza può determinare nel feto una carenza di ossigeno.
- Problemi con il liquido amniotico: Sia il polidramnios (liquido amniotico eccessivo) che l'oligoidramnios (liquido amniotico insufficiente) possono essere associati a rischi. A circa 20 settimane di gravidanza, il bambino respira e inghiotte il liquido amniotico, che aiuta nella nutrizione, nella crescita, nella maturazione dei polmoni e nel mantenimento di una temperatura costante. Se questo liquido è insufficiente, in genere significa che la placenta non funziona correttamente, potenziando il rischio di ipossia.
- Sproporzione cefalopelvica (CPD): Questa è una sproporzione di dimensioni tra il bacino della madre e il bambino. Se la testa o il corpo del bambino sono troppo grandi per passare attraverso il canale del parto (il che può anche verificarsi in caso di macrosomia), il bambino è soggetto a rischio di travaglio difficile e prolungato. Tale situazione può causare traumi, sanguinamenti cerebrali e prolasso e compressione del cordone ombelicale.
- Presentazione podalica: Se i piedini o le glutei sono posizionati per primi nel canale del parto, anziché la testa, possono verificarsi gravi complicazioni, come prolasso del cordone ombelicale, giri di cordone ombelicale attorno al collo, traumi alla testa ed emorragie cerebrali.
- Travaglio prolungato, arresto del travaglio ed esaurimento delle forze della partoriente: Quando il travaglio richiede troppo tempo o non riesce a progredire (si arresta), il bambino può diventare estremamente sofferente. In primo luogo, le contrazioni e le forze del travaglio stesso possono determinare stress al bambino e alla placenta che fornisce ossigeno. Inoltre, vi è un aumento del rischio di utilizzo di strumenti per favorire il parto, come il forcipe e la ventosa ostetrica, che possono causare traumi alla testa del bambino e provocare emorragie intracraniche e sanguinamenti cerebrali. Ancora, i medici possono utilizzare i farmaci di induzione del travaglio o Ossitocina, che possono causare iperstimolazione uterina.
Conseguenze dell'Ipossia Fetale e Perinatale
Le conseguenze sulla salute del bambino, dovute a sofferenza fetale o perinatale, possono essere lievi o gravi, a seconda della durata e dell’entità della condizione di carenza di ossigeno.
Encefalopatia Ipossico-Ischemica (EII)
Una delle conseguenze più frequenti della mancanza di ossigeno è l’encefalopatia ipossico-ischemica (EII) o ipossia ischemica neonatale. Si tratta di un danno cerebrale causato dalla carenza di ossigeno e/o flusso sanguigno al cervello. Se alcuni bambini non hanno conseguenze a livello di salute, o presentano comunque conseguenze lievi o moderate, altri invece hanno disabilità molto gravi e permanenti, come la paralisi cerebrale infantile, disturbi convulsivi o ritardi nello sviluppo.
Danni ad Altri Organi
Se l’apporto di sangue od ossigeno al cervello è stato interrotto, anche il resto del corpo potrebbe aver avuto una carenza di ossigeno. Per questo possono esserci danni ad altri organi, inclusi cuore, fegato, reni ed intestino. Fortunatamente, in molti casi, questi organi di solito tornano alla normale funzionalità con un adeguato supporto medico.
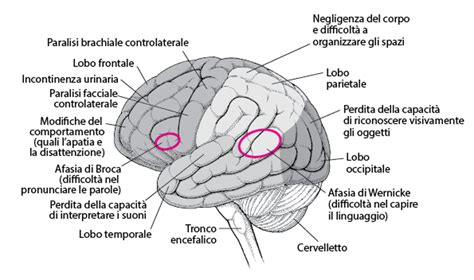
Prevenzione, Gestione e Ripensamento del Parto
La prevenzione è sicuramente la cura migliore quando si parla di ipossia fetale e complicanze del parto. La gestione attiva e informata del travaglio e del parto può ridurre significativamente i rischi.
Ruolo del Monitoraggio Competente e Interventi Tempestivi
I Sanitari devono esaminare abilmente i tracciati della frequenza cardiaca fetale durante il travaglio ed il parto per assicurarsi il bambino stia ricevendo ossigeno a sufficienza. Vanno intraprese azioni tempestive, come eseguire un parto con ventosa o un taglio cesareo, se il monitoraggio indica sofferenza fetale. Qualora si sia in presenza di un parto difficoltoso, è opportuno evitare l’uso di pinze o aspirazioni, a meno che non sia assolutamente necessario. Dopo la nascita, l'aspirazione delle vie aeree del bambino subito dopo la nascita è necessaria se esiste la possibilità di inalazione di meconio, una condizione che può ulteriormente compromettere la respirazione del neonato.
Trattamenti per l'Ipossia Neonatale
L’ipotermia terapeutica è uno dei trattamenti più comuni per l’ipossia. Questo tipo di terapia serve a rallentare il metabolismo cerebrale attraverso l’abbassamento della temperatura corporea del neonato a pochi gradi sotto la norma per un periodo controllato, aiutando a prevenire ulteriori danni cerebrali.
PRESSIONE BASSA in GRAVIDANZA: Cause, cure e rimedi a cura dell'Ostetrica - Dr-Silva.com
L'Importanza delle Posizioni Libere e di una Spinta Consapevole
La postura adottata dalla donna lungo il travaglio e durante il parto comporta conseguenze sia alla mamma che al bambino. Un travaglio in posizioni libere, in cui alla donna è concesso di potersi muovere liberamente scegliendo la posizione per lei più confortevole, evolve in tempi più brevi e con migliore ossigenazione fetale. È quindi la prima scelta per ogni travaglio fisiologico. Durante il periodo espulsivo vale lo stesso meccanismo: qualora non vi siano segni di alterazione nel benessere fetale o materno alla donna deve essere concessa la libertà di sperimentare le spinte in varie posizioni.
L'intervento della donna influisce sul parto in modo significativo. Per favorire la nascita del bambino, oltre alle contrazioni dell’utero si aggiungono gli sforzi volontari materni. È noto che la spinta guidata da altri che suggeriscono alla donna come e quando spingere, così come la spinta in apnea (secondo la manovra di Valsalva), riducano l’ossigenazione placentare diminuendo l’apporto di ossigeno al bambino che presenta più facilmente segni di stress. Inoltre, questa modalità di spinta non è salutare né per la donna né per il travaglio in sé, poiché provoca importanti sbalzi di pressione arteriosa, un sovraccarico cardiaco e minor ossigenazione cerebrale alla donna, causando stordimento e senso di svenimento. Questa modalità di condurre un periodo espulsivo appartiene al passato, essendo dimostrato che è più dannosa che benefica.
La spinta materna durante il parto ha importanti conseguenze anche a livello del perineo. Spingere in posizioni di chiusura del perineo equivale a spingere contro una porta chiusa. Questo comporta una maggior fatica per la donna e soprattutto per il suo perineo che risentirà di una maggior debolezza dopo il parto, dovuta al trauma delle spinte in posizioni di chiusura. La posizione adottata durante il periodo espulsivo del parto, insieme ad una corretta respirazione evitando il più possibile l’apnea, è fondamentale per prevenire disturbi del pavimento pelvico, come incontinenza, senso di peso e prolasso genitale.
Quando una donna ed un bambino sani vengono lasciati liberi al parto scelgono più frequentemente posizioni alternative e verticali che favoriscono la discesa del bambino e nel contempo scaricano il perineo, permettendo un'apertura naturale. La posizione più scorretta in cui partorire è quella litotomica, sdraiata sul lettino ginecologico, che può ostacolare il processo fisiologico e aumentare la pressione sul perineo.
L'Importanza della Rielaborazione dell'Esperienza
Dopo un parto distocico, sarebbe importante organizzare un incontro con gli operatori che lo hanno seguito, per ripercorrere insieme l’esperienza e avviare così un percorso di rielaborazione positiva, in modo da evitare che maturino frustrazioni o recriminazioni. Questo processo di debriefing può aiutare la madre a comprendere meglio gli eventi, a elaborare eventuali emozioni negative e a prepararsi emotivamente per il futuro.
La Responsabilità Medica e il Diritto al Risarcimento
Qualora il medico, l’infermiera-ostetrica o altro professionista sanitario presente prima, durante o dopo il parto non forniscano alla mamma e al bambino lo standard di cura appropriato, e il neonato venga gravemente danneggiato in conseguenza di questo deficit, talvolta è possibile configurare un'ipotesi di responsabilità medica. L’ipossia da errore medico può derivare da un ritardo nella diagnosi, una gestione errata dell’ossigenazione o una negligenza durante un intervento medico, causando conseguenze anche irreversibili. Se il danno è stato provocato da un errore sanitario, è possibile avviare una richiesta di risarcimento per tutelare i diritti del bambino e della famiglia. Se il bambino ha avuto un'encefalopatia ipossico-ischemica e si crede che essa sia stata causata da un monitoraggio eseguito in modo improprio e da un parto cesareo eseguito in ritardo, è consigliabile consultare professionisti specializzati in danni da encefalopatia del neonato per analizzare la documentazione medica e determinare se i tracciati del monitor fetale siano stati ignorati o erroneamente interpretati.
