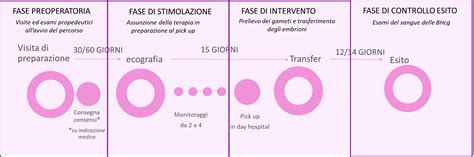
La Procreazione Medicalmente Assistita (PMA) rappresenta un viaggio complesso e articolato per molte coppie che desiderano realizzare il sogno di avere un figlio. Questo percorso tocca con mano tutte le procedure inerenti la preparazione, la stimolazione ovarica e il pick-up (prelievo ovocitario). Tuttavia, spesso non si sa nulla di ciò che avviene dopo, specialmente in laboratorio, né delle strategie adottate in caso di una risposta non ottimale o della necessità di un secondo ciclo. Comprendere appieno ogni fase, inclusa l'eventualità di una seconda stimolazione ovarica e le procedure post-prelievo, è fondamentale per affrontare il trattamento con maggiore consapevolezza.
La Stimolazione Ovarica: Fondamento della Riproduzione Assistita
La stimolazione ovarica svolge un ruolo determinante nei trattamenti di riproduzione assistita, come la fecondazione in vitro (FIVET) o l’inseminazione artificiale. Che tu sia in viaggio verso la maternità o semplicemente desideri capire meglio questo processo, è essenziale conoscerne le fondamenta. La stimolazione ovarica è una parte essenziale dei trattamenti di riproduzione assistita e il primo grande passo in un trattamento di riproduzione assistita come la FIVET (Fecondazione in Vitro con Embryo Transfer) o in un piano di preservazione della fertilità. Il suo obiettivo è indurre le ovaie a produrre più ovuli anziché uno solo, come avviene naturalmente nel ciclo mestruale. Questo è fondamentale per aumentare le possibilità di successo nei trattamenti. Con questo termine si indica una procedura medica e farmacologica basata su ormoni atta a stimolare le ovaie alla produzione di un maggior numero di ovuli attraverso la maturazione contemporanea di più follicoli. In un ciclo naturale, l’ovaio matura solitamente un unico follicolo dominante; con la terapia farmacologica (gonadotropine e modulatori di GnRH) cerchiamo che maturino più follicoli contemporaneamente per disporre di più ovociti e, quindi, di maggiori possibilità.
Obiettivi e Personalizzazione del Trattamento
In un ciclo ovulatorio naturale, solo un follicolo, definito dominante, raggiunge la corretta maturazione e rilascia un singolo ovulo. Con la stimolazione ovarica (conosciuta anche come stimolazione ovarica controllata o COS) l’obiettivo è quello di ottenerne almeno 2 o 3, o anche di più a seconda del protocollo. Quando si raccomanda la stimolazione? Quando la paziente ha bisogno di una FIVET per un problema di sterilità o infertilità, nei casi di maternità in solitaria o coppia femminile in cui si ritiene questo trattamento la scelta migliore, oppure quando, dopo lo studio della fertilità, conviene vitrificare gli ovociti per il futuro. La nostra priorità è che tu comprenda lo scopo: massimizzare le tue possibilità con una strategia personalizzata e onesta, spiegata con un linguaggio semplice e con un piano di follow-up ravvicinato. La somministrazione dei farmaci avviene secondo diversi protocolli basati sull’anamnesi della paziente, sulla sua età, sull’indice di massa corporea (BMI), su condizioni mediche particolari (come la sindrome dell’ovaio policistico, PCOS), sui livelli ormonali ed il numero di follicoli antrali. Va inoltre tenuto conto dell’obiettivo: rapporti mirati, inseminazione intrauterina, fecondazione in vitro. Ogni trattamento è dunque estremamente personalizzato e può variare nei dosaggi e nella durata in base alla risposta dell’organismo.
Valutazione Iniziale: Conoscere la Tua Riserva Ovarica
Prima di iniettare una singola unità di terapia farmacologica, è essenziale svolgere una valutazione approfondita. La riserva ovarica viene valutata con l'AFC - conta follicolare antrale tramite ecografia transvaginale, preferibilmente tra il giorno 2 e 5 del ciclo, anche se può essere eseguita in qualsiasi momento in base alla disponibilità della paziente. Si valuta anche l'AMH - Ormone Antimülleriano tramite analisi del sangue. Fondamentali sono sempre la tua età e il tuo progetto riproduttivo. Con questi dati, si orientano le aspettative e si stabilisce il dosaggio. Nella pratica clinica, si parla di riserva normale con un AFC di almeno 10 tra le due ovaie, bassa riserva con un AFC inferiore a 6, e alta riserva con un AFC superiore a 15. Questi valori sono una guida per la conversazione e orientano le decisioni. Ad esempio, con AMH/AFC bassi si tende a proporre di iniziare il trattamento il prima possibile e, a seconda del tipo di trattamento e delle caratteristiche della paziente, valutare anche più di un ciclo per accumulare ovociti o embrioni. Se la riserva è alta, si aggiustano le dosi con attenzione per evitare disturbi e ridurre al minimo il rischio di iperrisposta. Il Test di Fertilità (ecografia + AMH + visita ginecologica) fornisce un quadro preciso del momento attuale.
Il Percorso della Stimolazione Ovarica: Fasi e Monitoraggio
Il processo di stimolazione ovarica non è un evento isolato, ma una serie di passaggi attentamente monitorati per massimizzare le possibilità di successo.
Come Avviene la Stimolazione Ovarica?
Il processo inizia con la somministrazione di farmaci ormonali, di solito in forma iniettabile. Questi ormoni stimolano la crescita dei follicoli ovarici, piccole sacche piene di liquido che contengono gli ovuli. Tra i principi attivi farmacologici più impiegati c’è sicuramente il Clomifene citrato, che stimola la produzione di FSH (Ormone Follicolo Stimolante), abbinato anche a LH (Ormone Luteinizzante). È in genere il primo step. Se non si dimostra efficace in alcune pazienti possono essere impiegate gonadotropine (GnRH, ormone che sostiene la sintesi e la secrezione di FSH e LH). Per tenere sotto controllo il ciclo ed evitare un’ovulazione precoce possono essere somministrati altri farmaci ormonali, a seconda dei casi agonisti o antagonisti. Le gonadotropine (FSH ed LH) sono state una rivoluzione nelle possibilità terapeutiche sia nell’induzione nelle pazienti anovulatorie, sia come terapia per la stimolazione della multiovulazione delle procedure di procreazione assistita. Tra i vantaggi resi possibili dalle nuove molecole ricombinanti, ci sono una maggiore omogeneità dei farmaci, una maggior efficacia clinica e la possibilità di ricorrere a dosi inferiori di farmaco per gravidanza ottenuta. I dosaggi giornalieri variano da 75-100 UI in pazienti giovani con eccellente riserva ovarica, sottopeso e con tratto policistico a un massimo di 450 UI/die, limite che non viene in genere superato, anche in pazienti con riserva ovarica compromessa, perché ritenuto inefficace.
Fasi Dettagliate del Processo
Le fasi della stimolazione si suddividono in tre diverse tappe:
- Valutazione Iniziale con Ecografia Basale: Questa prima fase coinvolge l’effettuazione di un’ecografia nei primi tre giorni del ciclo mestruale, sia dopo l’assunzione di contraccettivi o dopo l’ovulazione. Lo scopo principale di questa ecografia è confermare che le ovaie si trovino in uno stato di riposo, senza cisti o follicoli di dimensioni anomale.
- Stimolazione Ovarica Controllata: In questa fase vengono somministrati ormoni, generalmente gonadotropine urinarie o ricombinanti, per regolare la crescita dei follicoli. Questa fase dovrebbe iniziare nei primi giorni del ciclo mestruale, idealmente il primo o il secondo giorno, al fine di sincronizzare la crescita dei follicoli in modo che raggiungano la giusta dimensione. Questa è la fase più estesa e dura circa 10-12 giorni, anche se la durata della stimolazione ovarica può variare da donna a donna, ma di solito dura circa 10-14 giorni. Questo periodo include il tempo necessario per la crescita dei follicoli e la maturazione degli ovuli. Nella maggior parte dei casi 10-12 giorni, a partire dal giorno 2-3 del ciclo. Può essere qualcosa di meno o di più se la tua risposta è più lenta o rapida; il dosaggio viene adeguato a ogni controllo.
- Maturazione dei Follicoli e Ovulazione: La terza fase della stimolazione ovarica comporta l’iniezione dell’ormone scatenante, che può essere l’ormone hCG, un analogo del GnRH o una combinazione di entrambi. Questi ormoni stimolano la maturazione finale dei follicoli e innescano il rilascio dell’ovulo. Viene somministrato circa 32-36 ore prima dell’intervento per la puntura dei follicoli, con l’obiettivo principale di ottenere un’ovulazione controllata.
Pergoveris®: preparazione e somministrazione del farmaco. Instituto Bernabeu
Monitoraggio Costante e Adeguamento della Terapia
Durante questo periodo di stimolazione, vi è un monitoraggio costante tramite ecografie ed esami del sangue per controllare la crescita dei follicoli. Il monitoraggio ecografico e ormonale ha lo scopo di definire la risposta e ridurre per quanto possibile la quantità di gonadotropine somministrate e il rischio di iperstimolazione ovarica. Il piano tipico parte il giorno 2-3 delle mestruazioni con iniezioni sottocutanee giornaliere per 10-12 giorni (può variare). Si programmano controlli ogni pochi giorni per: ecografia (misurare dimensione e numero di follicoli in ciascuna ovaio), analisi ormonale quando utile (verificare l’estradiolo e adeguare la terapia se necessario) e adeguamento del dosaggio in tempo reale (aumentare o ridurre la terapia farmacologica in base alla risposta). Lo si vive come un lavoro di squadra: la paziente si inietta la terapia (viene insegnato come farlo e dati consigli pratici per il comfort), e il team medico monitora affinché la crescita sia armoniosa. Si avverte sempre che il numero di follicoli non corrisponde al numero di ovociti e che la qualità può variare. Se durante qualche controllo si nota gonfiore, tensione o pesantezza pelvica, è importante comunicarlo per adattare le abitudini come bere acqua, camminare piano, evitare impatti e indossare abiti comodi. Se la risposta è troppo rapida o lenta, il tiro viene aggiustato. La chiave è personalizzazione e ascolto.
Il Momento Cruciale del Trigger Ovulatorio
Quando i follicoli raggiungono la dimensione corretta, viene somministrato un altro ormone per provocare la maturazione degli ovuli. Quando più follicoli raggiungono una dimensione adeguata - nella pratica clinica, intorno ai 18 mm - si programma il trigger ovulatorio per indurre la maturazione degli ovociti. Si utilizzano hCG (ad esempio Ovitrelle®) e/o un analogo del GnRH (come decapeptyl), a seconda del profilo e del rischio di iperrisposta. “Quando i follicoli raggiungono circa 18 mm, programmiamo il trigger e il prelievo ovocitario (pick-up) a 36 ore”. Quell’intervallo è importante affinché gli ovociti siano pronti.

Prelievo Ovocitario (Pick-up): La Raccolta degli Ovociti
Dopo aver completato la stimolazione ovarica e somministrato il trigger, si procede alla puntura dei follicoli.
La Procedura di Prelievo Ovocitario
La puntura dei follicoli è una procedura per prelevare gli ovuli maturi con l’ausilio di un’ecografia per guidare il processo. Il prelievo ovocitario (pick-up) è una procedura breve, con sedazione, in cui si aspira il liquido follicolare per recuperare gli ovociti. L'obiettivo è ottenere il maggior numero di ovociti maturi possibile, senza forzare il ciclo. È importante ricordare che non tutti i follicoli contengono un ovocita e non tutti gli ovociti recuperati saranno maturi o di ottima qualità; per questo si insiste tanto nel preparare bene il ciclo e nel fissare fin dall’inizio un obiettivo realistico di ovociti.
Oltre il Prelievo: Il Viaggio degli Ovociti in Laboratorio
La coppia che inizia un percorso di PMA tocca con mano tutte le procedure inerenti la preparazione, la stimolazione ovarica, il pick-up, ma non sa nulla di ciò che avviene dopo in laboratorio. Cerchiamo quindi di raccontare questa parte del percorso, estremamente importante ai fini del risultato.
Dalla "Nuvola" all'Embrione: Il Lavoro del Biologo
Dopo il prelievo, i biologi si dedicano a cercare all'interno del liquido follicolare il Complesso Cumulo-Corona-Ovocita (CCCO), una struttura non identificabile tramite ecografia, ma visibile solo al microscopio, dove appare come una piccola nuvola. Il passaggio successivo, chiamato decumulazione, comporta la rimozione delicata delle cellule di supporto - il cumulo e la corona - per esporre l'ovocita. Una volta esposto, lo spermatozoo penetra nell’ovocita e si fonde con esso, dando inizio al processo di fertilizzazione.
Coltivazione degli Embrioni e Blocco di Divisione
In un laboratorio di fecondazione assistita gli ovociti fertilizzati o fecondati vengono mantenuti in coltura, ossia in un ambiente di crescita adeguato, per un tempo variabile che va da 2 a 5 giorni. Tuttavia, può accadere che lo zigote non si divida e non generi un embrione. Ciononostante, anche con questi miglioramenti delle condizioni di coltura, dal 10 al 15% degli embrioni ottenuti in fecondazione in vitro presentano uno stato di blocco di divisione embrionaria. Circa il 40% delle coppie che si sottopongono ad un trattamento di fecondazione, mostrano almeno un embrione bloccato per ogni ciclo effettuato. Senza dubbio, uno dei fattori più importanti che causano il blocco embrionale sono le alterazioni cromosomiche embrionali. Dopodiché, in base al piano prestabilito, gli ovociti o gli embrioni vengono vitrificati (crioconservati) oppure si procede alla fecondazione (FIVET/ICSI) per un eventuale transfer.
Gestione della Risposta Ovarica: Dalla Bassa Risposta alla DuoStim
La risposta alla stimolazione e il controllo della terapia sono fondamentali per la buona riuscita del ciclo di terapia. Non esiste un numero ideale universale di ovociti. La quantità necessaria dipende principalmente dall’età e dalla qualità ovocitaria.
Strategie per la Bassa Risposta Ovarica
In un trattamento FIVET, il numero di ovociti recuperati influisce sulle probabilità, ma non è l’unico fattore determinante. La qualità degli ovociti ha un peso decisivo ed è strettamente legata a fattori come età, riserva ovarica e risposta alla stimolazione. In via indicativa, ottenere tra 8 e 15 ovociti offre un buon margine per ottenere embrioni vitali. Tuttavia, anche con meno ovociti si può ottenere una gravidanza, se la qualità è buona. Un maggior numero non garantisce il successo, mentre ovociti di alta qualità, anche se pochi, possono dare origine a embrioni con capacità d’impianto.Quando la risposta è modesta, la partita non è finita. Si adeguano le dosi, si verifica l’aderenza alla terapia, si valutano co-adiuvanti quando appropriato e, se discusso fin dall'inizio con la paziente, si può concatenare un secondo ciclo di stimolazione in fase luteale (DuoStim) o rimandarlo al ciclo successivo. In caso di bassa risposta, la risposta alla stimolazione per la crescita follicolare multipla può anche essere assente. È possibile che la terapia di induzione non induca la crescita di un numero adeguato di follicoli o che il monitoraggio condotto sui livelli ormonali faccia ritenere di non poter prelevare ovociti maturi. Questo approccio è utile quando si lavora contro il tempo (età, tempi lavorativi, finestra di opportunità).
La Doppia Stimolazione Ovarica (DuoStim): Ottimizzare le Possibilità
La doppia stimolazione ovarica o DuoStim è un protocollo di stimolazione ovarica in cui vengono eseguite due stimolazioni e due raccolte di ovociti durante un singolo ciclo mestruale (circa 28 giorni). Questo protocollo è particolarmente indicato per pazienti con bassa riserva ovarica (meno di 5 ovociti recuperati), risposta non ottimale alla stimolazione (tra 5 e 9 ovociti recuperati), o con qualsiasi altro fattore prognostico sfavorevole come un’età superiore a 38 anni o il fallimento di precedenti trattamenti. Potrebbe anche essere una strategia da considerare nelle pazienti che hanno poco tempo per eseguire il trattamento, come potrebbero essere le pazienti oncologiche in attesa di iniziare la chemioterapia, sempre con l'approvazione dell'Oncologia.Il processo prevede una prima stimolazione ovarica a partire dai primi giorni del ciclo mestruale (stimolazione nella fase follicolare). Dopo circa dieci giorni di trattamento con gonadotropina, viene eseguita la prima puntura follicolare. Tra 2 e 5 giorni dopo il pick up, viene avviata la seconda stimolazione ovarica (stimolazione della fase luteale). Dopo altri dieci o dodici giorni di trattamento, viene eseguito il secondo prelievo follicolare. È stato scoperto che la durata della stimolazione nella fase luteale era maggiore della stimolazione durante la fase follicolare, il che implica un consumo maggiore di farmaci. La doppia stimolazione ovarica o DuoStim è una strategia sicura e ampiamente utilizzata. Poiché la seconda stimolazione ha mostrato risultati migliori e ci aiuta a risparmiare tempo, è un protocollo di utilità speciale nei pazienti con bassa riserva ovarica. In questo modo possiamo ottimizzare le possibilità di raggiungere la tanto desiderata gravidanza.
Pergoveris®: preparazione e somministrazione del farmaco. Instituto Bernabeu
L'Importanza della Qualità sull'Obiettivo Numerico
Non esiste un numero magico universale di ovociti da vitrificare, ma si lavora con obiettivi. In linea generale, si cerca di vitrificare almeno 10 ovociti quando il piano è preservare per il futuro; tale obiettivo viene adeguato in base all’età e alla qualità ovocitaria stimata. Se una donna ha una buona riserva, a volte lo si raggiunge in un’unica stimolazione; in caso contrario, si pianificano più di un ciclo per arrivare alla cifra che massimizza le probabilità future. L'esperienza degli specialisti di Humanitas Fertility Center evidenzia un rapporto diretto tra numero di ovociti recuperati e probabilità di successo (bambini nati), anche senza considerare le gravidanze da crioconservazione, che giunge a ridurre l’effetto negativo dell’età.
Sicurezza e Benessere Durante la Stimolazione Ovarica
La stimolazione ovarica rappresenta da sempre una delle principali ansie delle donne che si sottopongono a tecniche di fecondazione assistita. Si temono i fastidiosi effetti collaterali e rischi più grandi come la sindrome da iperstimolazione.
Effetti Collaterali Comuni e Rischi Reali
Anche se la stimolazione ovarica è sicura, può causare alcuni lievi effetti collaterali. Questi possono includere gonfiore addominale, sensibilità al seno, cambiamenti dell’umore e fastidio nel punto di iniezione degli ormoni. Tuttavia, solitamente questi effetti scompaiono dopo la procedura. La Dott.ssa Katharina Spies risponde che la stimolazione ovarica di solito non è dolorosa, poiché le iniezioni sono sottocutanee, con aghi molto sottili, e la maggior parte delle pazienti impara ad autoiniettarsi senza difficoltà. Alcune donne descrivono fastidio addominale, sensazione di gonfiore e pressione pelvica negli ultimi giorni.La stimolazione ovarica non fa ingrassare, ma può provocare ritenzione idrica e sensazione di addome gonfio. Questi effetti sono temporanei e scompaiono al termine del ciclo. Non causa un aumento del grasso corporeo né modifiche metaboliche permanenti.La stimolazione ovarica è un trattamento sicuro se indicato e controllato correttamente. Tuttavia, come ogni trattamento medico, può causare effetti collaterali, generalmente lievi e temporanei. I più comuni sono gonfiore addominale, sensazione di pesantezza o pressione pelvica, cambiamenti d’umore, stanchezza, e lieve ritenzione idrica. Questi sintomi tendono a scomparire pochi giorni dopo la fine del trattamento.Per quanto riguarda i rischi più gravi, essi sono sostanzialmente concentrati nella sindrome da iperstimolazione ovarica. Questo fenomeno, descritto raramente anche in donne non sottoposte alle terapie di procreazione assistita, comporta un discreto aumento volumetrico delle ovaie, con produzione di liquido all’interno dell’addome e comparsa di sintomi soggettivi a volte importanti (dolore, senso di peso, difficoltà alla respirazione, diminuzione della diuresi). La Dott.ssa Katharina Spies assicura che fino a sei stimolazioni ovariche non aumentano il rischio di sviluppare tumori ormono-dipendenti in futuro, secondo studi recenti.
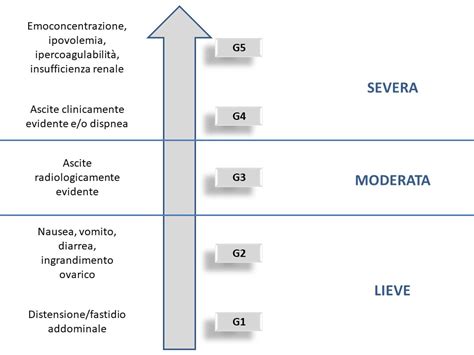
Prevenzione e Gestione della Sindrome da Iperstimolazione Ovarica (OHSS)
La sindrome da iperstimolazione ovarica (OHSS) è un rischio poco frequente ma rilevante; oggi la si previene molto bene adeguando le dosi, scegliendo il trigger con agonista e modulando il piano. Se si notano addome molto disteso, dolore intenso, nausea persistente o difficoltà respiratorie, è fondamentale contattare immediatamente il team medico. L’OHSS può provocare un eccesso di liquido nell’addome (dopo circa una settimana dal prelievo degli ovuli) che va drenato se correlato a sintomi gravi come la difficoltà di respirazione, aumento eccessivo di volume delle ovaie, dolore all’addome, tromboembolie, ecc.). È dunque un evento estremamente pericoloso, il cui rischio però è totalmente abbattuto grazie ai continui controlli ecografici ed ormonali: in caso di risposta eccessiva ai farmaci il trattamento può essere modificato o annullato. Va inoltre evidenziato che prima di iniziare la terapia ormonale la paziente viene sottoposta ad indagini diagnostiche che escludano patologie oncologiche ormono-correlate (come il tumore al seno) o la trombofilia. La stimolazione ovarica è un trattamento sicuro se ben monitorato da uno specialista in medicina della riproduzione. Oggi i protocolli sono personalizzati in base all’età, alla riserva ovarica e alla storia clinica di ogni donna. Un altro rischio raro è la torsione ovarica, maggiore con ovaie molto ingrandite; per questo si sconsigliano salti, movimenti bruschi o impatti. Le complicanze del pick-up sono rare e possono includere lieve sanguinamento, fastidi pelvici o un'infezione improbabile. Si preferisce una stimolazione sicura piuttosto che aggressiva: di più non significa sempre meglio; il “punto dolce” è crescere abbastanza senza compromettere il benessere della paziente, personalizzando sempre in base alle caratteristiche e all’obiettivo.
Consigli per la Vita Quotidiana e Attività da Evitare
Durante la stimolazione ovarica è importante prendersi cura del corpo e rispettare le tempistiche del trattamento. Mantenere una vita tranquilla, un’alimentazione equilibrata, buona idratazione e riposo adeguato. Seguire alla lettera le istruzioni del medico e non saltare nessun controllo ecografico o analitico.Durante questa fase è consigliabile evitare l’attività fisica intensa, gli urti e gli sforzi bruschi, poiché le ovaie aumentano di dimensione. Non assumere farmaci, integratori o prodotti naturali senza aver consultato prima il tuo specialista. Evitare alcol, tabacco e altre sostanze che possono interferire con la risposta ovarica. Non è inoltre raccomandabile esporsi a situazioni di stress elevato o viaggi non necessari senza informare il team medico.In sintesi, sì a camminare, cyclette leggera, idratarsi e dare priorità al riposo. Scegliere abbigliamento comodo e morbido; molte pazienti apprezzano il consiglio di indossare leggings morbidi negli ultimi giorni. Adozione di un’alimentazione leggera per l’addome (meno sale se c’è ritenzione idrica).Meglio evitare/limitare: sport ad impatto, salti, running intenso e pesi pesanti, soprattutto nell’ultima settimana (ovaie ingrandite = maggior rischio di torsione). Rapporti sessuali vigorosi alla fine della stimolazione (ovaie sensibili). Viaggi lunghi appena prima del pick-up: possono complicare i controlli o l’orario del trigger. Alcol in eccesso e tabacco: interferiscono con la qualità e il recupero.Segnali per contattare immediatamente il team medico includono: dolore intenso, addome molto disteso, vomito ripetuto, difficoltà respiratorie, sanguinamento abbondante o febbre.
Pergoveris®: preparazione e somministrazione del farmaco. Instituto Bernabeu
Compatibilità con la Vita di Tutti i Giorni
Nella maggior parte dei casi, la stimolazione ovarica è compatibile con una vita normale. Durante il trattamento, è possibile lavorare normalmente, le iniezioni vengono somministrate a casa e le visite mediche sono generalmente brevi e programmate.
Dopo il Transfer o la Vitrificazione: I Passi Successivi
Dopo il pick-up ovocitario e il lavoro in laboratorio, si giunge alle fasi finali del ciclo di trattamento, che culminano nel transfer embrionario o nella vitrificazione degli ovociti/embrioni.
Indicatori di Impianto e Follow-up
Dopo il trasferimento dell'embrione nell'utero, il primo segno che può indicare un impianto riuscito è l'aumento dell'ormone HCG (gonadotropina corionica umana) nel sangue della donna. Il passo successivo è un'ecografia, che di solito viene eseguita circa due-tre settimane dopo il test positivo.
La Prospettiva del Ciclo di Trattamento
È importante sottolineare che, in base all’esperienza maturata da Humanitas Fertility Center, circa il 30% delle coppie ottiene una gravidanza alla conclusione del ciclo di trattamento. Qualora, dopo il primo tentativo, non si verifichi una gravidanza, verranno valutate le varie fasi della procedura e decise eventuali modificazioni della terapia e/o del tipo di procedura. Per le tecniche di assistenza riproduttiva viene sempre considerato un ciclo di trattamenti e non il singolo tentativo. Questo perché, dopo un mese di rapporti liberi anche una coppia giovane e fertile non ha più del 20% di probabilità di concepire. Mediante le tecniche di assistenza riproduttiva, si supera un ostacolo al concepimento senza poter modificare in modo sostanziale il potenziale di fertilità. Un eventuale insuccesso della metodica, dunque, è valutabile solo dopo almeno 4 tentativi giunti al transfer.