L'anestesia epidurale e subaracnoidea rappresentano tecniche fondamentali nell'ambito dell'anestesia regionale, utilizzate con crescente frequenza per una vasta gamma di procedure chirurgiche e per la gestione del dolore. La loro efficacia e sicurezza dipendono intrinsecamente dalla precisa identificazione dei repere anatomici che guidano l'operatore verso lo spazio epidurale o subaracnoideo corretto. Comprendere a fondo l'anatomia della colonna vertebrale è cruciale per minimizzare i rischi e massimizzare i benefici di queste procedure. Questo articolo esplora in dettaglio i repere anatomici essenziali per l'esecuzione dell'anestesia epidurale, analizzando le tecniche, le posizioni del paziente e le considerazioni anatomiche rilevanti, con l'obiettivo di fornire una guida completa sia per i professionisti sanitari che per coloro che desiderano approfondire l'argomento.
L'Anestesia Spinale e la sua Base Anatomica
L'anestesia subaracnoidea, comunemente nota come anestesia spinale, è una tecnica di anestesia regionale in cui l'anestetico viene iniettato nel liquido cerebrospinale (CSF) presente nello spazio subaracnoideo. Questo spazio, che circonda il midollo spinale, è il sito d'azione dell'anestetico, che inibisce la conduzione nervosa e provoca una perdita reversibile della sensibilità, spesso accompagnata da una paralisi motoria temporanea. Le sue applicazioni spaziano dagli interventi sugli arti inferiori e la parte bassa dell'addome, come appendicectomie o ernioplastiche, fino a procedure ostetriche come il taglio cesareo. Recentemente, l'uso dell'anestesia spinale si è esteso anche a interventi chirurgici sopra l'ombelico e per la gestione del dolore intra- o postoperatorio, attraverso tecniche di anestesia integrata o "blended".
Un vantaggio significativo dell'anestesia spinale è la sua capacità di evitare le potenziali complicanze respiratorie associate all'intubazione e alla ventilazione artificiale, rendendola particolarmente utile in pazienti con vie aeree difficili da gestire. L'obiettivo primario è bloccare la trasmissione dei segnali nervosi dai nocicettori periferici, impedendo così la percezione del dolore a livello del sito chirurgico.
La storia dell'anestesia spinale risale al 16 agosto 1898, a Kiel, quando August Bier somministrò la prima anestesia spinale pianificata per un intervento chirurgico su un essere umano, utilizzando una soluzione di cocaina allo 0,5%. La conoscenza della localizzazione del midollo spinale è fondamentale per la sicurezza della procedura. Il cono midollare, la parte terminale del midollo spinale, si trova tipicamente a livello delle vertebre lombari L1 o L2. Pertanto, l'ago per l'iniezione spinale deve essere inserito al di sotto di questo livello, negli spazi intervertebrali tra L2 e L3, L3 e L4, o L4 e L5, per evitare lesioni dirette al midollo spinale.
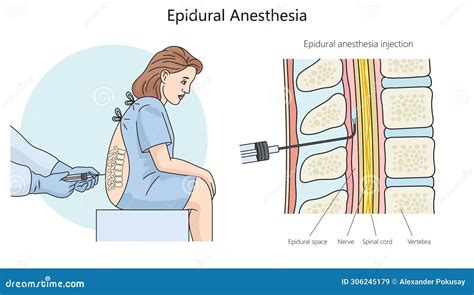
Posizionamento del Paziente: Fondamenta per il Successo
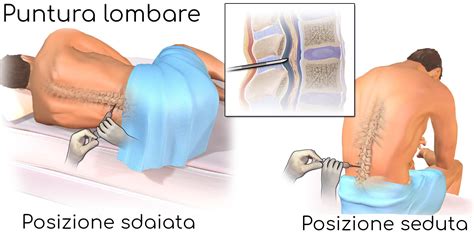
La posizione del paziente gioca un ruolo critico nel successo della procedura di anestesia spinale e epidurale, influenzando la diffusione dell'anestetico una volta somministrato. Esistono tre posizioni principali comunemente utilizzate: seduta, decubito laterale e, meno frequentemente, prona. Le posizioni seduta e decubito laterale sono le più diffuse poiché facilitano la flessione della colonna vertebrale, aumentando lo spazio tra le vertebre e rendendo più agevole l'accesso allo spazio epidurale o subaracnoideo.
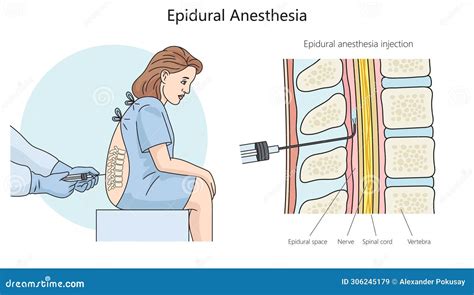
Posizione Seduta
Nella posizione seduta, il paziente si accomoda sul bordo del lettino operatorio, con la schiena rivolta verso l'operatore. Le gambe pendono dal lettino, con i piedi appoggiati su uno sgabello per garantire stabilità. È fondamentale che il paziente arcui la schiena, spingendo la parte inferiore della colonna vertebrale verso l'esterno, creando una postura simile a una "C" o a quella di un "gatto arrabbiato". Questa flessione accentuata è essenziale per separare le lamine vertebrali e aprire gli spazi intervertebrali, facilitando l'inserimento dell'ago. Alcuni suggeriscono di praticare questa posizione a casa prima dell'ospedalizzazione per familiarizzare con il movimento. Oltre ad arcuare la schiena, le spalle dovrebbero essere lasciate "cadere" in avanti senza appoggiarsi ai lati, e il mento dovrebbe essere avvicinato al torace, massimizzando la flessione della colonna.
Posizione in Decubito Laterale
Nella posizione in decubito laterale, il paziente giace su un fianco, con la schiena posizionata sul bordo del letto e rivolta verso l'operatore. Anche in questo caso, l'obiettivo è ottenere un'iperflessione della colonna vertebrale. Il paziente viene incoraggiato a raggomitolarsi il più possibile, portando le ginocchia verso il petto e il mento verso il petto, creando una postura fetale. Questa posizione permette anche di mantenere il rachide flesso ed esporre al meglio l'area da pungere. Le spalle dovrebbero essere abbassate, evitando di sporgersi in avanti, mantenendo una linea della schiena il più possibile perpendicolare al piano del lettino.
Anatomia dello Spazio Epidurale e Subaracnoideo
La corretta identificazione dei repere anatomici si basa sulla comprensione della struttura della colonna vertebrale e degli spazi che la compongono.
Lo Spazio Epidurale
Lo spazio epidurale, o peridurale, è una regione anatomica del canale vertebrale situata tra il legamento giallo (posteriormente) e la dura madre (anteriormente). Questo spazio si estende lungo l'intera colonna vertebrale, dalla base del cranio al coccige. All'interno dello spazio epidurale si trovano tessuto adiposo, vasi sanguigni (in particolare il plesso venoso vertebrale interno) e radici nervose. Il tessuto adiposo funge da cuscinetto protettivo per le strutture nervose ed è distribuito in modo non uniforme, con una maggiore concentrazione nella regione lombare. I vasi sanguigni presenti sono cruciali per il drenaggio venoso della colonna vertebrale e del midollo spinale. L'anestesia epidurale viene eseguita tramite l'iniezione di anestetici locali e/o altri farmaci nello spazio epidurale, direttamente o tramite cateteri che possono essere mantenuti in sede per periodi prolungati.
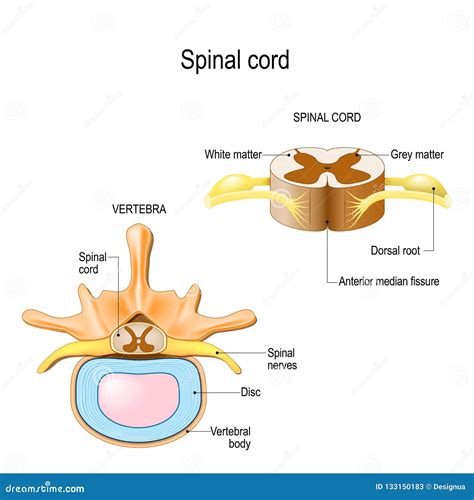
Lo Spazio Subaracnoideo
Lo spazio subaracnoideo si trova all'interno dello spazio epidurale, tra la membrana aracnoidea e la pia madre, che aderisce strettamente al midollo spinale. È riempito di liquido cerebrospinale (CSF), un fluido limpido e incolore che circonda e protegge il midollo spinale e il cervello. L'iniezione di anestetico in questo spazio, come nell'anestesia spinale, porta a un blocco nervoso rapido e profondo.
Repere Anatomici per l'Identificazione dello Spazio di Inserzione
L'identificazione dei corretti repere anatomici è il primo passo fondamentale per un'anestesia epidurale o spinale sicura ed efficace.
Identificazione dei Livelli Vertebrali
La colonna vertebrale lombare è il sito più comune per l'esecuzione di queste procedure, poiché il midollo spinale termina a livello L1-L2. Gli spazi intervertebrali più utilizzati per l'accesso sono:
- L3-L4: Questo spazio si individua palpando il processo spinoso più prominente nella regione lombare, che solitamente corrisponde a L4 (specialmente nelle donne). Una linea immaginaria tracciata tra le creste iliache posteriori superiori (i punti più sporgenti delle ossa del bacino) solitamente interseca il processo spinoso di L4. L'inserimento dell'ago avviene nello spazio intervertebrale appena sotto questo processo, ovvero tra L3 e L4.
- L4-L5: Se l'identificazione di L4 risulta difficile, lo spazio L4-L5 è un'alternativa valida. Questo spazio si trova caudalmente a quello precedentemente descritto.
- L2-L3: Meno comunemente utilizzato, ma comunque sicuro se il cono midollare è correttamente identificato come terminante a L1-L2.
Caratteristiche Palpatorie
La palpazione dei processi spinosi è una tecnica chiave. Questi processi sono sporgenze ossee che si estendono posteriormente dalla parte posteriore di ogni vertebra. Nella regione lombare, sono più facilmente palpabili grazie alla minore presenza di muscoli spessi rispetto alla regione toracica.
- Processi Spinosi: Devono essere palpati per determinare la linea mediana della colonna vertebrale.
- Spazi Intervertebrali: La depressione tra due processi spinosi adiacenti indica lo spazio intervertebrale.
- Legamento Giallo: Quando l'ago penetra il legamento giallo, si può percepire una sensazione di "schiocco" o una maggiore resistenza, che indica l'ingresso nello spazio epidurale.
- Dura Madre: Un ulteriore "schiocco" può essere percepito quando l'ago attraversa la dura madre e la membrana aracnoidea, segnalando l'ingresso nello spazio subaracnoideo. Tuttavia, questi "schiocchi" non sono sempre palpabili, specialmente in pazienti con tessuti più fibrosi o in bambini.
Tecniche di Infiltrazione Spinale
Oltre all'anestesia spinale, esistono altre tecniche infiltrative a livello vertebrale che condividono alcuni principi ma differiscono per target e indicazioni.
Infiltrazioni Faccettarie
Mirano a iniettare farmaci antinfiammatori (cortisone, anestetico locale, ossigeno-ozono) nelle faccette articolari della colonna vertebrale, che sono piccole articolazioni tra le vertebre. Vengono utilizzate per trattare la sindrome faccettaria e sono condotte sotto guida ecografica o radiologica.
Infiltrazione Foraminale/Periradicolare
Questa tecnica prevede l'iniezione di farmaci (cortisonici, anestetici locali, ossigeno-ozono) vicino ai forami di coniugazione, i canali da cui emergono le radici nervose. È indicata in caso di stenosi foraminali o ernie del disco che comprimono le radici nervose. L'esecuzione, specialmente a livello cervicale, richiede elevata precisione e competenza a causa della complessità anatomica della regione.
Infiltrazione Peridurale (Blocco Epidurale)
Come detto, mira a depositare i farmaci nello spazio epidurale. Esistono due tecniche principali:
- Infiltrazione Peridurale Trans-laminare: L'ago viene inserito nello spazio epidurale passando tra le lamine vertebrali. Questa tecnica, sebbene più antica, è oggi condotta con precisione sotto guida ecografica o radiologica per minimizzare le complicanze. È indicata in casi di stenosi del canale vertebrale o ernie del disco.
- Infiltrazione Peridurale Caudale (Trans-iato Sacrale): L'accesso allo spazio epidurale avviene attraverso lo iato sacrale, un'apertura nella parte inferiore del sacro. Questa tecnica è molto comune, considerata sicura e indicata per affezioni dei segmenti lombari bassi e sacrali, come ernie del disco o stenosi lombari.
Fattori che Influenzano la Diffusione dell'Anestetico
La diffusione dell'anestetico nello spazio subaracnoideo o epidurale è influenzata da diversi fattori, tra cui le proprietà chimico-fisiche dell'anestetico stesso e le caratteristiche anatomiche del paziente.
Baricità dell'Anestetico
La baricità si riferisce alla densità della soluzione anestetica rispetto al liquido cerebrospinale. Le soluzioni possono essere iperbariche (più dense), ipobariche (meno dense) o isobariche (densità simile). Questa proprietà determina il comportamento della soluzione nell'ambiente subaracnoideo:
- Soluzioni Iperbariche: Tendono a migrare verso le aree declivi (la parte più bassa del corpo in base alla posizione del paziente). Ad esempio, in un paziente seduto, una soluzione iperbarica si concentrerà nella regione lombare.
- Soluzioni Ipobariche: Tendono a migrare verso le aree più elevate.
- Soluzioni Isobariche: Si distribuiscono più uniformemente.
L'aggiunta di glucosio a una soluzione anestetica spinale (ad esempio, tetracaina o bupivacaina) aumenta la sua densità, rendendola iperbarica. Studi hanno dimostrato che concentrazioni più elevate di glucosio portano a un blocco analgesico più rapido e di maggiore estensione.
Caratteristiche dell'Assone
L'effetto dell'anestetico locale dipende dalle dimensioni e dalla mielinizzazione delle fibre nervose. Le fibre più sottili e non mielinizzate (fibre C, responsabili del dolore) vengono bloccate per prime. Successivamente vengono bloccate le fibre più spesse e mielinizzate, come i motoneuroni (fibre Aα) e le fibre simpatiche pregangliari. Questo ordine di blocco spiega perché la sensibilità al dolore viene persa prima della motricità e perché il blocco simpatico (che porta a vasodilatazione e potenziale ipotensione) si verifica precocemente.
Farmaci Associati e Potenziali Benefici
Oltre agli anestetici locali, altri farmaci possono essere aggiunti alle soluzioni iniettate per ottimizzare l'analgesia e prolungare la durata del blocco:
- Oppioidi: L'aggiunta di oppioidi come morfina, fentanil, sufentanil, diamorfina e buprenorfina può prolungare significativamente il blocco e fornire un eccellente sollievo dal dolore postoperatorio. Nel Regno Unito, dal 2004, il National Institute for Health and Care Excellence raccomanda l'integrazione dell'anestesia spinale per il taglio cesareo con diamorfina intratecale.
- Farmaci Non-Oppioidi: Farmaci come la clonidina o l'epinefrina possono essere aggiunti per prolungare la durata dell'analgesia.
I potenziali benefici delle infiltrazioni epidurali includono la somministrazione mirata di farmaci antinfiammatori e analgesici direttamente sulla zona interessata, con un effetto localizzato superiore rispetto ai farmaci assunti per via sistemica. Inoltre, l'iniezione può contribuire a "lavare" via le sostanze infiammatorie responsabili del dolore.
Complicanze e Considerazioni sulla Sicurezza
Nonostante l'elevato profilo di sicurezza, l'anestesia epidurale e spinale non sono prive di potenziali complicanze.
Complicanze Comuni
- Ipotensione: La più comune complicanza, dovuta al blocco simpatico che causa vasodilatazione. Può essere gestita con fluidi intravenosi e vasopressori.
- Parestesie: Sensazioni anormali (formicolio, intorpidimento) che possono comparire se l'ago stimola una radice nervosa. Di solito sono transitorie.
- Emorragia: Sebbene rara, l'emorragia nello spazio epidurale o subaracnoideo può verificarsi, specialmente in pazienti con disturbi della coagulazione.
- Infezione: Rischio minimo ma presente, che può manifestarsi come epidurite o ascesso epidurale. Rigorose tecniche asettiche sono fondamentali per prevenirla.
- Mal di Testa Post-Puntura Durale (PDPH): Una complicanza nota, soprattutto dopo l'anestesia spinale, causata dalla perdita di CSF attraverso la breccia nella dura madre. L'uso di aghi di piccolo calibro e atraumatici riduce significativamente questo rischio.
- Danno Neurologico: Lesioni dirette al midollo spinale o alle radici nervose sono eventi estremamente rari, ma potenzialmente gravi.
Gestione delle Complicanze
La gestione delle complicanze richiede prontezza diagnostica e intervento appropriato. Ad esempio, un mal di testa post-puntura durale severo può richiedere un "blood patch", una procedura in cui una piccola quantità di sangue del paziente viene iniettata nello spazio epidurale per sigillare la breccia durale.
Approfondimenti sulle Tecniche di Imaging
Le tecniche di imaging giocano un ruolo sempre più importante nella valutazione e nella guida delle procedure che coinvolgono lo spazio epidurale e subaracnoideo.
- Risonanza Magnetica (RM): Offre immagini dettagliate dei tessuti molli, eccellente per identificare ernie discali, tumori o infezioni.
- Tomografia Computerizzata (TC): Utile per la visualizzazione delle strutture ossee e può identificare fratture vertebrali.
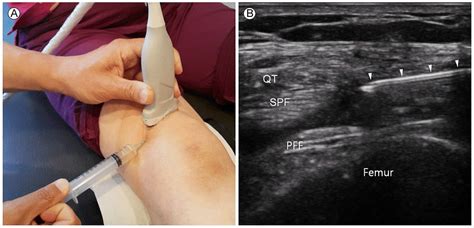
- Ecografia: Permette una visualizzazione in tempo reale, particolarmente utile durante l'inserimento di cateteri epidurali per guidare l'ago in modo preciso e sicuro. L'uso dell'ecografia per la puntura lombare, sebbene non ancora di routine in molti contesti, sta guadagnando terreno per migliorare la precisione e ridurre le complicanze.
- Fluoroscopia: Utilizzata per ottenere immagini in tempo reale durante procedure interventistiche, garantendo il corretto posizionamento dell'ago.
Considerazioni Finali sulla Precisione Anatomica
La precisione nell'identificazione dei repere anatomici è la pietra angolare per la sicurezza e l'efficacia dell'anestesia epidurale e spinale. La conoscenza approfondita dell'anatomia spinale, combinata con un'attenta valutazione del paziente e l'utilizzo di tecniche di imaging quando necessario, permette di minimizzare i rischi e di ottimizzare i risultati per una vasta gamma di pazienti e procedure mediche. La pratica clinica costante e l'aggiornamento sulle migliori tecniche disponibili sono essenziali per garantire standard elevati di cura.