La procreazione medicalmente assistita, nota anche con l’acronimo PMA, rappresenta un insieme di tecniche avanzate mirate a favorire il concepimento in coppie in cui la possibilità di una gravidanza è nulla o estremamente bassa e per le quali non sono attuabili altre strategie. La disciplina ha vissuto un’evoluzione straordinaria dal 25 luglio 1978, data in cui nacque Louise Brown; questa è stata la prima nascita riuscita di un bambino dopo il trattamento di fecondazione in vitro, una procedura avvenuta presso il Dr Kershaw's Cottage Hospital a Royton, Oldham, Inghilterra, grazie al lavoro pionieristico del ginecologo Patrick Steptoe e del fisiologo Robert Edwards.
Approcci iniziali e tecniche di primo livello
Per molte coppie, il percorso inizia con approcci meno invasivi, volti a massimizzare l'efficacia dei cicli naturali. Vi sono varie situazioni intermedie in cui i valori dell’esame seminale possono essere migliorati con terapie mediche e medicina naturale. Tra le metodiche più diffuse vi è l’induzione dell’ovulazione con rapporti mirati, che prevede un trattamento farmacologico mirato a stimolare la corretta maturazione dell’ovocita, in modo da pianificare il momento più propizio per un rapporto sessuale altamente efficace in termini di concepimento.
Il concepimento guidato è talora preferito dalla donna nell’intento di evitare una stimolazione con gonadotropine, scelta spesso giustificata da un atteggiamento “prudente” nel caso di anamnesi familiare con presenza di neoplasie ormonodipendenti. Parallelamente, l’inseminazione artificiale è un trattamento di riproduzione assistita più semplice da attuare, che consiste nel collocare un campione seminale, del partner o di un donatore, nell’utero della donna. Questo procedimento aumenta le possibilità di gravidanza rispetto ai rapporti sessuali, sia perché il campione seminale è adeguatamente preparato in laboratorio, sia perché si stimolano le ovaie per controllare la crescita e la maturazione degli ovuli.
L’Inseminazione Intrauterina (IUI) viene generalmente eseguita per i casi di sterilità inspiegata nei quali una o ambedue le tube sono pervie ed i parametri seminali appaiono pressoché normali. Una variante più avanzata è l’Inseminazione Intratubarica (ITI), una tecnica innovativa applicabile alla maggior parte delle coppie infertili, eccetto quando entrambe le salpingi sono ostruite o in casi di severa sub-fertilità maschile. A circa 35/36 ore dall’ovulazione, il seme capacitato con una tecnica particolare viene portato per via vaginale e trans-uterina a livello delle tube con un catetere curvo per via ecoguidata in due frazioni. In pratica, con questa tecnica di procreazione medicalmente assistita viene favorito l’incontro tra spermatozoo ed ovocita a livello delle ampolle tubariche, proprio come succede in natura. Le percentuali di successo connesse all'ITI sono piuttosto elevate: si raggiunge il 30-40% sotto i 38 anni ed il pregnancy rate combinato in 2 tentativi è del 70-72%.
Tecniche avanzate di fecondazione in vitro
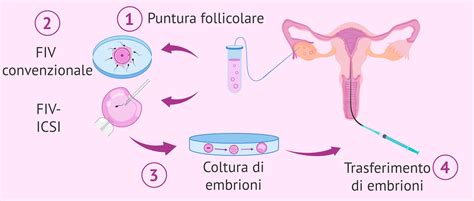
La FIVET (Fecondazione in vitro ed Embryo-transfer) è una delle tecniche di fecondazione assistita più diffuse e conosciute. Introdotta negli anni ’80, ha permesso la nascita di oltre 3 milioni di bambini in tutto il mondo. Essa si basa sull’incontro dello spermatozoo con l’ovulo al di fuori della loro sede fisiologica, ovvero il tratto terminale delle tube, offrendo una soluzione anche alle donne con alterazioni strutturali delle salpingi ed impervietà tubarica bilaterale. Con la fecondazione in vitro, l’incontro tra ovocita e spermatozoo avviene in laboratorio. Dopo aver indotto un’ovulazione multipla attraverso la stimolazione delle ovaie, si procede al prelievo degli ovociti (pick-up ovocitario) e nella stessa giornata il partner maschile procede alla raccolta del liquido seminale. Occorre effettuare una stimolazione ovarica controllata per ottenere gli ovuli, che saranno poi fecondati in vitro. Una volta ottenuti, gli embrioni saranno tenuti in coltura per 5-6 giorni, dopodiché uno di questi sarà trasferito in utero, mentre gli altri si conserveranno per il futuro.
Un'evoluzione fondamentale è stata l'ICSI (Iniezione intracitoplasmatica dello spermatozoo), tecnica introdotta nella prima metà degli anni ’90 che permette di trattare casi sino a pochi anni fa intrattabili. Il primo parto riuscito tramite questa tecnica ebbe luogo il 14 gennaio 1992, sviluppata da Gianpiero D. Palermo presso la Vrije Universiteit Brussel. L’innovazione sta nel fatto che il singolo spermatozoo viene introdotto direttamente nel citoplasma dell’ovocita mediante un micro-ago sotto visione microscopica. Questa metodica è riservata ai casi in cui si valuta che, con la semplice inseminazione dell’ovocita, possano esserci problemi nell’ottenere la fecondazione. Quando necessario, si ricorre al prelievo testicolare degli spermatozoi, indicato in presenza di azoospermia.
ICSI. Microiniezione Intracitoplasmatica degli Spermatozoi
Ottimizzazione del processo: stimolazione e coltura
Nel campo della procreazione assistita, si è recentemente affermata la stimolazione dolce, poiché è stato dimostrato che l’iperstimolazione ovarica ha una ricaduta negativa sullo sviluppo e sull’impianto degli embrioni nonché sulla loro costituzione cromosomica. Uno studio randomizzato ha evidenziato una percentuale maggiore di embrioni ben conformati (euploidi) dopo stimolazione ovarica dolce; tale risultato è legato alle fasi iniziali di selezione che non vengono alterate dai protocolli di stimolazione leggera. Non conta il numero di ovociti recuperati, ma che questi siano un gruppo omogeneo di ovociti di buona qualità biologica. Al contrario, nella stimolazione tradizionale, gli ovociti e gli embrioni ottenuti in soprannumero sono di qualità inferiore e più spesso anomali dal punto di vista cromosomico.
La sindrome da iperstimolazione ovarica rimane la complicanza più temibile della fase di stimolazione, sebbene le cause alla base della sua insorgenza non siano ancora del tutto conosciute. Per migliorare i tassi di successo, si utilizzano tecniche come l’Assisted Hatching: in casi di fallimenti ripetuti, il mancato impianto dei pre-embrioni può derivare dalla loro incapacità di fuoriuscire dalla zona pellucida. Tecnicamente è possibile, tramite il micromanipolatore, interrompere la continuità della zona pellucida facilitando l’impianto dell’embrione nell’endometrio. Un'ulteriore strategia è la coltura della blastocisti, che permette di selezionare gli embrioni biologicamente validi in alternativa al transfer tradizionale in seconda o terza giornata.
Aspetti procedurali e bioetica
Esistono metodiche specifiche come la GIFT (trasferimento intratubarico dei gameti), che, fino alla raccolta dei follicoli ovarici, è simile alla FIVET. La scelta della modalità con cui effettuare la GIFT spetta al medico che si occupa della fecondazione assistita, il quale decide in base alle caratteristiche della paziente e alla qualità dei gameti. La ZIFT corrisponde al trasferimento intratubarico dello zigote, ovvero la cellula che si ottiene dopo l’incontro tra gameti.
Sulla base delle ricerche e degli studi effettuati, statisticamente solo un embrione su tre può raggiungere la data del parto, perciò si possono impiantare più embrioni in utero al fine di aumentare le possibilità di ottenere almeno una gravidanza. Tuttavia, la capacità ricettiva dell'utero umano è limitata a un solo individuo, quindi una gravidanza gemellare o multigemellare rappresenta sempre un rischio. Per quanto riguarda i due o tre embrioni impiantati in utero, è comunque possibile, e sempre più riproducibile, il loro co-attecchimento.
L’obiettivo clinico è proporre una metodologia innovativa rispettosa della donna e della fisiologia, basata sui criteri della medicina dell’evidenza che mette in risalto e utilizza la componente energetica biofotonica, affinché il seme maschile sia riconosciuto come “self” dall’organismo femminile e possa integrarsi in modo perfetto geneticamente con l’ovocita. Anche il congelamento ovocitario gioca un ruolo cruciale: gli ovociti maturi non utilizzati vengono congelati; dopo scongelamento e ICSI, gli embrioni vengono trasferiti in utero. Questa metodica è stata sviluppata e ha trovato i maggiori campi di applicazione nel nostro Paese, inizialmente pensata per la preservazione della fertilità in pazienti oncologiche.
Quadro normativo e scenari europei
Non tutti i singoli ordinamenti giuridici nazionali hanno disciplinato in via legislativa le modalità di esercizio della procreazione assistita. Nel 2015 in Europa, secondo i dati della Società europea di riproduzione umana e di embriologia (ESHRE), 157.500 bambini sono nati da una procreazione medicalmente assistita. In Francia, questo diritto è per ora concesso solo alle coppie eterosessuali in grado di dimostrare un'infertilità medica o una malattia grave. In Italia, la procreazione assistita è disciplinata dalla legge 40/2004: il Paese è uscito da una situazione di vuoto giuridico adottando una legislazione che inizialmente è stata tra le più restrittive d'Europa, ponendo limiti specifici alla donazione di gameti e all'accesso alle tecniche.
Le politiche di rimborso variano enormemente: in Belgio, un forfait di 1.073 euro è concesso per ogni ciclo completo di FIV, a condizione che la donna abbia meno di 43 anni e non superi i 6 cicli. Diciassette paesi europei limitano l'accesso alle tecniche di PMA imponendo criteri relativi all'età. Nel Regno Unito, i pazienti hanno diritto ai test preliminari gratuiti tramite il Servizio Sanitario Nazionale (NHS), ma il trattamento non è ampiamente disponibile e le liste di attesa possono essere lunghe. La politica di offerta del NHS viene spesso modificata dai Clinical Commissioning Groups locali, creando discrepanze nell'accesso alle cure.
Disparità globali e accesso alle cure
Oltre i confini europei, la situazione è altrettanto eterogenea. In Canada, ad esempio, alcuni trattamenti sono coperti dall'OHIP in Ontario, mentre altri no; le donne con tube di Falloppio bloccate bilateralmente e di età inferiore ai 40 anni hanno il trattamento coperto, pur dovendo sostenere spese per i test. L'assicurazione sanitaria nazionale israeliana copre quasi tutti i trattamenti per la fertilità, sovvenzionando i costi della fecondazione in vitro fino alla nascita di due figli, includendo le donne single e le coppie lesbiche. In Germania, la Corte costituzionale federale ha influenzato il sistema di sussidi, portando il governo a coprire una quota significativa dei costi per ridurre l'onere economico sulle coppie.
In India, il settore è ora regolato dal Surrogacy (Regulation) Act 2021 e dall’Assisted Reproductive Technology (Regulation) Act 2021, che hanno sostituito le linee guida del 2005, fornendo un quadro legale più rigoroso per l'accreditamento e la supervisione delle cliniche. Nonostante la disponibilità tecnica decennale, le difficoltà emotive restano un nodo centrale. Film e opere di fiction che descrivono le sfide psicologiche legate alla riproduzione assistita hanno avuto una risonanza crescente negli ultimi anni, evidenziando come, dietro la fredda precisione dei laboratori, risieda un vissuto umano complesso che richiede supporto e una gestione attenta, evitando che le coppie continuino trattamenti inutili nonostante una pessima prognosi.
tags: #relazione #su #fecondazione #assistita