Affrontare un intervento chirurgico, specialmente se di natura ginecologica come il raschiamento uterino, può suscitare ansia e preoccupazioni legittime. È naturale provare timore riguardo all'anestesia, ai potenziali rischi e al processo di recupero. Spesso, la paura più profonda riguarda la perdita di controllo o il non risvegliarsi, un sentimento amplificato in momenti di vulnerabilità. Comprendere appieno la procedura e il tipo di anestesia proposto è il primo passo per trasformare l'ansia in consapevolezza e tranquillità. L'anestesia epidurale, nota per le sue applicazioni in diversi contesti chirurgici e ostetrici, può essere una soluzione efficace e rassicurante anche in questo specifico frangente.
In contesti come il raschiamento, l'anestesista in sala operatoria controllerà tutti i parametri vitali nel breve periodo dell'esecuzione. La durata, mi creda, è veramente limitata; il risveglio è, grazie ai farmaci utilizzati, estremamente dolce. Se condotto in una struttura ospedaliera dotata di tutte le misure di sicurezza e da professionisti, l'intervento ha un bassissimo indice di rischio. È importante sottolineare che, come sempre, l'intervento sarà preceduto dalla visita del collega Anestesista, al quale la paziente potrà rivolgere tutte le domande possibili per far sì che la sua tranquillità sia al 100%.
Cos'è il Raschiamento Uterino e Perché si Esegue
Il raschiamento uterino, tecnicamente noto come curettage o revisione della cavità uterina, è una procedura ginecologica che consiste nella rimozione di tessuto dall'interno dell'utero. Sebbene il termine evochi spesso un legame essenzialmente con l'aborto, spontaneo o volontario, in realtà questa procedura chirurgica invasiva è comunemente impiegata per una serie più numerosa di intenti. Qualunque sia il contesto, è importante per la paziente che si sottopone a questo intervento conoscerne e comprenderne tutti gli aspetti, dalla procedura stessa ai potenziali rischi e benefici associati.
Quando si parla di raschiamento uterino si fa riferimento a una procedura chirurgica che ha lo scopo di asportare una parte o tutto del rivestimento dell’utero, in caso di anomalie di varia origine o causa. Solitamente, viene effettuato per rimuovere frammenti di endometrio o eventuali masse anomale presenti all'interno della cavità uterina. Il termine medico per definire questa procedura è D & C, ovvero Dilatazione e Curettage, tecnica chirurgica consistente nella dilatazione della cervice uterina e dall'inserimento di uno strumento noto come “curette”, in grado di asportare, quasi “raschiando”, il tessuto non idoneo o in eccesso. Tuttavia, comunemente oggi i raschiamenti vengono effettuati anche tramite aspirazione, non necessariamente con una curette, una tecnica più moderna e meno traumatica, l'isterosuzione, che riduce il trauma ai tessuti.
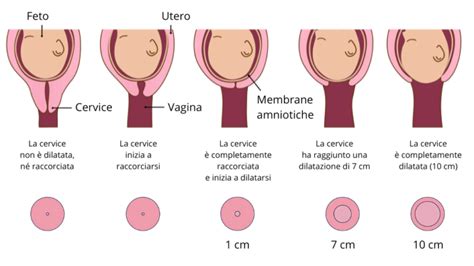
Questa procedura viene effettuata sia per scopi diagnostici (analizzare l'endometrio) sia terapeutici (rimuovere polipi, fibromi o residui di una gravidanza).
Raschiamento Diagnostico
Il curettage diagnostico prevede la rimozione dall’interno dell’utero di frammenti di endometrio per sottoporli a un esame istologico. È indicato in caso di:
- Sanguinamenti uterini anomali, come la menorragia (ciclo abbondante), la metrorragia (sanguinamento fuori dal ciclo) o lo spotting intermestruale persistente.
- Sanguinamento in menopausa, che può suggerire la presenza di iperplasia endometriale o, in casi più rari, di un tumore.
- Riscontro di cellule endometriali anomale al Pap test.
- Sospetto di tumore dell'utero, per la tipizzazione istologica e molecolare.
Raschiamento Operativo (Terapeutico)
Il raschiamento operativo viene eseguito per scopi terapeutici, come la rimozione di tessuto uterino anomalo o l’eliminazione di residui dopo un aborto spontaneo. Le indicazioni più comuni includono:
- Interruzione di gravidanza: sia per l'aborto spontaneo (rimozione dei residui per prevenire infezioni, nota come revisione di cavità) sia per l'interruzione volontaria di gravidanza (spesso preferendo l'isterosuzione, entro le prime settimane). La gravidanza può interrompersi spontaneamente a volte anche per cause difficili da accertare. L’interruzione spontanea della gravidanza si manifesta in genere con la comparsa di perdite di sangue e dolore al basso ventre e può essere confermata con un esame ecografico. Dopo un aborto spontaneo, il raschiamento uterino può essere indispensabile quando fisiologicamente la donna non espelle completamente i tessuti gravidici. I residui, se non asportati, possono provocare sanguinamenti eccessivi e aumentare il rischio di infezioni. Il medico può consigliare un raschiamento uterino dopo un aborto spontaneo se ci sono segni di aborto incompleto o se persistono sanguinamenti anormali. Se si perde il bambino in una fase molto precoce, questa procedura è raramente necessaria.
- Emorragia post-parto: per la rimozione di residui placentari rimasti nell'utero che impediscono il corretto contrarsi dell'organo.
- Rimozione di formazioni benigne: come polipi uterini o piccoli fibromi sottomucosi.
- Trattamento dell'iperplasia endometriale: l'ispessimento eccessivo dell'endometrio, spesso legato a condizioni come la sindrome dell'ovaio policistico (PCOS).
Oggi, per molte indicazioni diagnostiche e per la rimozione di polipi o piccoli fibromi, il raschiamento è stato affiancato o sostituito dall'isteroscopia, una tecnica meno invasiva che permette una visualizzazione diretta della cavità uterina.
La Procedura del Raschiamento Uterino: Dalla Preparazione al Recupero
Il raschiamento uterino è solitamente eseguito in ospedale o in ambulatorio chirurgico sotto anestesia generale, locale o in sedazione, a seconda delle preferenze del paziente e delle indicazioni mediche.
Prima dell'Intervento: La Preparazione
La preparazione al raschiamento richiede alcuni accorgimenti fondamentali per la sicurezza della paziente:
- Esami preliminari: sono essenziali una visita ginecologica approfondita, un'ecografia transvaginale per valutare la condizione dell'utero, esami del sangue (inclusi coagulazione ed emocromo) e una valutazione anestesiologica.
- Digiuno: è necessario non mangiare né bere per almeno 6-8 ore prima dell'intervento, per evitare complicanze durante la sedazione o l'anestesia.
- Terapie farmacologiche: è cruciale segnalare al medico l'uso di anticoagulanti o antiaggreganti, poiché in alcuni casi potrebbe essere necessario sospenderli temporaneamente. È fondamentale comunicare anche eventuali allergie a lattice, nichel o farmaci.
- Dilatazione pre-operatoria: in situazioni specifiche, come nelle nullipare (donne che non hanno mai partorito) o in presenza di una cervice stenotica (ristretta), il medico potrebbe inserire dei preparati (prostaglandine) in vagina o bastoncini di laminaria ore prima dell'intervento per ammorbidire e dilatare delicatamente il collo dell'utero, facilitando il passaggio degli strumenti chirurgici.
- Accompagnatore: essendo quasi sempre eseguito in regime di Day Hospital, è indispensabile che la paziente sia accompagnata, poiché non potrà guidare dopo la dimissione a causa dei residui dell'anestesia e per la necessità di un periodo di riposo.
Come Avviene l'Intervento
L'intervento ha una durata breve, generalmente tra i 15 e i 20 minuti, anche se a volte si riduce a soli 7 minuti.
- Dilatazione: Il ginecologo inizia inserendo uno speculum nella vagina per dilatare il collo uterino e visualizzare la cervice. Successivamente, utilizza una serie di strumenti calibrati, come i dilatatori di Hegar, di spessore crescente per dilatare delicatamente il canale cervicale fino a renderlo sufficientemente ampio per il passaggio degli strumenti chirurgici.
- Raschiamento o Aspirazione:
- Curettage classico: viene introdotta la curetta, uno strumento ad ansa metallica, per raschiare delicatamente le pareti uterine e rimuovere il tessuto.
- Isterosuzione: viene inserita una cannula collegata a un sistema di aspirazione (a vuoto elettrico o manuale) che aspira il contenuto uterino. Questa tecnica è spesso preferita per la revisione di cavità post-abortiva perché meno traumatica per l'endometrio.
Spesso le due tecniche vengono combinate: aspirazione iniziale per rimuovere la massa principale, seguita da un leggero curettage per assicurarsi che la cavità sia perfettamente pulita. Da qui si interviene con gli strumenti chirurgici per rimuovere il tessuto in eccesso o anomalo. Il tutto può richiedere solo pochi minuti o più tempo, a seconda della complessità del caso e dello scopo.
Isteroscopia diagnostica ambulatoriale
Rischi e Recupero Post-Operatorio
Il raschiamento è considerato un intervento sicuro e di routine. I rischi sono rari se ci si affida ad un professionista esperto. Le complicanze gravi, come la perforazione dell'utero, emorragie importanti o infezioni, sono fortunatamente rare, verificate in meno dell'1-2% dei casi.
Dopo l’intervento, la maggior parte delle donne rimane in osservazione per le successive 24-36 ore. Tuttavia, il tempo di recupero è generalmente breve e le manifestazioni dolorose successive sono ridotte. Quanto è doloroso il raschiamento? Durante l'intervento, la paziente non avverte alcun dolore grazie all'anestesia somministrata. Dopo il risveglio, è normale avvertire dei crampi al basso ventre simili a quelli mestruali, che possono durare per 24-48 ore. I crampi sono l’effetto collaterale più comune. I farmaci antinfiammatori non steroidei (come ketoprofene, ibuprofene) aiutano nell’attenuare il dolore. Per alcuni giorni può persistere un leggero sanguinamento. Dopo essersi sottoposte a una procedura di curettage è consigliabile osservare un breve periodo di riposo per qualche giorno.
Molte donne si preoccupano dell’effetto sulla loro fertilità dopo un raschiamento uterino: questo intervento, in assenza di specifiche complicanze, non influisce sulla capacità di concepire. Il primo flusso mestruale dopo aver effettuato tale procedura si ha dopo circa un mese e mezzo, in caso di aborto spontaneo, ovvero a 28-30 giorni dall’azzeramento dei valori delle beta hCG, l’ormone della gravidanza che cessa del tutto la sua produzione dopo circa 15-20 giorni dal raschiamento. I medici consigliano di attendere almeno due cicli mestruali dopo l’intervento prima di tentare una gravidanza, in modo che l’ovulazione possa ritornare alla piena normalità ed il corpo possa guarire totalmente senza subire altri stress. In caso di aborti ricorrenti, lo specialista potrebbe consigliare test genetici sul tessuto fetale rimosso durante il raschiamento per identificare eventuali anomalie cromosomiche che potrebbero influenzare le future gravidanze. Discutere con il proprio medico le preoccupazioni specifiche sulla fertilità è essenziale per ottenere informazioni personalizzate e rassicurazioni.
Anestesia nel Raschiamento: Opzioni e Preferenze
La scelta dell'anestesia per il raschiamento uterino è un aspetto fondamentale che dipende da diversi fattori, tra cui la complessità dell'intervento, le condizioni di salute della paziente e le sue preferenze personali. È importante sapere che per questo tipo di procedura, il raschiamento è una procedura in sé dolorosa, che richiede pertanto l’anestesia, generale o locale, o una sedazione.
Nella maggior parte dei casi odierni, per un maggior comfort del paziente, si ricorre alla sedazione profonda per via endovenosa: la donna dorme e non ha memoria della procedura, ma respira autonomamente senza necessità di intubazione (diversamente dall'anestesia generale classica). Questa tecnica viene di norma eseguita con una sedazione profonda e non richiede l'intubazione perché ne viene garantito il respiro spontaneo. In casi selezionati o meno complessi, si può optare per l'anestesia locale (blocco paracervicale) associata a blanda sedazione.
Tuttavia, esiste anche l'opzione dell'anestesia epidurale, che alcune pazienti preferiscono. Per esempio, alcune persone, come evidenziato dalle testimonianze, hanno chiesto specificamente l'epidurale perché l'anestesia generale le terrorizza, e l'esperienza si è rivelata priva di problemi, anche perché il tutto è durato pochi minuti. A volte, viene proposta un'"epidurale leggera" proprio perché la procedura dura pochi minuti, evitando di "addormentare tutta" la paziente. Questo tipo di approccio permette alla paziente di rimanere più cosciente o leggermente sedata, mantenendo il respiro spontaneo e il controllo dei parametri vitali.
La scelta tra le diverse tecniche anestesiologiche dovrebbe sempre essere discussa con l'anestesista durante la visita pre-operatoria, un momento cruciale per chiarire ogni dubbio e personalizzare l'approccio in base alle esigenze individuali.
L'Anestesia Epidurale: Un Approfondimento sulla Tecnica
L’anestesia peridurale (o epidurale) è un tipo di anestesia loco-regionale centrale. La conosciamo soprattutto per la sua azione analgesica durante il travaglio di parto, ma l’anestesia epidurale ha in realtà altre utili applicazioni, specialmente combinata con altre tecniche anestesiologiche, come supporto per una migliore gestione del dolore, anche post-operatorio.
Che cos’è l’Anestesia Epidurale e Come Funziona
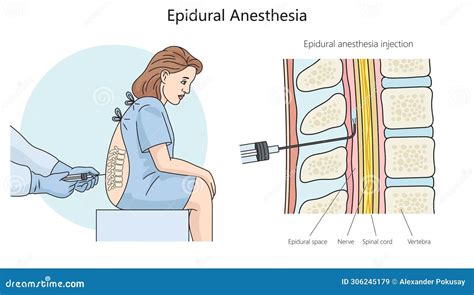
L'anestesia epidurale è una tecnica anestesiologica che consiste nell’iniezione di anestetici locali e, talvolta, analgesici nello spazio epidurale della colonna vertebrale. Questo spazio è situato all'esterno dello spazio subaracnoideo, tra il periostio e la meninge dura madre. Si caratterizza per l’inserimento di un cateterino che può essere mantenuto per un tempo variabile, attraverso il quale è possibile dosare nel tempo la somministrazione di farmaci. Questa metodica determina il blocco temporaneo, controllato e reversibile della trasmissione nervosa nelle radici spinali, provocando una perdita di sensibilità e una riduzione della motilità della parte inferiore del corpo. In tal modo si ottiene un blocco temporaneo, reversibile e selettivo delle fibre nervose che conducono la sensibilità dolorifica, mantenendo invece inalterata la sensibilità tattile e l’attività motoria, soprattutto quando si utilizzano bassissime concentrazioni di farmaci.
Campi di Applicazione e Vantaggi
L’applicazione più nota ed utile della peridurale è soprattutto quella analgesica come tecnica “accessoria”. Per esempio, si può condurre un’anestesia generale cosiddetta “combinata” in cui si ottiene l’induzione del sonno del paziente con l’anestesia generale mentre con il cateterino peridurale si somministra l’analgesico, dosandolo nel tempo e gestendolo al meglio, con minore invasività e uso di farmaci ridotto e, in più, la possibilità di continuare la terapia del dolore anche dopo l’operazione. Quella che si ottiene combinando due tecniche è un’anestesia cosiddetta “bilanciata”, particolarmente vantaggiosa quando si trattano pazienti a rischio (anziani, cardiopatici, diabetici e in generale persone con precario o difficoltoso equilibrio generale di salute), perché oltre a gestire meglio il dolore si usano meno farmaci, il che significa minor impatto farmacologico, importante soprattutto per i pazienti affetti da patologie cardiovascolari. Si usa perciò abbastanza nei grandi interventi di ortopedia e, durante e dopo l’intervento, anche nelle operazioni al polmone (peridurale toracica).
In età pediatrica, sino ai 7 anni, si utilizza molto come tecnica anestesiologica di prima scelta, associata a blanda sedazione, per interventi di chirurgia addominale ed agli arti inferiori. La peridurale può essere eseguita anche a livello del rachide cervicale, sebbene richieda un’adeguata formazione ed esperienza per prevenire effetti collaterali facilmente evitabili da mani esperte. Nella chirurgia estetica, l’anestesia epidurale può essere scelta per garantire il comfort del paziente in determinati tipi di intervento. Sebbene in molti casi si preferisca l’anestesia locale o la sedazione cosciente, l’epidurale trova impiego soprattutto in operazioni che interessano aree estese o che richiedono una durata significativa, come per l'addominoplastica, la rimozione di eccesso cutaneo e adiposo dall'addome, o interventi che coinvolgono i glutei, le cosce e le gambe. Un grande vantaggio dell'anestesia epidurale in questi contesti è che evita la necessità di intubazione e permette al paziente di essere vigile o leggermente sedato durante l'intervento. Si possono somministrare anestetici locali in diverse concentrazioni, anestetiche e/o analgesiche, ed analgesici maggiori.
L'applicazione più discussa e, per molti, più significativa dell'epidurale è certamente quella legata al travaglio di parto. In questo contesto, l'obiettivo dell’analgesia peridurale non è quello di abolire completamente il dolore, ma di garantire un buon controllo dello stesso, permettendo alla partoriente di avvertire le contrazioni uterine, potersi muovere durante il travaglio e spingere durante la fase espulsiva. Il dibattito intorno all’uso dell’anestesia epidurale durante il travaglio dovrebbe essere affrontato in modo non ideologico, senza il fanatismo e la polemica che lo hanno accompagnato negli anni passati. L’assistenza alla nascita è multidisciplinare, e l’ostetrica, figura di riferimento non solo per la donna ma per tutto il team che lavora al fine di garantire la nascita, sostiene la partoriente nelle sue scelte, informandola senza prevaricare né giudicare e avvalendosi delle consulenze specialistiche necessarie.
Il travaglio in cui si applica l’epidurale può essere a basso o ad alto rischio. È bene sapere anche che questa procedura tende ad allungare i tempi del travaglio e determina un cambiamento nella classificazione del rischio ostetrico. Gli studi sull’argomento sono molti e i risultati sono controversi. Sebbene in passato l’uso dell’epidurale risultasse associato a un aumento del ricorso al taglio cesareo e al parto operativo rispetto all’uso di oppioidi, questo effetto non si riscontra negli studi condotti a partire dal 2005, in cui era più probabile l’uso di concentrazioni inferiori di anestetico locale e l’adozione di tecniche epidurali più moderne come l’analgesia epidurale controllata dalla paziente (PCEA). Studi recenti (2019) hanno evidenziato che l’epidurale non aumenta il rischio di lacerazioni perineali severe, ma si associa a eventi quali parto cesareo o strumentale e posizioni anomale della testa.
L'epidurale sarebbe la soluzione al dolore in travaglio di parto, ma occorrerebbe assicurare il servizio a tutte le donne, 24 ore su 24, con un organico anestesiologico che lo consenta. Questa scelta dipende anche da una cultura di base che deve ancora maturare. Basti pensare che solo in alcune realtà esiste un Progetto Regionale chiamato ‘Ospedale senza dolore’ che prevede un servizio di Terapia del Dolore 24 ore su 24, con personale dedicato. Il nostro consiglio è di scegliere una sala parto che abbia acqua a disposizione. L’epidurale sì, dunque, ma non per forza per tutti. Per chi è convinto di volerla scegliere, avendo però sempre a disposizione anche ogni altro aiuto “naturale” che serva a contenere il dolore. Per chi ne ha bisogno. Per questo, al pari di ogni altra tecnologia ostetrica, deve essere accessibile e gratuita.
Come si Pratica l'Anestesia Epidurale
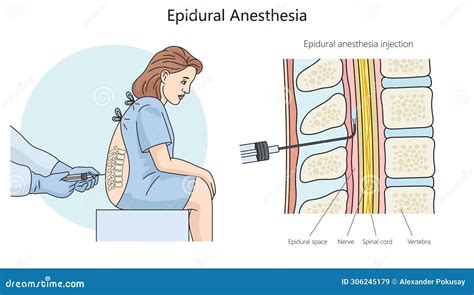
L’anestesia epidurale viene generalmente eseguita quando il travaglio è ben avviato, con contrazioni valide e regolari, o in preparazione a un intervento chirurgico.
La procedura consiste nella somministrazione di farmaci (anestetici locali e/o oppiacei) a bassissime concentrazioni a livello dello spazio “epidurale” della colonna vertebrale, ovvero quello più esterno di una delle meningi (dura madre). La partoriente o il paziente viene posizionata seduta o sdraiata su un fianco, in una posizione che curva la schiena per meglio esporre le vertebre lombari e facilitare l'accesso allo spazio epidurale. Viene quindi collegata a un monitor per il controllo costante dei parametri vitali, come pressione sanguigna, frequenza cardiaca e ossigenazione del sangue.
Dopo aver disinfettato accuratamente la regione lombare, l'anestesista pratica un'anestesia locale sulla cute per ridurre il disagio legato all'inserimento dell'ago. Successivamente, con estrema precisione, il medico anestesista inserisce attraverso un ago speciale un tubicino morbido e molto sottile, chiamato catetere peridurale, a livello dello spazio epidurale. L'inserimento dell'ago nello spazio epidurale può causare un leggero disagio, ma la fase più fastidiosa è mitigata dall'anestesia locale iniziale. Una volta posizionato correttamente il catetere, l'ago viene rimosso e il catetere viene fissato alla schiena del paziente con del nastro adesivo, in modo da poter somministrare i farmaci in modo continuo o intermittente. L'obiettivo dell’analgesia peridurale non è quello di abolire completamente il dolore, ma di garantire un buon controllo dello stesso.
Potenziale Inconvenienti e Complicanze dell'Anestesia Epidurale
Nonostante l'anestesia epidurale sia una procedura sicura e ampiamente utilizzata, come qualsiasi procedura medica, presenta dei rischi, seppur rari. Le complicazioni dell'anestesia epidurale possono riguardare il sistema nervoso centrale, quello periferico o altri organi ed apparati. In relazione al periodo in cui si manifestano, tali complicazioni vengono distinte in precoci e tardive, mentre sono indicate come maggiori o minori a seconda dell'entità del danno neurologico determinatosi. È importante sottolineare che gli anestesisti sono sottoposti a scrupolosi programmi di addestramento per ridurre al minimo il rischio che insorgano queste complicazioni.
Inconvenienti Comuni e Transitori
Questi eventi sono generalmente di lieve entità e si risolvono spontaneamente o con trattamenti minimi:
- Aspirazione di sangue: è l'inconveniente più frequente durante l'esecuzione di una anestesia epidurale, soprattutto in caso di preparazione al parto. Si verifica quando l'ago o il catetere incontra un piccolo vaso sanguigno nello spazio epidurale. L'anestesista riposiziona il catetere per risolvere la situazione.
- Parestesie: alterata percezione della sensibilità, sono anch'esse comuni durante l'anestesia epidurale, specialmente nella donna in travaglio. Compaiono alla penetrazione del catetere nello spazio peridurale e sono solitamente transitorie.
- Difficoltà all'avanzamento del catetere: può essere dovuta alla penetrazione dell'ago in uno spazio diverso da quello peridurale o a particolari anatomie individuali. Richiede un riposizionamento.
- Passaggio sistemico dell'anestetico: la comparsa di senso di “ebbrezza”, tinniti (ronzii nelle orecchie), sapore metallico, diplopia (visione doppia) e vertigini, sono i chiari segni del passaggio in circolo (nel sangue) dell'anestetico locale. Quest'incidente può verificarsi nonostante le manovre mediche siano state eseguite correttamente, ma viene prontamente gestito dall'anestesista.
- Brivido: è un evento frequente, specialmente nelle donne in travaglio, spesso legato alle variazioni di temperatura corporea o alla vasodilatazione indotta dall'anestetico.
- Blocco lateralizzato: l'effetto anestetico è solo su una parte dell’addome ed è l'espressione dello scorretto posizionamento del catetere, che può essere corretto riposizionandolo o somministrando una dose aggiuntiva.
- Calo della pressione sanguigna: l'epidurale può provocare un calo della pressione sanguigna accompagnato, a volte, da una sensazione di debolezza e malessere. Questo è un effetto comune dovuto alla vasodilatazione e viene prontamente gestito con la somministrazione di liquidi o farmaci vasocostrittori.
- Ritenzione urinaria: nel caso in cui l'epidurale coinvolga anche i nervi responsabili del controllo della vescica, la persona potrebbe non avvertire la necessità di urinare. Questo inconveniente viene risolto mediante l'inserimento temporaneo di un catetere vescicale per lo smaltimento dell'urina prodotta, che viene rimosso una volta terminato l'effetto dell'anestesia.
- Prurito cutaneo: può essere provocato dagli antidolorifici, in particolare gli oppiacei, infusi con l'epidurale. Generalmente è lieve e gestibile con farmaci specifici.
- Dolore o alterata sensibilità: nella sede di puntura o agli arti inferiori, o lombalgia, qualora compaiano, sono effetti passeggeri e si risolvono in pochi giorni.
Complicanze Rare e Più Serie
Queste sono molto meno comuni ma richiedono un'attenzione particolare:
- Cefalea post-puntura durale: la comparsa di mal di testa dopo il parto, o dopo un intervento chirurgico, è un evento piuttosto comune. Tuttavia, nel caso dell'anestesia epidurale, un forte mal di testa potrebbe essere causato dalla perforazione accidentale del sacco o del fluido che circondano il midollo spinale. Quando questo strato meningeo viene accidentalmente punto con l’ago da peridurale (circa 10 casi su 1000), può talora svilupparsi un mal di testa tipico: intenso e aggravato dalla posizione eretta, attenuato/abolito con quella sdraiata. In alcuni casi, sarà necessario iniziare un trattamento specifico per sigillare il foro creato. Consiste nell'iniezione al suo interno di una piccola quantità di sangue, prelevato dalla stessa persona, per favorire la formazione di un coagulo. Il tappo di sangue riparerà il danno provocato dalla puntura iniziale, determinando la scomparsa del mal di testa. Questo trattamento è noto come "blood patch" o "tappo ematico".
- Infezione locale: nonostante l'accurata pulizia e disinfezione della zona di inserzione del catetere epidurale, a volte può svilupparsi un'infezione che, in genere, rimane circoscritta nella zona dell’iniezione e viene trattata con antibiotici. Infezioni più gravi come meningite o ascesso epidurale sono estremamente rare.
- Danno neurologico: l'ago o il catetere epidurale possono danneggiare i nervi. Si tratta di un'eventualità molto rara, che si manifesta con la perdita della sensibilità o della capacità motoria in alcune aree della parte inferiore del corpo. Fortunatamente, si tratta di eventualità rarissime, grazie allo scrupoloso programma di addestramento cui sono sottoposti gli anestesisti per ridurre al minimo il rischio che insorgano queste complicazioni. In casi eccezionali, l'epidurale può provocare la perdita permanente della sensibilità o del movimento di una regione del corpo come, ad esempio, di una o entrambe le gambe. Le complicazioni neurologiche maggiori: la paura di possibili complicazioni neurologiche successive all'utilizzazione delle tecniche anestesiologiche rachidee ha avuto un'azione frenante sulla diffusione e sull'utilizzazione di queste tecniche in chirurgia e nel campo dell’analgesia del parto. Tuttavia, l'esperienza e le tecniche moderne hanno notevolmente ridotto tali rischi.
Controindicazioni e Limiti dell'Anestesia Epidurale
L'anestesia epidurale, pur essendo una tecnica versatile e vantaggiosa, presenta alcune controindicazioni e limiti che ne determinano l'applicabilità.
Controindicazioni Specifiche
È bene non utilizzarla nei pazienti portatori di:
- Disturbi della coagulazione e/o piastrinopenici: ovvero condizioni in cui il sangue non coagula correttamente o il numero di piastrine è insufficiente. Questo perché la puntura potrebbe causare un sanguinamento nello spazio epidurale, con formazione di un ematoma che potrebbe comprimere il midollo spinale.
- Lesioni settiche della cute in sede d’iniezione: la presenza di infezioni attive nell'area di inserimento dell'ago aumenterebbe il rischio di introdurre batteri nello spazio epidurale, con potenziali gravi conseguenze come la meningite o un ascesso.
- Lesioni della meninge dura madre: se la dura madre è già compromessa, l'integrità dello spazio è alterata.
- Allergie nei confronti degli anestetici locali o dei conservanti: una reazione allergica ai farmaci utilizzati può essere grave e potenzialmente letale.
- Patologie a carico del sistema nervoso centrale: Infine, come la spinale, è controindicata per i pazienti con patologie neurologiche preesistenti, in quanto potrebbe peggiorare la condizione o rendere difficile distinguere gli effetti dell'anestesia da quelli della patologia stessa.
Limiti di Applicazione
Nonostante i suoi vantaggi, l'epidurale non è sempre la soluzione ideale o più pratica:
- Difficoltà tecnica: è una tecnica difficoltosa, soprattutto a livello toraco-cervicale. La precisione richiesta per l'inserimento del catetere è elevata e dipende dall'abilità e dall'esperienza dell'anestesista.
- Non "anestesia pura": non prenderà mai piede come anestesia pura: non dà infatti la certezza assoluta di copertura della zona e richiede un tempo abbastanza lungo perché si instauri un’adeguata anestesia e/o analgesia. La regione peridurale è uno spazio “virtuale” contenente grasso, fibre connettive, vasi sanguigni e linfatici. Per questo il risultato può essere un’anestesia cosiddetta “a macchia di leopardo”, cioè non omogenea in tutta la zona interessata dal livello dell’iniezione dell’anestetico.
- Tempo di insorgenza: per questo si usa la spinale per il taglio cesareo. Bisogna anche pensare che nei cesarei d’urgenza l’effetto analgesico “perfetto” che si ottiene in pochi minuti con la spinale non è paragonabile con quello più lento (onset time) e talora impreciso che si ottiene con una peridurale.
- Requisiti di personale e formazione: Per poter praticare una peridurale “in sicurezza” servono anestesisti con una preparazione particolare. Sì, occorrono una certa dimestichezza con la procedura ed il materiale necessario ed un periodo di formazione, non essendo neanche questa tecnica esente dal rischio di complicanze come lesioni nervose ed ematomi. Un anestesista poco esperto potrebbe non essere all’altezza di una corretta ed adeguata gestione del piano anestesiologico. Questo non facilita la strada verso la pratica routinaria dell’epidurale, sia per un discorso di economia, cioè numero di professionisti consono al servizio richiesto, sia per il necessario periodo di formazione previsto per acquisire l’esperienza e le capacità manuali. Per rendersi conto di quanta strada resti da percorrere, va tenuto conto che per esempio la Scuola di Specialità in Anestesia di Milano ha introdotto solo recentemente, nel nuovo piano di studi, l’obbligo di frequentare per un periodo predefinito una struttura dove si eseguano prevalentemente anestesie loco-regionali.
In sintesi, la scelta dell'anestesia epidurale per un raschiamento uterino, o per qualsiasi altra procedura, è una decisione ponderata che deve tenere conto delle condizioni cliniche della paziente, delle specificità dell'intervento e delle competenze dell'equipe medica, sempre con l'obiettivo di garantire la massima sicurezza e il miglior comfort possibile.
tags: #raschiamento #fanno #epidurale