Il concepimento di un bambino è un processo biologico straordinariamente complesso e affascinante, che richiede l'armoniosa interazione di numerosi fattori. Al centro di questo processo c'è la fusione di un gamete maschile, lo spermatozoo, con un gamete femminile, l'ovocita. Una delle domande più comuni e spesso fonte di preoccupazione per le coppie che cercano di concepire riguarda la quantità di liquido seminale necessaria per avviare una gravidanza. Tecnicamente, sappiamo che per concepire un bambino può bastare un unico spermatozoo. Tuttavia, per raggiungere questo obiettivo, il gamete maschile deve compiere un lungo e arduo viaggio per raggiungere l'ovocita e riuscire a penetrarlo con successo. La quantità di liquido seminale è, dunque, importante, ma in modo relativo rispetto ad altri aspetti cruciali, come la salute generale e la qualità degli spermatozoi che esso contiene.
Questo articolo si propone di esplorare in dettaglio la fisiologia del concepimento, il ruolo del liquido seminale, l'importanza della qualità degli spermatozoi, le implicazioni del liquido pre-eiaculatorio e le diverse opzioni diagnostiche e terapeutiche disponibili per le coppie che affrontano difficoltà nel percorso verso la genitorialità. La comprensione di questi elementi è fondamentale per demistificare alcune credenze comuni e fornire una prospettiva chiara e basata su evidenze scientifiche.
Fisiologia del Concepimento e il Ruolo del Liquido Seminale
Per comprendere appieno quanto liquido seminale è necessario per il concepimento, è di vitale importanza avere una chiara comprensione della fisiologia di questo processo. Durante il rapporto intimo, l'eiaculazione maschile rilascia liquido seminale che, oltre a contenere spermatozoi, include anche sostanze nutritive e fluidi essenziali che aiutano a mantenerli vitali e mobili. Questi spermatozoi devono essere in grado di muoversi attivamente, o "nuotare", all'interno del sistema riproduttivo femminile per raggiungere e fertilizzare l'ovulo rilasciato con l'ovulazione, in un tempo ben prestabilito noto come finestra fertile. Il successo di questo viaggio dipende non solo dalla presenza di un numero sufficiente di spermatozoi, ma anche dalla loro capacità di resistere all'ambiente ostile del tratto riproduttivo femminile e di orientarsi verso l'ovulo.
Una comune eiaculazione contiene tipicamente tra i 2 e i 5 millilitri di liquido seminale. Tuttavia, la quantità di spermatozoi qui contenuta può variare notevolmente da un uomo all'altro. La media si attesta intorno ai 39-40 milioni di spermatozoi per eiaculazione. È una realtà biologica che più alto è questo valore, maggiori sono le probabilità di fecondare l'ovulo. Questo perché molti gameti non sopravvivono al viaggio attraverso la cervice, l'utero e le tube di Falloppio; solo una piccola percentuale, infatti, riesce a raggiungere le vicinanze dell'ovulo. La selezione naturale gioca un ruolo cruciale in questo percorso, garantendo che solo gli spermatozoi più robusti e veloci possano proseguire.
Spesso, quando le coppie cercano di concepire un bambino, possono preoccuparsi che la quantità di liquido nell'eiaculato del partner, o nel campione per l'inseminazione artificiale, sia troppo piccola. Questa preoccupazione è legittima, ma è importante sapere che la soglia che l'Organizzazione Mondiale della Sanità (OMS) considera un buon volume di eiaculato è di soli 1,5 millilitri, ovvero circa un terzo di un cucchiaino. Questo dato sottolinea un aspetto fondamentale: è necessario pochissimo liquido per avviare una gravidanza. Ciò che conta maggiormente è in realtà il numero degli spermatozoi qui contenuto e, soprattutto, la salute e la vitalità degli stessi. Un volume seminale adeguato facilita il trasporto e la protezione degli spermatozoi, ma la loro qualità intrinseca rimane il fattore predominante.
Qualità e Vitalità degli Spermatozoi: Fattori Determinanti
Quando si parla di fertilità maschile, la quantità di liquido seminale, sebbene rilevante, assume un ruolo secondario rispetto alla qualità e alla vitalità degli spermatozoi. Diversi parametri sono fondamentali per valutare la capacità fecondante del seme maschile.

La concentrazione si riferisce al numero di spermatozoi presenti in un millilitro di liquido seminale. La concentrazione normale varia tra 15 milioni e oltre 200 milioni di spermatozoi per millilitro. Anche se la concentrazione può sembrare elevata, è cruciale ricordare che solo una piccola frazione di questi spermatozoi avrà effettivamente la capacità di raggiungere e fertilizzare l'ovulo. La ragione di questa apparente ridondanza è la necessità di superare le barriere fisiche e chimiche del tratto riproduttivo femminile. Un numero elevato aumenta le probabilità che almeno uno spermatozoo valido riesca a compiere l'impresa.
La motilità degli spermatozoi si riferisce alla loro capacità di muoversi in modo efficiente e progressivo attraverso il tratto riproduttivo femminile. Uno spermatozoo deve essere non solo mobile, ma anche in grado di direzionarsi correttamente e con sufficiente velocità per raggiungere l'ovulo in tempo utile. Una scarsa motilità può significativamente ridurre le probabilità di concepimento, indipendentemente dalla concentrazione.
La morfologia si riferisce alla forma e alla struttura degli spermatozoi. Uno spermatozoo ideale presenta una testa ovale, un collo ben definito e una coda lunga e dritta. Anomalie nella morfologia possono compromettere la capacità dello spermatozoo di muoversi correttamente o di penetrare l'ovulo. Pertanto, la percentuale di spermatozoi con morfologia normale è un altro indicatore chiave della fertilità maschile.
Da tutto ciò si evince che non esiste una quantità minima o specifica di liquido seminale per rimanere incinta, poiché anche una piccola quantità può contenere milioni di spermatozoi. Tuttavia, come già sottolineato, più importante della quantità è la qualità e la vitalità degli spermatozoi stessi. Anche con una concentrazione di spermatozoi inferiore alla media, è possibile ottenere una gravidanza se gli spermatozoi sono sani e mobili.
Tuttavia, diversi fattori possono influenzare la fertilità di coppia, inclusi stile di vita, alimentazione, stress e condizioni mediche preesistenti. La presenza di anticorpi anti-spermatozoi, infezioni nel tratto riproduttivo maschile o problemi strutturali, come ostruzioni, possono rendere difficile ai gameti di raggiungere l'ovulo. Affinché il concepimento avvenga, è necessario che diversi fattori siano in perfetta armonia. Gli spermatozoi devono essere rilasciati in quantità sufficiente, essere abbastanza mobili da nuotare attraverso il muco cervicale e il tratto riproduttivo femminile, e trovare un ovulo maturo pronto per essere fertilizzato. Questa complessa sequenza di eventi evidenzia la delicatezza del processo riproduttivo e perché ogni fattore, dalla quantità alla qualità dello sperma, sia così attentamente valutato in caso di difficoltà.
Il Liquido Pre-Eiaculatorio e le Probabilità di Gravidanza
Un aspetto spesso oggetto di domande e preoccupazioni riguarda il liquido pre-eiaculatorio, comunemente noto come "precum". Questo è una secrezione viscosa e trasparente che esce dal pene di un uomo quando è eccitato, ancor prima dell'eiaculazione vera e propria. Il liquido pre-eiaculatorio (o preseminale) può essere facilmente scambiato con lo sperma per via della sua consistenza, ma si distingue da esso per diversi aspetti. Viene prodotto infatti dalle ghiandole di Cowper e dalle ghiandole di Littre, che si collegano all'uretra, e non direttamente dai testicoli, che sono la sede della produzione degli spermatozoi. Il suo ruolo principale è quello di lubrificare l'uretra, facilitando in seguito il passaggio del seme, e di ridurre il rischio di infezioni alle vie urinarie maschili. Contiene diverse sostanze antimicrobiche e antinfiammatorie, come il Fattore antimicrobico di Cowper, oltre a potassio, fosforo, acido sialico, acido ialuronico e rame.
La sua produzione è estremamente variabile, sia in quantità che in frequenza, e l'uomo spesso non si accorge di produrlo. La quantità media è di 2-5 ml, ma può oscillare tra 0,5 ml e 14 ml.
Una delle domande che sorgono più di frequente è se esso sia in grado di fecondare l'ovulo e quindi di avviare una gravidanza. Sebbene il liquido pre-eiaculatorio stesso non contenga spermatozoi prodotti dalle ghiandole che lo secernono, esiste la possibilità che venga a contatto con lo sperma. In altre parole, è possibile che il precum possa contenere spermatozoi residui presenti nell'uretra da eiaculazioni precedenti. Questo fenomeno, seppur in minime tracce, rende le probabilità di rimanere incinta con il liquido pre-eiaculatorio altamente improbabili, ma non impossibili. In seguito all'eiaculazione, gli spermatozoi possono resistere nell'uretra fino a cinque ore, in assenza di minzione, e questi possono essere "trascinati" dal flusso del preseminale. È impossibile saperlo con certezza, poiché la presenza di spermatozoi può variare da persona a persona e ad ogni incontro sessuale. Di conseguenza, non è possibile stabilire con certezza quando il liquido pre-eiaculatorio non è fecondante. Anche una quantità molto limitata di spermatozoi vitali può essere sufficiente a fecondare l'ovulo, seppur con probabilità ridotte.
Questa incertezza è la ragione per cui il coito interrotto non è considerato un metodo efficace di contraccezione. Il coito interrotto, noto anche come metodo di estrazione o coitus interruptus, avviene quando un uomo estrae il pene durante l'atto sessuale prima dell'eiaculazione. Realisticamente, ciò non sempre accade con la necessaria tempistica e precisione, per cui l'efficacia contraccettiva è solo del 22%. Non solo esiste la possibilità che il precum possa contaminarsi con gli spermatozoi vivi, ma le possibilità di rimanere incinta sono più alte rispetto ad altri metodi contraccettivi. Alcune coppie usano il coito interrotto durante i giorni non fertili, tuttavia, è fondamentale tracciare l'ovulazione in modo accurato, ad esempio, usando un test di ovulazione, e utilizzare tale metodo solo dopo l'ovulazione, quando la finestra fertile si è chiusa. Se non si desidera una gravidanza, è sempre consigliabile utilizzare un metodo contraccettivo efficace e affidabile, come uno IUD (dispositivo intrauterino), impianti contraccettivi, la pillola anticoncezionale o i preservativi, che proteggono anche dalle malattie sessualmente trasmissibili.
Come nasce un essere umano: l'incredibile percorso dalla fecondazione al parto
Contraccettivi d'Emergenza
In situazioni di rapporti sessuali a rischio di gravidanza indesiderata, esistono opzioni di contraccezione d'emergenza. La pillola del giorno dopo (a base di levonorgestrel) è un farmaco approvato che si somministra non oltre le 72 ore (cioè 3 giorni) successive al rapporto sessuale considerato a rischio. La sua azione principale è quella di impedire o ritardare l'ovulazione, ma non può bloccarla se questa è già iniziata.La "pillola dei 5 giorni dopo", a base di ulipristal acetato, agisce modificando l'attività dell'ormone progesterone, ritardando il processo che conduce all'ovulazione. Questa formulazione è considerata più efficace, specialmente se assunta entro le prime 12-24 ore dal rapporto a rischio, e agisce per un periodo più esteso (fino a 120 ore contro le 72 della pillola a base di levonorgestrel). È importante consultare un medico o un farmacista per la scelta e l'uso corretto di questi farmaci.
Infertilità Maschile: Quando un Figlio non Arriva
Se una coppia ha difficoltà a concepire dopo un anno di tentativi regolari e non protetti, si parla di infertilità. In questi casi, è consigliato consultare una clinica specializzata. Contrariamente a un'opinione diffusa, l'infertilità non è un problema che riguarda solo le donne. Al contrario, ci sono sette probabilità su dieci che sia l'uomo ad avere un problema. Questo dato è stato confermato in un recente convegno internazionale a Boston, dove gli specialisti hanno evidenziato che l'infertilità maschile può essere la causa principale in un numero significativo di casi. Gli esperti, però, precisano che non è il caso di allarmarsi: non è sempre necessario ricorrere alla fecondazione assistita, in quanto l'infertilità maschile si può risolvere quasi sempre.

"L'infertilità maschile ha molte cause," spiega Giovanni Menaldo, direttore dell'Unità di medicina della riproduzione del Centro San Carlo di Torino. "E, nella maggior parte dei casi, si risolve con i farmaci, o con un semplice intervento chirurgico." Ma cosa fare, in pratica, se il bimbo non arriva? Il primo esame al quale l'uomo deve sottoporsi è lo spermiogramma, cioè l'analisi del liquido seminale che permette di verificare lo stato di salute e la qualità degli spermatozoi. Questo test è fondamentale per identificare eventuali anomalie nella concentrazione, motilità e morfologia.
Se l'analisi evidenzia un problema, è consigliabile rivolgersi a un fisiopatologo della riproduzione o a un andrologo. Alcuni problemi possono essere individuati dallo specialista già durante la visita clinica. Tuttavia, anche in questo caso, il medico consiglia di fare esami più approfonditi che possano confermare la sua diagnosi e delineare il piano di trattamento più efficace.
Esami Diagnostici per l'Infertilità Maschile
Ecco alcuni dei test più comuni e come vengono eseguiti per indagare le cause dell'infertilità maschile:
Spermiocultura: "È l'esame che il medico prescrive se ha il dubbio che la sterilità sia legata a una prostatite, cioè un'infiammazione della prostata," spiega Menaldo. La prostata, che è la ghiandola che si trova sotto la vescica, produce parte del liquido seminale che, durante l'eiaculazione, viene "arricchito" con gli spermatozoi secreti dai testicoli. In chi soffre di prostatite, l'infiammazione può influire negativamente sulla vitalità e sull'efficacia degli spermatozoi. Per effettuare l'esame, si raccoglie un campione di liquido seminale e lo si consegna al laboratorio, dove viene analizzato per stabilire se c'è un'infezione e quale batterio ne è responsabile.
Eco-doppler dei vasi spermatici: "Verifica la circolazione del sangue nella zona del basso ventre e del pene," dice Menaldo. "Serve per confermare la diagnosi di varicocele, cioè di una dilatazione delle vene nei testicoli. Il ristagno di sangue che si crea fa aumentare la temperatura all'interno dei testicoli, danneggiando la produzione di spermatozoi e aumentando il rischio di sterilità." L'esame è assolutamente indolore: viene eseguito con un apparecchio collegato, attraverso un cavo, a una specie di mouse che il medico passa sulla zona da esaminare. Le immagini della circolazione del sangue vengono trasmesse al computer, che le elabora e segnala immediatamente eventuali problemi.
Dosaggio ormonale: Se il medico non sospetta una prostatite o un varicocele, probabilmente prescriverà il dosaggio ormonale. Questo è un esame del sangue da fare la mattina a digiuno. "Serve per controllare la presenza di due ormoni: quello follicolostimolante, o FSH, e quello luteinizzante, o LH," continua Menaldo. "Se le concentrazioni di queste sostanze sono alterate, gli spermatozoi possono muoversi più lentamente e quindi fare fatica a fecondare l'ovulo." Squilibri ormonali possono avere un impatto significativo sulla spermatogenesi e sulla funzionalità degli spermatozoi.
Computer assisted semen analyzer (CASA): È l'esame più approfondito che si fa dopo aver escluso le altre cause o per avere una valutazione dettagliata. "Si esegue su un campione di sperma, per valutare il numero, il movimento e la forma degli spermatozoi," spiega Fulvio Ferrara, responsabile della sezione infertilità del servizio integrato di medicina di laboratorio dell'Ospedale San Raffaele di Milano. "Si usa un sofisticato microscopio che stabilisce con esattezza se esistono alterazioni." Questo strumento avanzato fornisce un'analisi oggettiva e quantitativa dei parametri seminali, fornendo dettagli precisi che gli esami manuali potrebbero tralasciare.
Una volta stabilita la causa dell'infertilità, si passa alle cure.
Trattamenti per l'Infertilità Maschile
L'identificazione della causa specifica dell'infertilità maschile è il primo passo cruciale verso la scelta del trattamento più adeguato. Fortunatamente, molte condizioni sono trattabili con successo, spesso senza la necessità di ricorrere a tecniche di riproduzione assistita avanzate.
Trattamenti Specifici per Patologie Identificate
Prostatite: "Quasi sempre è causata dalla stitichezza," spiega Emanuele Montanari, dell'Istituto di urologia dell'Università degli studi di Milano. "O dipende da infezioni trasmesse con i rapporti sessuali." Il trattamento della prostatite di solito comporta l'uso di antibiotici o altri farmaci anti-infiammatori per risolvere l'infezione o l'infiammazione. Nel contesto di un problema specifico menzionato da un utente, un medico ha prescritto del Levoxacin per una settimana a causa di un eccesso di cellule germinali immature, sebbene il primo andrologo avesse escluso infezioni. Questo indica come la diagnosi e il trattamento possano variare a seconda dello specialista e delle specifiche risultanze.
Varicocele: "La soluzione è chirurgica," dice Menaldo. "L'intervento è semplice e indolore e consiste nel 'riportare' le vene alla giusta dimensione. Si fa in anestesia locale e, di solito, in day-hospital." La correzione chirurgica del varicocele mira a ripristinare una normale circolazione sanguigna e a ridurre la temperatura scrotale, migliorando così la produzione e la qualità degli spermatozoi.
Ipogonadismo: Questo disturbo dipende dagli squilibri ormonali. "Valori troppo alti o troppo bassi di ormoni portano allo stesso risultato: i testicoli non lavorano come dovrebbero e gli spermatozoi sono pochi. E per giunta lenti," puntualizza Menaldo. "La cura, però, è diversa." Se la concentrazione ormonale è eccessiva, si può ricorrere all'inseminazione artificiale: da un campione di spermatozoi si prelevano solo quelli attivi, da usare per la fecondazione. "Se il valore degli ormoni è basso, invece, si può ricorrere a una cura farmacologica," continua Menaldo, che mira a ripristinare i livelli ormonali ottimali per supportare la spermatogenesi.
Oligospermia: "Gli spermatozoi possono essere pochi e lenti anche per cause non identificabili," dice Menaldo. "In questo caso si parla di oligospermia."
- Se sono pochi (severa oligozoospermia): la cura è ancora una volta la fecondazione assistita, in particolare l'ICSI, come vedremo.
- Se sono solo lenti (astenospermia) o pochi e lenti, ma con cause non identificabili e di grado lieve-moderato: c'è, invece, una cura all'avanguardia. "Tutti i giorni, per tre mesi, si prendono due, tre capsule di Maca. È una pianta che proviene dalle Ande e che stimola l'attività degli spermatozoi." Secondo uno studio dell'Università di Milano, il Maca si è rivelato efficace nel 55 per cento dei casi, contro il 20 per cento di successo delle cure tradizionali.
La maggior parte dei casi di oligospermia vengono rilevati una volta che un uomo cerca di diventare padre e, quando la gravidanza non si verifica naturalmente, entrambi i partner si sottopongono a test per verificare il loro stato di fertilità. Il numero di spermatozoi nel maschio è direttamente collegato alla probabilità di ottenere una gravidanza.
Gravidanza Naturale con Oligozoospermia
Un uomo con oligozoospermia ha sempre sperma nell'eiaculato, anche se in quantità minore. Pertanto, la probabilità di una gravidanza naturale esiste, anche se è minima e dipendente dalla gravità della condizione. In questo senso, gli uomini con una leggera oligospermia avranno più probabilità di ingravidare le loro partner rispetto a quelli con forme più severe. Man mano che il numero di spermatozoi diminuisce, la probabilità di ottenere una gravidanza diminuisce fino al caso di oligospermia grave.
Un uomo con pochi spermatozoi potrebbe ingravidare la sua partner in modo naturale senza bisogno di una clinica di riproduzione assistita, soprattutto se l'oligospermia è lieve o moderata. D'altra parte, è altrettanto importante che i pochi spermatozoi presenti abbiano una buona motilità. Questo aumenterà significativamente la probabilità che raggiungano le tube di Falloppio e fecondino l'uovo. Inoltre, è cruciale che la donna non abbia problemi di fertilità, poiché la somma del potenziale riproduttivo maschile e femminile deve essere sufficiente per ottenere una gravidanza.
Tecniche di Riproduzione Assistita per l'Oligozoospermia
Se la coppia non riesce a ottenere una gravidanza dopo un anno di sesso non protetto e una volta diagnosticata l'oligospermia, dovrebbe cercare un trattamento di fertilità per diventare genitori. Quando il fattore maschile è il problema, ci sono diverse tecniche di riproduzione assistita che possono essere realizzate a seconda delle caratteristiche di ogni paziente.
Inseminazione Artificiale (IA)
L'inseminazione artificiale (IA) è un metodo relativamente semplice che consiste nell'introdurre nell'utero della donna degli spermatozoi precedentemente "capacitati" (cioè trattati in laboratorio per migliorarne la motilità e la capacità fecondante) per avvicinare gli spermatozoi all'ovulo e superare diverse barriere naturali. Affinché un'IA abbia probabilità di successo, sia l'uomo che la donna devono soddisfare alcuni requisiti di base: la donna dovrebbe essere sotto i 35 anni di età e avere le tube brevettate (cioè pervie); il maschio dovrebbe avere un numero di 2-3 milioni di spermatozoi progressivamente mobili nel seminogramma REM (Recupero Spermatico Mobile). Il seminogramma REM si fa per controllare gli spermatozoi recuperati dopo la capacitazione del seme. Gli uomini che soffrono di oligospermia trovano molto difficile raggiungere il numero richiesto dall'analisi REM dello sperma. Solo quelli con oligozoospermia lieve possono, in genere, optare per l'inseminazione artificiale.
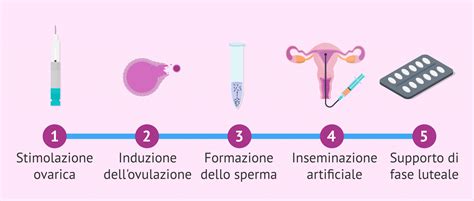
Fecondazione in Vitro (FIV)
La fecondazione in vitro convenzionale (FIV) prevede il contatto diretto tra ovuli e spermatozoi in una capsula di laboratorio. In questo modo, il numero di spermatozoi totali nel campione è meno critico rispetto all'IA, ma gli spermatozoi devono comunque essere mobili per raggiungere e fecondare l'uovo. Anche per la FIV, il REM del seme dovrebbe essere compreso tra 1 e 3 milioni. La FIV convenzionale è quindi indicata nei casi di oligospermia da lieve a moderata o quando l'inseminazione artificiale non ha avuto successo. Per la FIVET a basso numero di spermatozoi, sarà necessario anche il prelievo di ovuli dalla donna dopo la stimolazione ovarica. Questo è seguito dalla fecondazione e dallo sviluppo dell'embrione in laboratorio. Infine, gli embrioni che sono riusciti ad evolversi e sono di buona qualità saranno trasferiti nell'utero della madre e/o vetrificati per occasioni future.
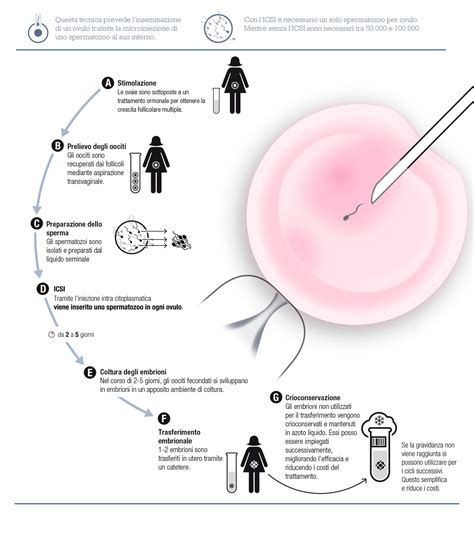
ICSI (Iniezione Intracitoplasmatica di Sperma)
L'ICSI, che sta per iniezione intracitoplasmatica di sperma, è una tecnica di fecondazione in vitro leggermente più complessa della precedente, ma estremamente efficace nei casi di grave infertilità maschile. Questa tecnica consiste nel selezionare un singolo spermatozoo adatto e introdurlo direttamente nell'ovulo con l'aiuto di un ago da microiniezione. Non c'è bisogno di tanti spermatozoi come nell'IA e nella FIVET convenzionale, poiché sono necessari solo tanti spermatozoi vivi quanti sono gli ovuli da fecondare.
L'ICSI è ampiamente usata in situazioni di infertilità maschile più complicate, come l'oligozoospermia molto grave. È anche il trattamento indicato se l'oligozoospermia è accompagnata da astenospermia lieve, moderata o grave, cioè una ridotta motilità degli spermatozoi. Per aumentare le probabilità di successo dell'ICSI, nel laboratorio di andrologia vengono impiegate diverse tecniche per concentrare e selezionare gli spermatozoi migliori. Queste includono la centrifugazione a gradiente di densità o la tecnica dello swim up, che oltre a concentrare la quantità di spermatozoi, li selezionano e qualificano. Nel caso di oligozoospermia grave, si potrebbe ricorrere a tecniche meno selettive con la qualità degli spermatozoi, come il lavaggio e la semplice concentrazione del campione, anche se questo potrebbe portare a una qualità embrionale potenzialmente inferiore a causa del fattore maschile più severo.
Domande Frequenti sull'Infertilità Maschile e la Gravidanza
Per chiarire ulteriormente i dubbi comuni, ecco alcune delle domande più frequenti riguardanti la probabilità di gravidanza con poco sperma e le relative soluzioni.
Qual è il miglior trattamento per ottenere una gravidanza con 5 milioni di spermatozoi nell'eiaculato?Il trattamento ideale in questo scenario sarebbe l'ICSI (Intracytoplasmic Sperm Injection). Questa procedura è particolarmente utilizzata nei casi di fattore maschile grave, che include situazioni in cui ci sono pochi spermatozoi (basso numero di spermatozoi, o oligozoospermia), hanno bassa motilità (astenospermia) o non hanno la forma corretta (alterazioni morfologiche). Grazie all'ICSI, si seleziona il migliore spermatozoo e lo si inietta direttamente nell'ovocita, massimizzando le possibilità di fecondazione anche con un numero limitato di gameti maschili.
Quali trattamenti riproduttivi sono disponibili per l'oligozoospermia?Quando si esegue un trattamento di riproduzione assistita con un campione oligozoospermico, l'ICSI è quasi sempre indicata per aumentare le possibilità di incontro tra l'ovulo e lo spermatozoo e, quindi, aumentare le possibilità di avere embrioni vitali da trasferire nell'utero. Prima di realizzare l'ICSI, nel laboratorio di andrologia si utilizzano diverse tecniche per concentrare il numero di spermatozoi, in modo da poter trovare più facilmente i migliori spermatozoi per la procedura. A seconda della gravità dell'oligozoospermia, si possono applicare tecniche come la centrifugazione a gradiente di densità o la tecnica dello swim up, che non solo concentrano gli spermatozoi ma selezionano anche quelli di migliore qualità. Nei casi di oligozoospermia grave, si possono usare tecniche meno selettive come il lavaggio e la semplice concentrazione del campione, accettando che la qualità embrionale possa essere inferiore.
Come viene trattato lo sperma di un maschio con oligozoospermia per l'IA?Per poter realizzare l'inseminazione artificiale (IA), è necessario che il campione di seme maschile soddisfi alcuni requisiti minimi di qualità, altrimenti le possibilità di ottenere la gestazione saranno significativamente ridotte. Per essere adatto all'IA, un campione di sperma dovrebbe essere "normozoospermico", cioè con parametri seminali nella norma per concentrazione, motilità e morfologia. Se il campione presenta un'alterazione della concentrazione spermatica (oligozoospermia), della motilità (astenospermia), della morfologia (teratozoospermia) o qualsiasi combinazione di queste, l'IA non dovrebbe essere eseguita, o le probabilità di successo sarebbero molto basse. È possibile che un campione normozoospermico in una precedente analisi del seme possa cambiare e diminuire leggermente di qualità il giorno dell'IA, ad esempio se il numero di spermatozoi diminuisce (oligozoospermia). In questa situazione, sarà necessario valutare attentamente se è consigliabile procedere con l'IA o annullare il ciclo, magari optando per una tecnica più appropriata come la FIV o l'ICSI.
È possibile fare la FIVET con una grave oligospermia per ottenere una gravidanza?Se l'oligozoospermia è grave, il trattamento di riproduzione assistita appropriato è la fecondazione in vitro con la tecnica ICSI. Questo approccio è progettato specificamente per assicurare che lo sperma entri nell'uovo per la fecondazione anche in presenza di un numero molto basso di spermatozoi. Grazie all'ICSI, è possibile selezionare anche solo pochi spermatozoi al microscopio, rendendo la concentrazione di spermatozoi nel campione iniziale meno rilevante per il successo della fecondazione.
Un uomo con pochi spermatozoi può rimanere incinta naturalmente?Questo dipende dal numero di spermatozoi nell'eiaculato, ovvero dalla gravità dell'oligospermia (lieve, moderata o grave). In ogni caso, finché ci sono spermatozoi vivi nel seme dell'uomo, c'è una possibilità di gravidanza naturale, anche se in misura minore. Le probabilità diminuiscono drasticamente all'aumentare della gravità dell'oligospermia. È fondamentale anche la qualità degli spermatozoi presenti: una buona motilità e morfologia, anche se in numero ridotto, possono migliorare le probabilità.
Qual è il trattamento giusto per rimanere incinta se il mio partner ha pochi e lenti spermatozoi?Se oltre ad avere un'oligozoospermia (pochi spermatozoi), al maschio viene diagnosticata anche un'astenospermia (spermatozoi lenti), l'ICSI è il trattamento di scelta. Anche se l'oligozoospermia fosse lieve, se gli spermatozoi non si muovono efficacemente, non saranno in grado di raggiungere e fecondare l'ovulo né tramite inseminazione artificiale né tramite FIV convenzionale. L'iniezione diretta dello spermatozoo nell'ovulo bypassa il problema della motilità insufficiente.
Considerazioni Personali e Consulto Medico
Le preoccupazioni legate alla quantità di liquido seminale sono legittime, come espresso in alcune testimonianze personali. Ad esempio, la certezza di produrre un quantitativo appena superiore a 1 ml può generare ansia. È importante ricordare che, come indicato dall'OMS, 1.5 ml è la soglia minima considerata adeguata. Per volumi leggermente inferiori, l'attenzione si sposta ancora più sulla qualità intrinseca degli spermatozoi.
In casi in cui un primo andrologo escludeva infezioni, ma un secondo medico ha prescritto un antibiotico come Levoxacin per "eccesso di cellule germinali immature", è evidente la complessità della diagnosi e la necessità di un approccio multidisciplinare. Talvolta, un trattamento che mira a migliorare la qualità dello sperma può avere effetti temporanei inattesi. Ad esempio, l'uso di gonadotropine, sebbene talvolta indicato per squilibri ormonali, può in rari casi portare a peggioramenti temporanei. Tuttavia, i testicoli sono organi robusti e, in genere, i valori tendono a ripristinarsi dopo la sospensione del trattamento che ha causato il peggioramento. È sempre consigliabile un dialogo aperto e continuativo con gli specialisti che seguono la coppia per valutare le alternative e le opzioni terapeutiche, anche in centri specializzati in fecondazione assistita. Se non è stato riscontrato alcun problema nella partner femminile, l'attenzione si concentra sul fattore maschile, e le soluzioni personalizzate offerte dai centri di riproduzione assistita rappresentano un percorso concreto verso il raggiungimento della gravidanza desiderata.