La salute della colonna vertebrale è essenziale per il benessere complessivo del nostro corpo, e le ernie alla schiena rappresentano una sfida significativa per molte persone, influenzando pesantemente la qualità della vita di chi ne soffre. Il dolore, sia esso lombare, cervicale o dorsale, può essere un sintomo di numerose patologie vertebrali e malattie infiammatorie, come ernie, discopatie, artriti e artrosi, e spesso si tratta di un dolore importante che tende a persistere e peggiorare. Fortunatamente, il progresso nel campo della diagnostica e dei trattamenti offre importanti prospettive per coloro che soffrono di ernia del disco e problemi spinali. Tra le varie strategie terapeutiche, le infiltrazioni vertebrali, e in particolare quelle epidurali, rivestono un ruolo fondamentale nel trattamento conservativo di queste patologie dolorose.
Comprendere l'Ernia del Disco e il Dolore Spinale
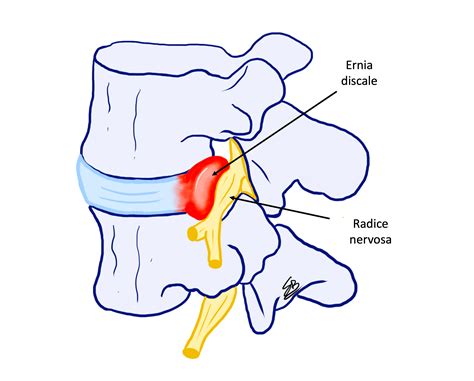
L'ernia del disco si manifesta quando la parte interna di un disco intervertebrale, il nucleo polposo, spinge sulla parte esterna dello stesso, chiamata "anulus", fino a fuoriuscire nel canale spinale. Questa migrazione di materiale discale oltre i confini dello spazio intervertebrale può causare la compressione e l'irritazione delle radici nervose circostanti e del midollo spinale, portando a sintomi dolorosi che compromettono la qualità di vita dei pazienti. La condizione fu descritta per la prima volta da Mixter e Barr in un articolo comparso nel 1934 sul New England Journal of Medicine.
L'ernia del disco interessa generalmente la sede lombare, specialmente gli ultimi nervi a livello del rachide lombare, ovvero i livelli L4-L5 ed L5-S1, che rappresentano circa il 95% delle ernie discali sintomatiche nella fascia di età tra i 30 e i 50 anni. Ernie a livelli più alti sono meno comuni e si osservano soprattutto nei pazienti con più di 55 anni. La prevalenza di un'ernia discale sintomatica è tra l'1% e il 3% della popolazione, con un rapporto maschi/femmine di 2:1. Il semplice rilievo radiologico alla risonanza magnetica di un'ernia discale, tuttavia, non si accompagna necessariamente a dei sintomi clinici, rendendo la diagnosi clinica altrettanto cruciale quanto quella strumentale.
Il dolore radicolare, comunemente chiamato sciatica o lombosciatalgia quando interessa la regione lombare e si irradia lungo l'arto inferiore, è un sintomo altamente sensibile per la presenza di ernia discale. Questo tipo di dolore si irradia dal punto in cui il nervo è compresso a livello lombare fino al gluteo, alla coscia, alla gamba e a volte fino al piede, ed è spesso determinato dall'infiammazione delle radici nervose. La compressione e l'infiammazione del nervo possono essere causate anche da altre patologie, come l'artrosi vertebrale o il restringimento del canale vertebrale, noto come stenosi spinale.
La stenosi del canale vertebrale, che può essere definita come un restringimento del canale che provoca segni e sintomi causati dall'intrappolamento e dalla compressione delle strutture nervose e vascolari intracanalari, è un'altra condizione importante. La protrusione o l'ernia dei dischi, combinata con gli osteofiti e con l'artrosi delle articolazioni zigoapofisarie, possono contribuire a questo restringimento. I sintomi della stenosi del canale possono dipendere da un meccanismo neurovascolare, come il flusso arterioso a livello della cauda equina, la congestione venosa e l'aumento della pressione epidurale, dall'irritazione delle radici nervose ad opera di un meccanismo infiammatorio locale o dalla compressione diretta all'interno del canale vertebrale. La stenosi centrale del canale si caratterizza per un dolore da carico che si allevia con il riposo, con la sensazione che le gambe cedano, una sensazione di freddo o di intorpidimento delle gambe, o talvolta un dolore notturno che si attenua camminando. La stenosi del recesso laterale si presenta per lo più senza dolore lombare e raramente con deficit motorio. L'età avanzata è un fattore sensibile per la presenza di stenosi del canale o di fratture da compressione.
La Diagnosi Pre-Infiltrativa: Fondamento del Successo Terapeutico
La buona riuscita terapeutica delle infiltrazioni vertebrali dipende assolutamente dal corretto target identificato, dunque da una corretta diagnosi neurochirurgico-algologica. Una diagnosi accurata e puntuale è il punto di partenza fondamentale per determinare il piano di trattamento più efficace. Una volta eseguita una corretta diagnosi clinica, rafforzata poi dal supporto morfologico (come la tomografia computerizzata - TC e/o la risonanza magnetica - RM) e neurofisiologico (elettromiografia - EMG), si possono proporre al paziente diverse alternative di terapia infiltrativa.
È fondamentale distinguere il dolore radicolare dal dolore somatico riferito. Quest'ultimo, localizzato soprattutto a livello della natica e della parte prossimale dell'arto inferiore, può essere generato da qualsiasi struttura anatomica della colonna lombare e non va confuso con il dolore radicolare, che indica una compressione o irritazione di una radice nervosa specifica. Un dolore radicolare può essere osservato non soltanto in caso di ernia del disco, ma anche di stenosi centrale, foraminale o del recesso laterale, o da altre patologie come spondilolistesi, cisti sinoviale, fibrosi epidurale o discopatia. In tutti i tipi di dolore discogenico, stenosi del canale o radicolite, il rilievo radiologico di ernia discale o di stenosi del canale non sempre corrisponde al dato clinico di dolore lombare o irradiato all'arto inferiore.
Nei casi più difficili, in assenza di chiari segni radicolari, le procedure diagnostiche possibili comprendono anche i blocchi nervosi selettivi. I blocchi radicolari selettivi sono infiltrazioni epidurali foraminali che vengono utilizzate per la diagnosi e il trattamento di diverse patologie che provocano dolore alla colonna lombare e agli arti inferiori. Il razionale di queste procedure sta nella considerazione che, se una data radice nervosa è responsabile della sintomatologia dolorosa del paziente, il blocco anestetico di tale radice dovrebbe procurare un sollievo almeno transitorio dei sintomi.
Tipologie di Infiltrazioni Vertebrali: Un Panorama Terapeutico Mirato
I target infiltrativi sulla colonna vertebrale possono essere molteplici. Le tecniche infiltrative si sono progressivamente aggiornate nel corso degli scorsi decenni, e oggi si è in grado di condurre queste procedure con precisa accuratezza, riducendo al minimo le complicanze ad esse correlate. Le infiltrazioni possono essere eseguite rigorosamente ecoguidate o Rx guidate, a seconda delle esigenze e del distretto.
La classificazione delle tipologie di infiltrazioni ecoguidate sulla colonna vertebrale, in base al target da raggiungere, include:
- Infiltrazioni faccettarie
- Infiltrazioni peri-radicolari
- Infiltrazioni epidurali
Ognuna di queste infiltrazioni può essere eseguita in guida ecografica e/o Rx/TC e può essere condotta in modalità diverse a seconda dei tre distretti della colonna vertebrale: cervicale, dorsale/toracico e lombo-sacrale. È importante sottolineare che ogni tipo di infiltrazione presenta dei possibili rischi, i quali variano in base al diverso distretto anatomico coinvolto.
Infiltrazioni Faccettarie: Quando le Articolazioni sono la Causa
Le infiltrazioni delle faccette articolari mirano a iniettare in modo ecoguidato o Rx guidato una miscela anti-infiammatoria direttamente all'interno o nei pressi delle articolazioni interapofisarie (faccettarie). Questa miscela è solitamente costituita da cortisone particolato, anestetico locale e ossigeno-ozono. Questa infiltrazione, condotta in modo differente a seconda che ci si trovi a livello cervicale, dorsale o lombo-sacrale, viene utilizzata specificamente nel caso venga diagnosticata una sindrome faccettaria, ovvero una condizione dolorosa causata dall'infiammazione o degenerazione di queste articolazioni che stabilizzano la colonna vertebrale e ne consentono il movimento.
Le articolazioni zigoapofisarie lombari, dette anche meno propriamente articolazioni faccettarie, sono innervate dalla branca mediale del ramo dorsale. Il sovraccarico di queste articolazioni può provocare dolore persistente, attraverso un meccanismo di tipo infiammatorio. Sebbene possano essere ben visualizzate alla TC e alla risonanza magnetica, non esiste un segno radiologico specifico riferibile al dolore di origine faccettaria e spesso la diagnosi di questo tipo di dolore è esclusivamente clinica, confermata eventualmente da blocchi diagnostici.
Infiltrazioni Periradicolari/Foraminali: Agire Direttamente sulla Radice Nervosa
L'infiltrazione foraminale/periradicolare è una metodica infiltrativa durante la quale, sempre sotto ausilio radiologico o ecografico, si dirige l'ago nei pressi del forame di coniugazione. Questo è il punto da cui fuoriesce il nervo infiammato, spesso causa del dolore. Si utilizza questo tipo di infiltrazione nel caso di stenosi foraminali e/o ernie del disco che comprimono radici nervose all'emergenza della radice dal forame. I farmaci somministrati sono i cortisonici, l'anestetico locale e/o l'ossigeno-ozono.
Anche questo tipo di infiltrazione può essere condotta a livello cervicale, lombo-sacrale e più raramente a livello toracico. Questa infiltrazione deve essere eseguita da professionisti esperti, in quanto, soprattutto a livello cervicale, l'ago viene inserito sotto guida ecografica in una regione anatomica estremamente complessa, ricca di strutture vascolari arteriose, venose e linfatiche. L'alta precisione è fondamentale per la sicurezza e l'efficacia della procedura. I blocchi radicolari selettivi rientrano in questa categoria di infiltrazioni epidurali foraminali e sono usati sia a scopo diagnostico che terapeutico.
Le Infiltrazioni Epidurali: Il Gold Standard per la Lombosciatalgia
L'infiltrazione epidurale, chiamata anche peridurale antalgica o "blocco epidurale", è una comune opzione di trattamento disponibile per controllare molte forme di dolore lombare e sciatica, o "lombosciatalgia" in termini medici. Questa metodica è stata utilizzata fin dal 1952 e continua a tutt'oggi a costituire una parte integrante del trattamento non-chirurgico di queste patologie dolorose.
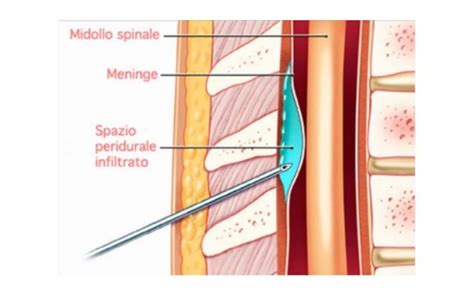
Lo scopo di questa infiltrazione è quello di depositare i farmaci direttamente nello spazio epidurale, che circonda il sacco durale e contiene grasso e vasi sanguigni. Il sacco durale contiene il midollo spinale, le radici nervose e il liquido cefalorachidiano, in cui sono immerse le radici nervose e il midollo. La peridurale rende possibile somministrare direttamente sul nervo infiammato (o molto vicino a questo) i farmaci anti-infiammatori e analgesici. Al contrario, i farmaci assunti per bocca o con iniezioni intramuscolo vengono dispersi in tutto l'organismo, hanno un effetto localizzato molto inferiore e possono avere effetti collaterali più importanti. Inoltre, l'iniezione peridurale permette di "lavare" via dalla zona dolente tutte le sostanze infiammatorie (proteine ed altre sostanze chimiche) che causano il dolore, agendo come un agente di detersione dello spazio epidurale.
Di solito viene iniettata nello spazio peridurale una soluzione contenente cortisonici (steroidi non particolati), anestetico locale in piccolissime quantità (lidocaina o bupivacaina) e soluzione fisiologica. Il cortisonico agisce come potente anti-infiammatorio, riducendo il dolore grazie alla sua azione sull'infiammazione alla base del quadro doloroso. I cortisonici più frequentemente utilizzati sono il triamcinolone acetonide, il desametasone ed il metilprednisolone. La lidocaina (o Xylocaina) è un anestetico locale a breve durata d'azione utilizzato per ridurre temporaneamente il dolore, mentre la bupivacaina ha una durata d'azione più lunga. La soluzione salina, o "fisiologica", è usata per diluire il cortisonico e l'anestetico locale, aumentandone il volume totale.
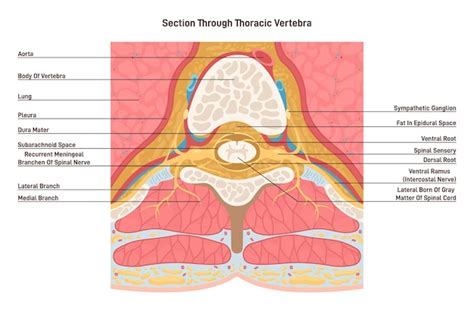
La peridurale è spesso usata per trattare il dolore "radicolare", cioè determinato dall'infiammazione delle radici nervose, comunemente chiamato "sciatica". In questi casi, la comparsa di compressione e quindi dell'infiammazione del nervo è spesso causata dalla presenza di un'ernia discale, o da un'artrosi vertebrale oppure dal restringimento del canale vertebrale (stenosi del canale). Oltre che per il trattamento del dolore lombare e sciatalgico, le infiltrazioni epidurali possono essere utilizzate per il controllo del dolore anche nella regione del collo (cervicoalgia-cervicobrachialgia) e nella regione dorsale-toracica (dorsalgia).
Diverse patologie comuni che possono causare un grave dolore acuto o cronico a livello lombare o sulle gambe possono essere trattate con le infiltrazioni epidurali. Queste condizioni includono, oltre all'ernia del disco, la malattia degenerativa del disco (dove la riduzione di altezza del disco intervertebrale può comprimere i nervi), una fessurazione dell'anulus (una iniziale rottura della parte esterna del disco), una stenosi del canale vertebrale che "strangola" i nervi e il midollo spinale causando dolore durante la deambulazione, e una grave artrosi delle articolazioni delle faccette articolari lombari che può produrre una cisti interna al canale vertebrale che comprime le strutture nervose.
Le Diverse Vie di Accesso nello Spazio Epidurale
Per raggiungere lo spazio epidurale, dove vengono depositati i farmaci, esistono diverse vie di accesso che dipendono dalla localizzazione della patologia e dalla preferenza del medico, sempre sotto guida strumentale per garantire la massima precisione.
Infiltrazione Peridurale Translaminare: Questa è la più antica modalità di infiltrazione esistente a livello della colonna vertebrale. In passato veniva condotta in modo non ecoguidato o Rx guidato, ma le tecniche infiltrative hanno subito un progressivo aggiornamento per cui oggi si è in grado di condurre con precisa accuratezza questa infiltrazione in eco/Rx guida, riducendo al minimo le complicanze ad essa correlate. È un'infiltrazione che può essere condotta a livello cervicale, dorsale o lombo-sacrale in tutti quei casi sia presente un insulto patologico al midollo spinale/sacco durale. Esempi comuni sono le stenosi del canale vertebrale oppure le ernie del disco. Questo tipo di infiltrazione viene eseguita passando a livello translaminare, cioè tra le lamine vertebrali dei segmenti vertebrali interessati. Si consiglia di eseguire questo tipo di infiltrazione in modo RX guidato in quanto quello più accurato ad oggi esistente, mentre si sconsiglia di eseguirlo in modo non guidato in quanto altamente rischioso e con outcome nettamente peggiori.
Infiltrazione Peridurale Caudale (Trans Iato Sacrale): Questa modalità infiltrativa rappresenta la più comune nella pratica clinica ed è una procedura essenzialmente scevra da franche complicanze maggiori. Essa consiste nel raggiungere lo spazio peridurale attraverso un "foro" di accesso al canale spinale denominato iato sacrale. È indicata in tutte le situazioni di affezione del sacco durale dei segmenti lombari bassi e sacrali (L3-L4-L5-S1), come ad esempio ernie del disco o stenosi del canale lombare. La procedura viene eseguita con il paziente prono in anestesia locale, guidati dall'ecografo.
Infiltrazioni Epidurali Interlaminari: In questo caso l'accesso allo spazio epidurale avviene dallo spazio interlaminare, attraverso il legamento giallo.
Infiltrazioni Epidurali Foraminali: Questa tecnica prevede l'accesso allo spazio epidurale attraverso il forame di coniugazione, come descritto in precedenza per le infiltrazioni periradicolari.
Esistono chiare differenze tra l'infiltrazione peridurale translaminare e la peridurale caudale, in termini di selettività. Mentre l'infiltrazione peridurale translaminare, così come la periradicolare/foraminale, sono infiltrazioni selettive e possono essere utilizzate quando viene diagnosticato un determinato target infiltrativo, quella epidurale caudale è una infiltrazione non selettiva e può essere impiegata quando i target sono molteplici. Ad esempio, un paziente con un'ernia L4-L5 destra e sintomi di radicolopatia L4-L5 destra può essere trattato con un'infiltrazione periradicolare L4 destra oppure un'infiltrazione translaminare L4-L5 destra, entrambe selettive. Se lo stesso paziente avesse, oltre all'ernia L4-L5 destra, anche una protrusione L5-S1 determinante una radicolopatia S1, allora si potrebbe utilizzare l'infiltrazione epidurale trans-iato sacrale, che non è selettiva e copre un'area più estesa.
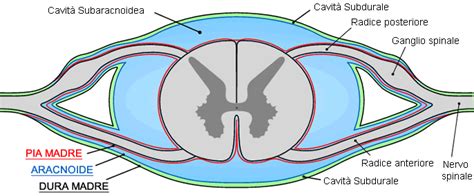
infiltrazione epidurale per via caudale ecoguidata
Il Ruolo Cruciale delle Infiltrazioni TAC Guidate
Un approccio consolidato alla diagnosi e al trattamento delle ernie alla schiena prevede l'utilizzo delle infiltrazioni TAC guidate. Una volta accertata l'ernia del disco e la correlazione tra i risultati degli esami di diagnostica per immagini e il dolore del paziente, è possibile effettuare un'infiltrazione di cortisone o di un altro tipo di farmaco, guidata dalla Tomografia Assiale Computerizzata (TAC).
La TAC, come tecnologia di imaging avanzata, è in grado di fornire immagini dettagliate dei tessuti e delle strutture interne del corpo. Nel caso delle ernie alla schiena, la TAC offre una visione tridimensionale delle strutture spinali, consentendo ai medici di identificare con precisione la posizione e l'estensione delle ernie. L'utilizzo della TAC permette un puntamento preciso e l'erogazione del farmaco esattamente alla radice del nervo infiammato, nel punto in cui esce dalla colonna vertebrale.
I vantaggi dell'infiltrazione cortisone TAC guidata sono molteplici. Il risultato garantisce un'elevata efficacia del farmaco grazie all'azione mirata sulla specifica zona da trattare, a differenza dei farmaci ad assunzione orale, come le pastiglie di cortisone, che non possono garantire un intervento altrettanto preciso sulla parte del corpo infiammata. L'iniezione di farmaci attraverso queste infiltrazioni riduce l'infiammazione e permette di alleviare il dolore avvertito dal paziente, consentendo ai medici di monitorare in tempo reale il posizionamento dell'ago e di garantire che il farmaco venga somministrato esattamente nel punto desiderato.
In sintesi, i benefici di questa procedura includono:
- Riduzione degli effetti collaterali: Vengono ridotti i potenziali danni ai tessuti circostanti, ma anche i rischi legati a un uso prolungato di farmaci analgesici e anti-infiammatori come i FANS e i corticosteroidi, tra cui ipertensione, intolleranza glucidica e gastropatie. La riduzione delle terapie cortisoniche analgesiche permette anche di ridurre il rischio di frattura patologica nei pazienti che presentano osteoporosi.
- Riduzione dei tempi di degenza e di recupero della mobilità: Il paziente generalmente segnala un rapido sollievo dal dolore e una più repentina ripresa delle normali attività quotidiane dopo le infiltrazioni.
- Alta precisione: La guida della TAC permette ai medici di raggiungere esattamente il sito dell'ernia, migliorando l'efficacia della terapia.
- Riduzione del rischio radiologico: Grazie alla precisione, si riduce la necessità di frequenti indagini mediche.
Questo trattamento può prevedere una singola iniezione oppure più cicli iniettivi nella stessa sede, in base alle condizioni del paziente.
Come si Svolge la Procedura di Infiltrazione Epidurale
L'infiltrazione epidurale può essere eseguita in una sala operatoria o in un ambulatorio adeguatamente attrezzato. In Italia, solitamente le infiltrazioni epidurali sono eseguite da un medico specialista in Anestesiologia o da un neurochirurgo-algologo esperto.
Il paziente viene fatto sdraiare su un lettino in posizione prona (a pancia in giù) con la schiena scoperta in modo da permettere al medico di accedere al sito dell'infiltrazione. Può essere posizionato un piccolo cuscino al di sotto della pancia per ridurre la curvatura della colonna lombare, facilitando l'accesso allo spazio epidurale. Il medico identifica con precisione, utilizzando quando necessario un apparecchio ecografico, radiologico o TAC, il punto dell'iniezione che viene segnato con un pennarello.
La cute della regione lombare viene disinfettata con soluzione antisettica, e vengono utilizzati dei telini sterili per isolare la zona dell'infiltrazione. Successivamente, viene eseguita un'infiltrazione della cute e dei tessuti sottocutanei con anestetico locale, per minimizzare il disagio del paziente.
Viene quindi inserito l'ago per l'iniezione epidurale, e il medico identifica lo spazio epidurale utilizzando una tecnica detta della "perdita di resistenza". Questa consiste nel percepire l'improvvisa diminuzione della resistenza all'iniezione di liquido attraverso la siringa collegata all'ago, il che identifica l'entrata della punta dello stesso nello spazio epidurale. Una volta che l'ago è in posizione, viene iniettata lentamente la soluzione di farmaci. Sebbene questo avvenga lentamente, alcuni pazienti possono percepire un senso di pressione dovuto al liquido iniettato (nelle infiltrazioni lombari il volume varia tra 3 e 10 millilitri), ma questo è raramente doloroso.
L'esecuzione delle infiltrazioni solitamente non è dolorosa grazie all'anestesia locale, anche se a volte pazienti con una grave infiammazione lombare possono sperimentare fastidio o anche dolore all'iniezione della soluzione nello spazio epidurale. Subito dopo l'infiltrazione non è raro che si avverta una immediata attenuazione del dolore: questo effetto è transitorio e dovuto all'anestetico locale. Il beneficio vero e proprio, legato all'azione dei cortisonici a lento rilascio, è possibile che sopraggiunga dopo 24-48 ore.
Dopo aver eseguito l'iniezione, il paziente resta sotto controllo medico per circa 15 minuti prima di poter lasciare lo studio. Dolore o semplice fastidio nella sede di iniezione possono comparire per qualche ora dopo l'esecuzione dell'infiltrazione e possono essere trattati applicando ghiaccio per 10-15 minuti una o due volte in un'ora. Inoltre, ai pazienti è raccomandato di rimanere a riposo per il resto della giornata; uno stile di vita normale (cioè come prima dell'infiltrazione) può essere ripreso dal giorno successivo. Nei giorni successivi all'esecuzione della peridurale si può avere un temporaneo incremento del dolore, dovuto alla pressione del liquido iniettato o all'irritazione chimica locale, che tende poi a risolversi.
Frequenza, Efficacia e Percentuali di Successo
Non esiste una regola fissa riguardo al numero e alla frequenza delle iniezioni epidurali, anche se in generale esiste accordo sul non eseguire più di tre infiltrazioni epidurali all'anno. Solitamente, se il paziente ha dolore acuto, viene proposto un ciclo al massimo di tre infiltrazioni, da eseguirsi a 2-4 settimane di distanza l'una dall'altra. Se il paziente non riferisce alcun miglioramento dopo le prime due infiltrazioni epidurali, è molto probabile che ulteriori tentativi continuino a non dare beneficio. In tal caso, il medico proporrà alternative terapeutiche al paziente.
Anche se molti studi documentano i benefici immediati dell'infiltrazione peridurale con cortisonici, i dati disponibili sul beneficio a lungo termine sono meno convincenti; infatti, l'efficacia della peridurale continua ad essere argomento di dibattito scientifico. Questo è accentuato dalla mancanza di studi effettuati correttamente. Per esempio, molti studi non utilizzano il controllo radiologico per verificare il corretto posizionamento dell'ago e della diffusione della soluzione iniettata, come invece può avvenire oggi nel caso in cui il medico ritenga necessario l'utilizzo di tale guida. Inoltre, molti studi non classificano i pazienti a seconda della diagnosi (cioè della patologia che causa il dolore), associando molte cause di dolore insieme e rendendo quindi impossibile capire in quali pazienti le infiltrazioni peridurali hanno una maggior possibilità di successo. Questi errori nella metodologia delle ricerche rendono difficile la loro interpretazione e riducono l'utilità dei risultati ottenuti.
Nonostante queste limitazioni metodologiche in alcuni studi passati, l'esperienza clinica e ricerche più recenti indicano che, sebbene gli effetti di un'epidurale tendano ad essere temporanei (durando da una settimana fino a un anno), ci possono essere sostanziali benefici per molti pazienti sofferenti per lombosciatalgia. I migliori risultati si ottengono per il dolore radicolare, cioè per quello localizzato sulla gamba (sciatico), mentre gli effetti sul dolore lombare sono più variabili.
Almeno il 50% dei pazienti riferisce un sostanziale beneficio e riduzione del dolore dopo le infiltrazioni epidurali. Recenti studi riportano un successo delle epidurali pari all'80% nel caso di sciatica da ernia del disco. Nel caso di una sciatica provocata da stenosi spinale, circa il 75% dei pazienti riferisce una riduzione del dolore pari al 50% fino a un anno dopo l'iniezione, e la maggior parte di loro riferisce un aumento della resistenza nel cammino e nella tolleranza a stare in piedi. La riduzione del dolore raggiunta permette al paziente di riprendere una certa attività fisica, intraprendere un percorso riabilitativo e riguadagnare una buona qualità di vita, riducendo l'utilizzo di analgesici e potenzialmente ritardando o evitando la chirurgia. Molti medici concordano sul fatto che questa tecnica può essere di grande aiuto a quei pazienti che soffrono di un dolore intenso durante un episodio acuto di lombalgia/sciatalgia, permettendo loro di progredire con un intenso programma riabilitativo di esercizi e stretching. I risultati sembrano essere molto migliori quando le iniezioni epidurali di steroidi sono seguite o associate a un programma fisioterapico e riabilitativo. La terapia peridurale antalgica è considerata il gold standard nel trattamento conservativo della lombosciatalgia, e la terapia epidurale è spesso il primo trattamento interventistico nelle radicolopatie da ernia del disco.
Potenziali Rischi ed Effetti Collaterali
Come tutte le procedure mediche invasive, ci sono potenziali rischi associati all'esecuzione di infiltrazioni epidurali, anche se sono tutti estremamente rari. È tuttavia opportuno chiarire con il medico che eseguirà la procedura eventuali dubbi e timori.
I rischi legati direttamente alla procedura includono:
- Perdita temporanea di sensibilità della vescica e intestinale: Evento raro.
- Infezioni: Estremamente rare, con una frequenza tra lo 0,1 e lo 0,01%.
- Puntura durale: Avviene nello 0,5% delle iniezioni. Consiste nella perforazione della membrana che riveste i nervi immersi nel liquido cefalorachidiano (membrana durale) e può causare la perdita di tale liquido e manifestarsi con una cefalea, che solitamente migliora in pochi giorni.
- Sanguinamento: È una complicazione rara ed è più frequente per i pazienti che soffrono di disturbi della coagulazione o che assumono farmaci anticoagulanti.
- Danno nervoso: Rarissimo, può essere conseguente a un'infezione, un sanguinamento o a un danno diretto causato dall'ago.
In aggiunta ai rischi della procedura, ci sono anche effetti collaterali causati dalla somministrazione di cortisonici, che sono rari e meno importanti di quelli causati dalla somministrazione orale di cortisonici. Gli effetti collaterali riportati dopo somministrazione epidurale di steroidi includono:
- Aumento del dolore in sede locale.
- Cefalea transitoria.
- Arrossamento del viso.
- Ansietà ed agitazione.
- Insonnia.
- Febbre la sera dell'iniezione.
- Innalzamento della glicemia.
- Transitoria immunodepressione.
- Ulcera gastrica (rara).
- Necrosi avascolare dell'anca (rara).
- Cataratta (rara).
Alcune malattie o condizioni patologiche possono impedire a un paziente di sottoporsi ad infiltrazioni epidurali. Queste controindicazioni includono la presenza di infezioni locali (cioè nella zona da infiltrare) o sistemiche (di tutto l'organismo), la gravidanza (ma solo se si prevede l'utilizzo di guida radiologica), e problemi di sanguinamento dovuti a malattie della coagulazione come l'emofilia o all'assunzione di farmaci anticoagulanti (Coumadin, Tiklid, cardioaspirina e altri). Le epidurali non devono inoltre essere eseguite su pazienti in cui il dolore potrebbe essere causato da un tumore spinale; se c'è questo sospetto, l'iniezione deve essere preceduta da una risonanza magnetica che escluda questa possibilità. Le infiltrazioni epidurali possono invece essere eseguite con cautela in pazienti con altre potenziali condizioni problematiche come la presenza di allergie ad alcuni farmaci o problemi medici non controllati come malattie renali, insufficienza cardiaca, diabete, dato che queste possono essere peggiorate dalla ritenzione di liquidi che una piccola percentuale di pazienti può sperimentare alcuni giorni dopo l'iniezione.
È importante sapere quando contattare immediatamente il medico dopo un'infiltrazione epidurale. Le situazioni cliniche che richiedono un contatto urgente includono:
- La comparsa di una grave cefalea che si accentua in posizione eretta o seduta e che migliora stando sdraiati (può essere sintomo di puntura durale).
- La comparsa di febbre superiore a 38°C per più di 24 ore, che può essere sintomo di infezione.
- Perdita di sensibilità e forza a livello delle gambe (se peridurale lombare) o delle braccia e gambe (se peridurale cervicale).
- Perdita del controllo degli sfinteri, con incontinenza fecale e/o urinaria o, al contrario, incapacità ad urinare e a defecare.
- Dolore severo non controllato dall'assunzione di farmaci che in passato erano efficaci.
Adesiolisi Percutanea (Peridurolisi): Un'Opzione per Casi Complessi
La peridurolisi è una procedura più complessa della semplice iniezione epidurale di steroidi. Infatti, la sua esecuzione prevede l'utilizzo di un catetere epidurale (catetere di Racz) che viene introdotto mediante un ago per via caudale, o talvolta interlaminare, e posizionato con elevata selettività sotto guida radioscopica e con l'ausilio della peridurografia in corrispondenza dell'esatto livello a cui si trovano le aderenze da trattare. Questa tecnica viene spesso utilizzata nel contesto del dolore post-chirurgico, dove la fibrosi epidurale può contribuire al dolore radicolare persistente, benché il dibattito scientifico sul ruolo specifico della fibrosi sia ancora aperto. Alcuni studi hanno mostrato che pazienti con ampia fibrosi epidurale hanno 3,2 volte più probabilità di sviluppare dolore radicolare ricorrente. Studi sperimentali hanno evidenziato segni elettrofisiologici di danno neurologico causato dalla fibrosi cicatriziale epidurale, oltre a meccanismi come l'intrappolamento meccanico delle radici nervose, alterazioni del flusso ematico ed espressione di citochine pro-infiammatorie.
Storie di Successo: Un Esempio Clinico di Recupero
Le iniezioni epidurali sono, in generale, una procedura non-chirurgica utile e a basso rischio per combattere il dolore lombare e sciatico. L'approccio alla diagnosi e al trattamento delle ernie alla schiena attraverso la diagnostica e le infiltrazioni TAC guidate offre nuove speranze a coloro che soffrono di artrosi e problemi spinali. Un esempio di come le infiltrazioni epidurali possano cambiare la vita di un paziente è il caso di Roberta.
Roberta, giovane sportiva di 25 anni, lamentava lombosciatalgia sinistra persistente da circa 3 mesi. Roberta era stata già trattata con sedute di fisioterapia, farmaci analgesici e anti-infiammatori con scarso beneficio. Nonostante i trattamenti, continuava a lamentare dolore alla schiena, bruciore e formicolio alla gamba sinistra. Decise quindi di rivolgersi al dottore Lo Bianco. Valutando attentamente l'esame elettromiografico degli arti inferiori e la risonanza magnetica della colonna lombare, insieme a un'accurata visita specialistica, il dottore Lo Bianco individuò la causa del problema in una protrusione erniaria a livello di L3/L4. Il dottore Lo Bianco propose, quindi, un ciclo di infiltrazione epidurale antalgica e foraminale selettiva della radice interessata (L3/L4 di sinistra). La procedura, in regime ambulatoriale, permise di raggiungere la radice interessata dal processo patologico. L'infiltrazione della radice con farmaci antinfiammatori, come cortisonici a lento rilascio, permise la risoluzione del dolore. Roberta ha affermato: "Non avrei mai pensato di soffrire di un simile dolore alla mia età. Non potevo più camminare, né tanto meno allenarmi. Il dottore Lo Bianco mi ha permesso di tornare a una vita normale, è stato molto gentile con me, durante l'intervento non ho sentito alcun dolore." Questo testimonia l'efficacia di un approccio mirato e ben condotto.