Il viaggio che porta alla formazione degli ovuli femminili, i gameti essenziali per la riproduzione, è un processo biologico di straordinaria complessità e durata. Questo ciclo vitale inizia ben prima della nascita, nel feto in via di sviluppo, e si estende per anni, culminando potenzialmente con la fecondazione. La comprensione approfondita di questo processo, noto come ovogenesi, è cruciale per affrontare le sfide legate alla fertilità femminile e per sviluppare nuove strategie terapeutiche.
La Nascita con un Patrimonio Predefinito
Alla nascita, una donna possiede già la totalità degli ovuli che verranno rilasciati nel corso della sua vita fertile. Queste cellule primordiali, tuttavia, si trovano in uno stato quiescente, in attesa di essere attivate. È a partire dalla pubertà che, con l'avvio del ciclo ovarico mensile, un singolo ovocita riprende il suo complesso percorso di maturazione, preparandosi all'eventuale espulsione dall'ovaio per essere fecondato. È importante sottolineare che gli ovuli (ovociti) non sono i follicoli; il follicolo è una struttura anatomica dell'ovaio che contiene e nutre l'ovocita in via di maturazione.
Il patrimonio ovocitario femminile si forma già durante la vita intrauterina. Attorno alla 24ª settimana di gravidanza, il numero di ovociti raggiunge il suo picco massimo, con circa 6 milioni di cellule. Di queste, solo una piccola parte - circa 300-500 ovociti - arriverà a completa maturazione e potrà essere ovulata nel corso della vita fertile. Il numero di ovociti diminuisce progressivamente nel corso degli anni fino a esaurirsi con la menopausa. Al momento della nascita, ne rimangono circa 1-2 milioni. Dopo la nascita, non ne vengono prodotti altri. Al momento della pubertà rimangono solo circa 300.000 ovociti, più che sufficienti per il periodo fertile della vita. Soltanto circa 400 ovuli vengono rilasciati nel corso del periodo fertile della donna, di solito uno per ogni ciclo mestruale.
Le Sfide dello Studio dell'Ovogenesi
Studiare l'ovogenesi è un'impresa scientifica non semplice, principalmente a causa della scarsità di materiale umano disponibile e delle limitazioni intrinseche dei modelli animali, che non sempre riproducono fedelmente la fisiologia umana. Per superare questi ostacoli, un'opzione promettente è la ricostruzione in laboratorio di un ovaio umano completo delle sue funzioni.
La Ricerca Avanza: Dalle Cellule Staminali agli Ovuli in Laboratorio
Un progresso significativo in questo campo è rappresentato dalla capacità di riprodurre in laboratorio le cellule precursori degli ovociti (PGCLC, "primordial germ cell-like cells") a partire dalle cellule staminali pluripotenti indotte (iPSC). Queste cellule adulte, una volta riprogrammate geneticamente, tornano a uno stadio non differenziato, simile alle staminali embrionali, e hanno il potenziale di dare origine a ogni tipo di cellula o tessuto del corpo umano. La chiave per guidare questo differenziamento risiede nella conoscenza della "ricetta" precisa: la combinazione di proteine e fattori di crescita da introdurre nel liquido di coltura.
I PGCLC, tuttavia, necessitano del contatto con le altre cellule che compongono l'ovaio per raggiungere gli stadi di maturazione successivi. Storicamente, la riproduzione in laboratorio delle cellule della granulosa e della teca umane partendo dalle iPSC è stata una sfida. Questo limite ha portato alla realizzazione di modelli di organoide ovarico utilizzando cellule di topo o combinazioni miste uomo/topo. Uno studio pubblicato nel 2018 su Science aveva dimostrato che mescolando PGCLC umani con cellule ovariche murine si otteneva un "ovaio ibrido" capace di produrre gameti più maturi.
Un Passo Avanti: L'Ovaio "Completamente Umano" in Laboratorio
La ricerca più recente ha compiuto un balzo in avanti verso la creazione di un modello ovarico interamente umano. Scienziati dell'Università di Harvard, in collaborazione con la Duke University e l'azienda Gameto, hanno pubblicato su eLife un metodo innovativo per riprodurre in laboratorio le cellule ovariche della granulosa umane. Questo nuovo approccio raggiunge una resa notevole, pari al 70%, e richiede solo 5 giorni.
I ricercatori hanno riprogrammato le iPSC utilizzando fattori di trascrizione, proteine che agiscono come "interruttori" genetici, attivando geni specifici e determinando il destino cellulare. Dopo aver testato un'ampia gamma di questi fattori, ne hanno selezionati due cruciali per la differenziazione in cellule della granulosa: NR5A1 e RUNX1 (o RUNX2). Le cellule ottenute con questo metodo presentano una "firma" genetica identica a quelle originali e sono in grado di rispondere all'ormone follicolo-stimolante (FSH), producendo anche ormoni sessuali come l'estradiolo e il progesterone.
Mescolando queste cellule della granulosa umane con ovociti primordiali in una piastra da laboratorio, i ricercatori hanno creato il primo "ovaroide" completamente umano. Dopo soli quattro giorni di coltura, i PGCLC hanno iniziato a produrre proteine chiave (DAZL e DDX4) che, nell'embrione, compaiono solo dopo la migrazione degli ovociti nella gonade, indicando uno stadio avanzato di differenziazione.
IL LABORATORIO DELLA FECONDAZIONE ASSISTITA(ICSI) : COSA SAPERE SU OVOCITI, SPERMATOZOI, EMBRIONI.
Funzionalità e Prospettive Future dell'Ovaio Artificiale
Questo modello di ovaio artificiale, sebbene ancora in fase di sviluppo, supera i precedenti per diversi motivi: include esclusivamente cellule umane, è significativamente più rapido rispetto ai sistemi ibridi uomo/topo e replica la maggior parte delle funzioni di un ovaio naturale. Il prossimo passo nella ricerca sarà l'introduzione delle cellule della teca, responsabili del metabolismo del colesterolo e della produzione di precursori degli ormoni sessuali come l'androstenedione, per rendere l'ovaroide ancora più completo e funzionale.
La tecnologia sviluppata è stata concessa in licenza all'azienda Gameto, che la sta impiegando per la creazione di nuovi agenti terapeutici destinati al trattamento delle malattie dell'apparato riproduttivo femminile.
Comprendere la Riserva Ovarica e il Ciclo Ovarico
Per approfondire la comprensione del processo di produzione degli ovuli, è fondamentale esaminare il concetto di riserva ovarica e il ciclo ovarico stesso.
Cosa Sono i Follicoli Ovarici?
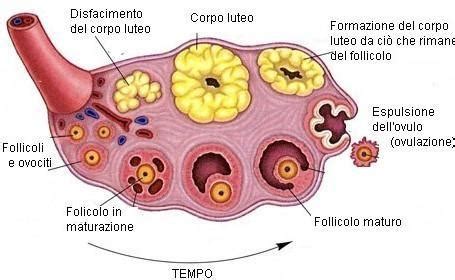
I follicoli ovarici sono strutture complesse all'interno dell'ovaio. Non sono gli ovociti stessi, ma piuttosto le unità funzionali che li contengono e li supportano durante la loro maturazione. Un follicolo è composto da un ovocita, circondato da uno strato esterno chiamato "zona pellucida", e da una serie di strati concentrici di cellule della granulosa e cellule della teca interna ed esterna.
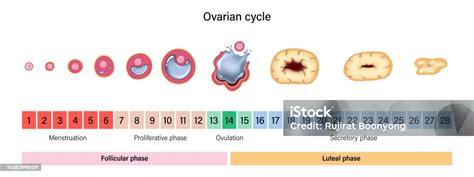
Il Ciclo Ovarico: Un Processo Coordinato
Il ciclo ovarico è un processo mensile che coinvolge diverse fasi:
- Maturazione Follicolare (Fase Follicolare): Diversi follicoli iniziano a svilupparsi sotto l'influenza ormonale.
- Ovulazione: Un singolo follicolo dominante raggiunge la maturità e rilascia l'ovocita.
- Formazione del Corpo Luteo (Fase Lutea): Ciò che rimane del follicolo dopo l'ovulazione si trasforma nel corpo luteo, che produce ormoni.
L'Importanza della Riserva Ovarica
La valutazione della riserva ovarica è un aspetto cruciale nello studio della fertilità femminile. Il conteggio dei follicoli antrali (follicoli di piccole dimensioni visibili all'ecografia nei primi giorni del ciclo) è la stima più fedele della riserva ovarica.
- Riserva ovarica adeguata: 6-10 follicoli antrali per ovaio.
- Scarsa riserva ovarica: Meno di 6 follicoli antrali per ovaio.
- Alta riserva ovarica: Più di 12 follicoli antrali per ovaio.
Una scarsa riserva ovarica può aumentare il rischio di insuccesso nei trattamenti di fertilità, mentre un'alta riserva può portare a una risposta eccessiva alla stimolazione ovarica. In entrambi i casi, il ciclo di trattamento potrebbe dover essere annullato.
Il Follicolo Dominante e la Raccolta degli Ovociti
In un ciclo naturale, tra i vari follicoli antrali, uno viene selezionato come "dominante" per le sue dimensioni e il suo ritmo di crescita, destinato all'ovulazione. Gli altri follicoli regrediscono. Prima dell'ovulazione, il follicolo dominante raggiunge un diametro medio di 22-24 mm.
Nei cicli di trattamento di fecondazione in vitro (FIV), si induce la crescita di quasi tutti i follicoli antrali mediante stimolazione ormonale. Quando vari follicoli raggiungono circa 18 mm, viene somministrato un ormone (hCG) per indurre l'ovulazione, con la raccolta degli ovociti prevista circa 36 ore dopo.
In rari casi (<7%), può verificarsi la "Sindrome del follicolo vuoto", ovvero la mancata ovulazione di ovociti nonostante una crescita follicolare adeguata. Le cause esatte non sono completamente comprese, ma possono includere errori nell'amministrazione degli ormoni o risposte anomale al trattamento.
Conoscere la Propria Riserva Ovarica
Ogni donna, indipendentemente dal fatto che stia cercando una gravidanza, può conoscere la propria riserva ovarica attraverso un semplice conteggio dei follicoli tramite ecografia durante una visita ginecologica di routine. Questa informazione può essere preziosa per pianificare decisioni future relative alla fertilità, tenendo conto che la riserva ovarica tende a diminuire con l'età.
La Longevità dell'Ovulo e i Rischi Legati all'Età
L'ovulo è una delle cellule corporee che vivono più a lungo. Dopo essere stato liberato nella cavità addominale, viene catturato dalla tuba di Falloppio, sede deputata alla fecondazione. Tuttavia, poiché un ovulo inattivo non è in grado di attuare il normale processo di riparazione cellulare, la possibilità che venga danneggiato aumenta con l'avanzare dell'età. Questo aspetto è di fondamentale importanza quando si considerano le possibilità di concepimento e i rischi associati alla gravidanza in età avanzata.
La ricerca sulla produzione e maturazione degli ovuli, inclusi i progressi nella creazione di ovociti in laboratorio, apre nuove prospettive per la comprensione della fertilità femminile e per lo sviluppo di terapie innovative per affrontare i disturbi riproduttivi.
tags: #produzione #ovuli #femminili