Affrontare una seconda gravidanza, soprattutto dopo un'esperienza complessa come la placenta previa, porta con sé un intreccio di emozioni, dalla gioia e speranza all'ansia e ai dubbi. La placenta previa, una condizione in cui la placenta si impianta in una posizione anomala nell'utero, può creare sfide significative, che si acuiscono quando si considera il suo potenziale impatto sulle gravidanze future, in particolare se la precedente si è conclusa con un taglio cesareo. Questo articolo si propone di esplorare a fondo questa tematica, fornendo informazioni dettagliate sui rischi, le strategie di gestione e le prospettive per le donne che si trovano ad affrontare una seconda gravidanza con questa storia clinica.
Che Cos'è la Placenta Previa e Come si Manifesta?
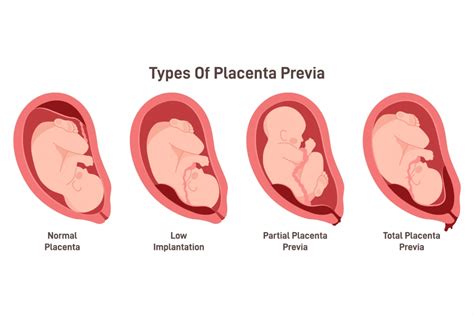
La placenta previa si verifica quando la placenta si insedia (impianta) sopra l’apertura della cervice, nella parte inferiore dell’utero piuttosto che in quella superiore. Normalmente la placenta è situata nella parte superiore dell’utero. Nella placenta previa, la placenta è situata nella parte inferiore dell’utero e copre l’apertura della cervice, l’ingresso al canale del parto. Talvolta la placenta è situata accanto all’apertura della cervice, non sopra di essa, una condizione definita placenta bassa.
Questa condizione si osserva in circa 1 parto su 800. È interessante notare che anche fino al 2% delle gestanti evidenzia una placenta previa nel secondo trimestre, che è visibile nell’ecografia. Tuttavia, il problema si risolve da solo in oltre il 90% dei casi prima del parto. In caso contrario, se la placenta non risale, le conseguenze possono essere serie: la placenta può staccarsi dall’utero privando il feto dell’apporto di sangue. Inoltre, il passaggio del bambino attraverso il canale del parto può lacerare la placenta provocando un’emorragia.
La placenta previa spesso è asintomatica e i medici la scoprono durante un’ecografia di routine nel secondo trimestre. Tuttavia, può causare sanguinamento vaginale indolore che inizia improvvisamente. Il sangue può essere di colore rosso vivo. Il sanguinamento può diventare profuso e mettere a repentaglio la vita sia della donna che del feto. Alcune donne presentano anche contrazioni.
Fattori di Rischio per lo Sviluppo della Placenta Previa
Diversi fattori possono aumentare il rischio che una donna sviluppi la placenta previa. Comprendere questi fattori è fondamentale sia per la prevenzione, laddove possibile, sia per un'attenta gestione clinica. I principali fattori di rischio (condizioni che aumentano il rischio di un disturbo) di placenta previa includono:
- Precedenti gravidanze: Il numero di gravidanze passate è correlato a un aumentato rischio.
- Avere già avuto un parto cesareo: Un intervento di taglio cesareo precedente è uno dei fattori di rischio più significativi, poiché la cicatrice uterina può influenzare l'impianto placentare.
- Presenza di anomalie strutturali dell’utero: Condizioni come i fibromi uterini possono alterare la superficie interna dell'utero.
- Avere subito un intervento che ha coinvolto anche l’utero: Interventi come l'asportazione di fibromi uterini (miomectomia) o una dilatazione con raschiamento (D e R) effettuata diverse volte possono modificare la parete uterina.
- Fumo: L'abitudine al fumo è stata associata a un rischio maggiore.
- Gravidanza di gemelli, triplette o feti multipli (parti plurimi): La presenza di più feti richiede una placenta più grande, aumentando la probabilità che una parte di essa si estenda sulla cervice.
- Età più avanzata: Le donne in età materna avanzata hanno un rischio leggermente superiore.
Diagnosi e Gestione della Placenta Previa Durante la Gravidanza
Il sospetto di placenta previa sorge se la gestante ha sanguinamenti vaginali che iniziano nel secondo o nel terzo trimestre di gravidanza. L’ecografia è lo strumento diagnostico primario e aiuta i medici a identificare la placenta previa, distinguendola da una placenta che si è staccata prematuramente (distacco di placenta). La placenta è localizzata nella parte superiore dell’utero e attaccata saldamente alla parete uterina fino al momento del parto. Nel distacco della placenta (abruptio placentae), la placenta si stacca prima del previsto dalla parete uterina, facendo sanguinare l’utero e riducendo l’apporto di ossigeno e di sostanze nutritive al feto.
Se la donna presenta sanguinamento vaginale e si ritiene che la causa sia la placenta previa, il medico tiene sotto osservazione la frequenza cardiaca del feto per stabilire se abbia problemi, come insufficiente apporto di ossigeno.
Il trattamento della placenta previa varia in base alla gravità del sanguinamento e all'epoca gestazionale.Se il sanguinamento è minimo e si verifica prima di circa 36 settimane di gravidanza, il medico di norma consiglia alla donna il ricovero in ospedale e di limitare le attività fino all’interruzione del sanguinamento. Limitare le attività (chiamato modifica dell’attività o riposo a letto modificato) significa che la donna deve riposare per la maggior parte della giornata. Se il sanguinamento si interrompe, la donna potrà riprendere gradualmente le attività leggere. Se l’emorragia non si ripresenta, viene dimessa, sempre che possa facilmente tornare in ospedale in caso di necessità. I rapporti sessuali sono sconsigliati, in quanto possono indurre sanguinamento. Se il sanguinamento si ripresenta, la donna viene di solito nuovamente ricoverata e può dover rimanere in ospedale fino al parto.
Per favorire lo sviluppo del feto, alcuni esperti raccomandano la somministrazione di corticosteroidi alla madre per favorire la maturazione dei polmoni del feto (di solito prima di circa 34 settimane di gestazione) se dovesse rendersi necessario un parto prematuro.
Il parto viene eseguito di norma immediatamente in situazioni di emergenza, quali: sanguinamento abbondante o inarrestabile, frequenza cardiaca del feto anormale, o pressione sanguigna della madre troppo bassa. Se la donna non ha contrazioni e il sanguinamento si è interrotto, il feto può essere partorito dopo 36-37 settimane di gestazione. Nelle donne con placenta previa, il parto è cesareo ed è effettuato prima dell’inizio del travaglio per prevenire complicanze. Il parto vaginale può essere possibile solo nelle donne con placenta bassa. Le pazienti con emorragie pesanti possono necessitare di trasfusioni di sangue. Inoltre, le donne con sangue Rh negativo ricevono immunoglobuline Rho(D) per prevenire la malattia emolitica del feto (eritroblastosi fetale).
Placenta previa e placenta bassa | Cosa vuol dire per la tua gravidanza
Gravidanza Successiva Dopo un Taglio Cesareo: Implicazioni e Consigli
Una gravidanza che segue un taglio cesareo presenta delle considerazioni specifiche dovute alla cicatrice uterina. Dopo un cesareo, nell’utero rimane una cicatrice che lo rende più debole, rappresentando un punto più vulnerabile nella parete dell’utero. È importante sottolineare che la cicatrizzazione dell’utero non dipende dalla cicatrice sulla pelle o dall’aspetto del ventre dopo qualche mese dal parto. Durante la gravidanza successiva ad un cesareo, l’ostetrica dovrà tenere sotto controllo mediante ecografia le pareti dell’utero e lo spessore della cicatrice per monitorare la sua integrità.
Quando si considera una nuova gravidanza dopo un cesareo, solitamente si consiglia di lasciar trascorrere almeno un anno. Questo periodo permette all'utero di guarire completamente, riducendo il rischio di complicazioni come la lacerazione uterina. Tuttavia, sebbene sia consigliabile attendere del tempo prima di una nuova gravidanza, non bisogna allarmarsi se questa giunge prima di un anno o persino durante il puerperio. Sarà necessario prendere appuntamento con l’ostetrica quando appaiono i primi sintomi di gravidanza o se il test di gravidanza è positivo per una valutazione precoce.
I rischi ostetrici associati ad un cesareo precedente includono la già menzionata lacerazione uterina. Dopo un primo cesareo, spesso anche il secondo lo sarà. La decisione sulla modalità di parto dipenderà dal motivo per cui nel primo caso è stata scelta la modalità di cesareo (ad esempio, se nel primo cesareo il feto adottava una posizione podalica e nel secondo una posizione cefalica, è possibile un parto vaginale). Dipenderà anche dall’evoluzione della gravidanza e delle dimensioni del bambino. Non è consigliabile effettuare più di tre cesarei, in quanto in ogni gravidanza aumenta il rischio di complicazioni. In ogni cesareo l’utero si indebolisce perché la cicatrice è sempre nello stesso punto.
Un'altra complicanza potenziale, particolarmente rilevante in caso di precedente placenta previa e cesareo, è la placenta accreta. Se le donne hanno avuto una placenta previa con parto cesareo in passato, aumenta il rischio che la placenta sia attaccata all’utero troppo saldamente (placenta accreta). La placenta accreta appartiene a un gruppo di disturbi detti spettro della placenta accreta. Questi disturbi differiscono in quanto saldamente la placenta è attaccata all’utero, rendendo il distacco post-parto estremamente difficile e pericoloso.
È importante sottolineare che ciascuna donna è diversa dalle altre e questi consigli generali possono variare da paziente a paziente.
La Ricorrenza della Placenta Previa in Gravidanze Successive: Prospettive e Verità
Una delle domande più frequenti tra le donne che hanno avuto la placenta previa in una gravidanza precedente è se questa condizione si ripresenterà. La risposta, rassicurante, è che non è assolutamente detto che anche nella prossima gravidanza la placenta sia previa. Ogni gravidanza costituisce una storia a sé, quindi non è detto che quello che si è verificato in una si ripeta nella successiva.
Uno studio effettuato su circa 800.000 gravidanze ha stimato la ricorrenza di placenta previa del 5% circa. Questo dato, sebbene indichi una maggiore probabilità rispetto alla popolazione generale, è ben lontano dalla certezza e offre una prospettiva di speranza. L’unico modo per saperlo con certezza è l’ecografia in una futura gravidanza. Tenga presente che ogni gravidanza costituisce una storia a se stante, quindi non ha senso cominciare a preoccuparsi prima ancora che sia iniziata.
Un esempio di questa variabilità si è verificato in una gravidanza dove, nonostante una precedente esperienza di placenta previa con il secondo figlio, durante la gestazione del terzo, dopo un'emorragia iniziale, il ginecologo rassicurava che stava accadendo un miracolo perché la placenta risaliva e il bimbo stava bene. Insomma, la gravidanza procedeva bene, tutto nella norma, dimostrando che la risoluzione spontanea è possibile anche con una storia di previa.
È cruciale ricordare la tempistica della diagnosi: la diagnosi di placenta previa non si può formulare con certezza prima della 26^ settimana, ma solitamente si rimanda addirittura a più avanti perché il progressivo aumento di volume dell'utero può trascinare la placenta verso l'alto, spostandola dalla posizione che copre l'orifizio uterino interno (OUI). Analogamente, la diagnosi di placenta bassa non si può fare con sicurezza prima della 30^ settimana. Questo significa che una diagnosi precoce nel secondo trimestre non è necessariamente definitiva.
Inoltre, è opportuno sfatare un mito comune: stare a riposo assoluto a letto non aiuta la placenta a posizionarsi in modo corretto, mentre può esporre a gravi rischi come la trombosi venosa profonda o l'atrofia muscolare. La "modifica dell'attività" è una strategia gestita e supervisionata dal medico, non un riposo indiscriminato.
Le Sfide Emotive e Psicologiche: Vivere la Seconda Gravidanza con Ansia e Speranza
Vivere una seconda gravidanza dopo aver affrontato una placenta previa e un cesareo, soprattutto se complicati, può essere un percorso emotivamente intenso. Le donne spesso si trovano a gestire una notevole ansia e molte paure, come testimoniato da chi ha sognato sale operatorie e sangue, o si è chiesta cosa volesse il destino. Queste preoccupazioni non sono infondate e possono riguardare aspetti molto concreti, ad esempio: "Non vorrei che i punti sia del cesareo che quelli all'utero non reggerebbero o che la placenta si vada a mettere sui punti." Questa apprensione è naturale, specialmente considerando il ricordo di una gravidanza precedente che ha imposto solo riposo, prima un piccolo distacco, poi contrazioni perenni e per finire una placenta previa centrale diagnosticata al 7° mese, ricovero alla 35° settimana e un cesareo con emorragia dovuta dal distacco della placenta che ha portato con sé una parte di lamina dell'utero, con la necessità di palloni per tamponare.
Per chi ha già un bambino piccolo da accudire, il concetto di "riposo" diventa una parola di cui si ricorda a fatica il significato. Questa realtà rende ancora più ardua la gestione di una gravidanza potenzialmente a rischio, dove il riposo e la limitazione dell'attività sono spesso consigliati. Le domande come "C'è qualcuna tra voi con la mia stessa esperienza? Vorrei capire se potrei portare avanti un'altra gravidanza?" emergono dalla necessità di trovare conforto e consigli in esperienze simili.
La ricerca di rassicurazioni è un elemento costante. Non è raro intraprendere un percorso complesso per ottenere più pareri medici, come accaduto a una madre che, dopo diagnosi discordanti sul figlio, non si è fermata finché non ha trovato un medico che ha approfondito la situazione. Questo illustra l'importanza di sentirsi ascoltate e di avere fiducia nel proprio team medico, anche quando le risposte non sono immediate o semplici. L'impatto di diagnosi difficili, come la craniostenosi o la sindrome di Poland, crolla il mondo addosso, rendendo la sofferenza indicibile e allucinante, ma la resilienza porta a cercare soluzioni, anche rare e complesse. La determinazione di accogliere un figlio sano o malato che fosse, "non perché non mi importasse più di lui ma perché avevo fatto tutto il possibile per non perderlo", è un esempio potente di amore incondizionato.
Il valore del confronto con altre persone che vivono la stessa realtà è immenso. Il desiderio di confrontarsi con altre madri o persone affette dalla stessa sindrome per capire il loro stato psicologico, porta a cercare associazioni e gruppi di supporto, trovando così conforto e preziosi consigli. Questo mostra come il supporto emotivo e la condivisione di esperienze siano fondamentali per superare momenti di depressione e disperazione.
Infine, il percorso di queste gravidanze difficili spesso si trasforma in un messaggio di speranza. La consapevolezza che, nonostante le sfide, i figli crescono, sono sani, salti, parlano, camminano, sono bravi a scuola e non hanno nessun problema di apprendimento, vivendo una vita normale, diventa una profonda fonte di gioia e gratitudine. Il messaggio è chiaro per tutte le mamme: "sappiate che anche i vostri figli sono normali e speciali."
tags: #seconda #gravidanza #dopo #placenta #previa