L'infertilità rappresenta una sfida crescente per molte coppie in Italia, con un impatto significativo sul tessuto sociale ed economico del paese. In risposta a questa problematica, la Procreazione Medicalmente Assistita (PMA) tramite il Servizio Sanitario Nazionale (SSN) si configura come una risorsa fondamentale per coloro che desiderano realizzare il sogno di diventare genitori. L'accesso a queste tecniche, i requisiti necessari e le modalità operative sono stati oggetto di evoluzioni normative e giurisprudenziali, con l'obiettivo di rendere il percorso più equo e inclusivo.

Le Fondamenta della PMA: Legge 40/2004 e Sentenze Costituzionali
Il quadro normativo di riferimento per la PMA in Italia affonda le sue radici nella Legge 40 del 2004, successivamente integrata e modificata da importanti sentenze della Corte Costituzionale. Queste evoluzioni hanno ridefinito i contorni dell'accesso alle tecniche di fecondazione assistita, ampliandone la portata e garantendo maggiori tutele.
Requisiti per l'Accesso alla PMA
L'accesso ai percorsi di Procreazione Medicalmente Assistita non è universale, ma è strettamente legato a precise condizioni mediche e soggettive. L'articolo 4 della Legge 40/2004 stabilisce che per poter accedere alle tecniche di fecondazione assistita, la coppia deve essere affetta da un'infertilità accertata e certificata. Questo accertamento avviene previa un iter clinico-diagnostico condotto da un medico specialista, il quale attesta non solo la presenza di sterilità, ma anche l'impossibilità di un concepimento naturale. In altre parole, le cause della sterilità non devono essere rimovibili tramite una terapia medica.
Tuttavia, un punto di svolta significativo è rappresentato dalla sentenza della Corte Costituzionale n. 96/2015. Questa pronuncia ha esteso l'accesso alla PMA anche alle coppie portatrici di gravi malattie genetiche. Ciò ha aperto la strada all'applicazione della diagnosi genetica preimpianto (PGD), consentendo il trasferimento nell'utero materno esclusivamente di embrioni risultati sani, offrendo così una maggiore sicurezza per la salute della prole.
Oltre a questi requisiti di natura oggettiva, la normativa prevede anche criteri soggettivi, come specificato nell'articolo 5 della Legge 40/2004. La discussione sull'età fertile costituisce un aspetto a sé stante. La legge non fissa un limite di età tassativo e univoco per l'accesso alla PMA. In assenza di indicazioni legislative precise, è necessario fare riferimento alle singole Regioni in cui si trova il centro per la sterilità a cui la coppia si rivolge. Laddove anche l'ente regionale non fornisca indicazioni specifiche, l'idoneità della coppia sarà valutata e stabilita dal medico specialista.
La PMA è Mutuabile? Accesso tramite SSN
Una delle domande più frequenti riguarda la possibilità di accedere alla fecondazione assistita tramite il Servizio Sanitario Nazionale (SSN). La risposta è affermativa: la PMA è mutuabile, sia presso strutture pubbliche che convenzionate, offrendo un'alternativa concreta per le coppie che non possono o non desiderano rivolgersi a centri privati.
Sia la fecondazione omologa (tra gameti della coppia) che quella eterologa (con gameti donati) sono state da tempo inserite nei Livelli Essenziali di Assistenza (LEA). Di conseguenza, rientrano a pieno titolo nelle prestazioni erogate dal SSN, con l'applicazione di un ticket o l'esenzione a seconda delle specifiche condizioni. A differenza del passato, oggi l'intero iter di Procreazione Medicalmente Assistita è mutuabile, a partire dalle prestazioni di specialistica ambulatoriale.
Il nomenclatore del SSN include anche le spese relative alla raccolta e conservazione di gameti o embrioni finalizzate alla fecondazione eterologa. Il costo del ticket può variare da regione a regione.
Il Percorso Diagnostico e Terapeutico
Qualora una coppia riscontri difficoltà nel concepimento naturale, il primo passo è rivolgersi a un centro per la fertilità. Qui, verranno condotte tutte le indagini diagnostiche necessarie per individuare con certezza la presenza e il grado di gravità dell'infertilità. Fondamentale in questa fase è il primo colloquio conoscitivo con gli specialisti del centro di riferimento. Questo incontro permette di eseguire una dettagliata anamnesi e di acquisire piena consapevolezza del potenziale percorso terapeutico da intraprendere.
Il percorso con la coppia: la diagnosi pre-impianto PGD
La Procreazione Medicalmente Assistita può comprendere diverse procedure. A seconda della causa di infertilità, si possono favorire l'incontro tra i gameti maschili (spermatozoi) e femminili (ovociti) all'interno del corpo della donna, oppure procedere con la fecondazione in laboratorio (fecondazione in vitro). Quando l'approccio in vivo non è indicato o non risulta efficace, si può ricorrere all'inseminazione intrauterina (IUI). Questa è una procedura minimamente invasiva che prevede l'introduzione nell'utero del liquido seminale opportunamente preparato in laboratorio.
Nelle tecniche di fecondazione in vitro (FIVET, ICSI), l'incontro tra ovociti e spermatozoi avviene in un ambiente controllato di laboratorio. Per "infertilità" si intende l'assenza di gravidanza dopo almeno 12 mesi di rapporti sessuali non protetti e regolari.
Nuovi LEA e Ampliamento dell'Accesso
L'inclusione della PMA nei nuovi LEA, a partire dal 1° aprile 2024 (con un rinvio iniziale dovuto a proteste di alcune regioni per questioni tariffarie), ha comportato importanti novità sia per l'organizzazione del servizio che per le opportunità offerte alle coppie. L'infertilità in Italia è un fenomeno in crescita, che coinvolge circa il 15-20% delle coppie, mentre a livello globale la percentuale si attesta intorno al 10-12%.
I nuovi LEA riconoscono ufficialmente l'infertilità come una patologia da curare, garantendo a un numero maggiore di coppie un accesso più equo e inclusivo alle procedure di PMA. Si stima che i cicli di PMA potrebbero raddoppiare nei prossimi anni, con un impatto positivo sul numero di bambini nati grazie a queste tecniche.
Limiti di Età e Numero di Tentativi
Una delle innovazioni più significative introdotte con l'aggiornamento dei LEA è l'uniformazione dei limiti di età e del numero di tentativi di PMA. Le donne, fino al compimento dei 46 anni di età, potranno accedere a un massimo di sei cicli di PMA, indipendentemente dalla tecnica utilizzata. Questa uniformazione a livello nazionale mira a superare le disparità regionali che in passato potevano limitare l'accesso alle cure.
La Denatalità e il Ruolo della PMA
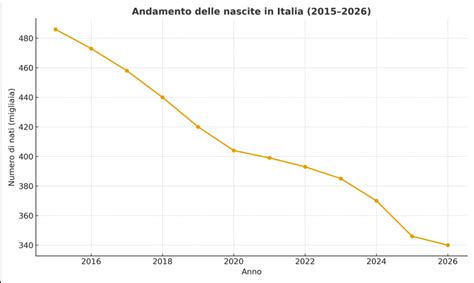
L'Italia si confronta da anni con un preoccupante calo della natalità. Il tasso di fertilità nel paese è tra i più bassi d'Europa (1,3 figli in media per donna), ben al di sotto del tasso di mantenimento della popolazione (2,1). Le nascite hanno iniziato a diminuire progressivamente dal 2008, toccando un picco negativo nel 2022 con 393mila nuovi nati, un dato in calo rispetto all'anno precedente.
Le ragioni di questa denatalità sono molteplici e interconnesse: economiche, biologiche e sociali. Dal punto di vista biologico, si registra una diminuzione del numero di donne in età fertile. È importante sfatare il mito che associa l'infertilità esclusivamente alla menopausa. La fertilità femminile è strettamente legata alla riserva ovarica, che inizia a diminuire già intorno ai 32 anni, indipendentemente dalla presenza o meno del ciclo mestruale.
A livello sociale, l'allungamento dei percorsi formativi e l'ingresso posticipato nel mondo del lavoro, unito alla ricerca di una stabilità economica, hanno contribuito all'aumento dell'età media in cui le donne ricercano la prima gravidanza. Nel 2022, questa età si attestava intorno ai 32,4 anni, con notevoli variazioni regionali (ad esempio, 31,5 anni in Sicilia contro 33 anni nel Lazio). Stili di vita più orientati alla carriera, specialmente nel Centro-Nord, sembrano correlati a un'età media al parto più elevata rispetto al Mezzogiorno.
In questo contesto, rendere la fecondazione assistita accessibile in modo uniforme su tutto il territorio nazionale rappresenta un valido strumento per contrastare il crollo delle nascite e offrire concrete opportunità alle coppie che desiderano avere figli.
Costi e Ticket: Un Quadro in Evoluzione
Con l'ingresso della PMA nei LEA, si è assistito a un'evoluzione anche sul fronte dei costi e dei ticket. Per la fecondazione omologa, si prevede un ticket pressoché azzerato, equiparato a 38,00 €. Per la fecondazione eterologa, il costo previsto è di circa 1.500,00 €, con possibili variazioni regionali legate alla provenienza dei gameti.
Le coppie interessate a questo tipo di trattamento dovranno presentare al Distretto Socio Sanitario di residenza un'istanza in forma di autocertificazione, corredata dalla certificazione sanitaria predisposta da un medico specialista. Questa documentazione specifica l'indicazione clinica alle tecniche di PMA eterologa.
Sfide Future: Uniformità Regionale e Tempi di Attesa
Nonostante i progressi compiuti, permangono delle sfide. Una delle principali è garantire che la PMA sia effettivamente fruibile in tutte le regioni d'Italia, colmando il divario esistente tra nord e sud del paese e riducendo i tempi di attesa, talvolta così lunghi da impedire l'accesso ai trattamenti.
Il superamento di questi ostacoli passa attraverso un alleggerimento dei procedimenti burocratici e l'assunzione di personale qualificato, una figura professionale attualmente carente, soprattutto nelle strutture pubbliche. L'obiettivo è quello di rendere il percorso di PMA il più lineare e accessibile possibile, supportando concretamente le coppie nel loro desiderio di genitorialità.
Nel 2021, oltre 86mila coppie si sono sottoposte a tecniche di fecondazione assistita, con circa 16.625 nati attraverso questi percorsi, pari al 4,2% del totale dei nati. Questi dati evidenziano la crescente importanza della PMA nel panorama della natalità italiana e la necessità di continuare a investire per garantirne l'efficacia e l'accessibilità.
Tecniche di PMA: Un Approccio Personalizzato
La scelta della tecnica di PMA più adatta dipende dalla specifica situazione clinica della coppia. Le procedure possono essere suddivise in diversi livelli:
- PMA di I livello: Comprende l'inseminazione intrauterina (IUI) e l'inseminazione intracervicale (ICI). Queste tecniche prevedono l'introduzione degli spermatozoi direttamente nell'utero o nel collo dell'utero, dopo una preparazione in laboratorio. Sono indicate in caso di infertilità lieve o inspiegata.
- PMA di II livello: Riguarda la fecondazione in vitro con trasferimento embrionale (FIVET). In questo caso, gli ovociti vengono prelevati dalla donna e fecondati in laboratorio con gli spermatozoi. Gli embrioni ottenuti vengono poi trasferiti nell'utero.
- PMA di III livello: Include tecniche più complesse come la ICSI (iniezione intracitoplasmatica dello spermatozoo), in cui un singolo spermatozoo viene iniettato direttamente all'interno dell'ovocita. Questo approccio è spesso utilizzato in caso di grave infertilità maschile.
Oltre alle tecniche di fecondazione, la PMA comprende anche la possibilità di crioconservare embrioni e gameti (social freezing), offrendo ulteriori opzioni per la gestione della fertilità.
tags: #procreazione #medicalmente #assistita #ssn