Il desiderio di genitorialità, quando ostacolato da difficoltà nel concepimento, apre le porte a un complesso e innovativo campo di intervento: la Procreazione Medicalmente Assistita (PMA). Questo insieme di tecniche mediche è mirato a favorire il concepimento in coppie in cui la possibilità di una gravidanza è nulla o estremamente bassa, e per le quali non sono attuabili altre strategie. La PMA, nota anche come fecondazione assistita, rappresenta un faro di speranza per molti, affrontando questioni di infertilità e subfertilità attraverso un approccio scientifico e metodologico sempre più avanzato.
Le Fondamenta della PMA: Diagnosi e Prima Consulenza
Secondo le linee guida dell'Organizzazione Mondiale della Sanità (OMS), in caso di mancato concepimento, si può ricorrere alla PMA dopo un periodo di 12-24 mesi di rapporti liberi e non protetti. Il primo incontro tra il medico e le coppie è fondamentale per pianificare l'intero percorso del programma, comprendere quali sono le sue fasi, esaminare tutta la documentazione, pianificare i tempi e definire la necessità e le modalità di accesso ai trattamenti. È un momento importante: per questo è utile che siano presenti entrambi i partners ed è fondamentale portare con sé tutti gli accertamenti, le cartelle cliniche e, se del caso, i documenti relativi ai trattamenti eseguiti in altra sede. La procreazione medica assistita comprende metodiche impegnative per la coppia sia dal punto di vista medico-biologico che psicologico. Le procedure chirurgiche necessarie prevedono interventi minimamente invasivi e poco dolorosi e sono considerate a basso rischio chirurgico, con complicanze gravi molto rare. Per permettere alla donna di affrontare un ciclo di Procreazione medicalmente assistita in tutta serenità, è sempre consigliato dagli specialisti condurre una vita normale prima, durante e anche dopo il trattamento. Infatti, stare a letto giorni e giorni dopo il trattamento non ha alcun valore nell'instaurarsi o meno di una gravidanza.
Tecniche di Primo Livello: Inseminazione Intrauterina (IUI)
L'inseminazione intrauterina (IUI) è una metodica di primo livello, considerata più semplice da attuare rispetto ad altre tecniche di PMA. Consiste nel collocare un campione seminale, del partner o di un donatore, nell'utero della donna. Questo procedimento aumenta le possibilità di gravidanza rispetto ai rapporti sessuali, sia perché il campione seminale è adeguatamente preparato in laboratorio, sia perché si stimolano le ovaie per controllare la crescita e la maturazione degli ovuli. La procedura, totalmente ambulatoriale, prevede l'inserimento degli spermatozoi direttamente all'interno dell'utero materno nei giorni prossimi all'ovulazione. Il liquido seminale, una volta prelevato, viene opportunamente trattato in laboratorio con un procedimento chiamato capacitazione, in modo da selezionare gli spermatozoi più mobili e resistenti. Questi vengono poi inseriti direttamente all'interno della cavità uterina con l'ausilio di un tubicino di plastica, senza procurare alcun dolore.
L'inseminazione intrauterina è indicata per le coppie in cui non viene evidenziato alcun problema apparente (cosiddetto "fattore idiopatico") e per quei casi in cui l'uomo presenta lievi problematiche come oligozoospermia (numero di spermatozoi bassi) e/o astenozoospermia (motilità bassa). Nel caso in cui il ciclo di inseminazione intrauterina fallisca, la donna avrà la mestruazione circa 14 giorni dopo. Se la donna non ha la mestruazione, dovrà effettuare un dosaggio plasmatico quantitativo dell’hCG che, se positivo, viene ripetuto 2 giorni dopo. Se il valore del secondo dosaggio plasmatico dell’hCG è almeno raddoppiato rispetto a quello del primo, si esegue un’ecografia pelvica con sonda vaginale bidimensionale 2-3 settimane dopo la IUI propriamente detta. Con la sonda transvaginale si può visualizzare la camera gestazionale già alla quarta settimana di amenorrea (assenza di mestruazione). La localizzazione del sacco gestazionale all’interno dell’utero è importante per escludere la presenza di una gravidanza ectopica o extrauterina.
Un'ulteriore variante è l'induzione dell’ovulazione con rapporti mirati, che prevede un trattamento farmacologico mirato a stimolare la corretta maturazione dell’ovocita, in modo da pianificare il momento più propizio per un rapporto sessuale altamente efficace in termini di concepimento.
Tecniche di Secondo e Terzo Livello: La Fecondazione in Vitro (FIVET) e ICSI
La fecondazione in vitro (FIVET) è un trattamento di fecondazione assistita molto complesso. Consiste nell’unione dell’ovulo con lo spermatozoo realizzata in laboratorio per ottenere embrioni da trasferire nell’utero materno, al fine di ottenere una gravidanza. Si tratta della fecondazione in vitro, dove l'incontro tra ovocita e spermatozoo, e quindi la fecondazione, avviene al di fuori del corpo umano, "in vitro". Richiede ricoveri in una struttura di Day Hospital per prelevare gli ovociti e per il successivo trasferimento in utero degli embrioni.
La Stimolazione Ovarica e il Prelievo Ovocitario
Per ottenere gli ovuli necessari alla FIVET, occorre effettuare una stimolazione ovarica controllata. Questa procedura avviene attraverso la somministrazione alla donna di farmaci ormonali che permettono alle ovaie di produrre più ovociti, inducendo un'ovulazione multipla. La risposta alla terapia viene monitorata mediante vari prelievi di sangue ed ecografie transvaginali, che consentono eventuali variazioni terapeutiche. Quando i follicoli raggiungono una maturità adeguata, il ginecologo procede al loro prelievo con la punzione follicolare, un intervento effettuato in regime di Day Hospital, solitamente in sedoanalgesia o anestesia generale senza necessità di intubazione. La procedura dura all’incirca una decina di minuti e il risveglio è immediato. Il numero degli ovociti prelevati non sempre corrisponde al numero dei follicoli e non sempre tutti gli ovociti prelevati sono maturi o idonei per la fecondazione.
La Fecondazione in Laboratorio e la Coltura Embrionale
Lo stesso giorno del prelievo degli ovociti, il partner maschile procede alla raccolta del liquido seminale. La raccolta sperma nell'uomo equivale, in un certo senso, al prelievo degli ovociti nella donna. Per ottenere un embrione bisogna favorire l'incontro tra ovociti e spermatozoi. Il giorno del prelievo ovocitario si procede all'inseminazione. Il numero degli ovociti che verranno inseminati dipenderà da due fattori: in primo luogo, il numero di embrioni che la coppia richiede di trasferire/impiantare e, secondo, se la coppia ha firmato o meno il consenso per l'eventuale congelamento degli embrioni in esubero. Questo perché la legge in vigore in molti paesi non permette di sopprimere gli embrioni se sono vitali.
Non sempre tutti gli ovociti inseminati fecondano. L'avvenuta fecondazione si verifica il giorno dopo. A volte la fecondazione può essere anomala e gli embrioni che ne conseguono vengono scartati. È necessario ancora un giorno per verificare la formazione o meno degli embrioni. Quindi, a partire dal secondo giorno, gli embrioni sono pronti per poter essere inseriti nella cavità uterina. Gli embrioni ottenuti vengono tenuti in coltura per 5-6 giorni.
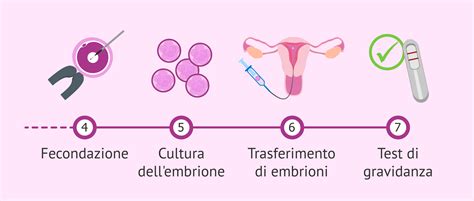
Il Trasferimento Embrionale
Il transfer embrionale viene eseguito senza anestesia. La procedura prevede che il ginecologo, attraverso un catetere molto sottile, inserisca gli embrioni nella cavità uterina. Successivamente, il biologo verifica che nessun embrione sia rimasto all'interno del catetere impiegato per l'intervento. Se ciò dovesse verificarsi, viene ripetuto il transfer per inserire l'o gli embrioni rimasti. Mediamente, si ottiene un tasso di gravidanza del 20-30% dopo il transfer.
L'Iniezione Intracitoplasmatica dello Spermatozoo (ICSI)
L'ICSI (iniezione intracitoplasmatica dello spermatozoo) è una terapia evoluta, scoperta in Italia negli anni '90, utilizzata per trattare l'infertilità maschile, in particolare nei casi di grave infertilità maschile in cui la fecondazione spontanea o con FIVET convenzionale potrebbe non avvenire. Questa tecnica prevede la micro-iniezione di un singolo spermatozoo direttamente all'interno del citoplasma (parte della cellula) dell'ovulo. La FIVET con ICSI è solitamente riservata ai casi in cui si teme che, con la fecondazione in vitro convenzionale, possano esserci problemi nell'ottenere la fecondazione. Con la tecnica ICSI è possibile crioconservare sia gli ovociti che gli embrioni vitali in esubero per un ulteriore tentativo. Il primo parto riuscito tramite ICSI ebbe luogo il 14 gennaio 1992, sviluppato da Gianpiero D. Palermo presso la Vrije Universiteit Brussel.
21 Differenza tra FIVET e ICSI
La Fecondazione Eterologa: L'Utilizzo di Gameti Donati
La fecondazione eterologa è una tecnica che prevede l'utilizzo di gameti (spermatozoi e/o ovociti) di individui esterni alla coppia. La maggior parte dei paesi europei ammette il ricorso ai gameti di un donatore. Tuttavia, le posizioni dei paesi possono variare quando si parla di ovociti o di spermatozoi. Ad esempio, nel Regno Unito, sebbene tutti i pazienti abbiano diritto ai test preliminari forniti gratuitamente dal Servizio Sanitario Nazionale (NHS), il trattamento non è ampiamente disponibile e possono esserci lunghe liste d'attesa. Le linee guida del NHS indicano che alle donne di età compresa tra 40 e 42 anni dovrebbe essere offerto un ciclo di fecondazione in vitro se non hanno mai avuto un trattamento precedente, non hanno prove di bassa riserva ovarica e sono state informate delle implicazioni. Tuttavia, questa politica può essere soggetta a modifiche da parte dei Clinical Commissioning Groups locali.
Normative e Accesso alla PMA: Un Quadro Europeo e Internazionale
La disciplina normativa della procreazione assistita varia significativamente tra i diversi ordinamenti giuridici nazionali. In Europa, nel 2015, secondo i dati della Società europea di riproduzione umana e di embriologia (ESHRE), 157.500 bambini sono nati da una procreazione medicalmente assistita.
In Italia, la procreazione assistita è disciplinata dalla legge 40/2004, che ha affrontato una situazione di vuoto giuridico adottando una legislazione considerata tra le più restrittive d'Europa. La PMA è possibile solo per le coppie di sesso diverso, sposate o meno, e la donazione di gameti è vietata.
In Francia, questo diritto è concesso solo alle coppie eterosessuali in grado di dimostrare un'infertilità medica o una malattia grave.
Diversi paesi europei limitano l'accesso alle tecniche di PMA imponendo criteri relativi all'età delle donne. Ad esempio, in Belgio, un forfait di 1.073 euro è concesso per ogni ciclo completo nel quadro di una fecondazione in vitro (FIV). La donna deve avere meno di 43 anni e può compiere un massimo di 6 cicli di PMA.
Alcuni trattamenti sono coperti dall'OHIP (assicurazione sanitaria pubblica - Ontario Health Insurance Plan) in Ontario, Canada, altri no. Le donne con tube di Falloppio bloccate bilateralmente e di età inferiore ai 40 anni hanno il trattamento coperto, ma sono comunque tenute a pagare le spese per il test (circa CA $ 3.000-4.000). La copertura varia nelle altre province.
L'assicurazione sanitaria nazionale israeliana copre quasi tutti i trattamenti per la fertilità. I costi della fecondazione in vitro sono completamente sovvenzionati fino alla nascita di due figli per tutte le donne israeliane, comprese le donne single e le coppie lesbiche.
In Germania, la Corte costituzionale federale ha dichiarato incostituzionale che le casse malati debbano sostenere solo il 50% dei costi della fecondazione in vitro. Successivamente, il Consiglio federale ha approvato un progetto di legge che prevede una sovvenzione governativa del 25% ai costi, riducendo la quota a carico della coppia al 25%.
Il governo indiano ha notificato il Surrogacy (Regulation) Act 2021 e l’Assisted Reproductive Technology (Regulation) Act 2021 per regolamentare la pratica dell’ART. In precedenza, il settore era disciplinato da linee guida nazionali pubblicate nel 2005.
Considerazioni Psicologiche ed Emotive
Alcune coppie potrebbero avere difficoltà a interrompere il trattamento nonostante una prognosi sfavorevole, con il risultato di terapie inutili. Film e altre fiction che descrivono le difficoltà emotive legate alle tecnologie di riproduzione assistita hanno avuto una ripresa nell'ultima parte degli anni 2000, sebbene le tecniche siano disponibili da decenni, evidenziando il profondo impatto psicologico di questi percorsi.
Un Breve Sguardo Storico
Il 25 luglio 1978, nacque Louise Brown, la prima bambina al mondo ad essere nata dopo un trattamento di fecondazione in vitro. La procedura ebbe luogo presso il Dr Kershaw's Cottage Hospital in Inghilterra, grazie al lavoro pionieristico di Patrick Steptoe (ginecologo) e Robert Edwards (fisiologo). Steptoe sviluppò un nuovo metodo di estrazione delle cellule uovo, mentre Edwards lavorava per fecondare tali cellule in laboratorio.
Prospettive Future e Tecnologie Emergenti
La ricerca e lo sviluppo nel campo della PMA sono in continua evoluzione. Tecnologie come la crioconservazione degli ovociti permettono alle donne di preservare la propria fertilità per un futuro utilizzo, anche dopo molti anni. Al momento del loro utilizzo, gli ovociti crioconservati potranno essere inseminati mediante la tecnica ICSI. La capacità ricettiva dell'utero umano, tuttavia, è limitata, e sebbene statisticamente solo un embrione su tre possa raggiungere la data del parto, l'impianto di più embrioni aumenta le possibilità di gravidanza, ma una gravidanza gemellare o multigemellare rappresenta sempre un rischio. Nonostante ciò, è possibile e sempre più riproducibile il co-attecchimento di due o tre embrioni impiantati.
La PMA rappresenta un campo in rapida espansione, che offre soluzioni concrete per affrontare le sfide dell'infertilità, combinando innovazione scientifica, supporto medico e una crescente consapevolezza delle implicazioni etiche e sociali.
tags: #procrea #fecondazione #asssitita