Il campo della Procreazione Medicalmente Assistita (PMA) rappresenta una frontiera della medicina moderna, offrendo speranza e soluzioni a milioni di coppie che affrontano l'infertilità. Al centro di questo settore in costante evoluzione si trova una figura professionale di cruciale importanza: il biologo embriologo. Questo professionista, attraverso un percorso formativo altamente specialistico, acquisisce le competenze teoriche e pratiche indispensabili per operare nei laboratori di riproduzione assistita, contribuendo in modo determinante al successo delle procedure e alla nascita di nuove vite. La sua opera si colloca all'intersezione tra biologia, genetica, medicina e tecnologia, richiedendo una preparazione approfondita e un aggiornamento continuo.
Definizione del Ruolo Professionale dell'Embriologo Clinico
La figura dell'embriologo clinico è stata progressivamente delineata e riconosciuta all'interno del panorama sanitario e accademico. Secondo il Consiglio Universitario Nazionale (CUN), l’embriologo clinico è colui che, in seguito all’ottenimento di una laurea magistrale in Biologia (LM-6) e/o Lauree equiparate, e attraverso specifiche certificazioni, abbia acquisito conoscenze nell’ambito della biologia della riproduzione umana e abilità tecniche utili all’esecuzione delle metodiche richieste in un Laboratorio di PMA. Questa definizione sottolinea la necessità non solo di una solida base accademica, ma anche di un addestramento pratico certificato, essenziale per operare con precisione e responsabilità in un contesto delicato come quello della PMA.
Un ulteriore chiarimento sul profilo professionale è stato fornito da importanti organismi di settore. Nel 2018 la SIERR, come definito e richiesto nel “Documento per la definizione del profilo professionale dell’embriologo clinico della Società Italiana Embriologia Riproduzione e Ricerca”, ha inquadrato la posizione di questa figura professionale andando a sottolineare che la qualifica di Embriologo Clinico può essere assunta da un Biologo dopo aver effettuato un determinato numero di tecniche di I e II livello e aver acquisito un’esperienza di almeno 2 anni in un centro di Procreazione Medicalmente Assistita. Questo requisito di esperienza sul campo è fondamentale per garantire che l'embriologo abbia maturato non solo le competenze teoriche, ma anche la manualità, il giudizio clinico e la capacità di gestire le complesse sfide quotidiane che si presentano in un laboratorio di PMA. L'esperienza biennale, unitamente alla padronanza delle tecniche principali, certifica la piena operatività e l'autonomia del professionista.
Percorsi Formativi e Obiettivi di Specializzazione per Biologi in PMA
L'accesso a questa professione altamente specializzata passa attraverso percorsi formativi rigorosi, progettati per fornire tutte le competenze necessarie. I master universitari e i corsi di formazione dedicati rappresentano il fulcro di questo iter.
Master Universitari in Biologia della Riproduzione Umana
I master in Biologia della Riproduzione Umana sono indirizzati a coloro che desiderano specializzarsi nel campo della riproduzione umana. Il loro scopo primario è fornire a laureati in Biologia ed in Biotecnologie Mediche le competenze tecniche in tema di procreazione medicalmente assistita. Questi programmi sono strutturati per coprire un vasto spettro di conoscenze teoriche e abilità pratiche, essenziali per la futura attività professionale.
I corsisti avranno la possibilità di approfondire tematiche nell'ambito della biologia della riproduzione, dell'embriologia umana, dell'epidemiologia, della genetica, delle biotecnologie applicate alla PMA, della bioetica e del management. Questa multidisciplinarità è cruciale, poiché l'embriologo clinico deve possedere non solo conoscenze tecniche, ma anche una comprensione delle implicazioni etiche e gestionali delle procedure di PMA. I percorsi didattici previsti nel corso sono funzionali al conseguimento delle conoscenze e delle abilità professionali necessarie per identificare la figura professionale dell’embriologo clinico. Tra le abilità fondamentali che vengono sviluppate figurano il pick-up ovocitario, che sebbene eseguito dal ginecologo richiede la preparazione e la valutazione degli ovociti da parte dell'embriologo, l’analisi e la preparazione del liquido seminale, le tecniche di inseminazione, le valutazioni e i trasferimenti embrionari, e infine la crioconservazione e lo scongelamento di gameti ed embrioni.
Un aspetto distintivo di questi percorsi formativi è la loro impostazione pratica. Il corso sarà svolto presso un Centro di PMA, così da garantire la formazione continua nell'ambito dei due anni così come previsto dalla normativa vigente. Questa immersione diretta nell'ambiente lavorativo consente agli studenti di acquisire esperienza pratica sul campo, sotto la supervisione di professionisti esperti, e di familiarizzare con le dinamiche operative di un laboratorio di PMA.
Corsi di Formazione Specialistici: L'Esempio dell'Ordine dei Biologi della Sicilia
Oltre ai master universitari, esistono corsi di formazione specialistici, spesso promossi da ordini professionali o enti di ricerca, che offrono un'ulteriore opportunità di approfondimento. Un esempio significativo è il Corso di Formazione in Tecniche di Procreazione Medicalmente Assistita (PMA) attivato dall’Ordine dei Biologi della Sicilia, con deliberazione del Consiglio Direttivo. Si tratta di un percorso teorico-pratico gratuito per gli iscritti all'Ordine dei Biologi della Sicilia, altamente specialistico e finalizzato all’acquisizione di competenze teoriche e pratiche in ambito laboratoristico, embriologico e genetico.
Questo corso, di cui l'Ordine si fa carico economicamente, in collaborazione con il Centro Genesy, rappresenta un’importante opportunità formativa per i biologi che intendono intraprendere o consolidare un percorso professionale all’interno delle Unità di Procreazione Medicalmente Assistita e dei laboratori di embriologia, settori in continua evoluzione scientifica e tecnologica. L'obiettivo del corso è fornire ai partecipanti una preparazione completa sui percorsi clinici della PMA di I, II e III livello, con particolare attenzione alle metodiche più innovative e alle buone pratiche di laboratorio. L'accesso al corso NON avverrà per ordine cronologico delle candidature, ma tramite una selezione che valuta la preparazione e la motivazione dei candidati. La prova preselettiva per accedere al corso, ad esempio, in un'occasione passata ha avuto luogo Giovedì 22 Gennaio 2026 alle ore 15.00 presso la sede dell’Ordine dei Biologi della Sicilia sita in Via Principe di Belmonte 1H Palermo, e non è stata possibile la partecipazione a distanza. Queste modalità di selezione evidenziano la serietà e l'alta qualità del percorso formativo offerto. La scadenza per la presentazione delle domande per tali bandi è spesso indicata con precisione, come ad esempio Lunedì, 20 Marzo 2023 - 11:59pm per un bando precedente, a sottolineare la necessità di rispettare tempi precisi per le candidature.

Le Competenze Operative: Tecniche di Procreazione Medicalmente Assistita (PMA)
L'embriologo clinico è il custode delle procedure di laboratorio che costituiscono il cuore della PMA. Le sue competenze si estendono dalla diagnosi iniziale alla gestione dei gameti e degli embrioni, attraverso una serie di tecniche altamente sofisticate.
Diagnosi dell'Infertilità Maschile: L'Esame del Liquido Seminale (Spermiogramma)
All’interno di un centro PMA, l’Embriologo si occupa della diagnosi d’infertilità maschile, attraverso l’esame del liquido seminale e il test di capacitazione. L’analisi del liquido seminale, definito spermiogramma, viene svolto seguendo i criteri descritti dal Manuale di laboratorio dell’Organizzazione Mondiale della Sanità (OMS) per l’esame del liquido seminale (Quinta Edizione). Questa standardizzazione è fondamentale per garantire l'accuratezza e la comparabilità dei risultati a livello internazionale.
Nello spermiogramma sono analizzati e valutati i parametri macroscopici e i parametri microscopici del liquido seminale. I parametri macroscopici includono l’aspetto, la viscosità, il pH e il volume eiaculato. L'aspetto può fornire indicazioni su eventuali infezioni o contaminazioni; la viscosità è rilevante per la motilità degli spermatozoi; il pH è cruciale per la vitalità spermatica; il volume eiaculato, infine, è un indicatore della funzione delle ghiandole accessorie maschili.
I parametri microscopici, invece, si concentrano sulle caratteristiche degli spermatozoi stessi: la forma, la motilità e la concentrazione degli spermatozoi. La morfologia, cioè la forma, è un indicatore della capacità di fecondazione. A tal proposito, la quantità di forme normali deve essere del 4% affinché il campione possa essere considerato nella norma. Una percentuale inferiore al 4% di forme normali è indicativa di teratozoospermia, una condizione che può influenzare negativamente la capacità fecondante.
Per quanto riguarda la motilità, affinché un campione di sperma possa essere considerato “normale” (tecnicamente definito normozoospermico), la percentuale di spermatozoi progressivi deve essere almeno del 32%, e il totale tra i progressivi e quelli con moto in situ deve risultare il 40%. La motilità progressiva è essenziale per il raggiungimento dell'ovocita. Se il campione ha una percentuale inferiore al 32% di spermatozoi mobili si ha la condizione di astenozoospermia, che può compromettere la capacità riproduttiva naturale.
Infine, la concentrazione degli spermatozoi è un parametro chiave. Se si riscontra una anomalia del numero (cioè della concentrazione) di spermatozoi si ha una condizione che viene definita di oligozoospermia. Tutte queste analisi dettagliate sono fondamentali per identificare la causa dell'infertilità maschile e orientare la scelta della tecnica PMA più appropriata.
Tecniche di I Livello: L'Inseminazione Intrauterina (IUI)
Le tecniche di I livello sono rappresentate dall’inseminazione intrauterina (IUI) e dai suoi vari sottotipi. Questa metodica relativamente meno invasiva consiste nella preparazione degli spermatozoi che andranno poi caricati all’interno di un catetere che verrà inserito in cavità uterina alla partner femminile. La "preparazione" degli spermatozoi è una fase critica e altamente specialistica, dove s’intende la selezione degli spermatozoi con caratteristiche migliori all’interno del campione, cioè con migliori caratteristiche di motilità e morfologia. Questo processo di "capacitazione" artificiale mira a isolare gli spermatozoi più vitali e morfologicamente idonei, aumentando le loro probabilità di raggiungere e fecondare l'ovocita. Questi spermatozoi selezionati saranno poi caricati in un catetere che il Ginecologo provvederà ad iniettare lentamente nella cavità uterina. Nelle tecniche di I livello la fecondazione è intracorporea, il che significa che essa avviene all’interno della cavità uterina della partner femminile, simulando, ma potenziando, il processo naturale.
Tecniche di II Livello: Fecondazione In Vitro (FIVET) e Iniezione Intracitoplasmatica dello Spermatozoo (ICSI)
Le tecniche di II livello rappresentano un passo ulteriore in termini di complessità e intervento, e sono rappresentate dalla fecondazione in vitro, dall’embryo-transfer (FIVET) e dall’iniezione intracitoplasmatica dello spermatozoo nella cellula uovo (ICSI). La caratteristica distintiva di queste tecniche è che la fecondazione avviene all’esterno del corpo, cioè “in vitro”. In queste procedure, i gameti, cioè gli spermatozoi e gli ovociti, vengono messi a contatto tra loro in laboratorio e soltanto una volta formato l’embrione si procederà con il transfer, cioè col trasferimento dell’embrione nell’utero della paziente.
La differenza tra FIVET e ICSI è sostanzialmente una: nella FIVET si mettono a contatto una cellula uovo con una concentrazione determinata di spermatozoi, lasciando che la selezione naturale avvenga in vitro. Questo approccio è spesso preferito quando il fattore maschile non è gravemente compromesso. Invece, nella ICSI si procede ad introdurre uno spermatozoo all’interno dell’ovocita attraverso uno strumento chiamato micromanipolatore. Tramite l’utilizzo di una pipetta di vetro del diametro di pochi micron lo spermatozoo selezionato viene immobilizzato, prelevato e iniettato nel citoplasma di un ovocita maturo. Questa tecnica è maggiormente indicata nei casi di severo fattore maschile, ovvero in quelle situazioni dove la qualità o la quantità degli spermatozoi è talmente bassa da non consentire una fecondazione spontanea neanche in vitro, in cui non vi sia la possibilità di ottenere la percentuale di spermatozoi necessaria ad una FIVET. La ICSI ha rivoluzionato il trattamento dell'infertilità maschile grave, aprendo nuove possibilità per molte coppie.
Cultura Embrionaria e Monitoraggio della Fecondazione
A seguito dell’esecuzione del FIVET o della ICSI gli embrioni, o gli ovociti inseminati, verranno posti in appositi incubatori. Gli incubatori sono dispositivi per il mantenimento degli embrioni in condizioni ottimali di temperatura, umidità e atmosfera gassosa, replicando l'ambiente fisiologico dell'utero materno. Il monitoraggio attento in questa fase è cruciale. Circa 17 ore dopo l’avvenuto incontro tra spermatozoi e ovociti si può apprezzare la formazione dei 2 pronuclei, maschile e femminile, fusi tra loro, indici della corretta fertilizzazione, che segna la formazione dello zigote, la prima cellula del nuovo individuo. Questo momento è un indicatore fondamentale della buona riuscita della fecondazione.
Crioconservazione di Gameti ed Embrioni
La crioconservazione è una tecnica avanzata che offre la possibilità di preservare la fertilità e di ottimizzare i cicli di PMA. Gli ovociti o embrioni soprannumerari, cioè quelli che si sono raccolti al momento del pick-up ovocitario ma non verranno trasferiti nello stesso ciclo, o gli embrioni che si sono formati ma non verranno trasferiti, previo consenso della coppia, verranno crioconservati. Questo processo li mantiene ad una temperatura estremamente bassa, nello specifico di -196°C in contenitori appositi di azoto liquido, noti come tank o criobanca.
A questa temperatura così rigida, tutti i processi metabolici sono arrestati, e le cellule si trovano in una situazione di “stand by”. In questo stato, le cellule non invecchiano né subiscono ulteriori modificazioni, e lo rimarranno fino a quando non verranno riportate ad una temperatura fisiologica di 37°C per essere utilizzate in un ciclo successivo. La tecnica di crioconservazione più diffusa ed efficace è chiamata vitrificazione. La vitrificazione implica un raffreddamento estremamente rapido che impedisce la formazione di cristalli di ghiaccio intracellulari, i quali potrebbero danneggiare la struttura cellulare.
Tecnica #ICSI
Tecniche di III Livello: Diagnosi Genetica Preimpianto (PGD)
Le tecniche di III livello includono la Diagnosi Genetica Preimpianto (PGD), o più ampiamente la Diagnosi Genetica Preimpianto (PGT), che è utilizzata per identificare la presenza di patologie genetiche ereditarie o alterazioni cromosomiche in fasi molto precoci dello sviluppo embrionale, permettendo di trasferire soltanto embrioni sani. Questo approccio è di fondamentale importanza per coppie con storie familiari di malattie genetiche o con anomalie cromosomiche, offrendo la possibilità di ridurre drasticamente il rischio di trasmettere tali condizioni alla prole. La PGD richiede una micro-biopsia dell'embrione, un'operazione delicata che solo embriologi esperti possono eseguire, seguita da un'analisi genetica accurata delle cellule prelevate.
Prospettive Occupazionali e Sviluppo Professionale Continuo
Le competenze acquisite durante il percorso formativo aprono numerose prospettive professionali in un settore in crescita. Tutti gli insegnamenti previsti nel master concorrono all’acquisizione di competenze teoriche e operative connesse all’uso di procedure sperimentali correntemente utilizzate nei laboratori di riproduzione assistita, in particolare a Palermo, dove sono presenti diversi centri di eccellenza. L’attività di tirocinio formativo e di stage previsto consentirà, inoltre, di acquisire specifiche competenze negli ambiti lavorativi di interesse. Questo periodo di formazione sul campo è spesso cruciale per l'inserimento nel mondo del lavoro.
Le prospettive occupazionali per un biologo specializzato in PMA sono concentrate principalmente all’interno di centri di Procreazione Medicalmente Assistita. Qui, l’Embriologo si occupa di una vasta gamma di responsabilità, tra cui la diagnosi d’infertilità maschile, attraverso l’esame del liquido seminale e il test di capacitazione, l'esecuzione delle tecniche di I e II livello, dalla preparazione dei gameti alla cultura embrionaria e al trasferimento, della crioconservazione di gameti (spermatozoi ed ovociti) e di diagnosi pre impianto. Questo dimostra la centralità del suo ruolo in ogni fase del percorso di PMA.
Il settore della PMA è in continua evoluzione scientifica e tecnologica. Ciò implica che lo sviluppo professionale per un embriologo non si conclude con il completamento della formazione iniziale, ma richiede un impegno costante nell'aggiornamento delle proprie conoscenze e competenze, attraverso la partecipazione a congressi, corsi di aggiornamento e la lettura della letteratura scientifica più recente. Testi fondamentali come "Infertilità umana, principi e pratica" di Veeck LL. e La Sala G.B. sono pilastri della formazione continua, così come la ricerca e i contributi di figure come il Prof. U.O.S.D. Prof. del CENTRO NAZIONALE TRAPIANTI - S. dimostrano la costante ricerca di innovazione nel campo.
Sfide e Innovazioni nel Campo della PMA
Il percorso della PMA è costellato di sfide continue, sia per i pazienti che per i professionisti del settore, ma anche di costanti innovazioni che aprono nuove speranze.
Fallimenti Ripetuti e Mancato Impianto
Una delle sfide più frustranti e complesse in PMA sono i fallimenti ripetuti, in particolare il mancato impianto degli embrioni. Questa condizione, dove gli embrioni di buona qualità non riescono ad attecchire nell'utero materno nonostante cicli di PMA ben condotti, spinge la ricerca verso nuove comprensioni dell'interazione embrione-endometrio e verso l'identificazione di strategie terapeutiche innovative. Comprendere cosa fare in questi casi è un obiettivo primario per la comunità scientifica e clinica, che cerca di migliorare le percentuali di successo attraverso analisi più approfondite e interventi mirati.
Innovazioni Farmacologiche
La ricerca farmacologica gioca un ruolo cruciale nell'ottimizzazione dei protocolli di stimolazione ovarica, un passaggio fondamentale per la raccolta degli ovociti. Un esempio significativo di innovazione è uno studio randomizzato, che ha coinvolto più di 1.500 pazienti in diversi Centri Fertilità in Nord America ed Europa, sull’efficacia del farmaco iniettabile corifollitropina alfa (nome commerciale: ELONVA). Questo farmaco consente di sostituire le iniezioni giornaliere di Rfsh (FSH ricombinante), tipicamente necessarie per la stimolazione ovarica, con una sola iniezione iniziale. Tale innovazione ha un impatto significativo sulla compliance delle pazienti, riducendo lo stress e il disagio associato alle iniezioni quotidiane, e semplificando il percorso terapeutico complessivo.
Modelli Internazionali di Eccellenza
L'esperienza internazionale offre spunti preziosi per l'ottimizzazione delle pratiche in PMA. Ad esempio, in Spagna, la PMA offre i più alti tassi di successo. Questo risultato è spesso attribuito al fatto che le metodiche si eseguono con gameti "freschi" e le Donatrici sono meticolosamente selezionate. L'approccio spagnolo, con la sua enfasi sulla qualità dei gameti e sulla rigorosa selezione delle donatrici, rappresenta un modello di riferimento per molti centri in Europa e nel mondo. Non a caso, alcune équipe italiane lavorano in stretta collaborazione con istituzioni estere, come la nostra equipe che lavora, da quasi 15 anni, con l’Istituto de Fertilidad Rincón di Malaga, scambiando conoscenze e buone pratiche per migliorare costantemente gli standard di cura.
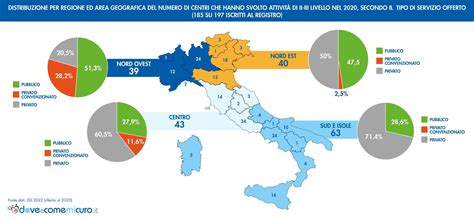
Il Contesto della Sanità Pubblica Italiana
Nonostante l'importanza e la complessità del ruolo dell'embriologo clinico, il percorso formativo professionalizzante di questa figura nell’ambito della sanità pubblica è ancora in pieno dibattito in Italia. Questo significa che, a differenza di altre specializzazioni mediche o sanitarie, non esiste ancora un percorso accademico e professionale univoco e pienamente riconosciuto all'interno del sistema sanitario nazionale. In passato in Italia non esisteva una specializzazione in embriologia clinica, lasciando spazio a percorsi eterogenei e alla necessità di un riconoscimento più strutturato. La mancanza di un inquadramento chiaro nel sistema pubblico può comportare difficoltà nell'accesso a concorsi e nella progressione di carriera per questi professionisti, nonostante l'elevata domanda di servizi PMA e la comprovata necessità di figure altamente qualificate. Questo dibattito sottolinea l'urgenza di definire standard e percorsi chiari per garantire che la sanità pubblica possa beneficiare appieno delle competenze degli embriologi clinici, offrendo servizi di PMA di alta qualità a un numero sempre maggiore di cittadini.
tags: #primi #passi #biologo #fecondazione #assistita